Календарь беременности. 39-я акушерская неделя
Содержание:
Снижение веса и «чистка» кишечника перед родами
Многие беременные с удивлением обнаруживают, что вес, который в последнем триместре, как известно, растет как на дрожжах, после 37-39 недели неожиданно снижается на 1-1,5 кг. Особенно заметно уменьшение веса, если во время беременности наблюдались выраженные отеки. Не стоит пугаться – это абсолютно естественный процесс и еще один признак того, что встреча с вашим малышом не за горами.
Опыт сибмам:
Ника
– Дня за 2 до родов подташнивать меня начинало (с Полинкой даже рвало, а с Лешкой просто тошнило) и (сорри за подробность) стул жидкий дня за 3-4 и до самых родов был. Организм очищался.
МаМашка и МАлыШКА М.
– Проснулась в 4 утра и поняла, что болит живот. Ну реальное такое несварение. Пошла, пардон, на унитаз, потужилась… И только, когда живот облегчился, поняла, что что-то не то. Засекла время – схватки через каждые 7 минут идут, как часы.
Люсьеn
– Я опущение живота не чувствовала, зато… жидкий стул дня 4-5 до родов! А еще животик побаливал, тянуло как-то. А потом воды утром отошли, и родила к вечеру.
Тамири
– Первым признаком приближающихся родов был, пардон, понос: где-то часа за 4 до родов. Потом мне спускали воды, и через пару часов я рожала. Все!
Что чувствует женщина
В срок 38 недель беременности каждая будущая мама внимательно прислушивается к своим ощущениям и ждет начала родов. Есть ли признаки, по которым можно судить об их приближении? Такие симптомы называют предвестниками родов. Они свойственны и первородящим, и повторнородящим, но у последних могут появиться на 1-2 недели раньше:
- Тренировочные схватки – вы можете почувствовать, как время от времени тянет низ живота, боль при этом не нарастает.
- Отхождение слизистой пробки – густая масса, по консистенции похожая на желе, иногда с коричневыми прожилками выходит из цервикального канала под воздействием эстрогенов.
- Опущение живота – происходит, когда малыш прижимается головкой ко входу в малый таз и занимает самое удобное положение для появления на свет. А у вас пропадет одышка и тяжесть в желудке, потому что матка уже не так сильно давит на область диафрагмы.
- Снижение веса на 1,5 кг – связано с выведением лишней жидкости. Вы можете заметить, как уменьшились отеки, чаще стало хотеться в туалет, консистенция стула изменяется вплоть до поноса.
Необязательно, что вы найдете у себя все предвестники. И даже если у вас все признаки налицо, ни один специалист со 100-процентной точностью не скажет вам, когда начнется родовая деятельность. Есть только примерная дата. Но сумку в роддом собрать, конечно же, стоит.
Пора в роддом!
Итак, когда же приходит пора отправляться в роддом?
- В течение часа вы чувствуете около 10 схваток с перерывом 5-7 минут.
- Продолжительность каждой схватки – 30-60 секунд.
- У вас отошли околоплодные воды – особенно, если это случилось в один момент – воды хлынули потоком.
Серьезные симптомы, при которых в роддом нужно ехать срочно:
- Неожиданное кровотечение (в большем количестве, чем при обычной менструации)
- Внезапная боль в области матки – по характеру совсем не такая, как боль при схватках
- Постоянное головокружение.
У каждой роженицы роды начинаются и протекают по-разному. Одни – как по учебнику, когда схватки развиваются постепенно, промежутки между ними плавно уменьшаются, другие делают это стремительно, схватки у них сразу болезненные, а интервалы между ними короткие. У третьих первый период, наоборот, затягивается. Ориентируйтесь по своему состоянию и постоянно держите врача в курсе дела.
Инесса Смык
Развитие плода
На 39 неделе вес ребенка – 3,2 кг, рост – 50,7 см. Точные цифры зависят от наследственности, пола плода и числа беременностей: вторые и последующие дети гораздо крупнее первых, а мальчики обычно больше девочек.
Несмотря на то, что все питательные вещества и кислород ребенок получает через плаценту, его пищеварительная система уже развита, а в кишечнике сформировался первородный кал – меконий, который отходит в первые несколько суток жизни малыша. Пусть вас не пугает его вид, в норме он почти черный и маслянистый.
Ребенок сильно зависим от психоэмоционального состояния матери: он испытывает все те же чувства, что и вы. В его кровь поступают гормоны стресса или удовольствия, и его шевеления будут более активными во время ваших переживаний. Поэтому желаем вам спокойствия и больше положительных эмоций.
Лечение зуда во влагалище при беременности
Точную причину возникновения зуда при беременности в интимном месте сможет определить врач-гинеколог, поэтому ни в коем случае не стоит пренебрегать визитом к нему. Если ситуацию пустить на самотёк, это будет чревато серьезными осложнениями.
Для постановки диагноза необходимо осуществление осмотра на кресле (с зеркалами), а также проведение лабораторных исследований. Для их выполнения во время осмотра у пациентки берут образцы отделяемого влагалища и уретры.
Сложность проведения терапевтических мероприятий обусловлена ограничением на использование некоторых медикаментов в период гестации. Поэтому выбором подходящих средств должен заниматься исключительно акушер-гинеколог. Самостоятельно назначать себе препараты ни в коем случае нельзя, так как это может привести к серьезным последствиям – как для матери, так и для ребенка.
При лечении в первую очередь нужно устранить условно-патогенные и патогенные микроорганизмы, после чего нормализовать микрофлору и повысить местный иммунитет.
Для этих целей назначают антибиотики или противомикотики, пробиотики, витаминные комплексы. С разрешения врача можно также применять средства народной медицины: например, готовить травяные отвары для подмывания. Для этой цели используют как готовые фитосборы, так и отдельные растения: цветки ромашки, календулы, шалфея, листья крапивы и пр.
Лечение зуда при беременности
Как чувствует себя мама на 12 неделе беременности
Итак, самый непредсказуемый и рискованный для зарождающейся жизни период пройден, малыш достаточно прочно закрепился и продолжает свое активное развитие. Самое главное для него сейчас — спокойствие и хорошее самочувствие мамы. Какие же важные изменения происходят в организме беременной и как она себя чувствует к концу первого триместра?
К этому времени женщина привыкает к своему новому состоянию, ее чуть меньше тревожит токсикоз, а постоянные дискомфорт и слабость постепенно проходят. Не стоит переживать, если утренняя тошнота по-прежнему сохраняется, полностью неприятный симптом уйдет несколько позже — к 14–16 неделе, когда уже полностью будет сформирована плацента.
pixabay.com  / Philip Walker
Мария Прохорова предупреждает о возможных небольших изменениях в работе кишечника.
Наладить работу желудочно-кишечного тракта поможет правильное питание, употребление в пищу большого количества зеленых овощей, соблюдение питьевого режима и умеренные физические нагрузки.
Матка продолжает увеличиваться в размерах, она давно вышла за пределы лона и постепенно поднимается в брюшную полость. За счет этого она оказывает чуть меньше давления на мочевой пузырь, и частота позывов к мочеиспусканию уменьшается, зато может давить на кишечник, доставляя некоторый дискомфорт.
Как правило, к этому времени женщине из-за растущего животика может стать тесно в любимых брюках или узких джинсах. Уже на этом сроке беременной рекомендовано носить более комфортную одежду. То же самое относится и к нижнему белью. Бюстгальтер должен быть удобным и мягким, чтобы не нарушать процесс кровообращения в увеличивающейся молочной железе.
Возможно появление изменений на коже в виде пигментных пятен, которые порой сопровождают беременность и сильно пугают будущих мам.
Есть и приятные новости — в этот период многие женщины отмечают, что волосы стали более пышными, объемными и блестящими, а состояние ногтей заметно улучшилось.
После 12 недели беременную перестают мучить эмоциональные качели. Гормональный фон более-менее нормализуется, и настроение становится более стабильным. Впрочем, близким людям не стоит забывать, что женщина по-прежнему находится под влиянием гормонов, поэтому эмоциональные всплески — явление нормальное. К этому нужно отнестись с пониманием и немного потерпеть. Сейчас будущая мама как никогда нуждается в поддержке и любви со стороны родных.
На этом сроке уже возможна незначительная прибавка в весе, однако доктор предупреждает, что она не должна превышать 2,5 кг и рекомендует стараться не набирать более 300 г в неделю. Есть женщины, которые к этому моменту не прибавляют совсем, это тоже вариант нормы.
Выделения должны быть слизистыми и прозрачными, могут стать чуть более обильными, чем раньше. Это нормально. А вот боли внизу живота в идеале не должны беспокоить женщину.
«Подсказки» организма — какие бывают?
Женский организм устроен очень мудро. Природа предусмотрела для него не только большие компенсаторные способности, но и возможность предугадывать, предчувствовать скорые изменения. Наиболее ярко эта способность проявляется в преддверии родов. А потому для внимательной и наблюдательной беременной женщины начало родового процесса вовсе не становится неожиданностью.
Особые специфические симптомы, которые проявляются за определенное время до начала родов, называются предвестниками. При этом оценивают не отдельные признаки, а общую совокупность симптомов. Предвестники всегда индивидуальны.
С точки зрения медицины, существуют признаки достоверные и субъективные. Первые имеют четкое физиологическое обоснование, вторые больше зависят от чувствительности будущей мамы, от ее темперамента, особенностей беременности и так далее.

Периоды и фазы схваток у первородящих женщин
Если уже пришло время ребенку родиться, и начался процесс родоразрешения, то контролировать его роженица не может. Схватки возникают и развиваются в независимости от ее желаний.
Рассмотрим подробно периоды схваток при родах и их этапы.
Первый этап
В связи с тем, что раскрытие шейки матки процесс неравномерный, а плод продвигается по костному кольцу с разной скоростью, схватки первого, самого длительного и тяжелого этапа, подразделяются на три фазы.
Латентная (скрытая) фаза
Первые схватки перед родами называются латентными (скрытыми), так как они совсем безболезненны или доставляют роженице слабые болевые ощущения. Отличить их от тренировочных можно по определенной продолжительности сокращений и пауз. Ложные возникали редко и если приносили дискомфорт, то больше психологического плана.
Настоящие схватки изначально происходят по истечении определенных промежутков времени. Вначале они короткие и не частые – возникают с периодичностью 30 – 40 минут, и продолжаются не больше 20 секунд. Начало этого процесса означает что начались роды.
Однако, несмотря на это, не стоит разводить панику, и бегая по дому, искать телефон, чтобы набрать номер неотложки. Латентная фаза является самой длительной. При первых родах у будущей мамы есть не меньше 5 – 6 часов для того, чтобы спокойно собраться, и доехать до родильного дома.
Активная фаза
Эта фаза характеризуется быстрым раскрытием матки. У женщин, рожавших первый раз, она раскрывается примерно на 1 см в час. Болевые ощущения при сокращении матки становятся более сильными. Продолжительность схваток 45 – 60 секунд, с промежутками, в начале от 5 до 7 минут, а затем сокращаются до 2 – 3 минут.
В этот период будущей маме приходится прикладывать усилия, чтобы расслабиться между сокращениями. Чтобы ослабить напряжение мышц можно ходить, пробовать менять положение тела, приседать. Часто в этом случае у женщин учащается дыхание, повышается сердцебиение, потение, возможна даже рвота.
В этой фазе головка малыша продвигается по родовому каналу. По окончанию этапа маточный зев полностью открывается, а головка находится на уровне тазового дна. После открытия матки на 6 – 8 см, на пике одной из схваток, может лопнуть плодный пузырь (если этого не произошло, то прокол делают врачи), при этом должно вылиться 150 – 200 мл околоплодных вод.
Периодичность и длительность сокращений этой фазы практически не отличается у первородящих и повторнородящих женщин, и продолжается примерно 3 – 4 часа.
В активной фазе схватки продолжаются 45 – 60 секунд, а промежутки в начале составляют 5-7, а затем сокращаются до 2-3 минут
Фаза замедления
Эта фаза считается самой короткой, но самой сложной, так как шейка матки должна открыться на последние 3 см и расшириться с 7 до 10 см. Болевые ощущения и частота сокращений увеличиваются, а перерывы наоборот уменьшаются. Возникает ощущение, что между ними хватает времени только на поспешный вдох.
В это время чувствуется очень сильное давление на прямую кишку и низ спины. Возможны тошнота и рвота, судороги или дрожь в ногах. Эта фаза может пройти быстро, и женщина окажется готовой к выталкиванию ребенка.
Ощущение обессиленности не должно пугать – это абсолютно нормально после пережитой боли. Нужно максимально собраться и беречь силы. При желании потужиться стоит сдерживаться, до разрешения врача.
Второй этап – рождение ребенка
Когда уже произошло полное раскрытие матки и после указания доктора, нужно тужиться. Часто, в особенности у первородящих рожениц, пока не появится головка малыша, процесс занимает длительное время. После этого следует перестать тужиться, чтобы у врача была возможность проверить не запуталась ли пуповина.
Прекратить тужиться зачастую бывает трудно, однако нужно постараться – это также помогает влагалищу растянуться, а не порваться. Затем, по разрешению доктора, необходимо еще несколько раз потужиться, чтобы ребенок вышел полностью.
Третий этап – выход плаценты
Когда ребенок появился на свет, спазмы еще продолжаются, но их интенсивность намного меньше. Они нужны для того, чтобы родился послед. В основном, по истечении 10 минут после рождения малыша, плацента отсоединяется от маточных стенок, и с помощью последних потуг выходит из влагалища. Сколько длятся послеродовые схватки также зависит от определенных факторов, однако в большинстве случаев продолжительность этого этапа составляет до получаса.
Первый период родов – самый длительный и может занимать 8-12 часов. Второй и третий этапы значительно короче, вмести они занимают 1-2 часа.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Готовимся к родам?
Подумайте о том, что бы Вы еще хотели сделать до родов. Ведь совсем скоро Ваше время уже не будет принадлежать Вам
Возможно, Вам стоит сходить в театр, на концерт, на дружескую вечеринку или на шопинг. Можно заняться йогой, медитацией, просто полежать с книжкой или погулять. Важно переключить свое внимание, отвлечься, получить удовольствие. Вашему будущему ребенку это пойдет только на пользу
В это время Ваше тело уже готовится к родам. Шейка матки постепенно размягчается. Слизистая пробка может отойти в любой момент. А после этого очень скоро родится Ваш малыш, Может быть, это произойдет через несколько дней, а может быть, через несколько часов.
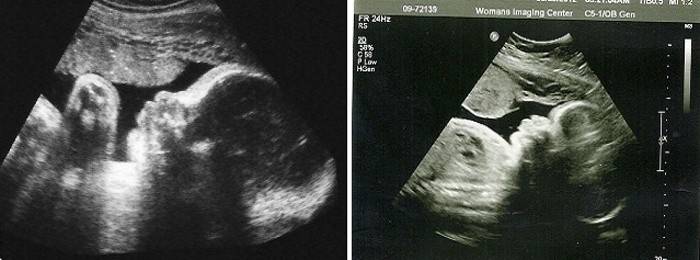
Предлежание плода
Малыш сейчас находится в том положении, в котором его и застанут роды. Большая часть детей пребывают в головном предлежании. Головка к 39 неделе обычно опущена и прижата к выходу из малого таза.
Если головка еще не опустилась, об этом обязательно сообщат во время УЗИ. Опуститься у первородящих она может задолго до родов, а у повторнородящих — непосредственно перед родами.
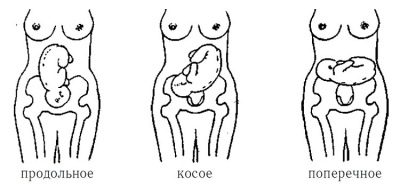
Если малыш сейчас находится в (к выходу из малого таза прилегает его попа) или лежит поперек маточной полости (в поперечном предлежании), то, скорее всего, его положение уже не изменится, ведь в матке больше нет места для свободных переворотов уже большого плода. Женщине назначат дату планового кесарева сечения. С большой долей вероятности она уже назначена именно на 39 неделю или неделей позже.
Первый триместр: 1-13 неделя
На «старте» после зачатия формируется зародыш, но признаки слабо ощутимы мамой. Подробности:
1 неделя — чтобы появилась беременность, необходимо прикрепление яйцеклетки, идущей по трубам к стенке матки. Будущая мама глубже ощущает мир, становится задумчивей. Многие женщины на этой стадии ощущают симптомы, как перед месячными — тянет поясницу, ноет в животе. Для определения срока беременности в неделях и вычисления даты родоразрешения по последним менструальным дням используйте наш калькулятор беременности. Старайтесь не пить таблетки и правильно питаться;
2 неделя — в яичниках созревает фолликул во время овуляции, затем он лопается, яйцеклетка выходит наружу, становится чувствительной грудь, немного повышается раздражительность, но и повышается либидо. Никаких саун и бань в этот период! Никакого подъема тяжестей! Только зарядка, плавание, отказ от курения, оранжевые соки и зеленые овощи, богатые фолиевой кислотой, помогающей усваивать железо! Изменяются вкусовые привычки, часто хочется в туалет, снижается давление;
3 неделя — зародыш живет в теле матери, яйцеклетка оплодотворяется сперматозоидом, делится, через 2,5 недели достигает матки, которая к концу это срока становится рыхлой. Ничто не мешает яйцеклетке надежно прикрепиться к слизистой оболочке. Изменяется обмен веществ, грубеют молочные железы. Нужно заменить конфеты орехами, употреблять продукты, богатые кальцием, белками, фолиевой кислотой, железом;
4 неделя — мама обнаруживает задержку менструации, может появиться подташнивание, недомогание. Гормоны, выделяющиеся при беременности, можно заметить уже в моче при лабораторном анализе. У зародыша закладываются внутренние органы, маме необходимы витамины;
5 неделя — утолщается матка, кроха похож на головастика, но у него уже формируются глаза и ноздри, уже имеется сердце, образуется основа скелета. Малыш получает из крови матери питание и кислород. Яичники женщины активно выпускают прогестерон, снижается иммунитет у матери. За 7 дней эмбрион вырастает до половины сантиметра;
6 неделя — идет формирование плодного пузыря, защищающего эмбрион от любых неприятностей, ежечасно развивается нервная и кровеносная системы. Происходят процессы создания головного мозга, печени, органов дыхания, поджелудочной железы. Малыш вырастает до 1,3 см;
7 неделя — размер головы зародыша достигает 0,8 см. Образуется зрительная система, нервные трубки утолщаются, верхняя часть кишечника выделяет пищевод, желудок и глотку, под нижней заметен мочевой пузырь, прямая кишка, у мужских эмбрионов — простата. У женщины кожа лица может стать жирной в этот период, как у подростка. Гормональные изменения могу вызывать зуд. При любых неприятностях лучше обращаться к врачу за консультацией;
8 неделя — максимальное развитие получает нервная система, продолговатый мозг готов к работе, уже окончательно сформировался спинной и головной мозг, глаза еще без век, имеется носик, на ручках появляются пальчики и локтевые суставы. Матери стоит беречься от инфекций;
9 неделя — начинается третий месяц, лицо обретает человеческие черты, образуются веки, появляется сосательный рефлекс, циркулирующая внутри крошечного организма кровеносная система, сердечко обретает три камеры, бронхи ветвятся. Грудь мамы увеличивается настолько, что требуется следующий номер бюстгальтера. Матка увеличивается, связки растягиваются, тянущие ощущения внизу живота для этого периода — норма;
10 неделя — 5-сантиметровый эмбрион уже считается плодом, на УЗИ можно рассмотреть его пол. Его нервная система разделилась на центральную и периферическую, полушария мозга становятся более самостоятельными. Увеличенная матка нащупывается даже руками, постоянно хочется в туалет;
11 неделя — тело малыша постепенно распрямляется, достигает 5,9 см, ножки начинают активно догонять ручки, у глаз образуется радужка, появляются лимфоциты. Почки матери испытывают двойную нагрузку, выводя продукты обмена за двоих;
12 неделя — 50-граммовый плод вырос до 7 с лишним сантиметров, заметно движение грудной клетки при дыхании, сердце бьется более 150 ударов в минуту, формируются молочные зубы, голосовые связки, диафрагма. Матери нужно высыпаться, заниматься физкультурой, хранить спокойствие;
13 неделя — плацента достигла 16 мм, став надежной защитой для малыша. С этого момента организм выдержит даже прием антибиотиков, если это будет необходимо. Для костей и ребер нужен кальций. Без подкожной жировой клетчатки кожа выглядит сморщенной. У мамы могут появиться запоры, снизится давление, беспокоят почки
Важно правильно питаться, чтобы набрать за всю беременность не более 11 кг, для многоплодной беременности — не более 17 кг;