Лечение бесплодия: все о методах современного лечения женского бесплодия
Содержание:
- Как определить эндометриоз?
- Профилактика защиты от трихомониаза
- Совет 6 – поддерживайте баланс физических упражнений
- Как уменьшить приливы и как бороться с чрезмерной потливостью?
- Приливы при климаксе: лечение без гормонов
- Способы преодоления бесплодия
- Фазы циклических изменений
- Дюфастон и его эффекты при лечении эндометриоза
- Причины непроходимости маточных труб
- Фото
- Кариотипирование одного или обоих супругов
- Влагалищные бели при урогенитальных заболеваниях
- Врожденные кисты яичников
- Как принимать дюфастон
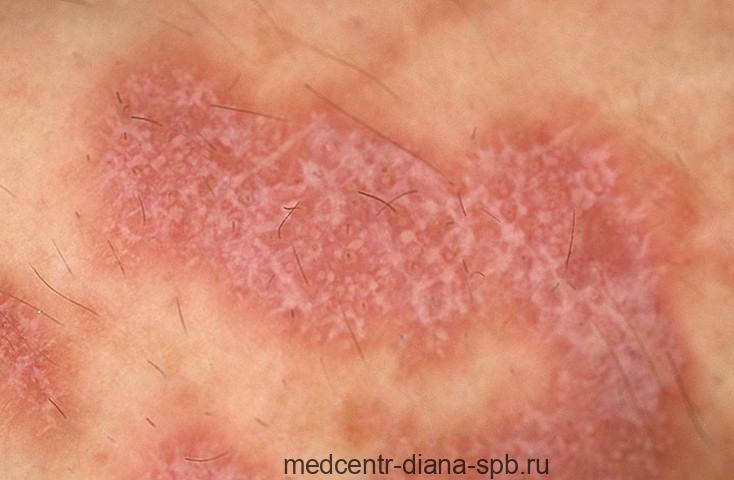
Как определить эндометриоз?
Курс лечения эндометриоза определяет лечащий врач, учитывая степень тяжести патологии, необходимость сохранения репродукции. Какой будет тактика решается на консультации. Учитываются данные проведенного осмотра в зеркалах, бимануальной пальпации:
- Мелкие выпуклые папулы вокруг цервикального канала. Прощупываются неподвижные, болезненные бугры.
- Увеличенные яичники. Надавливание на них вызывает схваткообразный приступ.
- Плотная шероховатая опухоль по задней стенке влагалища.
- Образование в толще половой губы, выпирание бартолиновых желез.
Эффективное лечение эндометриоза матки включает борьбу с осложнениями. Для оценки физиологических нарушений назначается ряд анализов, также подтверждающих первичный диагноз. Диагностическое выскабливание, биопсия, цитологический мазок нужны для морфологического изучения эпителия при эндометриозе.
Половые органы имеют разветвленную сеть сосудов, нежную структуру, поэтому после биопсии и мазка появляются кровянистые выделения. Они необильные, исчезают через 1–3 дня.
- Кольпоскопия ― бесконтактный осмотр увеличительным прибором влагалища, цервикса, сосудистого русла.
- Гистеросальпингография ― рентген матки, труб с контрастным веществом.
- Сканирование лапароскопом со светодиодной трубкой через прокол брюшной стенки.
- Компьютерная томография.
Ультразвуковое сканирование эндометриоза распознает кисты, инфильтраты, оценивает эхогенность тканей. Информативней будет пройти УЗИ на 23-24 день цикла.
Профилактика защиты от трихомониаза
Эффективное лечение трихомониаза у женщин обязательно закрепляется профилактическими мерами. Это необходимо именно по причине слабости иммунитета после приема антибактериальных средств. На практике после выздоровления нередко наблюдается проявление иных воспалительных процессов и ЗППП, которые не удалось распознать ранее. Для профилактики болезней женской половой системы используют следующие меры:
- пользоваться отдельными принадлежностями гигиены: мыло, полотенце, халат
- использовать презервативы, если вы не уверены в партнере
- соблюдать ежедневную гигиену
- отказать от продуктов, раздражающих желудочно-кишечный тракт
- носить нижнее белье из натуральных тканей
- после незащищенного полового акта обрабатывать влагалище раствором хлоргексидина
Трихомоноз отличается устойчивостью к лечению и множественными осложнениями для матки, яичников и мочевой системы
Наша клиника позаботится о вашем здоровье с особым вниманием. От первой консультации до полного выздоровления мы гарантируем индивидуальный подход к каждой проблеме
Запишитесь на обследование по телефону или через форму обратной связи, и наши врачи помогут вам избавиться от женских болезней за короткий срок.
Совет 6 – поддерживайте баланс физических упражнений
Физические упражнения необходимы для снижения веса и профилактики ожирения. Но интенсивные физические нагрузки – стресс для организма. Они нарушают обмен веществ и гормонов, например, вызывают выброс кортизола, и приводят к развитию хронической усталости и нарушению сна.
Занятия йогой, плавание, легкая аэробика и пилатес принесут гораздо больше пользы для нормализации веса и устранения психологической нагрузки на организм, чем силовые и изматывающие упражнения.
Если вам необходима интенсивная физическая нагрузка – делайте ее с перерывами или практикуйте бег на длинные дистанции.
Поддерживайте баланс физических упражнений
Как уменьшить приливы и как бороться с чрезмерной потливостью?
Для уменьшения негативных последствий гормональных расстройств во время менопаузы требуется прием подходящих лекарственных препаратов, корректировка питания и режима работы и отдыха. Однако это еще не все. Есть некоторые простые правила, позволяющие уменьшить неприятные проявления приступов:
Избегать походов в баню и сауну. Горячий воздух в парных провоцирует чрезмерное потоотделение.
Меньше времени проводить на улице в жаркие дни, а также держаться как можно дальше от источников тепла – каминов, печей, обогревателей, костров.
Отказаться от курения, употребления горячей, жирной и острой пищи, кофе, алкоголя и сладостей.
Питание женщины в климактерическом периоде должно включать больше свежих фруктов и овощей, молочных продуктов, злаковых культур, пшеничных отрубей, куриных яиц, орехов. Эти продукты оказывают благотворное влияние на женский гормональный фон, что помогает уменьшить проявления климакса. Также в рацион стоит включить продукты, богатые так называемыми фитогормонами. По своему составу они близки к человеческим гормонам, однако не столь эффективны.
Употребляйте в пищу : кокосовое, соевое и оливковое масло, чечевицу, семя льна, чеснок, нут, фасоль, ячмень, рожь.
Пить не меньше 1,5 литров воды в день. Из-за повышенной потливости во время менопаузы организм быстро теряет жидкость, поэтому ее необходимо своевременно восполнять.
Не носить синтетическую одежду. Лучше отдать предпочтение хлопковым, шелковым и льняным вещам. Исключение составляет одежда из флиса: этот искусственный материал быстро сохнет и обеспечивает необходимое отведение влаги.
Отказаться от нарядов с высокими воротниками. Выбирайте одежду с декольте и вырезами возле шеи.
Сменить синтетическое постельное белье на натуральное. Это поможет вам меньше потеть во время сна.
Если вас мучают интенсивные приливы, можно носить с собой запасной комплект одежды. Если вы сильно вспотеете, у вас будет возможность переодеться.
Соблюдать правила личной гигиены. Чтобы избежать неприятного запаха пота, рекомендуется пользоваться качественным антиперспирантом, предотвращающим появление неприятного запаха.
Выделять время для отдыха, стараться меньше нервничать и заниматься статическими видами спорта – пилатесом, йогой, стрейчингом, калланетикой
В этот непростой период для женского организма крайне желателен регулярный отдых на море, но важно избегать жарких месяцев (июль, август) и выбирать более комфортные и прохладные ‒ май, июнь и сентябрь.
Лечение приливов при климаксе
Приливы при климаксе: лечение без гормонов
Мнение эксперта
Многие женщины не могут принимать гормональные препараты в силу определенных особенностей здоровья. Например, при риске возникновения рака молочной железы, склонности к образованию венозных тромбов, при нарушении мозгового кровообращения (инсульте) и инфаркте заместительная гормонотерапия не рекомендована, так как потенциальные риски от нее могут быть выше, чем польза.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Чтобы смягчить интенсивность симптомов климакса, используется не только заместительная гормонотерапия, но и другие препараты. Вместо гормонов, можно использовать следующие средства:
Препараты, нормализующие артериальное давление
В период менопаузы происходят изменения водно-солевого баланса, в результате чего наблюдается задержка жидкости в организме и увеличение объема крови. Это приводит к повышению артериального давления во время прилива. Прием препаратов, понижающих давление, способствует уменьшению потливости и ощущению жара во время подобных состояний.
Успокоительные средства и антидепрессанты
Данные препараты, назначенные в малых дозах, помогают уменьшить стресс, вызванный приливами. Кроме того, прием антидепрессантов и седативных средств в некоторых случаях уменьшает частоту и интенсивность приливов за счет нормализации состояния сосудов.
Мнение эксперта
Помните, что антидепрессанты могут быть достаточно агрессивными для здоровья и способны вызывать некоторые побочные эффекты. Поэтому их назначением и выбором подходящей дозировки должен заниматься исключительно профильный специалист.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Витаминные и минеральные комплексы, БАДы
В период менопаузы рекомендуется прием комплексов, богатых ретинолом, токоферолом, аскорбиновой кислотой, витаминами группы В, витамином D, кальцием, магнием, бором.
БАДы на основе фитоэстрогенов. К числу фитогормонов относятся кокосовое масло, ромашка, календула, корень женьшеня, виноград, финики, гранаты, красный клевер, люцерна, лен, солодка и др.
Способы преодоления бесплодия
Успехи медицины в XX и XXI веках, понимание процессов оогенеза и эмбриогенеза, достижения генетики обусловили появление вспомогательных репродуктивных технологий. Современное лечение бесплодия помогает даже в тех случаях, когда классические методики оказывались бессильны. Особенностью ВРТ (вспомогательной репродуктивной технологии) является осуществление отдельных или всех этапов зачатия вне организма женщины.
Искусственная инсеминация. Эта технология, по сути, заменяет собой традиционный половой акт и заключается во введении предварительно подготовленной спермы в маточную полость через катетер. Само оплодотворение и дальнейшее развитие ребенка происходят естественным образом. Искусственная инсеминация используется в тех случаях, когда невозможен естественный доступ спермы в матку – например, при мужской эректильной дисфункции или импотенции, аномальном строении влагалища или цервикального канала.
Экстракорпоральное оплодотворение (ЭКО). Это более сложная методика, заключающаяся в зачатии эмбриона вне организма женщины. Она проводится в несколько этапов:
- Стимуляция яичников – с помощью гормональных инъекций увеличивается количество продуцируемых женским организмом яйцеклеток за 1 менструальный период;
- Пункция фолликулов – созревшие яйцеклетки извлекаются из яичных мешков с помощью иглы, вводимой через влагалище;
- Оплодотворение – извлеченные и отобранные жизнеспособные яйцеклетки помещаются в инкубатор и смешиваются со спермой полового партнера или донора, где и происходит зачатие;
- Культивация и перенос эмбрионов – оплодотворенные яйцеклетки (зиготы) в течение 5-6 дней развиваются до стадии начального дробления или бластоцисты, после чего переносятся в матку пациентки для имплантации.
Экстракорпоральное оплодотворение проводится по различным протоколам лечения бесплодия, в зависимости от репродуктивной способности пациентки, ее возраста, наличия различных заболеваний и противопоказаний. Например, при ЭКО в естественном цикле полностью или почти полностью отсутствует стимуляция яичников – такую программу используют в тех случаях, когда женщине противопоказан прием гормонов. Существуют протоколы, предусматривающие усиленный или продолжительный гормональный курс.
Неоценимую помощь в лечении бесплодия оказывают дополнительные технологии, направленные на повышение вероятности зачатия:
- ИКСИ. Представляет собой принудительную имплантацию сперматозоида в яйцеклетку с помощью микроиглы. ИКСИ применяется в тех случаях, когда затруднен процесс слияния половых клеток – например, из-за недостаточной подвижности мужских гамет или слишком толстой оболочки ооцита.
- Использование донорского биоматериала. Эта вспомогательная репродуктивная технология заключается в использовании при ЭКО чужих ооцитов, сперматозоидов или эмбрионов. Донорство применяется в тех случаях, когда один из потенциальных родителей или они оба не способны сами синтезировать жизнеспособные половые клетки. Также донорский биоматериал применяется для оплодотворения одиноких пациенток или женщин, находящихся в гомосексуальных отношениях.
- Суррогатное материнство. В этом случае эмбрион, зачатый с помощью генетического материала пациентки, подсаживается другой женщине. Суррогатное материнство используется тогда, когда генетическая мать не может по медицинским или немедицинским причинам самостоятельно выносить и родить ребенка.
- Криоконсервация. Эта репродуктивная технология направлена на сохранение биоматериала для использования в последующих попытках ЭКО или в программе отложенного материнства. Ооциты, сперма или эмбрионы подвергаются сверхбыстрой заморозке до температуры в 196°С с использованием криопротекторов и хранятся в криобанке неограниченное время.
Важно понимать, что ВРТ (вспомогательные репродуктивные технологии) не лечат бесплодие как таковое – они позволяют обойти патологию, заменить нарушенные репродуктивные функции. Например, искусственная инсеминация не устраняет мужскую импотенцию или аномальное строение влагалища
Однако, она заменяет собой естественный половой акт, тем самым преодолевая эти ограничения. Выбор той или иной ВРТ зависит от конкретной причины патологии, возраста пациентки и ее партнера, результатов их обследования и других факторов. В каждом случае врач индивидуально подбирает подходящий курс лечения бесплодия.
Фазы циклических изменений
Особенность МЦ заключается в том, что связанные с ним изменения протекают параллельно и в яичниках, и в слизистой оболочке матки. Задача яичников — подготовить к оплодотворению яйцеклетку, а задача матки — подготовить слизистую (эндометрий) к приему этой яйцеклетки после ее оплодотворения. Если яйцеклетка оплодотворена, она прирастает к подготовленному эндометрию и наступает беременность. Если оплодотворения не произошло, то внутренний слой эндометрия отслаивается и выходит наружу вместе с небольшим количеством крови и лимфы — внешне это проявляется менструальным кровотечением.
МЦ делится на две фазы:
- фолликулиновую — в яичнике созревает новый фолликул, содержащий яйцеклетку, и происходит овуляция — выход яйцеклетки наружу из лопнувшего созревшего фолликула. После этого яйцеклетка может быть оплодотворена. Параллельно в матке происходит восстановление поверхностного слоя слизистой оболочки, ее разрастание и утолщение;
- лютеиновую — оставшийся после разрыва фолликула рубец превращается в так называемое «желтое тело», временную железу, которая участвует в поддержании наступившей беременности. Если оплодотворения не произошло, поверхностный слой эндометрия продолжает утолщаться, становится все более рыхлым и затем отслаивается, смывая неоплодотворенную яйцеклетку — наступает менструация.
После окончания отторжения поверхностного слоя эндометрия (то есть после того, как завершится менструальное кровотечение) снова начинается фолликулиновая фаза цикла — матка начинает подготовку к приему новой яйцеклетки, которая в это время созревает в яичнике.
Циклические изменения в цифрах
Кровянистые выделения, которые порой доставляют немало дискомфорта — естественное следствие изменений, связанных с МЦ. Они продолжаются в течение всего периода половой зрелости женщины (за исключением физиологического их отсутствия во время беременности и первых месяцев кормления грудью). Обычно первые месячные появляются в возрасте 11-13 лет. Плюс-минус два-три года тоже является нормой, а не признаком каких-либо отклонений. В первые месяцы и даже годы кровотечения появляются нерегулярно, и это тоже нормально: гормональная перестройка в это время еще не завершена, происходит налаживание функционирования половой системы. Регулярный МЦ устанавливается позднее — после завершения полового созревания. Поэтому девочка-подросток, у которой уже есть месячные, способна забеременеть, но выносить и родить здорового ребенка получится далеко не всегда — организм может быть не готов к этому.
Первым днем цикла принято считать первый день менструального кровотечения. Это не совсем корректно — на самом деле кровотечением МЦ заканчивается, и первый день нового МЦ наступает после того, как кровянистые выделения прекратятся. Но отследить этот момент точно сложно — небольшое остаточное подкравливание может продолжаться, в то время как новый цикл уже начался, поэтому удобнее все-таки считать от первого дня месячных, по поводу которого сомнений нет.
Условия нормального менструального цикла:
- длится 21-36 дней (для большинства женщин характерна длительность в 28 дней),
- менструальные выделения продолжаются 3-7 дней (чаще всего 3-4),
- в дни кровотечений организм теряет около 50 мл крови в сутки (объем всей жидкости больше, так как в состав выделений вместе с кровью входит лимфа и секрет желез эндометрия).
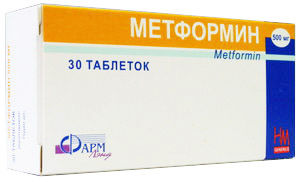
Дюфастон и его эффекты при лечении эндометриоза
Основное действующее вещество препарата – дидрогестерон – аналог природного прогестерона. В 1 таблетке Дюфастона содержится 10 мг активного компонента. Попадая в организм, он быстро всасывается в кровь, его максимальная концентрация наблюдается через 2 часа. Дидрогестерон, избирательно связываясь с прогестероновыми рецепторами в матке, способствует переходу эндометрия из фазы пролиферации в период секреции, предотвращая его избыточное разрастание. К тому же Дюфастон, как и прогестерон, готовит слизистую оболочку к возможной беременности и имплантации зародыша, снижает возбудимость мышечного слоя матки и уменьшает его сократительную деятельность.
Стоит отметить, что дидрогестерон не является производным тестостерона, поэтому при лечении эндометриоза Дюфастоном исключается андрогенная и анаболическая активность, маскулинизирующий эффект, нарушения дифференцировки и развития плода, изменения температуры тела. Препарат не меняет обмен веществ, поэтому пациентки могут не опасаться набора веса.
К тому же Дюфастон снижает воздействие эстрогенов на женский организм, следовательно, может активно применятся при бесплодии и частых выкидышах, маточных кровотечениях и других патологических состояниях, вызванных избытком эстрогенов. В то же время он не подавляет положительных эффектов этих гормонов, которые предотвращают формирование сердечно-сосудистых и нервных заболеваний.
В целом можно выделить следующие положительные эффекты Дюфастона при лечении эндометриоза:
- Подавление роста эндометриоидной ткани;
- Сохранение овуляции;
- Снижение или полное устранение межменструальных и маточных кровотечений;
- Уменьшение сократительной деятельности матки и, как следствие, купирование боли;
- Предупреждение рецидивов заболевания после оперативного вмешательства;
- Предотвращение перерождения эндометриоидных очагов в онкологические новообразования.
Причины непроходимости маточных труб
- Инфекционно-воспалительные заболевания органов малого таза (матки, яичников и маточных труб). Причинами могут быть хламидиоз, гонорея и другие заболевания, передающиеся половым путем.
- Операции, которые проводились в брюшной или тазовой полости. Например, состояние после оперативного лечения внематочной беременности или аппендицита, осложнившегося перитонитом – воспалением брюшной полости.
- Эндометриоз маточных труб.
- Туберкулез органов таза.
- Генетически обусловленные аномалии развития фаллопиевых труб с нарушением их двигательной функции.
- Образования (прежде всего, опухоли) в просвете труб или сдавливающие трубы снаружи и нарушающие их функцию.
Фото
Кариотипирование одного или обоих супругов
Кариотипирование — это исследование количественного набора хромосом, а также их структурных перестроек (хромосомных аберраций). Перестройки могут быть внутри- и межхромосомными, могут сопровождаться нарушением порядка фрагментов хромосом (делеции, дупликации, инверсии, транслокации). Хромосомные перестройки подразделяют на:
- Сбалансированные. Иинверсии, реципрокные транслокации не приводят к потере или добавлению генетического материала, поэтому их носители, как правило, фенотипически нормальны.
- Несбалансированные. Делеции и дупликации меняют дозовое соотношение генов, и, как правило, их носительство сопряжено с существенными отклонениями от нормы.
У здорового человека должно быть 22 пары аутосом и 1 пара половых хромосом (ХХ или ХУ). Для пар, страдающих от бесплодия, кариотипирование назначается скорее из-за перестраховки, его назначение более оправдано при привычном невынашивании, особенно если оно было связано с доказанной анеуплоидией эмбриона/ов.
У пациентов с бесплодием хромосомные перестройки встречаются редко. С привычным невынашиванием сбалансированные перестройки встречаются чаще, но занимают всего лишь 4–5% в структуре причин привычного невынашивания. При этом у таких пациентов всегда есть шанс на рождение здорового ребенка без проведения дорогостоящего обследования и лечения. Без соответствующих исследований и лечения риски повторного невынашивания и рождения ребенка с тяжелыми проявлениями несбалансированной транслокации существуют, но они достаточно низкие.
Так как анализ проводится на коммерческой основе, пара должна понимать, что выявление нарушений кариотипа повлечет за собой рекомендацию делать предимплантационную генетическую диагностику эмбрионов (ПГД) на конкретную хромосомную поломку, а также ПГТ-А для исключения численных хромосомных нарушений у эмбрионов.
Влагалищные бели при урогенитальных заболеваниях
Беспокойство должно вызвать внезапное изменение выделении, неприятный запах. Не всегда присутствуют другие симптомы (зуд, боль внизу живота)
Инфекция может развиваться в скрытой форме, поэтому стоит обращать внимание на первые признаки влагалищного дисбактериоза. Для каждого заболевания существуют показатели, ознакомиться с ними можно в таблице
| Бели | Патология |
| Кровянистые (не в дни менструации) | Эрозия шейки, внематочная беременность, опухоль или воспаление эндометрия, кровотечение, несовместимость с гормональными контрацептивами. |
| Белые, творожистые бели с кислым запахом | Кандидоз — молочница влагалища, вызванная ростом грибков. |
| Желтые, неприятно пахнущие | Венерические болезни: гонорея, хламидиоз. |
| Зеленые | Воспаление цервикального канала и яичников: цервицит, аднексит. |
| Розовые выделения из влагалища | Лохии — очищение урогенитальных органов после родов. Циклическое кровотечение. |
| Бежевые, кремообразные выделения с запахом рыбы | Бактериальный вагиноз, может быть смешанной инфекцией. Часто причиной становятся гарднереллы во влагалище. |
| Гнойные, пенистые | Трихомониаз — заболевание, вызываемое одноименным паразитом, проникающим через половые пути. |
Мутные выделения из влагалища при гонорее сопровождаются ослаблением сфинктера мочевого пузыря и недержанием мочи. Гонококки провоцируют кровотечение, выкидыш, бесплодие. Практически все венерические патологии сопровождаются тянущими болями, жжением, отеком и покраснением половых губ. Однако подобную симптоматику может вызвать чрезмерная гигиена, в том числе влагалищное спринцевание после секса с целью вымыть лишние выделения, спермициды. Защитный барьер из лактобактерий смывается и на смену приходит патогенная микрофлора, находящаяся во влагалищной полости в неактивном состоянии.
Частым является комплексный рост кандиды и гарднереллы. Сильные выделения из влагалища имеют тухлый запах с кислым оттенком, бывают белесоватого, серого, светло-коричневого цвета. С прогрессированием патологии возникают трещины, язвы внутренней оболочки, преддверия вагины. При переходе в хроническую форму бели могут исчезнуть.
Моча в выделениях влагалища свидетельствует о наличии свища. Анатомически женские гениталии граничат с мочевым пузырем, поэтому перфорация случается при криминальных абортах, которые выполняют безответственно, не учитывая тяжелые последствия. Разрыв вагинальной стенки могут вызывать гнойные инфекции. Если отверстие расположено вблизи уретры, нужно проводить дифференциацию с недержанием мочи.
Врожденные кисты яичников
- Дермоидные, образованные из эмбриональной железистой ткани, Эти образования могут содержать волосы, жир, зубы, хрящевую, костную ткань. Дермоидные кисты могут достигать размера 25 см. Хотя злокачественное перерождение кисты встречается только в 1-2 процентах случаев, крупное новообразование давит на соседние органы, вызывая боль и нарушение функций;
- Параовариальные кисты, возникающие из эмбриональной ткани, расположены рядом с яичниками. Причина их появления – нарушение внутриутробного формирования внутренних половых органов девочки. Параовариальные кисты растут очень медленно, но могут достигать огромных размеров (до 30 см).

Как принимать дюфастон
Дидрогестерон принимают внутрь. Линия разлома предназначена только для упрощения разламывания таблетки и удобства проглатывания, а не для ее деления на равные дозы. Продолжительность терапии и дозы могут быть скорректированы с учетом индивидуального клинического ответа пациентки и степени выраженности патологии в пределах режима дозирования препарата, представленного ниже:
- Эндометриоз: пить таблетки дюфастона по 10 мг 2-3 раза в сутки с 5-го по 25-й день менструального цикла или непрерывно.
- Бесплодие (обусловленное недостаточностью лютеиновой фазы) принимать по 10 мг/сут с 14 по 25 день цикла. Лечение дюфастоном следует проводить непрерывно в течение, как минимум, шести следующих друг за другом циклов. В первые месяцы беременности рекомендовано продолжать лечение по схеме, описанной при привычном выкидыше.
- Угрожающий выкидыш: 40 мг однократно, затем по 10 мг через каждые 8 ч до исчезновения симптомов.
- Привычный выкидыш: по 10 мг 2 раза/сут до 20-й недели беременности, с последующим постепенным снижением дозы.
- Предменструальный синдром: по 10 мг 2 раза/сут с 11-го по 25-й день менструального цикла.
- Дисменорея: по 10 мг 2 раза/сут с 5-го по 25-й день менструального цикла.
- Нерегулярные менструации: по 10 мг 2 раза/сут с 11 по 25 день менструального цикла.
- Вторичная аменорея: эстрогенный препарат 1 раз/сут с 1-го по 25-й день цикла вместе с 10 мг препарата Дюфастон 2 раза/сут с 11-го по 25-й день менструального цикла.
- Дисфункциональные маточные кровотечения (для остановки кровотечения): по 10 мг 2 раза/сут в течение 5 или 7 дней.
- Дисфункциональные маточные кровотечения (для предупреждения кровотечения): по 10 мг 2 раза/сут с 11 по 25 день менструального цикла.
- ЗГТ в сочетании с эстрогенами: при непрерывном последовательном режиме – по 10 мг дюфастона в день в течение 14 последовательных дней в рамках 28-дневного цикла. При циклической схеме терапии (когда эстрогены применяются 21-дневными курсами с 7-дневными перерывами) – по 10 мг дидрогестерона в день в течение последних 12-14 дней приема эстрогенов. Если биопсия или ультразвуковое исследование свидетельствуют о недостаточной реакции на прогестагенный препарат, суточная доза дюфастона должна быть увеличена до 20 мг. Если пациентка пропустила прием таблетки, ее необходимо принять, как можно раньше, в течение 12 ч после обычного времени приема. Если прошло более 12 ч пропущенную таблетку принимать не следует, а на следующий день необходимо принять таблетку в обычное время. Пропуск приема препарата может увеличивать вероятность “прорывного” кровотечения или “мажущих” кровянистых выделений.
- Поддержка лютеиновой фазы в процессе применения вспомогательных методов репродукции: по 10 мг 3 раза/сут, начиная со дня забора яйцеклетки и до 10 недели беременности (в случае, если беременность подтверждена). Если пациентка пропустила прием таблетки, эту таблетку необходимо принять как можно раньше и проконсультироваться с врачом.
Применение дюфастона до менархе не показано. Безопасность и эффективность дидрогестерона у девочек-подростков в возрасте от 12 до 18 лет не установлена. Имеющиеся в настоящее время ограниченные данные не позволяют давать рекомендации по режиму дозирования у пациенток данной возрастной группы.