Зуд в деснах: причины, когда нужно к стоматологу?
Содержание:
Инфекционные заболевания
Как в случае с грибковыми, инфекционные заболевания запрещают использование средств личной гигиены вместе с больным. От инфекционных болезней проще избавиться на начальной стадии, когда появляются первые признаки:
-
зуд кожи головы;
-
красные пятна- расчесы;
-
воспаления вокруг волосяных фолликул.
Важно помнить о том, что курс лечения назначает врач-дерматолог, самолечение может в лучшем случае не принести результата, а в худшем – усугубить проблему. Лечение на поздних стадиях длительное и дорогое, поэтому при малейшем подозрении на заболевание кожи головы, посетите трихолога или другого специалиста в этой области.
Что делают пациенты после пломбирования каналов зуба
Чтобы восстановительный период прошел быстро и беспроблемно, необходимо придерживаться определенных правил, выполнять все врачебные рекомендации
В первую очередь важно минимизировать внешнее воздействие на запломбированную зубную единицу и ежедневно выполнять гигиенические процедуры
Профилактические меры, которые помогут предупредить осложнения:
- отказ от очень холодной и горячей, слишком твердой, кислой еды в пользу мягких продуктов комнатной температуры на протяжении недели;
- ношение теплой одежды по погоде для снижения риска переохлаждения;
- исключение вредных привычек (курения, употребления алкоголя);
- регулярная чистка зубной щеткой с мягкими щетинками.
Не стоит пользоваться отбеливающими пастами, особенно содержащими абразивные частицы. После приема пищи рекомендуется полоскать ротовую полость специальным ополаскивателем.
Бельевые вши: как бороться?
Кто может кусать ночью в постели, если следы укусов локализуются в области локтевых сгибов и под коленями, на шее, под грудью и других наиболее горячих точках человеческого тела? Такие следы оставляют вши, от своих собратьев отличающиеся только тем, что живут и откладывают яйца они не на теле, а непосредственно в самой постели
Стоит обратить внимание на то, что распознать присутствие паразитов практически невозможно. Днем они не проявляют активности
А при отсутствии контакта с источником питания — телом человека, насекомые вполне могут жить без пищи долгие месяцы.
Самостоятельное уничтожение вредителей — серьезная проблема, способная доставить массу хлопот. Конечно, можно избавиться от всех постельных принадлежностей, потратить время на кипячение белья, но без полной санитарной обработки жилья гарантировать отсутствие рисков повторного заражения будет невозможно.
Что делать, если вас укусило насекомое?
Обнаружение на теле зудящих укусов требует немедленных действий. Первое, о чем стоит помнить: санитарная обработка — перекись водорода и другие дезинфицирующие растворы помогут избежать инфицирования. Для предотвращения развития аллергических реакций стоит принять антигистаминный препарат. Если самостоятельное исследование жилья не дает внятной информации о том, какое именно насекомое стало источником проблем, не стоит медлить. Сотрудники санитарной службы «Санэпидемстанция.com» помогут выявить очаг поражения, предложат современные средства борьбы с источником опасности. На все работы дается гарантия, позволяющая предотвратить повторное заражение объекта.
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Лечение одонтогенного гайморита
Одонтогенный гайморит – это достаточно серьезное заболевание, которое не лечится народными методами. Его лечение должно осуществляться строго под контролем врача.
- Первым делом при лечении следует немедленно уничтожить источник инфекции – инородные тела или пломбировочный материал. После этого следует провести санацию ротовой полости и вылечить зуб, который стал причиной гайморита;
- После этого следует удалить из пазухи гной, однако чаще всего это делается прямо вместе с эндоскопической диагностикой. Процедура осуществляется под местным обезболиванием в амбулаторных условиях, и практически сразу после нее пациента уже отпускают домой;
- В некоторых случаях удаление гноя требует общей анестезии. Также общая анестезия может потребоваться для удаления из гайморовой пазухи инородных тел. Обычно в таких сложных случаях больного после процедуры на сутки кладут в стационар;
- После того, как причина болезни устранена, необходимо несколько дней принимать сосудосуживающие средства, которые помогут слизистой оболочке рта и носа вернуться в здоровое, нормальное состояние;
- Также после операции нужно каждый день промывать нос специальными лекарственными растворами. Такое лечение должно длиться столько, сколько скажет врач;
- Если заболевание осложнено гнойными выделениями, или отмечаются осложнения, то может быть показан прием антибиотиков;
- На месяц после лечения одонтогенного гайморита следует ограничить физические нагрузки.
Причины появления зеленых выделений
Самая распространенная причина – бактериальная инфекция, которая может вызвать следующие заболевания:
- бактериальный вагиноз;
- кольпит (вагинит);
- цервицит;
- аднексит;
- эндометрит;
- гонорея;
- бактериальный вагиноз.
- хламидиоз;
- воспалительные болезни тазовых органов.
Зеленый цвет выделений может также говорить о сахарном диабете, опущении влагалищных стенок, опухолях половых органов. Иногда зеленоватые выделения появляются при смене полового партнера. Рассмотрим подробнее самые распространенные заболевания, признаком которых становятся зеленые выделения из влагалища.
Бактериальный вагиноз
Бактериальным вагинозом называют дисбактериоз влагалища, который широко распространен среди женщин всех возрастных групп. Причиной развития бактериального вагиноза становятся нарушения в составе микрофлоры влагалища, когда здоровые бактерии вытесняются патогенными. При вагинозе выделения могут быть не только зелеными, но и белыми или серыми, водянистыми с неприятным рыбным запахом.
Кольпит
В той или иной форме воспаление влагалища переносили 60% женщин. В гинекологии это заболевание называют кольпитом или вагинитом. Воспаление слизистой оболочки влагалища крайне редко вызывается инфекциями. Гораздо чаще воспалительный процесс начинает развиваться из-за уменьшения полезной микрофлоры. Провоцируется это наличием следующих факторов:
нарушения гормонального фона;
дефицит витаминов и микроэлементов;
ухудшение кровообращения в органах малого таза;
травмы влагалища (при половом акте, родах, неосторожном введении гинекологических инструментов);
обильные кровотечения.
Болезнь проявляется зеленоватыми выделениями без других характерных симптомов. Повышения температуры и болезненных ощущений при этом нет.
Хламидиоз
Одна из самых распространенных половых инфекций – хламидиоз. Подвержены заболеванию и женщины, и мужчины. Патология сопровождается болезненным мочеиспусканием, дискомфортными ощущениями внизу живота, выделениями после полового акта. Хламидиоз, как и некоторые другие заболевания, передающиеся половым путем, провоцирует вялотекущий воспалительный процесс половых органов, что в запущенной форме может проявляться зелеными выделениями из влагалища.
Воспаления тазовых органов
Воспаления матки, фаллопиевых труб или яичников – серьезная проблема, провоцирующая развитие тяжелых осложнений и повреждение женской репродуктивной системы. Симптомы патологии очень яркие. Помимо желтых и зеленых выделений, пациентки отмечают боли внизу живота и при мочеиспускании, повышения температуры тела, слабость и т.д. Такое состояние требует стационарного наблюдения.
Обзор
Невралгия тройничного нерва — это хроническое (длительное) заболевание, которое зачастую обостряется с течением времени и характеризуется внезапной, острой болью, которая развивается в области лица и головы.
Невралгия тройничного нерва впервые встречается обычно у людей, старше 50 лет. У женщин частота невралгии составляет 5 случаев на 100 000 населения, у мужчин значительно реже — 2,7 на 100 000. В 70% случаев невралгия возникает справа, в 28% — слева, в 2% наблюдается двустороннее поражение.
Боль в лице можно описать как пронизывающую, колющую, как при ударе током. Приступ боли может продолжаться от нескольких секунд до двух минут. Чаще всего поражается одна сторона лица (односторонняя боль), как правило, правая. В редких случаях при невралгии тройничного нерва боль возникает с обеих сторон лица (двусторонняя боль). В 80–90% случаев боль возникает из-за давления на тройничный нерв — самый крупный черепно-мозговой нерв.
Данная статья посвящена невралгии тройничного нерва, редкому типу невралгии. Постгерпетическая невралгия — это довольно распространенный тип невралгии, который обычно возникает после опоясывающего лишая. Прочитайте подробнее о постгерпетической невралгии.
Невралгию тройничного нерва можно разделить на несколько категорий в зависимости от типа боли. Эти категории описаны ниже.
- Невралгия тройничного нерва 1 типа — типичная форма невралгии тройничного нерва. Пронизывающая и колющая боль возникает непостоянно и только в определенных случаях. Этот тип невралгии также называется идиопатической (когда нельзя определить ее причину).
- Невралгия тройничного нерва 2 типа также называется атипичной (нетипичной) невралгией тройничного нерва. Боль более постоянная, ноющая, пульсирующая, сопровождается чувством жжения.
- Симптоматическая невралгия тройничного нерва — боль возникает в результате другого заболевания, например, при рассеянном склерозе.
При диагностике невралгии тройничного нерва ваш врач может провести обследования, чтобы исключить другие заболевания.
В настоящее время способа полностью избавиться он нее с помощью лекарств не существует. Жить с невралгией тройничного нерва может быть сложно, она может отрицательно сказываться на качестве жизни человека. Однако с помощью лекарств обычно можно на какое-то время облегчить симптомы.
Народные способы лечения кандидоза полости рта
Народное лечение не отменяет необходимости обращения к специалисту, но помогает уменьшить или устранить дискомфорт и болезненность, покраснение, снять грибковый налет:
- Чай из календулы. Столовую ложку цветков календулы залить кипятком и настаивать не менее часа, либо в стакане воды развести чайную ложку спиртовой настойки растения. Применять для полоскания через каждые 3-4 часа не менее 2 недель. Эфирные масла, растительные антибиотики и фитонциды снимают воспаление и боль;
Чай из цветков календулы
- Сок лука, полыни и чеснока. Использовать для смазывания воспалительных очагов 2-3 раза в день. До нанесения состава необходимо удаление налета. Результат заметен через неделю, курс лечения 2-3 недели. Фитонциды повышают иммунитет и убивают грибки;
- Сок калины и клюквы. Содержит природные антибиотики и витамины. Сок ягод необходимо держать во рту или использовать для полосканий. Курс лечения 30 дней;
- Сок моркови. Применяется для полосканий, содержит фитонциды, эфирные масла и витамины, укрепляет слизистые оболочки. Использовать по половине стакана сока около 4 раз в день, курс лечения 30 дней;
- Отвар зверобоя. Используется для полоскания очищенного от налета рта. Столовую ложку растения залить водой и кипятить 10 минут. Полученный состав применять для полоскания 5-6 раз в день не менее 2 недель. Противомикробное и заживляющее средство;
- Отвар багульника. Около 20 грамм сухого растения залить кипятком и проваривать 15 минут. Курс лечения зависит от серьезности недуга, но облегчение наступает уже через 5 дней. Противогрибковое средство;
- Масляные аппликации. Пропитать шестислойный кусок марли линиментом алоэ, маслом облепихи, оливы и шиповника. Аппликацию прикладывать к области поражения на 15 минут, курс лечения 2 недели. Ранозаживляющее, обезболивающее, противовоспалительное и иммуномодулирующее средство;
- Отвар коры дуба. В стакан воды добавить 20 грамм коры, прогревать на водяной бане полчаса. Марлевый тампон смочить в отваре и прикладывать к области поражения. Повторять 3-4 раза в день, курс лечения 3 недели. Можно делать полоскания 6-8 раз в день. Отличается дубильным и вяжущим действием, останавливает попадание грибка в глубокие слои слизистой оболочки;
Отвар из коры дуба
- Мед. Перед использованием необходимо удалить налет во рту. Необходимо рассасывать чайную ложку густого меда во рту. Повторять 3-4 раза в день, курс лечения около месяца;
- Отвар корней петрушки. Столовую ложку сырья залить холодной водой, довести до кипения, настаивать 60 минут. Принимать 2 столовые ложки состава 5-6 раз в день, можно полоскать рот или выдерживать отвар во рту. Эфирные масла и флавоноиды способствуют избавлению от грибков;
- Отвар семян укропа. Столовую ложку сухих семян растения залить полулитром кипятка и настаивать 60 минут. Остудить, затем процедить состав. Принимать по трети стакана 3 раза в день на голодный желудок. Ранозаживляющее и бактерицидное средство.
«Возрастные» особенности проявления симптома
Зубы могут начать чесаться в любом возрасте, но в разных ситуациях это будет являться следствием разных предпосылок. Ниже описаны клинические случаи, которые чаще случаются в определенном возрастном диапозоне.
Зуд в детском возрасте
Многих родителей интересует вопрос о том, могут ли чесаться зубы или десны у маленького ребенка, то есть совсем еще грудничка. Все верно, такой симптом возникает на фоне прорезывания молочных резцов. В этот период малыши обычно много капризничают и плачут, тянут в рот любые погремушки и пальцы. Начало процесса можно заметить также по внешним признакам: десна немного припухает, краснеет или даже синеет, если появляется маленький синячек. Позже проступает белая полоска, когда зуб уже пробился наружу сквозь толщу десны.
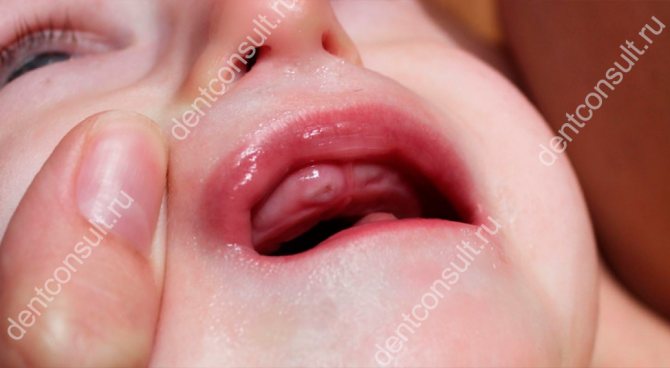
У грудничков данный симптом может возникать при прорезывании зубов
Дети постарше также могут жаловаться на схожие симптомы. И в этом случае они обычно указывают на начало смены прикуса
В этот период важно регулярно приводить ребенка на профилактические осмотры, чтобы специалист при необходимости смог вовремя распознать отклонения и начать соответствующее лечение
Когда симптом проявляется у подростков
Если подросток жалуется на схожую симптоматику, это может указывать на развитие каких-то патологических процессов. Здесь требуется диагностика у врача, ведь причина часто заключается в скрытом воспалении внутри зуба или десневых тканей, и тогда чем скорее начать лечение, тем быстрее удастся решить проблему с минимальным риском осложнений. Кстати, часто зуд возникает на фоне коррекции прикуса брекет-системами. Аналогичные ощущения могут возникать сразу после установки системы или коррекции силы натяжения дуги.

Часто зуд возникает на фоне коррекции прикуса брекет-системами
Во взрослом возрасте
У взрослого человека спровоцировать появление симптома может курение, употребление некачественных спиртных напитков, аллергическая реакция на материал пломбы, коронки или протеза. Иногда такую симптоматику вызывает воспаление в деснах и слизистой, в том числе гингивит, пародонтит, глоссит или стоматит.
Нередко подобная реакция обусловлена расстройствами невралгического характера, к которым, кстати, относится и бруксизм. Постоянное травмирование слизистой выступающими деталями неправильно подогнанного протеза, некачественно установленной коронки или пломбы также провоцирует похожие ощущения дискомфорта.
Бруксизм также является причиной проблемы
Какие ощущения возникают, когда говорят – чешутся зубы
Часто к стоматологам обращаются с жалобой на странные и не слишком приятные ощущения. Пациенты описывают их следующим образом: кажется, как будто зубы чешутся и зудят. Но на самом деле подобную симптоматику могут провоцировать самые разные патологические процессы. Например, иногда схожие ощущения возникают при развитии воспаления в близлежащих мягких или твердых тканях.
 Возникают странные и не слишком приятные ощущения
Возникают странные и не слишком приятные ощущения
А еще после удаления травмированные ткани могут слегка зудеть, пока идет процесс их восстановления и заживления. Когда подобный симптом возникает у детей, он может указывать на прорезывание молочных или постоянных резцов и моляров.
Народные средства
Что если зубы чешутся при простуде или ином обычном заболевании, которое проходит со временем при правильном лечении? Здесь отлично помогут народные средства медицины, которые не только успокаивают слизистую, но и напрямую воздействуют на эпицентр заражения. Для этого отлично подойдет обычный раствор воды и соды, которым необходимо полоскать рот, придерживаясь определенного режима.
Составом другого раствора могут быть дубовая кора, ромашка и шалфей. Если под рукой не оказалось ингредиентов, то помогут листья капусты, морковь или яблоко, которые необходимо пережевывать до состояния кашицы. Будьте аккуратны, так как твердые продукты могут ранить воспаленные десна.


Зная, как можно устранить зуд зубов, вам не составит проблем посетить врача без ощущения неприятного зуда в области зубов. Не забывайте также о профилактике, так как любую болезнь можно вовремя предотвратить, если уделять гигиене хотя бы десять минут в день. Данная статья рекомендуется в качестве ознакомления и не призывает к самолечению.

Симптомы кандидоза
Признаки заболевания молочницей разделяют на три группы:
- Поверхностный кандидоз (молочница слизистых и гладкой кожи);
- Висцеральный или системный кандидоз – заболевание, характеризующееся поражением внутренних органов и их систем;
- Кандидамикиды – отдельная группа, представляющая вторичные аллергические проявления.
Поверхностный кандидоз также разделяют на несколько «подвидов»:
- Кандидозный стоматит. Результат жизнедеятельности грибка — белесоватый налет на слизистой поверхности полости рта. Налет напоминает свернувшийся белок, легко снимается. При отсутствии лечения и низком иммунитете во рту образуются плотные пленки, после удаления которых образуются язвы и эрозии.
- Глоссит кандидозный. Характеризуется гиперемией и сухостью, наличием беловатой пленки на языке, в острой фазе заболевания. Хроническая форма заболевания приводит к атрофии сосочков языка, образованию налета серого цвета.
- Кандидоз в уголках рта. Проявляется в виде трещин и эрозий.
- Хейлит кандидозный – отечность, сухие корочки и трещины на губах.
- Кандидоз на больших складках – локализуется в паховых, подмышечных, межъягодичных зонах, под молочными железами, часто обнаруживается у полных женщин.
- Кандидоз на малых складках. Поражаются области между пальцами и складками кистей и стоп. Выражается появлением пустул и пузырьков, гиперемией кожи. Выражен зуд.
- Кандидоз генитальный — знакомая многим женщинам молочница. Этот вид заболевания проявляется в виде гиперемии слизистых оболочек половых органов, появляется налет белого цвета, выделения творожистой консистенции. Дополнительный признак – сильное жжение и зуд.
- Кандидозные онихомикозы и паронихии. Поражение околоногтевого валика, ощущение боли, припухлости. После этого процесс локализуется на самой ногтевой пластине.
Как помочь себе в домашних условиях
Лучше не заниматься самолечением и консультироваться со специалистами даже по поводу безобидных составов. Одно из главных правил – не воздействовать на пролеченный участок теплом (горячими напитками, компрессами, не посещать бани, сауны).
Медикаментозная терапия
Когда после чистки и пломбирования каналов болит зуб, на помощь приходят анальгетики и противовоспалительные препараты, например, Анальгин, Нурофен, Найз, Темпалгин. Назначать лекарства и рассчитывать допустимые дозировки должен исключительно врач. Кроме того, перед приемом стоит внимательно изучить, что указано в инструкции по применению.
Народные методы
Домашняя медицина также помогает справиться с неприятной симптоматикой. Рекомендуется наносить на ватный диск или тампон масло гвоздики, пихты либо настой мелиссы (несколько капель) и прикладывать к больному месту на 7-10 минут. Некоторые люди предпочитают использовать для этого лед, но эффект от него длится недолго. Также можно слегка помассировать ушную раковину с ноющей стороны.
Как быстро избавиться от простуды на губах или герпеса
Данное заболевание коварно тем, что вы можете даже не подозревать о его существовании, пока на вашем лице неожиданно не появятся первые его проявления в виде небольших пузырей.
Но, если болезнь хотя бы раз дала о себе знать, то можете даже не сомневаться, что она вернется снова.
А к такому развитию событий вы должны быть готовы всегда, ведь любая сыпь, или прыщ, появляются в самый неподходящий момент.
Поэтому, важно иметь под рукой наиболее эффективные средства от герпеса, которые помогут быстро побороть заболевание еще на ранних стадиях
Герпес — как лечить в домашних условиях без медикаментозных препаратов
- Мелисса. Из этого ароматного растения можно приготовить настойку, причем сделать это можно самостоятельно. Свежее растение необходимо залить спиртом, при этом, пропорции вы можете выбирать сами. Поместите смесь в темное место примерно на две недели, после чего можно сразу приступить к лечению. Смачиваем ватку настоем и прикладываем к пораженному месту. Готовую настойку можно хранить в холодильнике до 10 месяцев.
Чистотел. Понадобится только сок этого растения, который необходимо поместить в стеклянный сосуд
Важно не заполнять бутылку полностью для того, чтобы процесс брожения прошел без «происшествий». Периодически нужно открывать бутылку для того, чтобы лишние газы вышли
Спустя семь дней можно использовать средство по назначению. Хранить его следует в холодильнике не более месяца.
- Можжевельник. Нужно измельчить плоды данного растения до состояния порошка, после чего — залить водкой. Такое средство будет готово уже спустя сутки, поэтому можете сразу его использовать для лечения герпеса. Хранится в холодильнике до 5 месяцев.
Простуда на губах может казаться простой проблемой, пока вы не столкнетесь с ней лицом к лицу.
Если проявления герпеса зачастили, а все перепробованные средства не приносят нужного результата, то существуют народные средства, которые помогут справиться с данной проблемой.
Такие симптомы могут проявляться каждый раз, когда работа вашей иммунной системы будет давать сбой, поэтому лучше заранее подготовиться к такому случаю.
А вообще, лучше не допускать снижения иммунитета, чтобы у герпеса не было шансов проявиться.
Будьте здоровы! Берегите себя и свое здоровье!
Симптомы и признаки
Острая невралгия тройничного нерва вызывает внезапную и очень сильную боль по ходу нервного волокна. Она проявляется приступами, носит простреливающий и жгучий характер. В среднем длительность приступа составляет до 3 минут, примерно у 7% пациентов она длится до 3 дней. За сутки их число может достигать 200.
Боль при невралгии тройничного нерва может наблюдаться в разных частях лица. Все зависит от того, какая ветвь нерва была поражена:
- если верхнечелюстная – в области лицевых мышц, верхней челюсти и носа.
- нижнечелюстная – боль будет напоминать зубную.
- глазная – в области висков, лба и над бровями.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения. Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль в мышцах.
У вас появились симптомы невралгии тройничного нерва?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Симптомы одонтогенного гайморита
Одонтогенный гайморит протекает в две стадии. Если симптомы острой стадии пациент игнорировал, то заболевание со временем перейдет в хроническую стадию, с менее выраженными симптомами.
Острая стадия:
- Тяжесть в носу, его заложенность с одной стороны;
- Несильные боли в подглазничной или щечной области лица. В некоторых случаях может болеть половина лица целиком;
- Гнойные выделения из заложенной половины носа;
- Болезненность второго премоляра или первого или второго моляра при надкусывании;
- Нарушение обоняния;
- Общее плохое самочувствие: температура, головные боли, озноб, проблемы со сном.
Изменений в конфигурации лица пациента не наблюдается, хотя иногда могут немного отекать мягкие ткани щечной или подглазничной области, что приводит к легкой асимметрии. При прощупывании передней стенки пазухи отмечается небольшая болезненность. В ротовой полости можно отметить очаг воспаления на слизистой оболочки перед первым моляром, а надавливание на причинный зуб также вызывает болевые ощущения.
В носовой полости отмечается присутствие гнойного отделяемого, слизистая оболочка на большой половине отечная и гиперемированная. Также при остром процессе наблюдается лимфаденит на соответствующей стороне.
Хроническая стадия:
- Периодически возникающие болевые ощущения;
- Чувство распирания и тяжести в щечной или подглазничной области;
- Обильные выделения из половины носа, а также образование в ней корок;
- Бывает, что симптомов не наблюдается вообще.
Общее состояние больного хроническим одонтогенным гайморитом обычно не страдает. Отек тканей щеки не наблюдается, однако надавливание на переднюю стенку гайморовой пазух может вызывать боль. Слизистая в преддверии полости рта воспаленная.
При обследовании полости носа обнаруживаются полипозные разрастания, корки или гнойное отделяемое.
Причины боли в мышцах горла
Основные причины боли в мышцах горла касаются либо травматического повреждения, либо двигательных мышечных расстройств. Другие состояния, заболевания, провоцирующие болевой симптом, также можно считать причинными факторами, но боль в горле скорее будет отраженной, вторичной. Кроме того, существует миопатии инфекционной этиологии (гельминтозы, туберкулез), которые сопровождаются болевым признаком в гортани, но такие случаи в клинической практике встречаются крайне редко.
Наиболее распространенные причины боли в мышцах горла:
[], [], [], [], [], []
Двигательные расстройства
- Подобные состояния в горле обусловлены либо сильным перенапряжением, либо, напротив, ослаблением мышечного тонуса. Чаще всего двигательные дисфункции диагностируются у детей, страдающих рахитом, спазмофилией, коклюшем и другими серьезными заболеваниями. Двигательные причины боли в мышцах горла делятся на миопатические (ослабление мышц) и вызванные нарушенной иннервацией – неврогенные. Также расстройства могут быть частичными – парезами или полноценными – параличами.
- Кортикальный (центральный) паралич может быть спровоцирован травмой головы, кровоизлиянием в мозг, даже незначительным, склерозом. Кортикальное расстройство диагностируется в основном у взрослых, часто сочетается с поражением мягкого неба, в основном бывают двухсторонними.
- Периферический паралич и парез мышц гортани обусловлены нейрогенными факторами – поражением нервных окончаний, путей в области груди, шеи из-за опухолевых процессов, абсцессов или травм. Периферические двигательные расстройства горла, как правило, бывают односторонними.
- Ларингоспазм – значительное мышечное ущемление голосовой щели. Причина может быть функциональной, но также спазм может спровоцировать гипоцальцемия на фоне дефицита витамина Д (у детей в возрасте до 3-х лет).
- Функциональный центральный паралич обусловлен нарушением психики, когда нарушается взаимосвязь функции торможения и возбуждения в головном мозге. Чаще всего диагностируется истерический паралич, провоцирующий сильный спазм мышц и соответственно болевой симптом, ощущение нехватки воздуха. Истерический спазм мышц гортани часто ошибочно диагностируется как бронхоспазм, бронхиальная астма или ларингоспазм, а стандартное лечение гормональными препаратами или бронхолитиками не дают результата.
- Функциональная дисфония (неорганического характера), для которой кроме боли в мышцах горла характерны полная потеря голоса или охриплость, изменение тембра, ослабление звучности. Дисфонии могут быть спастическими, гипо и гипертонусными и протекать как в хронической, так и в острой форме. Наиболее болезненными считаются гипертонусные дисфонии, когда человек разговаривает длительное время в шумной обстановке, напрягая связки. Хроническое напряжение мышц гортани, шеи и лица сопровождается гипертонусом брюшного пресса, активизацией работы сосудистой системы.
- Спастическое дисфоническое расстройство – перенапряжение мышц гортани, глотки и нарушение координации работы внутренних и наружных горловых и дыхательных мышц. Причина такой дисфункции – стрессы, психические травмы, реже — вирусные заболевания (грипп).
- Истерическая афония (полное отсутствие голоса). Причина – лабильная нервная, психическая система пациента, воздействие стрессовой ситуации. Кроме пропажи голоса и умеренную болезненность в мышцах горла человек впадает в депрессивное состояние, апатию.
- Афония функционального характера, развивающаяся как следствие хронического ларингита. Воспаленное горло нуждается в покое, если человек продолжает напрягать связки и мышцы гортани, происходит нарушение механизма образования звуков (голоса).
Воспалительные патологии горла
- Острый или хронический ларингит.
- Стенозирующий ларинготрахеобронхит.
- Хондроперихондрит – воспалительный процесс в хрящевой ткани гортани, в который вовлекается и мышечная ткань. Особенно болезненной считается гнойная и фиброзная форма.
- Эндогенный или экзогенный острый стеноз гортани.
Лекарственные интоксикации
Лекарственные интоксикации, сопровождающиеся повреждением двигательных нейронов внутренних гортанных мышц. Причина – медикаментозная интоксикация синтетическими препаратами, чаще всего противомалярийными средствами
Для того, чтобы выяснить истинные причины боли в мышцах горла, требуется точное описание симптомов, помогающее конкретизировать направление диагностических действий.
Особенности возбудителя кандидоза: что такое условно-патогенный
Молочница вызывается активностью грибковых микроорганизмов рода Candida. Этот грибок в норме присутствует практически у каждого человека. Его можно обнаружить и на коже, и на слизистых оболочках во рту, в дыхательных и мочеполовых путях, в кишечнике. Грибок может жить в организме мужчин и женщин. Его находят даже у грудных детей.Когда человек здоров, у него крепкий иммунитет, микроорганизмы не представляют никакого вреда. При ослабленном иммунитете, нарушениях микрофлоры или развитии инфекционных заболеваний, возбудитель кандидоза активизируется, быстро размножается, образуя колонии, и отравляет организм заболевшего человека продуктами жизнедеятельности.
Инструкция по применению Бифиформа (Способ и дозировка)
Для тех, кому назначили капсулы Бифиформ, инструкция по применению сообщает о том, что взрослым и детям от 2 лет нужно принимать лекарство по 2-3 капсулы в день. Если есть необходимость, суточная дозировка повышается до 4 капсул.
Инструкция по применению Бифиформа также сообщает о том, что при лечении расстройств ЖКТ антидиарейный эффект можно наблюдать уже в первые дни лечения. При острой диарее курс рассчитан на 2-3 дня. Тем, кто интересуется, как принимать Бифиформ взрослым, если есть другие показания к применению, лучше посоветоваться со специалистами. Врач, как правило, назначает курс лечения от 10 до 21 дня.
Кроме того, данное средство могут назначить и в комплексе с остальными, например, капсулы и свечи с Индометацином.
Также на форумах нередко спрашивают, как принимать: до еды или после. Специалисты сообщают, что употреблять капсулы можно вне зависимости от приемов пищи.
У врачей интересуются и тем, как принимать с антибиотиками. На этот вопрос специалисты отвечают однозначно – такого сочетания лучше вообще избегать. Бифидобактерии будут уничтожаться, так что применение препарата необходимо начинать после лечения антибиотиками. О том, как пить и когда, лучше проконсультироваться у врача.
Для чего чистят и пломбируют каналы
Как известно, кариес на ранних и поздних стадиях различается по глубине поражения, где сначала на поверхности коронки виднеется небольшое темное пятнышко, а затем разрастается очень глубоко в ткани. По этой причине терапевтическая тактика зависит от площади кариозной области. Иногда стоматологу достаточно удалить разрушенный участок зуба, нанести специальный состав и запломбировать образовавшееся отверстие. В такой ситуации хватит одного сеанса, процедура займет мало времени, а обезболивание может не потребоваться.
Когда патология доходит до пульпы, не избежать удаления нервов и последующей чистки каналов, их обработки антисептиком, заполнения композитами, а также установки пломбировочного материала или ортопедических конструкций. Прежде чем приступить к завершающей стадии восстановления, необходимо ликвидировать воспалительный процесс. Если допускать ошибки при врачебном вмешательстве или не соблюдать технологию обработки, воспаление вернется очень быстро, появятся неприятные ощущения.