Гранулема лица (эозинофильная гранулема)
Содержание:
Какой прогноз имеет саркоидоз легких?
Хотя часто происходит спонтанное выздоровление, тяжесть и проявления заболевания чрезвычайно изменчивы, и многим пациентам требуются повторные курсы глюкокортикоидов. Таким образом, регулярный контроль для выявления рецидивов обязателен. Приблизительно у 90 % пациентов, у которых произошло спонтанное выздоровление, оно развивается в пределах первых 2 лет после постановки диагноза; менее 10 % этих пациентов имеют рецидивы спустя 2 года. Те пациенты, у которых не развивается ремиссия в течение 2 лет, вероятно, будут иметь хроническое заболевание. Саркоидоз легких считается хроническим у 30 % пациентов, и у 10-20 % заболевание имеет постоянное течение. Саркоидоз является фатальным для 1-5 % пациентов. Легочный фиброз с дыхательной недостаточностью — самая частая причина смерти во всем мире, далее следует легочное кровотечение вследствие аспергилломы. Однако в Японии самой частой причиной смерти является инфильтративная кардиомиопатия, вызывающая сердечную недостаточность и кардиоаритмии.
Прогноз хуже для пациентов с экстрапульмональным саркоидозом и для лиц негроидной расы. Выздоровление наступает у 89 % европеоидов и 76 % пациентов негроидной расы без экстраторакального заболевания и у 70 % европеоидов и 46 % пациентов негроидной расы с экстраторакальными проявлениями. Наличие узловатой эритемы и острого артрита — признаки благоприятного прогноза. Увеит, люпус пернио, хроническая гиперкальциемия, нейросаркоидоз, нефрокальциноз, миокардиальное заболевание и обширное легочное поражение — неблагоприятные прогностические симптомы саркоидоза легких. Однако выявлено небольшое различие в отдаленных результатах у лечившихся и не лечившихся пациентов, и после окончания лечения часто наблюдается рецидив.
Хроническая гранулема
Хроническую форму гранулема принимает у тех пациентов, которые редко посещают стоматолога. Отсутствие болевых ощущений и других ярких признаков приводит к тому, что длительное время гранулематозная ткань разрастается, постепенно замещая здоровые клетки. Такой хронический патологический процесс может вызвать разрушение верхушки корня и других глубоких слоев. Из-за чего человек рискует со временем безвозвратно потерять зуб, который внешне выглядит удовлетворительно, но внутри – разрушен.
Если инфекция переходит на мягкие ткани, вблизи гранулемы, это приводит к формированию ограниченного абсцесса или к развитию диффузных гнойных поражений – флегмоны. Если произойдет вовлечение кости в патологический процесс, вероятно развитие остеомиелита челюсти.
Поскольку зубная гранулема является хроническим очагом инфекции, очень высока вероятность того, что осложнения выйдут далеко за пределы стоматологических проблем. Микроорганизмы попадают в кровеносное русло и поражают других системы органов. Это может вызвать развитие синусита, инфекций мочевыводящей системы, и даже сепсиса.
Профилактическая стоматология не может выявить проблемы, если размеры новообразования еще малы и его не заметно при осмотре. Признаки острого воспаления в области корня зуба позволяют заподозрить гранулему. Для постановки правильного диагноза рекомендуется рентгенография зуба. На снимках вокруг верхушки зуба обнаруживается ограниченная округлая область, более темная по сравнению с окружающими тканями.
Перспективным неинвазивным методом диагностики (в т.ч. и дифференциальной) является дентальная магниторезонансная томография (МРТ). Последние исследования показывают, что МРТ может существенно облегчить выбор правильной стратегии лечения и помочь избежать ненужных операций при гранулеме зуба.
Что провоцирует / Причины Кольцевидной гранулемы:
Одни ученые утверждают, что такие высыпания являются результатом сахарного диабета, другие же уверены, что всему виной имеющиеся нарушения углеводного обмена либо чрезмерное употребление рафинированного масла.
Говорят, что данный недуг может возникнуть и на фоне механической травмы кожного покрова. В общем, этиология до сих пор до конца не выяснена и это самое страшное, так как в таких случаях человек просто-напросто не знает, чего именно ему опасаться. Отметим сразу же, что кольцевидная гранулема чаще всего наблюдается у детей в возрасте от трех до десяти лет, а также у взрослых женщин.
Лечение гранулемы лазером
Лазер открывает новые возможности для лечения различных заболеваний. Лечение гранулемы зуба интраоральным лазером более комфортно для пациента, чем традиционные способы.
Хирургическое иссечение было распространенным способом лечения гранулемы на корне зуба в течение многих лет из-за простоты его применения и минимального травмирования тканей. Однако при иссечении образования трудно контролировать кровотечение. Это большой недостаток хирургической процедуры, особенно когда рана не зашивается, что может привести к повышенному риску кровотечения после операции.
Сначала стоматолог подготовит область, в которой локализовано образование. При необходимости может быть использована анестезия. Далее направленный лазер удаляет гранулему, проводится антимикробная обработка и пломбирование больного зуба.
Исследования показывают, что вероятность осложнений при такой процедуре чрезвычайно низка и составляет до 1%, что на порядок ниже, по сравнению с традиционными способами. Для сравнения: при хирургическом иссечении показатель постоперационных кровотечений составляет 16%.
В течение первых трех дней пациенту рекомендуется производить санацию полости рта в соответствии с назначениями стоматолога. Обычно восстановительный период занимает менее недели.
При появлении любых новообразований в области десен или зуба, чувства дискомфорта, боли любой интенсивности необходимо срочно обратиться к стоматологу. Своевременная диагностика гранулемы предотвратит осложнения и позволит избежать сложного хирургического лечения.
Симптомы кольцевидной гранулемы
Первые проявления заболевания можно заметить на коже задолго до появления больших пятен. Сначала наблюдаются плотные блестящие узелки, преимущественно гладкие. Они имеют фиолетовый, красно-розовый или телесный оттенки (см. фото ниже). На этом периоде болезненных ощущений нет.
Как только на коже появились первые узелки, они начинают развиваться и расти. Спустя несколько месяцев эти узелки образуют кольцевидную бляшку.
Со временем размер гранулемы будет расти. Размер может увеличиться от 0,5 до 10 сантиметров. В центре узла цвет образования изменяется и становится телесного или немного синеватого оттенка.
Еще один из симптомов заболевания, является появление эволюционного полиморфизма. К элементам полиморфизма относятся:
- чешуйки;
- корки;
- язвы;
- рубцы;
- трещины;
- эрозии на коже.
Бляшки могут располагаться на кистях, локтях, стопах, коленях. В редких случаях они могут появиться на шее, предплечьях или ягодицах.
Однако нельзя полагаться исключительно на внешний вид высыпаний. Чтобы поставить точный диагноз, нужно провести ряд исследований.
В случаях, когда симптомы у взрослых схожи сразу с несколькими заболевания, поставить диагноз точно не удается. Тогда пациенту назначают гистологическую экспертизу. Во время этой экспертизы у пациента исследуют биоптат кожи (образец пораженной кожи).
Ответы на популярные вопросы
Как ускорить заживление десны после удаления зуба?
Василиса (женщина 27 лет), 15 октября 2019
Отвечает:
Тарасова Анна Александровна, Имплантолог, Пародонтолог
Следует придерживаться рекомендациям вашего врача, в том числе, не курить (особенно в первый день после удаления), не употреблять алкоголь, не заниматься активным спортом
Также стоит чистить и полоскать зубы с большой осторожностью, противопоказано трогать лунку руками или языком
Какие причины появления кариеса?
Екатерина (женщина 23 года), 15 октября 2019
Отвечает:
Блохина Наталия Игоревна, Терапевт
В основном это недостаточная гигиена ротовой полости и употребление большого количества сладкой еды и напитков. Также на его возникновение может повлиять общее состояние организма, эндокринные проблемы или сниженный иммунитет.
Обязательно ли удалять нерв зуба?
Анна (женщина 33 года), 15 октября 2019
Отвечает:
Букенгольц Анна Александровна, Терапевт
При пульпите нерв лучше удалить, иначе следующим этапом заболевания может стать флюс или киста, лечение которых более сложное и дорогостоящее. Но все зависит от медицинских показаний. При возможности врач сохранит зуб. Для точного диагноза необходима консультация специалиста, в наших клиниках она бесплатна!
Признаки заболевания
На начальном этапе болезнь протекает бессимптомно. О гранулёме человек может не подозревать долгое время. Папулы развиваются в течение нескольких лет. Первые симптомы появляются при разрастании узла до больших размеров. На коже образуются посторонние высыпания, представляющую цепочку узелков разных оттенков.
Характерными признаками болезни считаются следующие:
- папула отличается от кожной пигментации строением и цветом;
- подозрительные уплотнения образуют специфичное кольцо в поражённом участке;
- папулы отличаются гладкой поверхностью;
- в детском возрасте болевые ощущения отсутствуют;
- у ребёнка папулы формируются на голенях, под коленом, в локтевой зоне и на кистях.
При появлении подозрительного уплотнения нужно обратиться к врачу и пройти обследование, чтобы исключить возможные патологии злокачественного характера. Клинически болезнь способна не проявляться в течение нескольких лет.
Противопоказания
Профилактика
В профилактических целях необходимо:
- Заниматься ежедневной гигиеной полости рта, используя зубную щетку, нить, ополаскиватель для десен.
- Проходить минимум раз в полгода осмотр у стоматолога.
- Снизить потребление сладкого, кофе, чая, а также всех напитков с красителями – все это негативно воздействует на эмаль и часто приводит к образованию кариеса.
- Отказаться от вредных привычек.
- Увеличить количество витаминов и полезных микроэлементов, которые попадают в организм.
В статье мы рассказали про то, что такое гранулема в зубе и показали ее на фото. Придерживайтесь наших рекомендаций и внимательно следите за своим здоровьем! В случае обнаружения проблем, приходите в стоматологическую клинику «Дентика», где мы подберем вам курс лечения и устраним любые недостатки.
Как Поменять Успокоитель Цепи На Ваз 2106
Износ авто мотора обычно является процессом постепенным, и до определенной величины пробега фактически не приметен. Но при уменьшении ресурса деталей, износ начинает прогрессировать, и в движке возникают различных неисправности.
Необходимость в подмене успокоителя цепи авто мотора ВАЗ 2106 возникает если проход появления последующих признаков о его неисправности:
- под капотом автомобиля, не знакомых крышки промежного вала, возникает соответствующий шум или гулкий стук цепи о крышку головки блока цилиндров;
- в работах агрегата происходят нарушения и сбои, вызванные проскакиванием цепи на зубьях звездочек привода распределительного вала. Такая неисправность нарушает нормальную работу вследствие конфигурации режима работы газораспределительного механизма;
- работа мотора невозможна по причине суровых обстоятельств, вызванных проскакиванием цепи на звездочках, обрыве цепи, и, как закономерный результат, заклинивания мотора.
Какие новообразования кожи удаляются в клинике
Родинки (невусы) – образования с четким очертанием краев, имеющие повышенную пигментацию, развивающиеся по причине скопления большого количества невусных клеток в верхних и нижних слоях дермы. Невусы развиваются в самом раннем возрасте, пик их развития припадает на средний возраст, а в старости они нередко исчезают или подвергаются возрастным изменениям. По статистике, большинство взрослых людей имеют, в среднем, двадцать родинок.
Родинки бывают врожденными и приобретенными. В зависимости от размеров невусы разделяются на мелкие, средние и крупные. По глубине расположения невусы дифференцируются на эпидермальные, внутридермальные и пограничные.
Мелкие врожденные невусы, не изменяющие свою форму и окраску, как правило, не требуют радикальных вмешательств. Тактику лечения видоизмененных родинок определяет врач-дерматолог. При наличии показаний, после иссечения невуса, специалисты «Мать и дитя» оправляют образцы на гистологический анализ.
Методы лечения невусов: хирургическое иссечение, лазерная деструкция.
Лимфангиома – доброкачественное новообразование, поражающее лимфатические сосуды. Доброкачественные опухоли лимфатических сосудов разделяются на:
- первичные (врожденные), они часто сочетаются с гемангиомой;
- вторичные (приобретенные). Вторичные опухоли развиваются на фоне перенесенной инфекции и выступают симптомом нарушения циркуляции лимфы (лимфостаза).
Ключевой диагностический симптом лимфангиомы – выделение лимфы при прокалывании опухоли.
Метод лечения лимфангиомы: хирургическое иссечение.
Гемангиома – доброкачественная опухоль, формирующаяся в утробе, момента рождения из структур сосудистой ткани.
Выделяют следующие формы гемангиомы:
- винное пятно (невус пламенеющий) – контрастные розовые пятна на кожных покровах, чаще всего локализируются на затылке, задней, коже лица;
- кавернозные – выпуклые уплотнения на коже, телесного или синюшного оттенка, мягкие на ощупь;
- капиллярные (земляничный невус) – ярко-красные выпуклые опухоли, имеющие четкие очертания, поражающие кожу лица, волосистой части головы, груди, спины.
Тактика лечения гемангиомы: В случае отсутствия интенсивного роста капиллярного и пламенеющего невуса, показано динамическое наблюдение. При наличии показаний удаление гемангиом осуществляется классическим оперативным методом или посредством лазерной деструкции.
Папиллома (бородавка) – доброкачественный нарост эпидермальных тканей на тонкой ножке или широком основании, имеющий сосочкообразную поверхность. Диаметр папиллом составляет от трех миллиметров до полутора сантиметра, окраска варьируется от белых до коричневых цветов. Папиломы развиваются на фоне проникновения в организм папилломавируса и передаются контактным путем. Обычно папилломы поражают кожные покровы лица и тела, в некоторых случаях они располагаются на слизистых оболочках, включая внутренние органы. При отсутствии своевременного лечения папилломавирус быстро прогрессирует, что проявляется размножением и увеличением диаметра наростов.
Лечение папиллом: иссечение скальпелем, лазерное удаление.
Фиброма – доброкачественное размножение и разрастание соединительно-тканных структур. Мягкие фибромы визуально похожи на мешочки, имеют различный размер, розовую или коричневую окраску. Твердые фибромы имеют плотную консистенцию, широкое основание, светло-розовый оттенок и гладкие на ощупь.
Лечение фибромы: хирургическое удаление.
Атерома – кистозное образование в виде капсулы с серозным или гнойным содержимым, развивающееся по причине закупорки сальной железы. Атеромы имеют округлую форму, мягкие на ощупь, их размеры составляют от пяти миллиметров и больше. Дермальные кисты чаще всего локализируются на лице, мочках ушей, голове и туловище. При воспалении серозное содержимое атеромы может нагнаиваться, такие процессы нередко сопровождаются локальным или общим повышением температуры тела и рецидивируют до момента вылущивания капсулы.
Лечение аторомы: новообразование удаляется вместе с капсулой хирургическим путем «в холодном периоде», когда отсутствуют признаки воспаления. Во время воспалительного процесса, как правило, атеромы вскрываются и дренируются, пациенту назначается противовоспалительная и антибактериальная терапия.
Липома (жировик) – опухоль из жировых клеток. Липома представлена мягким безболезненным подкожным узелком, ее течение имеет доброкачественный характер. Жировики имеют различную локализацию и появляются на любом участке тела, где есть жировые клетки. Чаще всего данные опухоли диагностируются на шеи, бедрах, абдоминальной области.
Лечение липомы: иссечение хирургическим путем.
Причины рака влагалища
До 75% случаев рака влагалища и шейки матки связаны с инфекцией вирусом папилломы человека (ВПЧ). Существуют разные типы вирусов, они могут вызывать бородавки на руках и ногах, губах, языке, кондиломы в области половых органов. Некоторые типы возбудителей способны приводить к злокачественной трансформации клеток.
Другие факторы риска рака влагалища у женщин:
- Возраст. В 85% случаев плоскоклеточные карциномы развиваются у женщин старше 40 лет. Почти половина случаев приходится на женщин старше 70 лет.
- Вагинальный аденоз — состояние, при котором в слизистой оболочке влагалища появляются участки, выстланные железистыми клетками, характерными для шейки матки, матки и фаллопиевых труб. Риск рака при этом повышен незначительно, и все же такие женщины нуждаются в повышенном внимании со стороны врачей-гинекологов. По статистике вагинальный аденоз встречается у 40% женщин.
- Рак и предраковые изменения шейки матки повышают риск плоскоклеточного рака влагалища. По мнению большинства исследователей, это связано с тем, что рак влагалища и шейки матки имеют схожие факторы риска. Иногда рак влагалища возникает после рака матки.
- Курение вредит не только легким. Она повышает риск рака влагалища в два раза.
- Употребление алкоголя. Одно из недавних исследований показало, что самый низкий риск рака влагалища отмечается среди женщин, которые вообще не употребляют спиртное.
- ВИЧ-инфекция. Согласно данным некоторых исследований, вирус иммунодефицита также повышает риски.
- Существует такое состояние, как пролапс матки: при этом матка опускается и выпадает во влагалище. Патологию можно лечить хирургическим путем или с помощью колец-пессариев. Есть некоторые данные о том, что длительное ношение пессария может приводить к хроническому раздражению влагалища, которое, в свою очередь, повышает риск рака. Эти данные не имеют достоверных подтверждений.

Наличие какого-либо фактора риска или даже сочетания разных факторов еще не гарантирует того, что у женщины обязательно возникнет рак. В то же время, иногда онкологические заболевания возникают у женщин, у которых нет вообще ни одного фактора риска из этого списка.
К каким докторам следует обращаться если у Вас Кольцевидная гранулема:
- Дерматолог
- Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Кольцевидной гранулемы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Виды кольцевидной гранулёмы
Из-за того, что причины кольцевидной гранулёмы до конца не изучены, формы заболевания и причинно-следственные отношения с другими заболеваниями пускай и есть, но пока разработаны не полностью.
Формы кольцевидной гранулемы:
- Типичная кольцевидная гранулема — пораженные участки кожи симметричны. Не различаются по объему и фактуре.
-
Атипичная форма:
- папулезная — расположение папул, другими словами, узелков, в виде сыпи на разных участках кожи. Чаще всего они выглядят как конусовидные образования на теле;
- диссеминированная — поражает не только участки шеи, конечностей, туловища, но и участки лица, голосистой части головы, ладоней и подошв.
- глубокая — при данной под видом, узелки располагаются не на коже, а под кожей;
- перфорирующая — такой тип атипичной гранулемы отличается наличием рубцов. Узелки пропадают не бесследно, а оставляя на коже маленькие шрамы, которые привычно называть рубцами;
- лихеноидная — высыпания появляются на слизистой. Например, в ротовой полости.
Подкожная форма
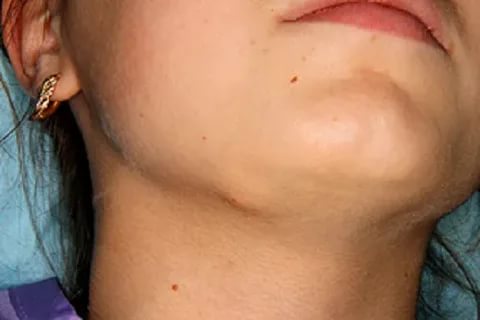
Гранулема подкожная
Данный вид гранулемы зачастую можно наблюдать у детей в возрасте семи лет. После достижения этого возраста риск появления гранулемы минимален. Дерматоз проявляется в виде образования многочисленных или единичных дермальных (редко подкожных) узлов. При такой форме дерматоза высыпания могут появиться на коже предплечий, голеней, кистей и пальцев, наиболее часто узлы появляются на голове в волосах. Бывают случаи образования гранулем в области глаза, в частности на верхнем веке.
Узлы, которые располагаются на коже конечностей, бывают как подвижными, так и плотно прилегающими к подлежащим тканям. Узлы, образованные на голове, зачастую неподвижны.
Локализованный тип
Гранулема кольцевидная локализованной формы является самой распространенной. Данная форма заболевания развивается у 90 % больных в детском возрасте.
У большей части пациентов на коже конечностей образуется обычно единичный очаг поражения. Бывают случаи, когда на коже появляется несколько очагов заболевания, но при этом число их обычно ограничено.
Что необходимо знать: у 60 % пациентов с кольцевидной гранулемой (фото представлено в статье) сыпь появляется на предплечьях или кистях, у 20 % — на голенях и стопах, у остальных 20 % больных — на других частях тела, как правило, рядом с крупными суставами.
Высыпания выглядят как плотные папулы, имеющие цвет здоровой кожи (изредка можно наблюдать незначительные покраснения). Расположение папул похоже на дугу или кольцо, причем кожа в центре очага обычно остается здоровой.
Возможно разрастание очагов гранулемы по периферии, некоторая часть высыпаний самопроизвольно разрешается, а может и рецидивировать вновь. Как правило, гранулемные кольца бывают в диаметре от 2 до 5 см, довольно редко встречаются очаги поражения, разросшиеся до огромных размеров. По контуру очаги обычно всегда округлые, но изредка можно увидеть неправильные формы. В центральной части, как правило, они несколько запавшие.
Диссеминированный тип
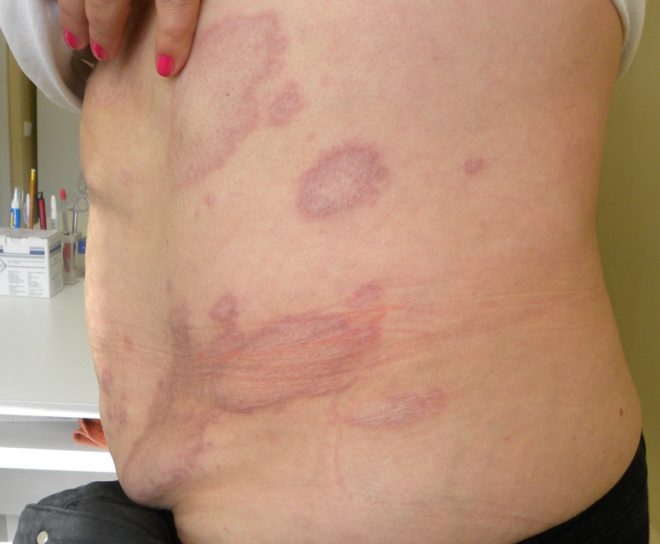
Данную форму гранулемы кольцевидной можно встретить, как правило, у взрослых пациентов. Появляются данные высыпания в виде папул по всему телу, имеют фиолетовый оттенок или цвет здоровой кожи. Чаще всего высыпания могут появиться на коже конечностей и туловище.
Данная форма заболевания характеризуется полиморфизм высыпаний, т. е. папулы располагаются рассеянно или сливаются в многочисленные очаги.
Прободающая
Выглядит так же, как предыдущий вариант, только в центре располагается пробка, из-под которой периодически выделяется желатиноподобное вещество. Позже покрывается корками. В половине случаев это реакция на травму. Может оставлять после себя рубцы и гиперпигментацию. Встречается у детей и подростков.
Форма перфорирующая
Одна из самых редких разновидностей гранулемы кольцевой, проявляется она только у 5 % пациентов, которые болеют данным заболеванием. Как правило, появление высыпаний наблюдается на пальцах и коже кистей. Данная сыпь представляется в виде папул с роговыми пробками и содержимым, напоминающем желе. По ходу выхода выделяемого содержания папул сыпь может преобразовываться в элементы с кратерообразным вдавлением в центре, которые покрыты корками.
Лечение гранулемы зуба
При обнаружении первых признаков разрастания или нагноения гранулемы следует немедленно обращаться к врачу. Промедление в этом случае может стать причиной серьезных осложнений, вылечить которые будет намного сложнее.
Лечение гранулемы – это удаление инфекции и предотвращение повторного возникновения образование. Лечение бывает терапевтическим и хирургическим.
Терапевтическое лечение
Терапевтическое, или консервативное лечение возможно только на относительно ранней стадии. Его осуществляют при помощи антибиотиков и сульфаниламидных препаратов. Если вовремя начать лечение, то лекарства позволят бесследно избавиться от инфекции и полностью остановить развитие заболевания, а также сохранить зуб.
Хирургическое лечение
Если гранулема уже достаточно сильно разрослась, то обязательно необходимо хирургическое вмешательство, так как консервативное лечение будет неэффективно.
Раньше все хирургическое лечение гранулемы заключалось в простом удалении зуба, однако теперь оно проводится значительно сложнее.
В первую очередь врач рассекает десну, чтобы обеспечить отток гноя
Очень важно вовремя вывести гной, так как он может попасть в окружающие ткани и в кровь и стать причиной серьезных проблем со здоровьем. Примерно на три дня в десну ставят дренаж, чтобы рана не заросла раньше времени, и гной вытек полностью
Для снятия воспаления в эти дни проводится активная медикаментозная терапия.
После этого рана зашивается и возможно два варианта лечения: либо зуб удаляется, либо его оставляют в десне. Удалять зуб нужно если:
- Гранулема возникла из-за проблем с зубом;
- Зуб разрушился настолько сильно, что его уже невозможно восстановить;
- Инфекция возникла из-за проблем с пародонтальным карманом;
- Корневые каналы не поддаются лечению из-за нарушенной проходимости.
В остальных случаях врачи стремятся сохранить зуб, и чаще всего это удается, в том числе и благодаря активной лекарственной терапии.
Лечение гранулемы зуба самостоятельно
Помните – вылечить гранулему самостоятельно невозможно. Нельзя пытаться использовать антибиотики или другие лекарства, которые применяются врачами, так как малейшая ошибка в применении этих препаратов может нанести здоровью серьезный вред.
К воспаленной области нельзя прикладывать горячие компрессы, так как из-за этого гной начнет распространяться намного быстрее.
Также врачами давно доказано, что никакие народные средства при гранулеме зуба не помогают, так что самолечением заниматься не следует вообще – иначе заболевание может перейти в запущенную стадию, и для лечения потребуется хирургическое вмешательство.
Классификация саркоидоза легких
Наиболее распространенной и доступной классификацией саркоидоза легких является классификация К. Wurm.
К сожалению, в классификации К. Wurn отражены далеко не все клинические аспекты саркоидоза. В частности, отсутствуют указания на возможность сочетания легочных и внелегочных проявлений саркоидоза, не отражена активность патологического процесса. В этом отношении большого внимания заслуживает классификация А. Г. Хоменко.
[], [], [], [], [], [], [], []
Классификация саркоидоза органов дыхания (К. Wurm, 1958)
- I Изолированное увеличение внутригрудных лимфатических узлов (лимфаденопатия средостения)
- II Сочетанное поражение внутригрудных лимфатических узлов и легких
- II-А Усиление легочного рисунка, сетчатая его деформация (избыточный, петлистый рисунок в прикорневых и нижних отделах легких)
- II-Б Распространенные двусторонние мелкоочаговые тени в легких (милиарного типа)
- II-B Распространенные двусторонние среднеочаговые тени (диаметром 3-5 мм) в легких
- II-Г Распространенные двусторонние крупноочаговые тени (диаметром 9 мм и более) в легких
- III Сочетание лимфаденопатии средостения с выраженным распространенным фиброзом и крупными образованиями сливного типа:
- III-A в нижних отделах легких
- III-Б в верхних и средних отделах легких
Это интересно
1.Проблемы кожи, связанные с диабетом
Для людей с диабетом, имеющих избыток глюкозы (сахара) в крови в течение длительного периода времени, существует опасность появления серьезных осложнений, в том числе проблем с кожей. На самом деле, больше, чем треть людей с диабетом сталкиваются с кожными заболеваниями в какой-то момент. К счастью, большинство кожных заболеваний при диабете можно предотвратить и успешно лечить, если диагностировать их на ранней стадии.
Проблемы кожи, связанные с диабетом
Диабетическая склеродермия. Слеродермия вызывает утолщение кожи на задней части шеи и верхней части спины. Эта редкая проблема может появляться у людей с сахарным диабетом 2 типа. Для лечения необходимо контролировать уровень глюкозы в крови. Лосьоны и увлажняющие кремы помогут смягчить кожу.
Витилиго: Состояние, которое влияет на окраску кожи. При витилиго особые клетки, которые производят пигмент (вещество, которое определяет цвет кожи) разрушаются, в результате чего появляются участи обесцвеченной кожи. Витилиго часто проявляется в области груди и живота, но может быть локализовано на лице вокруг рта, ноздрей и глаз. Витилиго чаще возникает при сахарном диабете 1 типа. Варианты лечения витилиго включают в себя стероиды, терапию с использованием ультрафиолета, а также микропигментацию (татуировки). Вы должны использовать солнцезащитный крем с фактором 30 или выше для предотвращения солнечных ожогов на обесцвеченных участках кожи.










