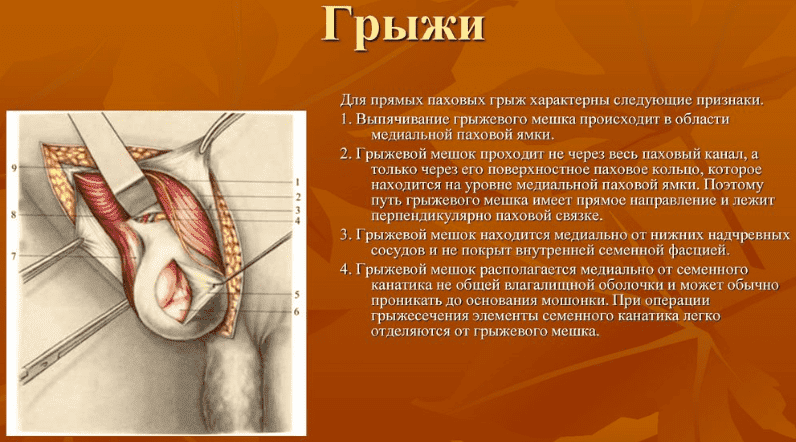
Пупочная грыжа у новорожденных
Содержание:
Что провоцирует / Причины Пупочной грыжи у детей:
Знания о патогенезе и об этологии пупочной грыжи в данное время довольно противоречивы. Полагают, что в развитиии эмбриональной грыжи пупочного канатика главная роль принадлежит двум факторам – недоразвитию передней брюшной стенки и нарушению вращения кишечника в первом периоде поворота. Нарушение вращения кишечника проявляется в том, что сохраняется временная «физиологическая» пупочная грыжа. Она образуется у 5-недельного эмбриона из-за того, что не соответствуют темпы роста кишки и брюшной полости. Исчезает она самостоятельно к 11-й неделе развития.
Что касается другой теории, пупочная грыжа – это «персистирование туловищного стебелька в той области, которая в норме занята соматоплеврой». Такое мнение о нарушении латерального мезодермального замещения брюшины, амниона и мезодермы стебелька поясняет множество аномалий, которые отмечаются при пупочной грыже (от пентады Кантрелла до клоакальной экстрофии).
Какие дополнительные исследования могут потребоваться?
Уродинамическое функциональное исследование накопительной и эвакуаторной функций мочевого пузыря очень часто бывает полезно для выбора обоснованной тактики и адекватной терапии мегауретера. Проводится путем измерения давления в мочевом пузыре при введении в него жидкости через уретральный катетер. Повышенное давление в мочевом пузыре может поддерживать расширение мочеточника или вызывать его дальнейшее прогрессирование.
Ошибки при выполнении различных исследований не являются редкостью, затрудняя верную интерпретацию результатов, а иногда и провоцируя хирурга на выполнение неоправданных вмешательств или излишне длительное наблюдение. Поэтому проверка сомнительных исследований требуется довольно часто.
Опасность и последствия
При малейшем подозрении на грыжу важно обратиться к врачу. В наше время грыжи лечатся
Но в случае, если с лечением затянуть, возможно существенное ухудшение качества жизни. Ущемлённые грыжи – это не только боли, но и нарушение нормального кровоснабжения всех соседних органов.
Но особенно опасно развитие воспалительных процессов, появление гноя, некроз тканей. Перитонит способен легко привести к летальному исходу. Если появился гной, некроз, иссечение грыжи проводится полостным способом. Последствия такой операции – длительная реабилитация и препятствия для возвращения к обычному образу жизни
Об этом важно помнить и не доводить ситуацию до крайней точки — необходимости делать экстренную операцию в отделении гнойной хирургии
Симптомы спинномозговой грыжи у новорожденных
Фото спинномозговой грыжи у новорожденных часто встречается в интернете, а этой патологии опасается практически каждая беременная
Чтобы определить, есть ли у новорожденного такое заболевание, обратите внимание на наличие симптомов грыжи. К ним относятся:
- парализованность конечностей, нарушения и питания, парезы;
- сбои в работе тазовых органов, недержание испражнений;
- сбои в работе сердца, легких, органов ЖКТ и эндокринной системы.
Все эти симптомы могут сопровождаться вторичными осложнениями, которые включают в себя атрофию мышц, отеки, трофические язвы и отсутствие терморегуляции кожи и пр.
Крипторхизм: Медикаментозное лечение
Медикаментозное лечение осуществляется препаратами хорионического гонадотропина. Успех консервативного лечения составляет около 20 процентов. При этом у 20 % пациентов после отмены консервативного лечения возникает рецидив. Чем выше изначально располагается гонада, тем ниже результативность гормональной терапии.
Существуют различные режимы дозирования и кратности введения хорионического гонадотропина человека при лечении, однако никаких достоверных различий в результатах применения различных схем лечения нет. Стандартная схема введения препаратов хорионического гонадотропина человека: инъекции 2 раза в неделю в течение 4 недель внутримышечно. Начинать лечение, если есть крипторхизм, следует после достижения 6-месячного возраста. Для лечения крипторхизма используются также аналоги лютеинизирующего гормона рилизинг-гормона (ЛГРГ), назначаемые в импульсном режиме. Эффективность данной терапии не отличается от эффективности лечения хорионическим гонадотропином человека.
Оперативное лечение крипторхизма (более подробно в разделе оперативное лечение)
По существу, низведение яичка представляет собой пластическую операцию перемещения органа и образования новых связей и отношений (Гусынин В.О., 1937). Основной задачей оперативного лечения крипторхизма является мобилизация и удлинение семенного канатика с освобождением яичка, образование в мошонке ложа для яичка, низведение и фиксация его в надлежащем месте без натяжения сосудов, что позволяет нормально развиваться низведенному яичку.
Операция при водянке яичка (гидроцеле). Варианты хирургических вмешательств.
Вид операции зависит от возраста пациента и особенностей водянки.
Операция при сообщающейся водянке яичка. Операция Росса.
При сообщающейся водянке, как правило, используется методика Росса – выделение из элементов семенного канатика, иссечение и перевязка у внутреннего пахового кольца брюшинного отростка, а также формирование «окна» в оболочках яичка. Операция выполняется из небольшого разреза в паховой области.
Операция деликатная, требующая хорошей техники — аккуратного и бережного препарирования с сохранением всех анатомических образований семенного канатика — семявыносящего протока и сосудов яичка, а также пахового нерва.
Иногда используются лапароскопические операции при водянке яичка, однако травматичность, риск рецидивов и осложнений при их использовании выше, а продолжительность наркоза больше, поэтому широкого распространения они не находят.
Операции при изолированной водянке оболочек яичка и лимфоцеле у детей и подростков.
Изолированная водянка и лимфоцеле служат показаниями к операции Бергмана – иссечению внутренних оболочек яичка из мошоночного доступа. В случаях объемных гидроцеле и лимфоцеле нередко в ране оставляют дренажи и накладывают давящие повязки.
Операция Винкельмана – рассечение оболочек яичка спереди и сшивание образовавшихся краев оболочек позади придатка. В настоящее время используется редко в связи с изменением вида мошонки и контуров яичка.
Среди осложнений наиболее часто встречается рецидив водянки (5-20%), который при лимфоцеле может достигать 70%. Особенно высокий процент рецидивов отмечается при несвоевременном выполнении операций.
Причины возникновения крипторхизма
Крипторхизм — незавершенное опущение яичка; наблюдается более чем у 30% новорожденных, но в течение первого года жизни почти у 70% детей яичко самостоятельно опускается в мошонку. Односторонняя форма диагностируется в 70%, двусторонняя — у 30% больных с этой аномалией.
Выделяют несколько причин возникновения крипторхизма:
- механические препятствия:
- укорочение поводка яичка (направляющей связи),
- укорочение и недоразвитость сосудов яичка,
- фиксация сосудов яичка эмбриональными тяжами у глубокого (внутреннего) пахового кольца,
- узость глубокого и поверхностного паховых колец,
- недоразвитость паховой канала
- дисфункция эндокринных желез матери и плода, регулирующих развитие половых желез:
- недостаточная эндокринная секреция яичек плода и плаценты,
- нарушения функций гипофиза и щитовидной железы эмбриона.
Анатомо-механические факторы чаще вызывают односторонний крипторхизм, а гормональные — двусторонний
Уделяется внимание и генетической основе развития крипторхизма, поскольку аномалия часто сочетается с другими заболеваниями, в основе которых лежат болезни генетического аппарата. Однако эти данные не убедительны, так как крипторхизм в таких условиях может развиваться повторно вследствие дисэмбриональных нарушений гипоталамо-гипофизарной системы
Яички могут задерживаться как в брюшной полости, так и за ее пределами. В связи с этим различают брюшную и паховую формы крипторхизма. При брюшном крипторхизме яичко обычно локализуется в полости таза у входа в паховый канал, при паховом — непосредственно в паховом канале. Чаще всего яичко задерживается в паховом канале или у поверхностного его кольца.
Для крипторхизма характерно отсутствие яичек (одного или обоих) в мошонке. В случае односторонней задержки опускания яичка отмечается асимметричность мошонки вследствие ее атрофии на стороне крипторхизма яичка. При двусторонней патологии недоразвитые обе половины мошонки.
Больные часто жалуются на тупую боль внизу живота или в паховой области, которая усиливается во время быстрой ходьбы и физической нагрузки. Иногда осмотр наружных половых органов позволяет выявить небольшое опухолевидное образование (согласно локализации яичка), болезненное при пальпации. У некоторых больных в случае пахового крипторхизма можно прощупать яичко в виде малоподвижного болезненного новообразования.
Как подготовиться к удалению паховой грыжи
Для подготовки к пластике паховой грыжи необходимо пройти стандартное обследование, которое проводится при всех хирургических вмешательствах. Сюда входят:
- Общеклинические анализы — кровь, моча, биохимия.
- Анализ крови на инфекции — сифилис, ВИЧ, гепатиты В и С.
- Коагулограмма — анализ, отражающий функционирование кровесвертывающей системы.
- Определение группы крови и резус-фактора.
- Измерение артериального давления.
- Флюорография грудной клетки (не старше года).
- ЭКГ.
Помимо этого, в рамках предоперационного обследования, по показаниям может быть назначено ирригоскопия, осмотр гинеколога, цистоскопия, компьютерная томография. Как правило, такая обширная диагностика требуется при больших грыжах с вовлечением в процесс внутренних органов малого таза.
Как упражняться?
В этой области единомыслие между специалистами не достигнуто, что неудивительно. Они проводят исследования на малых выборках (в группе может быть менее 10 человек), а контроли не убедительны. Обычно контрольная группа не делает определенных упражнений, но что они вообще делают, неизвестно. Основная масса наблюдений касается женщин во время беременности и после родов. В разных исследованиях участвуют пациентки с разной степенью ДПМ и выполняют разные упражнения, что затрудняет анализ, а данные противоречивы.
Не все
считают физическую нагрузку полезной пациенткам с ДПМ.
что от упражнений ни пользы, ни вреда, и не видят связи между регулярными тренировками и ДПМ.
Согласно
сокращение абдоминальных мышц способствует сближению прямых мышц живота, особенно в области пупка. Поэтому укрепление абдоминальных мышц полезно. Вопрос в том, какие именно мышцы нужно укреплять: прямые или поперечные.
считают, что нагружать нужно поперечные мышцы. Не только беременным и родившим женщинам, но вообще всем людям с ДПМ
для укрепления кора и втягивание живота. Специалисты предполагают, что
увеличивает механическую нагрузку на белую линию, что стимулирует образование коллагена. В результате белая линия укрепляется и восстанавливает свои функции. Есть
о том, что нагрузка на поперечные мышцы в течение 12 недель приводит к сужению расстояния между прямыми мышцами живота, возможно, из-за ремоделирования соединительной ткани. Для укрепления поперечных мышц живота рекомендуют пилатес и специальные
упражнений для втягивания пупка и мышц живота.
которые назначали пациенткам 4-месячный курс упражнений, направленных на усиление мышц тазового дна и живота (сжатие мышц тазового дна в пяти позициях, втягивание пупка стоя на четвереньках и лежа ничком, полупланка, подъемы корпуса), результата не добились. Но и эти данные требуют проверки.
Приверженцы укрепления поперечных мышц
женщинам избегать скручиваний, чтобы не растянуть белую линию и не ослабить брюшную стенку. Однако у них есть оппоненты. Они
что нагрузка на поперечные мышцы
расстояние между прямыми мышцами живота по всей длине белой линии. Чтобы его уменьшить, нужно нагрузить прямые мышцы, то есть делать
В то же время скручивания считают фактором риска развития диастаза. Помимо скручиваний, пациенткам советуют
вызывающих выпячивание брюшной стенки и упражнений, затрагивающих косые мышцы живота, подъемов ног в положении лежа, подъемов корпуса, подъема тяжестей, а также сильного кашля, если живот ничем не поддержан.
Может быть, со временем ученые придут к согласию. Недавно
Квинслендского университета (Австралия) под руководством Пола Ходжеса просили 26 пациенток с ДПМ и 17 здоровых участниц выполнять скручивания и напрягать поперечные мышцы, а сами с помощью ультразвука измеряли расстояние между прямыми мышцами в двух точках выше пупка. Чтобы выполнить скручивание, испытуемые, лежа на спине, медленно и плавно поднимали голову и шею над верхним краем лопатки. При этом поперечные мышцы они не контролировали. На втором этапе участницы сокращали поперечные мышцы, не затрагивая косые — им подробно объясняли, как это делать.
Оказалось, что при скручивании прямые мышцы сокращаются и расстояние между ними уменьшается, но белая линия при этом собирается гармошкой (рис. 6). Напротив, при втягивании пупка, которое активирует поперечные мышцы, щель между прямыми мышцами расширяется. Зато при этом напрягается и практически не деформируется белая линия. Исследователи предположили, что, комбинируя оба упражнения, то есть, напрягая поперечные мышцы перед скручиванием, можно будет и прямые мышцы усилить, и белую линию от деформации уберечь, и восстановить брюшную стенку.
Клиницисты считают, что главное при ДПМ — соединить разошедшиеся прямые мышцы и улучшить внешний вид пациента. Скручивания позволяют сблизить мышцы, но деформированная белая линия, скорее всего, будет плохо выполнять свои функции (это предположение предстоит проверить). От такого результата немного пользы. И внешний вид, откровенно говоря, не очень — между валиками передних мышц заметна борозда. Если предварять скручивание напряжением поперечных мышц, талия получается не такая узкая, как после скручивания, зато гладенькая.
Реабилитация при ДПМ, по мнению австралийских ученых, не должна сосредотачиваться исключительно на сужении расстояния между мышцами, надо еще думать о функциях белой линии. Впрочем, результаты этого небольшого исследования предстоит проверить.
Так какие же упражнения помогут предотвратить и вылечить ДПМ? Науке это неизвестно. Но она старается выяснить.
Какие задачи должна решить хирургическая реконструкция клоаки?
Задачи полной реконструкции – восстановление нормальных анатомических взаимоотношений тазовых органов и формирование вместо одного – клоакального канала трех каналов — уретры влагалища и прямой кишки, восстановление удержания кала и мочи и возможности в последующем вести нормальную половую жизнь. Хотя все задачи могут быть решены в большинстве случаев, однако иногда решение всех задач весьма проблематично. Препятствиями для достижения хороших результатов могут быть аномалии крестца и позвоночника, сопровождающиеся патологией корешков спинного мозга, недоразвитие мышц тазового дна, ответственных за удержание мочи и кала, а также большая длина общего канала клоаки.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Как проходит операция
Плановое грыжесечение проводится в стационаре, под общим наркозом. Длится операция 20–30 минут. Хирург вправляет грыжевое содержимое и ушивает грыжевые ворота, специальные сетки у детей не применяются.
Существует несколько типов операций, которые в основном отличаются доступом, но суть их одинакова. Раньше использовали ту же технику, что и у взрослых, по Дьяконову – Мейо – Сапежко. Возможен способ Лексера или операция Шпица. В последнем случае послеоперационный шов будет иметь полуовальную форму.
Метод Сапежко
Также в настоящее время все чаще выполняют лапароскопию, применяют лазер и новые малоинвазивные высокоэффективные методики. Шрам после таких вмешательств почти незаметен (даже, если грыжа была большая), и выписывать пациента из больницы можно раньше. Однако такие операции делают платно.
Причины возникновения
К пупочным грыжам может привести достаточно большое количество факторов:
- Сильное расширение пука из-за плохого зарубцевавшегося пупочного кольца в младенчестве.
- Растяжения пупочного кольца (чаще всего при резком наборе веса тела, в том числе, при беременности).
- Повышение внутрибрюшного давления как ответная реакция на травму, заболевания лёгких.
- Ошибки хирургов при проведении операций на желудке, кишечнике, удалении желчного пузыря либо халатное отношение к реабилитации после операций в области живота, желудка. К пупочной грыже могут привести неправильное срастание тканей, неграмотно сделанные операционные швы.
Лечение крипторхизма.
Лечение неопущеного яичка зависит от его расположения. Лечение может быть неоперативным с использованием гормональной терапии или хирургическим.
Гормональное лечение проводится с использованием хорионического гонадотропина
и имеет определенные шансы на успех в основном при двухстороннем крипторхизме (не более 30%).
При высоких дозах препарата возможны побочные эффекты: лобковое оволосение, пигментация кожи, рост полового члена, увеличение мошонки, гиперплазия простаты. Эти явления могут исчезать со временем при правильно подобранных дозах препарата.
Хирургическое лечение первичного крипторхизма проводится в возрасте 1 года.
Лишь в редких случаях хирургическое лечение может быть показано в возрасте до 1 года.
При вторичном крипторхизме лечение может проводиться в возрасте 3-7 лет в зависимости от сроков
установления диагноза.
Хирургическое лечение носит название орхиопексия.
Операция занимает от 30 до 90 минут, проводится под общей или комбинированной анестезией,
и требует пребывания в стационаре от 1 до 3 дней.
Строгий постельный режим после операции рекомендуется в течение 3 дней.
В течение месяца не показаны резкие движения и подвижные игры.
Когда яички находятся максимально высоко — в забрюшинном пространстве живота,
операцию выполняют с применением лапароскопии. Лечение может производиться в 2 этапа с промежутком не менее
6 месяцев.
Операция орхиопексии сложна и требует деликатного исполнения. Чем выше расположено яичко, тем сложнее операция.
Однако для ребенка не является тяжелой и хорошо переносится в подавляющем большинстве случаев.
Чем позже выполняется операция при крипторхизме, тем меньше шансов на хорошую работу яичка.
Многое зависит от опыта хирурга и владения им различными приемами позволяющими, бережно опустить яичко.
Какие осложнения бывают после операции?
Осложнения встречаются нечасто. Бывают гематомы, воспаления, иногда при плохом кровоснабжении
происходит атрофия низведенного яичка.
Как устанавливается окончательный диагноз?
Первый шаг на пути диагностики гидронефроза это УЗИ плода. Собирательная система почки видна при ультразвуковом исследовании уже с 15 недели внутриутробного периода. Первый признак при УЗИ это расширение лоханки. Если после рождения ребенка расширение лоханки сохраняется, то детский уролог решает вопрос о необходимости более углубленного урологического обследования. При подозрении на наличие гидронефроза ребенок должен пройти следующие обследования:
- УЗИ почек и мочевого пузыря до и после мочеиспускания. Специалист по УЗИ может увидеть признаки повреждения почечной паренхимы, отличить слабую, среднюю и выраженную степени гидронефроза. При сомнительных результатах может быть выполнено УЗИ с водной нагрузкой и мочегонными средствами, позволяющее более точно оценить степень обструкции лоханочно-мочеточникового сегмента.
- Микционная цистоуретрография – рентгеноконтрастное исследование мочевого пузыря и уретры выполняется при подозрении на пузырно-мочеточниковый рефлюкс или затрудненный отток мочи из мочевого пузыря.
- Экскреторная (внутривенная) урография – после внутривенного введения рентгеноконтрастное вещество выводится почками, и их собирательные системы становятся видны на рентгеновских снимках. Исследование позволяет оценить степень обструкции.
- Нефросцинтиграфия – радиоизотопное исследование почек. Используется для оценки функции почек и степени нарушения оттока мочи.
На основании приведенных исследований специалист должен решить, насколько серьезна обструкция лоханочно-мочеточникового сегмента, представляет ли она угрозу для почки или может разрешиться самостоятельно. У новорожденных диагноз становится очевидным часто лишь спустя 3-4 недели после рождения. В течение первых 3 недель после рождения водный обмен в организме новорожденного и функция почек значительно меняются, и с ними меняются размеры лоханок.
Использование фиксирующего пластыря
Данное средство можно использовать для новорожденных, как только у них зажила пупочная ранка. Наклеивается пластырь так, чтобы получилась небольшая складка. Курс ношения пластыря – 10 дней. Обычно требуется три курса с перерывами для того, чтобы полностью устранить грыжу у младенца. Пластырь обязательно подбирается из гипоаллергенного материала, пропускающего воздух, чтобы не раздражалась чувствительная кожа малыша. Чтобы лечение заболевания было максимально эффективным, рекомендуется сочетать применение пластыря с другими методами. В таком случае результат более устойчив.
Грыжа у новорожденных: симптомы
Врожденные, образованные в материнской утробе грыжи на плановом УЗИ в женской консультации или уже в родильном доме обнаружит доктор, который будет проводить диагностику беременной. Как правило, такие патологии не бывают легкими, ведь врожденный дефект является довольно обширным. Обычно при врожденной грыже мешок вмещает сразу несколько органов (печень, несколько петель кишечника, сальник), а сама патология может быть отягощена и генетическими проблемами и заболеваниями.
Приобретенные пупочные грыжи у новорождённых не столь опасны для жизни и здоровья малыша, и чаще всего существует шанс избавиться от патологии. Поставить диагноз по поводу грыжи можно спустя месяц после рождения: к этому моменту пупочная ранка уже заживает, и грыжевое образование становится заметным. Правда, так бывает не всегда, ведь пупочная грыжа может образоваться или стать заметной и в более позднее время: даже у 3-6-месячного ребенка такой риск сушествует
Поэтому очень важно вовремя диагностировать грыжу у грудничка и принять необходимые меры, чтобы не наступили осложнения
Как родителям распознать грыжу самостоятельно? Патология всегда локализуется в области пупочного кольца. Выглядит она как круглый, овальный или произвольной формы узел, размер которого может быть как совсем небольшим (0,5 см в диаметре), так и очень крупным (5-6 см в диаметре).
Если грыжевой мешочек вмещает исключительно петли кишечника, то грыжа будет иметь синеватый оттенок, а через тонкую кожу младенца внимательный родитель разглядит кишечную стенку. Если в грыжевом мешочке размещены печень или сальник, то грыжевое образование примет красноватый оттенок. Конечно, такая картина может напугать неподготовленного родителя, но паниковать не стоит, поскольку боли, зуда и других дискомфортных ощущений ваш малыш испытывать не будет.
Визуально заметить пупочную грыжу у новорожденного нетрудно в моменты, когда малыш напрягается — плачет, кашляет, когда у него происходит дефекация. А вот в моменты спокойствия и ослабления напряжения грыжа становится практически незаметной. Если слегка нажать пальцем на грыжевое образование, то скорее всего оно уйдет в область брюшной полости, но затем опять вернется на место. Некоторые доктора считают, что пищеварение и поведение младенца во многом зависят от наличия грыжи, объясняя присутствием патологии отсутствие аппетита, плохой сон, частое срыгивание. Но большинство специалистов с такой теорией не согласны, поскольку у вполне здоровых малышей не менее часто ухудшаются сон и аппетит, а учащенное срыгивание обычно бывает симптомом перекармливания. На возникновение запоров, колик и других частых проблем новорожденных грыжевое образование также не имеет никакого влияния.
А вот на острые симптомы пупочной грыжи у новорождённых следует обратить особое внимание, поскольку они могут быть напрямую связаны с ущемление грыжи: в этом случае у ребенка возникает сильная боль в животе, может начаться рвота и серьезное вздутие. Такое состояние возникает в случае, если пупочное кольцо сильно сжимается, а в петлях кишечника, находящихся внутри грыжевого мешочка, скапливаются каловые массы
Грыжевой мешок остается в кольце снаружи вместе с зажатыми в нем петлями кишечника, которые перестают снабжаться кровью. Такое положение вызывает очень сильную боль у малыша, он кричит и не в состоянии разогнуться. Если обратить внимание на внешнее состояние грыжи, то она критично напряжена, как бы переполнена, не поддается введению внутрь (не следует даже пытаться это делать). В таком случае малышу необходима срочная хирургическая помощь: следует как можно быстрее вызвать Скорую и сообщить об ущемлении грыжи.
Нерассасывающиеся материалы
К данной группе относятся шелковые, хлопковые, металлические и синтетические нити. Шелк является прочным и условно нерассасываемым материалом, так как со временем, приблизительно за 12 месяцев, волокно практически полностью рассасывается. При соединении тканей на гораздо менее длительный период шелковый шов отличается относительно высокой прочностью, пластичностью и надежностью. Однако волокно провоцирует заметный иммунный ответ организма и может служить резервуаром для инфекции в ране. Хлопок менее прочен и способен спровоцировать воспаление.
Металл, нержавеющая сталь, отличается исключительно высокой прочностью и не способствует развитию воспаления. Чаще всего используется для соединения сухожилий, а также при операциях на брюшной полости. Наилучшими характеристиками обладают синтетические волокна. Они соединяют в себе прочность и инертность. Их чаще всего применяют для соединения мягких тканей.
Нужна ли операция
По наблюдениям детских хирургов, пупочные грыжи небольших размеров склонны к самоизлечению. У трехлетних детей ткани пупочного кольца постепенно становятся крепче, теряя свою эластичность, и дефект смыкается. Однако если к 5 годам заболевание не пройдет, то шансов на самоизлечение нет. В таком случае хирургическая тактика предполагает плановое оперативное лечение.
Оптимальный возраст для оперирования пупочной грыжи — это 5–7 лет. В этом возрасте ткани ребенка податливы и быстро восстанавливаются, формируя здоровое пупочное кольцо. У подростков могут возникать определенные сложности при проведении оперативного вмешательства.
Экстренные операции проводятся строго по показаниям. Огромные грыжи, склонные к осложнениям, хирурги согласятся оперировать только после достижения младенцем 6 месяцев. Решение об операции всегда принимается по заключению врача.
А касается ли эта проблема Вашего ребенка?
Пупочная грыжа может развиться в любом возрасте – с первых месяцев жизни, в подростковом периоде, во время беременности у женщин, в сорок и в шестьдесят лет. Чаще всего подобная проблема наблюдается у детей, в связи с активным ростом и развитием соединительной ткани, и у пожилых людей, с возрастом передняя брюшная стенка перестает выполнять свою функцию).
Одним словом, с данной проблемой может столкнуться любой человек.
В течение первых лет жизни следует особое внимание уделить детям маловесным, родившимся недоношенными, болеющим. Для них это особенно актуально — слабость мышц передней брюшной стенки, диспластические процессы соединительный ткани обусловливают заболеваемость большинства детей этих групп
Ущемление внутренних органов (что очень опасно), при у детей происходит редко, но вполне возможно. Кроме того, следует понимать, что в случае пупочной грыжи у ребенка объем операции небольшой, а во взрослом возрасте может быть гораздо больше. Особенно это актуально для девочек — во время будущей беременности внутрибрюшное давление будет сильно повышено, что может привести образованию большой грыжи.
Совет: грудного ребенка укладывайте на живот за 15-20 минут до кормления. Это хорошая профилактика формирования грыж передней брюшной стенки, так как нахождение в таком положении способствует укреплению мышц брюшного пресса.
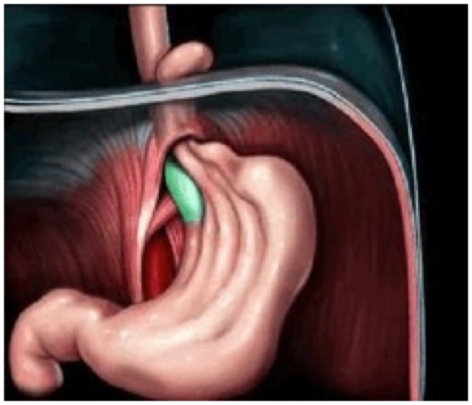
Что такое Пупочная грыжа у детей —
Пупочная грыжа (эмбриональная грыжа, грыжа пупочного канатика, пуповинная грыжа) представляет собой выпячивание органов брюшной полости сквозь дефект средней линии в основании пупка.
Грыжа пупочного канатика – патология развития, при которой из-за раннего нарушения органогенеза органы брюшной полости в определенной степени развиваются вне туловища эмбриона. За этим следуют отклонения не только в развитии органов, но и в формировании брюшной полости и грудной клетки. Грыжевым выпячиванием покрывается грыжевой мешок, который снаружи состоит из амниона, а внутри – из брюшины. А между ними – мезенхима (варганов студень).
В случае пупочной грыжи выпячивание органов покрывается тонкой оболочкой и может быть либо маленьким (всего несколько петель кишечника), либо содержать большинство органов брюшной полости (печень, желудок, кишечник). Главная опасность заболевания – в гипотермии, высыхании внутренних органов, дегидратации из-за испарения воды, инфицировании брюшины. У новорожденных детей с пупочной грыжей очень частоты и другие врожденные пороки развития
Среди них атрезия кишечника, хромосомные аномалии (в частности, синдром Дауна) и аномалии развития сердца и почек, которые важно выявить и обследовать перед хирургической коррекцией. Порок встречается у 1-2 пациентов из 10 000 живых новорожденных без особых различий по полу
Большинство детей с пупочной грыжей рождаются доношенными. Исходя из рабочей классификации, выделяют пупочную грыжу малых, средних и больших размеров. Это зависит от грыжевых ворот (размера дефекта передней брюшной стенки) и объема содержимого грыжевого мешка. Также содержимым малой и средней грыж могут стать кишечные петли (в малой грыже – одна или даже несколько). Содержимое большой пупочной грыжи всегда состоит не только из кишечных петель, но и из печени.
По форме грыжевого выпячивания выделяются грибовидные, шаровидные и полушаровидные грыжи.
Лечение водянки яичка (гидроцеле) и лимфоцеле без операции. Сроки наблюдения.
Гидроцеле у детей в возрасте до 1 года жизни требует наблюдения детского уролога-андролога. В случае накопления жидкости и появления напряжения в оболочках яичка проводятся пункции с удалением водяночной жидкости. Иногда требуются повторные пункции.
Сообщающуюся водянку при узком брюшинном отростке обычно наблюдают до 2 лет.
Наблюдение требуется и при травматической водянке , возникающей в результате ушиба без нарушения целостности яичка. Как правило, достаточно 3 месяцев, чтобы оценить динамику процесса и при отсутствии улучшения назначить оперативное лечение. То же относится к гидроцеле образовавшемуся после воспаления.
Наиболее сложным является ведение больных с лимфоцеле, формирующимся после оперативного лечения паховой грыжи и варикоцеле. В этом случае преждевременно выполненная операция имеет мало шансов на успех. В течение 6-12 месяцев необходим мониторинг состояния яичка по данным УЗИ и дуплексного исследования органов мошонки, чтобы оценить динамику процесса и эффективность проводимой терапии.
Бывают ли ошибки в диагнозе персистирующей клоаки и почему они возникают?
Ошибочный диагноз ставится при рождении более чем в 50% случаев. А причина ошибок в отсутствии у врачей опыта, настороженности или неполном обследовании пациентов. Я встретил у поступивших к нам девочек с клоакой множество неверных диагнозов:
Гермафродитизм, крипторхизм, атрезия ануса и прямой кишки. Синдром Prune Belly (сливового живота) Рабдомиосаркома клоаки Абсцесс (киста) таза Лимфангиома малого таза Высокая атрезия прямой кишки. Удвоение влагалища. Атрезия ануса с ректовестибулярным свищем и эктопией уретры во влагалище Атрезия влагалища, атрезия прямой кишки Ректовагинальный свищ Ректовестибулярный свищ, атрезия влагалища, женская гипоспадия.
Является ли диагноз мегауретера срочным показанием к операции?
Диагноз мегауретера в большинстве случаев не является срочным показанием для хирургического лечения, поэтому есть время, чтобы свести воедино все результаты исследований, верифицировать диагноз и определиться с лечением. Исключение составляют наиболее тяжелые формы мегауретера, осложненные острым пиелонефритом или почечной недостаточностью, требующие срочных действий (5-10% от общего числа больных).
У детей первого года жизни обоснованные показания к операциям ставятся, как правило, лишь в результате наблюдения и оценки, происходящих с течением времени изменений (динамики процесса). Оценка динамики выполняется при стандартных (!) УЗИ с наполненным и пустым мочевым пузырем, каждые 2 – 3 месяца.