Пришеечный кариес
Содержание:
- Причины коричневого налета на зубах
- Классификация
- Причины зубного налета
- Как лечить кариес в виде точек на зубах?
- Другие виды зубных налетов в зависимости от цвета
- Как лечат пятна на зубах
- Почему возникает пришеечный кариес
- Причины появления черных полос на зубах
- Черные полоски на зубах, что может стать причиной их появления
- Десять основных причин потемнения зубов:
- Белое пятно на десне у ребенка
- Давайте теперь рассмотрим строение зубов человека.
- Что такое ониходистрофия
- Как развивается пришеечный кариес, причины и симптомы
Причины коричневого налета на зубах
Причины, провоцирующие образования налета на зубах нередко влияют именно на цвет образования. К примеру, самой легкой формой, считается белый налет на зубах. Если ежедневно 2 раза в день чистить зубы, то такая пленка со временем проходит. Коричневый налет на зубах у ребенка, в большинстве случаев свидетельствует о воздействии на зубы вредных факторов, к которым относятся сахар или красящие напитки.
Помимо этого стоматологи выделяют факторы риска, которые могут способствовать возникновению коричневого налета на зубах:
- Неправильный уход за полостью рта. Пренебрежительное отношение за уходом. Очень часто такая проблема возникает у маленьких детей, так как они еще не могут правильно чистить зубки. Специалисты рекомендуют чистить зубы, не менее 2 раз в день.
- Между зубами застревают частички пищи. Наличие мелких пятнышек может свидетельствовать о наличии микротрещин, в которых застревает пища. В результате этого начинают размножаться бактерии, и впоследствии это приводит к образованию налета.
- Регулярное употребление мягкое еды, которую довольно трудно удалить с эмали. Употребление твердой пищи, напротив положительно влияет на эмаль, так как такие еда счищает остатки пищи с зубов.
- Еда пережевывается только одной стороны, в этом случае частички пищи плохо счищаются с второй стороны зубов.
- Болезни, развивающиеся в ротовой полости, способствующие образованию налета на зубах.
- Курение. Смола от табачного дыма оседает на деснах и эмали, впоследствии это приводит к образованию пленки (коричневого налета).
- Заболевания пищеварительной системы организма.
- Болезни щитовидной железы и сбои в работе гормональной системы.
- Проблемы в метаболизме.
На первых стадиях прогрессирования налета на зубах, его можно устранить, если соблюдать рекомендации врача по правильной гигиене полости рта. Не следует также запускать проблемы с образованием пленку у ребенка. В противном случае это впоследствии приведет к развитию кариеса, образованию неприятного запаха изо рта, а также пульпиту и наличию камней.
Коричневый налет на передних зубах у ребенка может возникнуть в результате:
- распространение кариеса;
- пульпа, удаленного характера;
- заболевания, вызванные инфекциями грибкового характера;
- дисбактериоз.
Коричневый налет на передних зубах
Коричневый налет на зубах с внутренней стороны, не редкость даже у маленького ребенка, поэтому родителям необходимо следить за полостью рта у малыша. При малейших, даже незначительных появлениях пятнышек на зубках, необходимо показать ребенка врачу стоматологу. Из ежедневного рациона ребенка необходимо исключить все углеводы быстрого действия. На первых этапах у детей появляется белесый налет, который при игнорировании симптомов, может перейти в желтый или коричневый.
Классификация
Налет бывает разным, и в зависимости от его вида он может говорить о разных проблемах и патологиях:
- Оттенок. Светлый говорит о проблемах с суставами или болезнях дыхательных путей, желтоватый о алкогольной зависимости, темный о проблемах с ЖКТ и печенью и о серьезны патологиях;
- Толщина. Чем налет тоньше, тем меньше тяжесть проблемы. Толстый слой, под которым не виден основной цвет языка, обычно характерен для тяжелых инфекций и хронических заболеваний на поздней стадии;
- Локализация. Отложения могут распространиться на весь язык, либо покрывать только его отдельные зоны, например, кончик или корень;
- Консистенция. Он бывает сухим или влажным, в зависимости от характера течения заболевания;
- Отделяемость. Если налет с трудом удаляется с языка, и под ним открывается красная воспаленная поверхность, то заболевание, его вызвавшее, протекает тяжело. Если же отложения мягкие и легко удаляются, то опасаться чего-то серьезного не следует.
Причины зубного налета
По словам специалистов, образование зубного налета может происходить не только у взрослых и пожилых людей, имеющих вредные привычки, но и у подростков, детей и даже младенцев. Существуют следующие причины появления налета на зубах:
Зубной налет
Несвоевременная и неправильная гигиена полости рта
Специалисты рекомендуют чистку зубов дважды в день, в ходе которой особое внимание уделяется очищению труднодоступных участков и внутренней зубной поверхности. Необходимо использовать специально подобранную для пациента зубную пасту и щетку; Потребление мягкой пищи
Способствует появлению зубного налета у детей. Потребление твердой пищи при этом помогает зубному самоочищению; Попадание пищевых частиц в межзубные участки и придесневую зону. Применение зубной нити позволяет удалить остатки пищи и предотвратить процесс их гниения, вызывающего появление зубного налета и кариеса; Пережевывание пищи на одной из сторон челюсти. В данном случае сторона, не участвующая в жевании, не проходит через процесс естественного очищения; Наличие неправильного прикуса, заболеваний десен и зубов. Данные факторы увеличивают риск формирования зубного налета; Курение. Подразумевает появление устойчивой пленки на поверхности слизистой оболочки полости рта, десен и зубов, состоящей из смол и фиксирующей пищевые остатки, создавая идеальные условия для патогенной микрофлоры; Сбои обменных процессов, проявления аллергии. К примеру, изменение pH и водно-солевого баланса слюны снижает ее дезинфицирующие возможности; Гормональные перемены. О них свидетельствует появление зеленого налета у подростков; Нарушения в работе эндокринной системы и желудочно-кишечного тракта. Способствуют формированию дисбаланса в полости рта.
Как лечить кариес в виде точек на зубах?
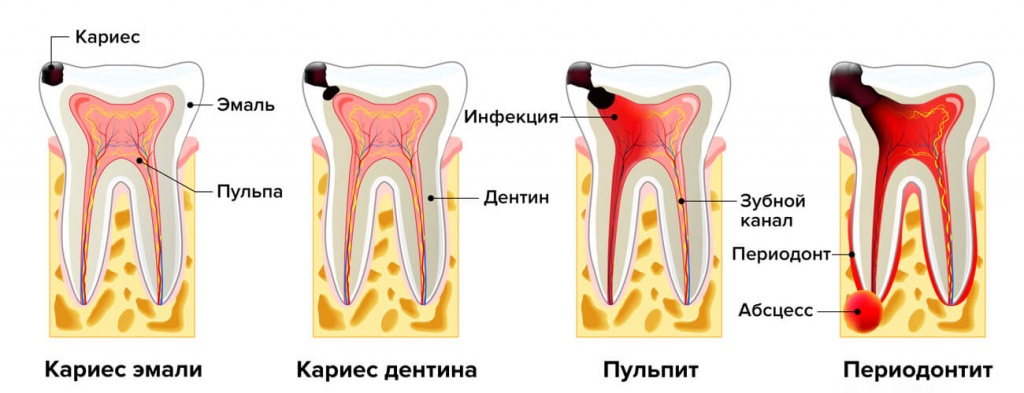
Кариозное поражение зубов проходит несколько стадий. Сначала на эмали появляется светлое пятнышко, которое порой даже сложно заметить. Потом оно становится шероховатым и темнеет. Если процесс не остановить, разрушение продолжается дальше, и в эмали образуется полость. На стадии среднего и глубокого кариеса полость затрагивает дентин и постепенно расширяется.
Кариес в виде темного пятна — это одна из ранних стадий кариозного поражения. В очаги деминерализованной эмали проникают бактерии, вырабатывающие кислоту и газ, которые и окрашивают эмаль в темный цвет. На этой стадии еще можно обойтись без бормашины, если вовремя диагностировать кариес.
Есть несколько методов лечения кариеса в стадии темного пятна.
Ремотерапия.
Другое название метода — реминерализации. Ее суть в том, чтобы восстановить нормальный минеральный состав эмали, насытив ее ионами кальция и фосфора. Эти минеральные вещества доставляют к зубам с помощью паст, гелей, специальных составов, которые наносят на поверхность эмали.
Фторирование.
Еще один вариант укрепления зубов на стадии черного кариозного пятна — это насыщение зубных тканей фтором. Эмаль покрывают гелем или фторлаком. При простом фторировании препарат содержит исключительно фториды, при глубоком — дополнительные минеральные вещества, например кальций.
Метод ICON.
Этот метод лечения кариеса в виде черного пятна появился относительно недавно. Его суть в том, что после предварительной обработки и подготовки зуба его покрывают специальным герметиком, который запечатывает поры эмали, не давая бактериям проникать вглубь зуба и разрушать дентин. Метод безопасный и безболезненный, подходит взрослым и детям
Но для такого лечения важно посидеть 20 минут, не двигаясь. Поэтому ICON не назначают малышам до трех лет, которым сложно усидеть на месте столько времени
Препарирование и пломбирование.
Иногда за маленькой черной точкой скрывается кариозная полость. Если во время диагностики стоматолог обнаружит дырку в зубе, то лечить придется оперативным путем с использованием бормашины. Сначала зуб обезболят современным анестетиком, затем удалят пораженные кариесом участки зубных тканей, обработают полость антисептическими, лечебными растворами, нанесут на стенки адгезивный состав для лучшего крепления пломбировочного материала. После этого подготовленную полость запломбируют специальным композитом. Сегодня преимущественно используют светоотверждаемые пломбы, которые затвердевают под действием света, служат много лет и не дают усадку. На завершающем этапе стоматолог выровняет зуб по прикусу, отшлифует и отполирует его.
Другие виды зубных налетов в зависимости от цвета
Помимо черного, на зубах ребенка может образовываться белый или коричневый налет. Также возможны зеленые и оранжевые отложения на зубной эмали. В норме налет на зубах появляется у всех людей, обычно он имеет светло-желтый оттенок. Нужно держать это под контролем, регулярно чистить зубы и периодически проходить ультразвуковую чистку — 1-2 раза в год. Если же налет приобретает какой-либо оттенок, следует обязательно показаться стоматологу.
Белый налет формируется на зубах после каждого приема пищи. В ночное время, если перед сном не была проведена чистка ротовой полости, он продолжает расти. Со временем может затвердеть и превратиться в зубной камень, который является благоприятной средой для размножения кариесогенных микроорганизмов.
Коричневый зубной налет образуется вследствие плохой гигиены, злоупотребления кофе и чаем, а также курения. Удалить такой пигментированный налет в домашних условиях проблематично. Можно использовать специальные зубные пасты с абразивными веществами, но они имеют противопоказания. Чтобы полностью избавиться от коричневого налета, придется посетить стоматологический кабинет и пройти профессиональную чистку зубов.
Оранжевые или зеленоватые отложения на эмали свидетельствуют о размножении в ротовой полости грибков. Налет образуется не только на зубах, но и на внутренней поверхности щек, деснах и языке. Удаляют отложения в кабинете дантиста. Также может потребоваться иммуноукрепляющая терапия, позволяющая устранить грибковую инфекцию.
Как лечат пятна на зубах
Врач выбирает способы удаления пятен на зубах в зависимости от причин их появления:
- Профессиональная чистка ― Аir Flow или ультразвуковая. Удаляет мягкий налет и твердые зубные отложения. Если под налетом обнаруживается кариес в стадии пятна, проводят реминерализующую терапию;
- Отбеливание. Подойдет для избавления от красящих пигментов, которые попали с пищей или полосканием. Дает временный эффект, его продолжительность зависит от гигиенических усилий пациента;
- Эндодонтическое отбеливание. Применяют, если изменение цвета зуба началось изнутри и связано с гибелью пульпы. Каналы заново прочищают и несколько раз заполняют отбеливающим средством, затем окончательно пломбируют;
- Реминерализующая терапия с последующим фторированием. Подходит для лечения начальных форм кариеса. Зубы в течение нескольких посещений смазывают препаратами, содержащими кальций и фосфор, затем в конце курса на них наносят гель с фторидами;
- Реставрация. Применяют для легких форм гипоплазии, флюороза и «тетрациклиновых зубов»: верхний слой коронки частично сошлифовывают, а затем покрывают пломбировочным материалом;
- Протезирование. К нему прибегают при тяжелых поражениях. На переднюю поверхность зубного ряда фиксируют тонкие керамические пластинки ― виниры, ставят коронки или полностью заменяют зуб на имплант.
Методики лечения дисколоритов зубов хорошо дополняют друг друга, а реминерализующая терапия показана почти во всех случаях появления пятен на зубах. Какими способами воспользоваться и в какой последовательности, решает врач после того, как поставит диагноз.
Из-за того что грибки глубоко въедаются в эмаль, после чистки требуется частичная шлифовка, реминерализация, а иногда и реставрация. А так как грибок вызывает и стоматиты, стоматолог также обязательно назначает противогрибковые средства и препараты, снимающие местное воспаление.
Почему возникает пришеечный кариес
Главная причина любого вида кариеса — поражение эмали кариесогенными микроорганизмами из группы стрептококков. Они обитают в ротовой полости почти всех людей. При определенных условиях микробы начинают активно размножаться и выделять кислоты, которые разъедают эмаль, вымывая из нее минералы. Деминерализация эмалевой поверхности становится причиной обнажения твердых тканей зуба. Бактерии проникают в микротрещины дентина и образуют кариозную полость. Из-за отсутствия лечения она распространяется и приводит к постепенному разрушению зуба.
Однако одних микробов для развития кариеса недостаточно. Они опасны только при наличии других факторов возникновения кариозного поражения. В их числе:
- Недостаточная гигиена полости рта. Если чистить зубы дважды в день, использовать для чистки зубные нити и ирригаторы, то риск появления кариеса достаточно низкий. В противном случае в межзубных пространствах и десневых карманах будут накапливаться отложения и остатки пищи. Они являются благоприятной средой для распространения микробов.
- Неправильное питание. Кариесогенные бактерии питаются углеводами. Сразу после употребления сладкой пищи, в которой много быстрых углеводов, начинается активное размножение микробов. Этот процесс сопровождается кисловатым привкусом во рту. Чем больше человек ест сладостей, тем чаще у него развивается кариес.
- Никотиновая зависимость. Курение способствует образованию на эмали налета. Со временем она минерализуется и отвердевает, приводя к формированию зубного камень, в котором находится много бактерий. Они могут оказаться и под налетом, в результате чего кариес начинает развиваться между эмалью и зубным камнем.
- Нарушения работы слюнных желез. Слюна не только вымывает остатки пищи и микробы из ротовой полости, но и нейтрализует продукты жизнедеятельности кариесогенных бактерий. Некоторые заболевания сопровождаются недостаточной выработкой слюны, что может стать фактором развития кариеса.
- Стираемость эмали. Эмалевая поверхность защищает твердые ткани зуба от внешних факторов. У некоторых людей эмаль очень тонкая и имеет склонность к истиранию, в результате чего кариес возникает чаще.
Это основные факторы развития кариеса. Но существует и множество других причин, в числе которых — слабый иммунитет, механические травмы зубов, гормональные сбои, эндокринные патологии и пр. Если не устранить их, болезнь будет периодически рецидивировать.
Причины появления черных полос на зубах
Наиболее распространенные причины возникновения черных полос на зубах:
- антибиотики тетрациклинового ряда. Чаще всего полосы располагаются горизонтально;
- избыток или нехватка фтора. Особенно в детском и юношеском возрасте, когда процесс формирования зубов еще не окончен;
- никотин, кофеин, красное вино, чай. Коричневый налет между зубов, у корневой шейки зуба, полосы с внутренней и наружной его сторон;
- разрушение эмали на фоне недостаточной гигиены. Темный налет, зубной камень, полосы и точки на поверхности зубов;
- кариес. Начальная стадия заболевания может выражаться только появлением черных линий на зубах и между ними. Далее – повышенная чувствительность, болевые ощущения;
- внутренние заболевания. Патологии почек, сердца, желудка, печени и других внутренних органов негативно сказываются на состоянии зубов: на них могут появляться точки, полосы, зуб может полностью потемнеть и даже разрушиться. С другой стороны, кариозные процессы в самих зубах способны отрицательно повлиять на работу любого органа, поскольку вредные микроорганизмы, поселившиеся в больном зубе, разносятся с кровью по всему организму;
- гипоплазия зубной эмали. Заболевание обычно врожденное, возникает при недостатке минералов и нарушениях обменных процессов в период внутриутробного развития. Может проявляться темными полосами на зубах, пятнами, в тяжелых случаях – частичным или полным отсутствием зубной эмали.
Черные полосы между зубами
Межзубное пространство наиболее подвержено почернению, поскольку там скапливается налет, зубной камень, который сложно бывает почистить в домашних условиях. Особенно почернение между зубами заметно в тех случаях, когда пациент пренебрегает элементарными правилами гигиены, не пользуется зубной нитью и редко посещает стоматолога.
Черные полоски на зубах, что может стать причиной их появления
Когда зубная эмаль (хотя совершенно необязательно причина локализирована в эмали) изменяет свой цвет это не только существенная проблема, но зачастую также и предупреждение о проблемах со здоровьем других органов и систем. Изменения цвета зубов могут происходить в силу самых разнообразных причин – заболевания других органов и систем, болезни самих зубов и даже прием ряда фармакологических препаратов может способствовать возникновению этого косметического дефекта. При этом в одних случаях появление темного налета при дальнейшем развитии может нанести существенный урон зубам, в других же черные пятна или налет являются исключительно косметическим дефектом.
Десять основных причин потемнения зубов:
Чаще всего коричневые пятна на зубах появляются потому, что люди не соблюдают основные правила гигиены. Вместо того, чтобы чистить зубов два раза в день по две минуты, они постоянно спешат, забывают про правильную длительность процедуры. Это приводит к тому, что на поверхности начинает накапливаться налет. Он состоит из остатков пищи и бактерий, которые и приводят к развитию кариеса, пародонтита и других заболеваний ротовой полости. И если вовремя не убрать налет с зубов, он станет темнее, уплотнится, превратившись в зубной камень.
Темные пятна на зубах всегда появляются у курильщиков. Если человек и дня не может прожить без сигареты, эмаль сначала желтеет, а потом начинает становиться все темнее и темнее. Можно встретить людей, особенно старшего поколения, у которых зубы темно-коричневые. Такой цвет свидетельствует о том, что человек много курит, из-за чего на поверхности его зубов откладываются смолы, которые выделяются из табачного дыма. Многие пытаются использовать для ухода специальные пасты, однако они не отличаются эффективностью. Тут может помочь только профессиональная чистка зубов от налета и камня.
Также темные пятна на зубах появляются и у тех, кто пьет много кофе, черного чая, любит вино, соки и ягоды, имеющие насыщенный фиолетовый цвет, а также еду, содержащую красители
В последнем случае неважно, какое происхождение они имеют: природное или синтетическое. Чтобы помочь зубам нужно пользоваться специальными отбеливающими пастами
Правда эффект от них не всегда такой сильный, как хотелось бы.
Кариес – одна из основных причин потемнения. Он может возникать как из-за генетической предрасположенности, так и потому что человек слишком любит сладкое и не следит за гигиеной ротовой полости. Если от кариеса потемнели зубы – нужно сразу же обращаться к специалисту. Кстати, стоит помнить о том, что кариес может прогрессировать даже под пломбой. Костные ткани меняют свой цвет, темнеют, а потом образовываются дырки. Лечить кариес необходимо до того, как зуб начнет болеть и придется чистить, пломбировать каналы.
Неправильное некачественное лечение зубов тоже может привести к потемнению. Некоторые врачи до сих пор используют материалы, которые выпускали еще десять лет назад. Они вызывают потемнение эмали, поэтому такие пломбы могут стать причиной дальнейших проблем. Также потемнение вызывают и металлические пломбы.
Травмирование сосудисто-нервного пучка зуба – еще одна причина потемнения. Так происходит потому, что гемоглобин попадает в полость рта. Дальнейшее потемнение начинается из-за распада тканей.
Есть ряд лекарств, которые вызывают потемнение зубов. К ним относятся группы антибиотиков, способствующие прокрашиванию зуба изнутри. Некоторые антибиотики, например, тетрациклин, вредны только детям, у которых зубы лишь формируются. Поэтому это лекарство запрещено принимать во время беременности.
Есть ряд заболеваний, которые вызывают потемнение зубов. Одно из самых распространенных – эндемический флюороз. Он бывает у жителей тех регионов, где в воде содержится слишком много фтора. Эта болезнь требует терапевтического лечения, в некоторых случаях может применяться и ортопедическое.
Старение – это одна из естественных причин потемнение зубов. Со временем клетки костной ткани перестают быстро регенерировать, из-за чего начинается потемнение, а также происходит изменение формы и структуры зуба. Поэтому у многих, с возрастом, зубы начинают не только темнеть, но и стираться.
Хронические и наследственные заболевания могут вызывать окрашивание зубов в темный цвет.
Белое пятно на десне у ребенка
У детей появление белого пятна на десне связано с развитием таких патологий, как стоматит, узелки Бона, молочница. Стоматит и молочница требуют особого лечения и могут быть опасны и крайне неприятны для малыша, поэтому нужно скорее показать его врачу. Узелки Бона – это небольшие кисты, появляющиеся из-за наличия остаточных тканей слюнных желез.
Белое пятно на десне у ребенка
У грудничков белые пятна на десне – это или неонатальные (прорезающиеся в первый месяц после рождения) зубы, или жемчужины Эпштейна.
Наличие неонатальных зубов требуют тщательного осмотра рта ребенка стоматологом.
Жемчужины Эпштейна – это небные кисты, формирующиеся из эпителия. Они не опасны для здоровья и способны самостоятельно исчезать.
Для профилактики появления белого пятна на десне у ребенка необходимо обеспечить малышу сбалансированное, правильное питание, должную гигиену ротовой полости, укрепление иммунитета и здоровья в целом, защиту от стрессов и травм.
Давайте теперь рассмотрим строение зубов человека.
Анатомия зуба довольно проста, он состоит из трех частей: коронка, шейка и корень. Коронка – это часть зуба, которая возвышается над десной, непосредственно эту часть мы все с вами видим невооруженным глазом. В свою очередь она условно делиться на несколько частей: окклюзионная либо жевательная (поверхность, направленная к противоположной челюсти); язычная либо небная (зависит от челюсти); вестибулярная (наружная часть); апроксимальная, она в свою очередь делиться на медиальную (ближнюю) и дистальную (дальнюю).
Корень зуба находится в кости, он является его основой, креплением. Каждый зуб расположен в специальной луночке, она называется альвеолой. Зуб может иметь один, либо несколько корней.
Шейка зуба – место, где коронка переходит в корень. В норме мы ее видеть не должны, она находится под десной.
Гистологическое строение зуба также поделено на несколько частей: эмаль, дентин, цемент, пульпа.
Основной частью любого зуба является дентин. По своему строению дентин очень напоминает строение кости, но намного прочнее за счет хорошей минерализации.
Корневая часть дентина покрыта сверху цементом, который также хорошо минерализован, но является более мягким, нежели дентин.
Между цементом и альвеолярной частью кости находится пространство, которое заполнено соединительной тканью, его называют периодонтом. Он выполняет функцию крепления и амортизатора для зуба, также с его помощью зуб получает полезные питательные вещества.
В коронковой части дентин покрыт эмалью. Зубная эмаль – это наиболее прочная и твердая ткань в человеческом организме,на 95-96% состоящая из неорганических веществ, в большинстве это кальциевые соли. Она выполняет такие функции: защита тела зуба от физических, термических, химических раздражителей, а также обеспечивает функцию откусывания и перетирания пищи.
Сразу, после прорезывания, каждый зуб находится в капсуле, она называется пелликула. Под действием слюны через некоторое время она исчезает.
Во внутренней части каждого зуба имеется просвет, его еще называют пульповая камера, либо корневой канал. Ее полость заполнена рыхлой тканью – пульпой, она представляет собой сосудистый пучок, переплетенный с нервными волокнами и лимфатическими сосудами. Благодаря пульпе зуб получает нужное ему питание.
Что такое ониходистрофия
Ноготь человека имеет корень, тело, т. е. видимую часть
ногтя, свободный край и матрикс, в котором происходит размножение базальных
клеток. Они образуются, продвигаются к корню ногтя, постепенно уплощаясь и
ороговевая. Тем самым обеспечивается непрерывный рост ногтевой пластины. Между
ороговевшими клетками ногтя и его корнем расположена так называемая лунула. Она
имеет форму полумесяца и белый оттенок, а по ее плоскому краю проходит
кутикула. Она представляет собой оболочку у основания ногтевой пластины,
защищающую корень ногтя от поражения патогенными микроорганизмами. Ноготь с 3-х
сторон ограничен кожными складками, называемыми валиками. Со стороны свободного
края присутствует тонкий слой кожи, называемый гипонихием. По всей площади,
кроме свободного края ногтевая пластина примыкает к ногтевому ложу. Оно
образовано соединительной тканью, которая богата нервными окончаниями и
кровеносными сосудами.
При возникновении нарушений в питании, обмене веществ,
изменении химического состава ногтей под действием тех или иных факторов
развивается ониходистрофия. При этом ее вид напрямую зависит не только от
характера воздействующих факторов, но и от особенностей химического состава
ногтей, так как у разных людей он может варьироваться в достаточно широких
пределах.
В результате накопления в клетках и межклеточном
пространстве продуктов метаболизма структура клеток ногтевых пластин может
изменяться. Это и приводит к возникновению ониходистрофии, что может
проявляться нарушениями роста ногтя, его отслоением от ложа, ломкостью,
расслоением, образованием пятен, трещин, полосок и т. д.
Ониходистрофия – то заболевание, которое не имеет
возрастных, сезонных, расовых и других особенностей. Оно может выступать в
качестве симптома развития других соматических нарушений или самостоятельного
патологического процесса. Но в любом случае ониходистрофия не должна
игнорироваться, а ее появление следует рассматривать в качестве первого
признака возникновения других нарушений в организме, пока не будет доказано
обратное.
Важность своевременной диагностики и лечения заболевания
обусловлена еще и тем, что оно может приводить к развитию осложнений. Наиболее
опасными следствиями отсутствия лечения ониходистрофии любого вида являются:
- Онихомикоз – грибковое поражение ногтевой пластины, очень часто встречающееся при запущенных ониходистрофиях. В результате присоединения грибковой инфекции ногти еще больше деформируются и изменяют цвет, а впоследствии патогенная микрофлора с током крови может распространиться по организму и привести к микозам внутренних органов, развитию тяжелой формы аллергии на ряд лекарственных средств и другим осложнениям.
- Подногтевая меланома – грозное онкологическое заболевание, отличающееся агрессивным течением и способное уносить жизни людей. Для него характерно образование под ногтем темного пятна любой формы, полоски и т. д. Заболевание требует немедленного обращения к врачу.
Как развивается пришеечный кариес, причины и симптомы
В отличие от других форм заболевания, шейка зуба страдает не только из-за недобросовестной гигиены. Причиной кариозных поражений также является множество факторов:
- Особенности анатомии – если край десны ярко-выражен и непропорционален высоте зубного ряда, под ним очень быстро будет скапливаться болезнетворный налет. Со временем он начнет прогрессировать и приведет к кариесу.
- Злоупотребление отбеливающими пастами и жесткой щетиной – у любого человека в пришеечной области эмаль тоньше, и если часто пользоваться пастой с сильным абразивным эффектом, это принесет гораздо больше вреда, чем пользы.
- Несбалансированное питание и нехватка витамина B1, особенно в детском возрасте. Нужно есть больше капусты, моркови, спаржи, риса, ячменя и фасоли – в этих продуктах наибольшая доля полезного компонента, укрепляющего эмаль.
- Излишняя любовь к сладкой, кислой, соленой и острой пище – все варианты рано или поздно приведут к деминерализации и появлению «дырок».
- Эндокринные нарушения и гормональные сбои в I и III триместре беременности.
Интересный факт В группу особого риска стоматологи включают детей до 6 лет с молочными зубами, которые быстрее всего подвержены разрушению, а также возраст от 30 до 60 лет. У взрослых людей это связано с активным образом жизни, нарушениями питания и гигиены.
Злоупотребление отбеливающими пастами – одна из частых причин возникновения пришеечного кариеса
С симптомами гораздо проще – они соответствуют большинству кариозных поражений, и всегда начинаются с несущественных беспокойств, постепенно усиливаясь:
- Появление на внешней стороне эмали желтого, коричневого или черного пятнышка.
- Реакция на раздражители – сначала на кислое и сладкое, потом на холодную и горячую пищу, напитки и прикосновения языком.
- Болезненные ощущения при чистке даже мягкой щеткой – ломота, которая проходит через несколько минут после ополаскивания рта водой.
- Мигрень по ночам и неконтролируемая зубная боль перед моментом засыпания.
- Дискомфорт при пережевывании любых продуктов, независимо от их температуры и вкуса, навязчивое ощущение «застрявшего кусочка» в промежутках.
Развивается болезнь аналогично другим формам кариеса:
- Начальная стадия пятна – боли нет вообще, внешне практически не проявляется, заметна только при специальной диагностике.
- Поверхностная форма – начинается быстрое разрушение верхних слоев эмали, проявляются первые реакции на внешние раздражители, особенно на кислые и соленые продукты.
- Средний кариес – пятно увеличивается до размеров полости неправильной формы, ее хорошо видно невооруженным глазом, чувствуется неприятный запах изо рта, который не проходит даже после тщательной чистки.
- Глубокий кариес – тяжелейшая стадия, при которой воспаление достигает пульпы, боль становится неконтролируемой и невыносимой, открываются обильные гнойные выделения.
Определить первые две стадии крайне сложно даже при наличии необходимого оборудования в кабинете у врача. Главная задача здесь – не допустить развитие необратимого патологического процесса, когда обширное кариозное поражение начинает распространяться на корневую часть, и зуб, вероятнее всего, придется удалять.