Глоссит — симптомы и лечение
Содержание:
Факторы риска
Среди основных факторов, предрасполагающих к развитию рака нёба, выделяют следующие:
- вредные привычки: курение, особенно в сочетании с употреблением крепкого алкоголя, жевание различных смесей (например, бетель);
- предраковые состояния, способные переродиться в злокачественную опухоль,
- хроническое воспаление слизистой ротовой полости;
- факторы хронического механического травмирования слизистой оболочки полости рта (разрушенными зубами и их корнями, некачественно изготовленными протезами);
- работа на вредных производствах (контакт с канцерогенами, работа в условиях высоких температур);
- недостаток витамина, А;
- употребление слишком горячей и слишком острой пищи.
Отдельно хотелось бы остановиться на заболеваниях, которые являются облигатными, то есть с высокой частотой озлокачествления, и факультативными, с низкой частотой озлокачествления, предраковыми состояниями.
Облигатным состоянием для рака нёба является болезнь Боуэна — единичные или множественные новообразования слизистой, локализующиеся в её поверхностном слое. На ранних стадиях своего развития новообразование выглядит как красноватое пятно с неровными краями. Пятна медленно растут, при расположении нескольких пятен вблизи друг от друга они могут сливаться. При дальнейшем росте пятна могут шелушиться, на них могут появляться углубления или наросты.
Всё время своего прогрессирования болезнь Боуэна не проявляет себя болью или зудом. О перерождении болезни Боуэна в рак говорит появление язвочек на бляшке.
Болезнь Боуэна зачастую рассматривается как рак in situ, поэтому при выявлении требует немедленного хирургического лечения.
К факультативным предраковым заболеваниям относятся:
- Лейкоплакия — плоские, беловатой окраски участки слизистой оболочки, гладкие на ощупь и с мягкой консистенцией. Плоские лейкоплакии могут не изменяться в течение многих месяцев, не утолщаясь и не изъязвляясь. Частота развития рака вследствие лейкоплакии варьирует по данным разных авторов и составляет 15-75%.
- Эритроплакия — приподнятый над поверхностью участок слизистой оболочки красного цвета, которая легко травмируется и кровоточит. В 70% случаев приводит к развитию рака (а по данным ряда авторов, при длительном существовании эритроплакии такая вероятность возрастает до 80-100%).
- Лейкокератоз — разрастание плоского эпителия. При осмотре выглядит как различной формы белесоватые пятна, несколько возвышающиеся над слизистой оболочкой мягкого нёба. При ощупывании участка лейкокератоза определяется плотноватая консистенция, шероховатая поверхность.
- Папилломатоз — сосочковые разрастания соединительной ткани, вызванные инфицированием вирусом папилломы человека. В большинстве случаев папилломы развиваются на фоне прогрессирования лейкокератоза.
В силу риска озлокачествления вышеуказанных образований необходимо проведение хирургического лечения — может быть выполнено как обычное иссечение пораженных участков слизистой, так и криодеструкция или электрокоагуляция.
Профилактика
Лучшая профилактика рака нёба — раннее выявление как уже существующего рака, так и предраковых состояний. Поэтому для профилактики рака рекомендуется периодическое самообследование полости рта и нёба в частности. Регулярные, не реже раза в год, посещения с профилактической целью стоматолога также играют большую роль в раннем выявлении заболеваний не только зубов, но и слизистой полости рта.
В случае выявления предраковых состояний пациенты нуждаются в диспансерном наблюдении, особенно если заболевания плохо поддаются лечению или склонны к рецидивированию.
Поскольку хронические воспалительные заболевания также способны стать причиной развития рака, требуется их лечение и регулярная санация полости рта.
Положительно скажется отказ от вредных привычек — курения и употребления алкогольных напитков. Наконец, полноценное питание с употреблением большого количества овощей и фруктов несколько раз в день и продуктов из зерна грубого помола также будет способствовать снижению риска возникновения рака.
Пациенты, которым уже был поставлен диагноз «рак нёба» и завершившие лечение, также попадают под диспансерное наблюдение у врача-онколога. В первый год контрольный осмотр проводится каждые 1–3 месяца, во второй год — каждые 2–6 месяца, на сроке 3–5 лет — 1 раз в 4–8 месяцев. После 5 лет с момента операции визиты проводятся ежегодно или при появлении жалоб. Частота визитов определяется степенью риска возникновения рецидива. В рамках обследования проводится УЗИ лимфоузлов шеи с двух сторон и мягких тканей полости рта, органов брюшной полости, при необходимости — КТ/МРТ области головы и шеи, рентгенография органов грудной клетки один раз в год. Если до начала лечения проводилось ПЭТ-КТ, то его повторяют не ранее чем через год после завершения комплексного лечения.
Опухолевые поражения нёба могут довольно длительное время протекать бессимптомно, из-за чего пациенты обращаются ко врачу с уже достаточно запущенным процессом. Однако современные протоколы лечения позволяют дать надежду на излечение при любой стадии рака нёба. В арсенале врачей Европейской клиники есть все необходимые средства, позволяющие провести лечение заболеваний нёба с высочайшей эффективностью. Также наши специалисты всегда готовы проконсультировать вас и ваших близких по предраковым состояниям полости рта и сформировать план дальнейшего наблюдения и лечебных мероприятий.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы
- Злокачественные новообразования полости рта. Рекомендации Ассоциации Онкологов России, 2020 год.
- Head and neck cancers. NCCN clinical practice guidelines in oncology, 2020.
- Таболиновская Т.Д., Пустынский И. Н. Анализ эффективности криогенного лечения рака ротоглотки. Опухоли головы и шеи. 2016, том 6, № 2, стр. 56–59.
- Кропотов М.А. и соавт. Хирургические аспекты лечения рецидивов рака ротоглотка. Злокачественные опухоли. 2013. С. 43–52.
- Лазарев А. Ф. Пластический компонент в хирургическом лечении больных с опухолями орофарингеальной зоны. Сибирский онкологический журнал. 2007, № 1 (21). С. 59–62.
Лечение дома и народными средствами
Последствия начальных стадий пришеечного кариеса можно вылечить самостоятельно в домашних условиях, используя один из специализированных препаратов:
- «Bio Repair» – так называемая жидкая эмаль в виде пасты, которую нужно наносить на поверхность зубов 1-2 раза в день, и смывать через 15-20 минут.
- «Stomysence Vernicette» – лак с аналогичными свойствами. Наносится на ночь, либо перед выходом на улицу после утренней гигиены.
- «Mi Paste Plus» – стоматологический крем, обогащенный фтором и кальцием.
- «Tooth Mousse» – аналогичный реминерализующий крем.
Bio Repair
Все указанные препараты должны использоваться в соответствии с дозировкой. Средний срок лечения дома – 3-4 месяца, на протяжении которых нужно минимум раз в две недели посещать кабинет стоматолога для контроля.
Если требуется срочная доврачебная помощь, например, ночью, можно воспользоваться одним из проверенных народных средств:
Отвар шалфея – 2 столовые ложки на стакан кипятка, дать настояться и остудить до комнатной температуры. Использовать для полосканий не чаще 3-4 раз в день. Отвар мелиссы – аналогичное количество травы на 150 мл воды. Настаивается она дольше – до полутора часов, но зато можно пользоваться без ограничений, после каждого приема пищи или перекуса. Настойка прополиса – чайная ложка на стакан воды – обладает хорошим обезболивающим эффектом
Следует применять с осторожностью – передозировка вызывает повышенную чувствительность эмали. Компресс из камфорного масла – одновременно и обезболит, и выступит в качестве антисептика
Держать не дольше 10 минут, чтобы не вызвать ожог слизистой оболочки.
Перечисленные народные методы лучше обговорить с практикующим врачом – многие травы имеют такие же противопоказания, как и препараты, часто вызывают аллергию и непредсказуемые последствия. После снятия сильной боли таким способом нужно немедленно отправиться в клинику, чтобы пройти официальное обследование.
Отвар шалфея
Причины
Аллергии могут возникнуть у пациентов в любом возрасте, даже если в прошлом никаких неадекватных реакций на растения, медикаментозные средства, пыльцу и прочие аллергены замечено не было. Появление подобных реакций организма может свидетельствовать о сбоях в работе иммунитета или генетических изменениях в организме пациента. Кровяные клетки, отвечающие за образование антител к патогенным микроорганизмам, в какой-то момент могут негативно отреагировать на вещества, оказавшиеся в организме, что и вызывает аллергию.
По словам специалистов, около трети населения планеты страдает от тяжелейших проявлений аллергии. Около 20% всех случаев появления сыпи отмечается в полости рта.
Специалисты выделяют две группы причин появления заболевания:
- Вещества, попадающие в организм пациента. К ним относятся медикаментозные средства, пыльца, плесень и многое другое. Подобные вещества могут вызвать своеобразные реакции иммунной системы, выражаемые в высыпаниях, жжении и зуде мягких тканей, слизистой оболочки полости рта. Иммунитет может неблагоприятно отреагировать не только на сильнодействующие и антибиотические препараты, но и на любые другие лекарства. Негативная реакция кожи и слизистой оболочки может быть также вызвана гормональными сбоями или плохой экологией;
- Вещества, вступающие в контакт со слизистой оболочкой полости рта. К ним относятся предметы, оказывающие непосредственное влияние на слизистую оболочку и раздражающие ее. Например, зубные протезы из низкокачественных материалов могут вызвать аллергические реакции. Патогенные микроорганизмы и продукты их жизнедеятельности, накапливающиеся в ложе протеза, могут раздражать слизистую оболочку. Аллергические стоматиты контактного типа могут быть спровоцированы медикаментами, применяемыми при лечении у стоматолога.
Лечение
В настоящее время существует множество средств и методик для лечения микоза практически всех видов. Основным методом служит медикаментозная терапия, которая включает препараты общего действия и местные средства, которые подбираются в зависимости от вида грибка, степени поражения, продолжительности болезни, состояния здоровья пациента и других факторов. Лучше всего поддаются лечению микозы кожи и слизистых: при соблюдении рекомендаций врача от заболевания удается избавиться в течение двух-трех недель, а иногда всего за несколько дней.
При поражении ногтей курс терапии составляет несколько месяцев, причем требуется комбинированное лечение: препараты местного действия сочетаются с системными средствами. Местные лекарственные формы чрезвычайно разнообразны: это кремы, мази, гели, спреи, лаки для ногтей, пудры, капли. Антимикотики системного действия обычно выпускаются в виде таблеток или капсул. В ряде случаев требуется полное удаление пораженного ногтя.
При выборе лекарственных препаратов дерматолог обязательно учитывает индивидуальную чувствительность возбудителя к тому или иному средству. Самостоятельное применение тех или иных препаратов часто не приносит желаемого результата, так как перед началом лечения необходимо определить вид возбудителя болезни
Важное значение при определенных грибковых инфекциях приобретает рацион питания больного. Так, во время лечения дрожжевых и плесневых грибков необходимо исключить продукты, которые содержат быстрые углеводы (сладости, мучные изделия), ферментированные продукты, алкоголь и картофель.
Ангина
Герпетическая ангина также является достаточно распространенной причиной образования красных точек в горле на небе. Болезнь характеризуется высокой температурой, которая держится в течение нескольких дней, болью при глотании, дискомфортными ощущениями в животе, увеличенными лимфоузлами.
Стрептококковая ангина сопровождается общим недомоганием организма, головной болью, высокой температурой тела. Миндалины становятся рыхлыми и покрываются налетом. В этом случае применяется антибиотикотерапия, но схема лечения должна составляться квалифицированным специалистом.
Обзор
Молочница во рту (кандидоз полости рта) — заболевание, которое развивается в результате активного размножения дрожжеподобных грибов рода Кандида.
Молочница вызывает неприятный привкус, боль и жжение на языке и затруднение глотания. Кандидоз полости рта не заразен, то есть вы не можете передать его другим людям.
Иногда молочница во рту развивается у здоровых новорожденных, если инфекция передается ребенку от матери во время родов. Такое возможно, если грибок присутствовал во влагалище матери (это заболевание называется вагинальный кандидоз). Ребенок может также заразиться при грудном вскармливании.
Молочница также поражает кожу, влагалище у женщин, а у мужчин — головку пениса. В этой статье рассматривается кандидоз полости рта у взрослых, но вам также может быть интересно почитать о:
ГЕМАНГИОМЫ И МИКРОГЕМАТОМЫ
Мелкие красные точки на теле могут возникнуть после повреждения кожи. Например, часто такие поверхностные травмы капилляров получают при эпиляции. Если на кожу сильно воздействовать, то поверхность маленьких сосудиков, расположенных близко к поверхности, травмируется. И снаружи появляется небольшой кровоподтек из-за того, что кровь выходит в подкожно-жировой слой. Такие точки еще называют микрогематомы. Если вы делали эпиляцию у начинающего мастера, то их может быть достаточно много.
Мелкие гематомы могут появиться и в других местах. Внешне это красные точки на теле выглядят как родинки. Если вы увидели скопление точек, или если они появляются периодически без привязки к каким-либо процедурам, то это может быть связано с повышенной ломкостью сосудов. Обычно она возникает из-за недостатка в организме витамина С и К. Если любые травмы, сильное трение кожи о ткань вызывают такие “покраснения”, то причина, скорей всего, именно в этом. Понадобится пройти необходимые анализы и пропить рекомендованный врачом курс витаминов.
Что касается гемангиом, то это сосудистые опухоли, доброкачественные. Особенности их в следующем:
- Они могут быть до нескольких сантиметров в диаметре.
- Если речь идет о расширенных капиллярах, спровоцировавших заболевание, то гемангиома называется капиллярной.
- Но на лице и туловище часто могут возникать и кавернозные гемангиомы. Это крупные полости, заполненные кровью, они выглядят как припухлости и могут доставлять существенный дискомфорт, изменять внешность.
- Гемангиомы могут появиться в любом возрасте, даже у младенцев.
Здесь нельзя ждать, что опухоль пройдет сама. Обязательно нужно обратиться к врачу, и он поможет подобрать лечение.
Инфекционно-воспалительные заболевания
Инфекционные заболевания полости рта включают в себя гингивит, глоссит, стоматит и фарингит.
Фарингит
Фарингит – это воспаление слизистых оболочек глотки, сопровождающийся дискомфортом, болью и першением в горле, общим недомоганием, повышением температуры тела.
Фарингит может быть вызван вдыханием химических загрязнителей, табачного дыма, холодного воздуха либо инфекционным процессом (пневмококк).
Фарингит
Диагностика недуга состоит в осмотре горла и взятии мазка. Прием антибиотиков назначается в сложных ситуациях, в основном достаточно горячих ножных ванн, диетического питания, согревающих шейных компрессов, ингаляций, полосканий.
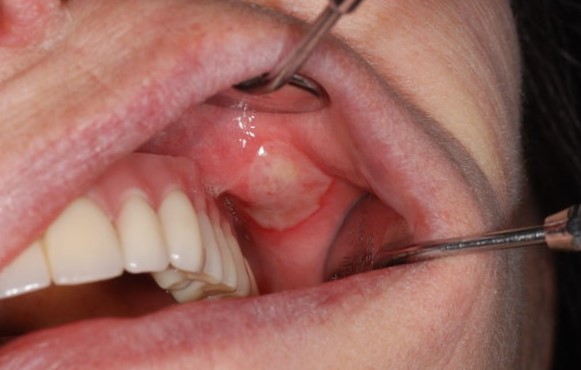
Глоссит
Глоссит – это воспаление, изменяющее оттенок и структуру языка. Глоссит нередко вызван инфицированием полости рта при злоупотреблении горячими или спиртными напитками, острой пищей, при ожогах и травмах языка и рта, при отказе от гигиены ротовой полости.
Первичными симптомами недуга является дискомфорт и жжение. Вскоре появляется сильное покраснение языка, усиление слюноотделения, притупление (отсутствие) вкусовых ощущений.
Глоссит
При отсутствии лечения глоссит приводит к сильной отечности языка, что создает помехи для общения и потребления пищи. Нередко на поверхности языка появляются наросты.
Лечением глоссита включает в себя прием медикаментов и особое питание (полужидкие блюда).
Гингивит
Гингивит – это воспаление десенной слизистой оболочки. В группе риска находятся беременные женщины и подростки. Специалисты выделяют 4 разновидности недуга:
- Язвенно-некротический гингивит. Характеризуется появлением язв и некроза, неприятным запахом изо рта, общей слабостью, повышенной температурой тела, увеличением лимфатических узлов, сильной болезненностью;
- Катаральный гингивит. Характеризуется появлением отека, зуда, кровоточивости десен;
- Атрофический гингивит. Характеризуется появлением острой реакции зубов на горячее и холодное, оголением зуба, снижением уровня десны;
- Гипертрофический гингивит. Характеризуется увеличением десенных сосочков, легкой болезненностью и кровоточивостью десен.
Быстрое излечение данного недуга возможно лишь при своевременном начале лечения. Главное здесь – устранить зубной налет и снять воспаление при помощи полосканий и специальных препаратов.
Гингивит
Стоматит
При стоматите инфицирование организма может происходить разными способами, например, в ходе механической травмы. После этого начинается образование язв, характерных для данного недуга и локализованных на внутренней стороне губ и щек, под языком и в его корне. Язвы имеют круглую форму, пленку в центре и ровные края, они неглубокие, но довольно болезненные.
Стоматит
В ходе лечения стоматита стоит отказаться от зубных паст и средств для полоскания ротовой полости с содержанием лаурилсульфата натрия. Для снятия боли используются анестезирующие средства, для удаления пленки – обеззараживающие и противовоспалительные препараты.
Отличия герпеса и стоматита
Специалисты перечисляют три важных отличия между двумя недугами со схожими симптомами:
- Герпес поражает прилегающие к костям ткани, стоматит – мягкие ткани
- При герпесе язвы образуются из лопнувших пузырьков, при стоматите язвы есть изначально
- Герпес всегда возникает на одних и тех же местах, стоматит охватывает новые области
Обзор
Бородавки или папилломы — небольшие доброкачественные выросты на коже, которые могут иметь различную форму, цвет и связаны с влиянием вируса папилломы человека (ВПЧ).
У большинства людей когда-нибудь были или будут бородавки. Чаще они появляются у детей и подростков, чем у взрослых. Рост бородавок связан с действием вируса папилломы человека, который стимулирует деление клеток эпителия и избыточное образование кератина — белка, придающего коже жесткость и шероховатость. Однако не у всех зараженных вирусом папилломы развиваются какие-либо проявления, в том числе, бородавки. В большинстве случаев иммунитет справляется с инфекцией, не допустив развития симптомов болезни.
Бородавки могут быть разной формы и образовываться по одной или группами. Некоторые типы бородавок склонны появляться на определенных частях тела. Например, на ногах иногда возникают подошвенные бородавки, а нитевидные бородавки (папилломы) у женщин и мужчин чаще встречаются на участках тела с нежной и тонкой кожей.
Бородавки не считаются очень заразными, но могут передаваться контактным путем (при соприкосновении кожи). Инфекция также может передаваться опосредованно, через зараженные предметы или поверхности, например, пол у бассейна. Вероятность заражения повышается, если у вас влажная или поврежденная кожа. Между заражением и образованием бородавки может пройти несколько недель и даже месяцев.
Бородавки — доброкачественные образования, но могут напоминать некоторые виды рака. Иногда их сложно самостоятельно отличить от более опасных кожных образований. При любом сомнении лучше обратиться к врачу, прежде чем предпринимать какие-либо меры по самолечению.
В большинстве случаев бородавки безвредны и проходят сами. Сколько времени пройдет, прежде чем бородавка исчезнет, зависит от каждого конкретного случая. Организму может потребоваться до двух лет, чтобы избавиться от вирусной инфекции, тогда же исчезнет и бородавка. Если же вы хотите ускорить процесс или бородавка вызывает дискомфорт, существуют различные методы удаления бородавок и папиллом как в домашних условиях, так и у врача.
Распространенные инфекции
Наиболее распространенные инфекции:
Стрептококковая инфекция — это бактериальная инфекция, вызванная Streptococcus. У человека могут возникнуть осложнения, если бактерии распространяются на другие органы, такие как сердце. Осложнениями стрептококковой инфекции является — ревматизм, инфекция уха и пазух. Симптомы, которые указывают на стрептококковую инфекцию:
- Боль в горле;
- Лихорадка;
- Увеличение лимфатических желез в области шеи;
- Головная боль.
Оральная молочница (кандидоз ротовой полости) — грибковая инфекция во рту. Она развивается чаще всего у младенцев и может быть побочным эффектом лекарственных средств, таких как стероиды. Люди с ослабленной иммунной системой подвергаются повышенному риску грибковой инфекции.
Белые пятна могут быть единственным симптомом молочницы, но могут и другие симптомы:
- Боль в горле;
- Боль при глотании;
- Потеря вкуса;
- На щеках и языке могут появляться белые пятна.
Вирусный тонзиллит включает воспаление или отек миндалин. Хотя бактерия Streptococcus может привести к тонзиллиту, это не единственная причина. Тонзиллит может развиваться вследствие вирусной инфекции. Симптомы вирусного тонзиллита включают:
Отек миндалин;
Боль при глотании;
Лихорадку;
Боль в ухе;
Заложенность носа.
Вирусы, которые вызывают тонзиллит, включают риновирус, аденовирус и респираторно-синцитиальный вирус.
Инфекционный мононуклеоз — вирусная инфекция, вызванная вирусом Эпштейна-Барра, которая поражает определенные клетки крови. Симптомы инфекционного мононуклеоза включают:
- Белые пятна на задней части горла;
- Лихорадку;
- Боль в горле;
- Слабость.
Инфекционный мононуклеоз легко передается от человека к человеку.
Пробки в миндалинах: в миндалинах бывают углубления, в которых могут скапливаться бактерии и слизь. Когда этот материал попадает в ловушку, обломки затвердевают и кальцинируются, что вызывает появление белых пятен. Симптомы могут пробок миндалин включают:
- Неприятный запах изо рта;
- Боль в ухе;
- Болезненное глотание.
Существуют и другие причины белых пятен на миндалинах, которые менее распространены. Это предраковое состояние, называемое лейкоплакия, герпес и рак полости рта.
Признаки верхнего века глаза
Воспалительный процесс, который образуется по краям век, — это и есть блефарит. Заболевание порядком распространено у взрослых и детей. Тем не менее именно к поражению верхнего века предрасположены взрослые. Признаки недуга становятся заметны практически сразу. Игнорировать их не стоит. В список наиболее часто встречающихся симптомов входят:
- зуд и жжение;
- покраснение в области глаза;
- возникновение отека или припухлости;
- повышение зрительной усталости;
- серозные или гнойные выделения;
- ощущение тяжести век;
- светобоязнь.
В некоторых случаях отмечается повышение температуры. Но оно может наблюдаться не всегда и зависит от состояния иммунной системы организма. Иногда окулисты отмечают утолщение толщи века, что свидетельствует о «добавлении» таких недугов, как, например, ячмень и пр.
Эпидемиология
Источником заражения при Скарлатине является больной или бактерионоситель. Возбудители инфекции попадают в окружающую среду с секретом слизистой оболочки зева и носоглотки при кашле, чиханьи, разговоре; они могут содержаться также в отделяемом различных открытых гнойных очагов (при отите, синусите, гнойном лимфадените и др.). Важную роль в эпидемиологии С. играют больные стертыми формами с неполно или слабо выраженными клин, проявлениями
Большое значение в эпидемиологическом отношении имеет С., протекающая в виде обычной ангины с отсутствием такого важного симптома как сыпь. Об эпидемиологической роли бактерионосителей свидетельствует скрытая («немая») иммунизация здоровых детей, т
е. нарастание у них иммунитета во время эпидемии. Здоровое носительство кратковременно, контагиозность бактерионосителей по сравнению с больными значительно ниже.
Передача возбудителей инфекции происходит гл. обр. воздушно-капельным путем. Заражение через различные предметы имеет второстепенное значение. Описаны редкие вспышки болезни при заражении через молоко и молочные продукты.
Наиболее восприимчивы к С. дети в возрасте от 2 до 7 лет, после 15 лет С. встречается редко, что объясняется приобретением специфического иммунитета после перенесенного заболевания в клинически выраженной или стертой форме, а также после бактерионосительства.
Скарлатина — широко распространенное заболевание. Заболеваемость выше в странах с умеренно холодным и влажным климатом, она возрастает осенью, зимой, весной и снижается летом.
Отмечается волнообразное течение эпидемий: периодические подъемы заболеваемости повторяются через 4—6 лет. Уровень заболеваемости С. за последние десятилетия существенно не изменился. По данным B. Н. Додонова (1974, 1978), значительно уменьшилась интенсивность периодических подъемов заболеваемости. Наряду с этим *чаще встречаются легкие и стертые формы, а число тяжелых форм и осложнений резко сократилось. Летальность, в прошлом высокая, в наст, время сведена к сотым долям процента, а в нек-рых местах — к нулю, что является следствием повышения эффективности лечения скарлатины и прежде всего применения антибиотиков.