Лазеротерапия при лор-заболеваниях
Содержание:
Лазерная селективная трабекулопластика
Данный вид операции успешно используется у больных с открытоугольной глаукомой, когда консервативная терапия малоэффективна, и смысл операции заключается в избирательном воздействии лазера на всю область трабекулы. Это одна из самых поздних модификаций операции аргон-лазером.
Преимущество ее состоит в расширенной зоне воздействия, ведь аргон-лазерная технология подразумевает как воздействия только зону проекции шлеммова канала, тогда как селективная трабекулопластика охватывает всю область трабекулы целиком.
Селективная трабекулопластика также проводится в амбулаторном порядке под местным обезболиванием. На пораженный глаз устанавливают трехзеркальную гониолинзу, которая фокусирует лучи лазера в необходимом участке.
Лазерными лучами избирательно наносится серия ожогов на область трабекул. Вследствие этого происходит реактивное укорочение и натяжение трабекулярной диафрагмы там, где на ткани образуются ожоги; трабекулярные щели, расположенные между ожогами, таким образом растягиваются, и это явление приводит к улучшению оттока внутриглазной жидкости.
Еще одним преимуществом селективной трабекулопластики перед аргон-лазерной технологией является отсутствие термального поражения трабекулярной ткани и коагуляционного некроза клеток и коллагеновых волокон данной зоны, так как воздействие импульса очень кратковременное.
Беспигментные клетки зоны трабекул остаются интактными вследствие избирательного действия лазера только на клетки, содержащие меланин. Клетки трабекулы не подвергаются ожоговому поражению, а внутриглазное давление эффективно снижается.
Как и лазерная иридэктомия, селективная трабекулопластика иногда дополняется хирургическим лечением, а в прочих случаях приемлема как самостоятельный метод лечения глаукомы. Показания к последнему:
- глаукома в начальной и развитой стадиях с субкомпенсацией внутриглазного давления, если трабекулярная зона угла передней камеры умеренно или выраженно пигментирована;
- предварительно проведенная аргон-лазерная терапия не дала результата, который от нее ожидался;
- целесообразность лазерного лечения больных с пигментной и псевдоэксфоллиативной глаукомой.
Восстановление нормального оттока внутриглазной жидкости, а как следствие, и снижение показателей внутриглазного давления, наступает уже к концу первых суток после проведения селективной трабекулопластики.
Эта операция признана самой эффективной и в то же время щадящей по сравнению с аргон-лазерным методом, обеспечивает более выраженный и стойкий гипотензивный эффект, а также дает положительный результат в тех случаях, когда аргон-лазерная операция оказалась неэффективной.
Однако пациент должен быть ознакомлен также и с недостатками лазерного лечения глаукомы, о которых нельзя забывать:
Возможность формирования рубцовых сращений в области воздействия лазера.
Риск сопутствующего повреждения эндотелиальных клеток роговицы, сосудов радужки или капсулы хрусталика.
Возможность формирования реактивного синдрома, выражающегося в повышении внутриглазного давления и в дальнейшем – воспалительного процесса.
Низкая эффективность лечения в запущенных случаях заболевания.
Сказанное выше следует подытожить словами, которые могут быть как выводом, так и напоминанием: приступить к лечению глаукомы необходимо в максимально короткие сроки после постановки диагноза.
Доверьте здоровье докторам медицинского центра им. Святослава Федорова, и ваше зрение Вас отблагодарит!
Методы лечения аденоидов у детей
До недавнего времени основным методом лечения аденоидов у детей являлась аденотомия и аденэктомия – неполное или полное удаление аденоидных вегетаций из носоглотки. Операция может проводиться как под местной, так и под общей анестезией с использованием рутинной или эндоскопической технологии. Однако аденотомия не всегда приводит к ликвидации патологического состояния, поскольку часто возникают послеоперационные рецидивы гипертрофии и воспаления глоточной миндалины. Аденотомия в 1950-е годы применялась столь широко, что около 50% детского населения США и Великобритании было лишено миндалин. Впоследствии было установлено, что именно этот контингент чаще всего страдал от полиомиелита, особенно его бульбарной формы. Часто дети подвергались повторным операциям в связи с рецидивами аденоидов (повторным их увеличением). Симптомы аденоидита возвращались, т.е. операции были неэффективными.
Учитывая высокую роль лимфоидной ткани глотки в формировании иммунологической защиты организма сегодня значительно сужены показания к хирургическому лечению аденоидных вегетаций. В связи с этим становится актуальной разработка консервативных методов лечения хронического аденоидита, особенно у детей с аллергическими заболеваниями дыхательных путей.
Лечение аденоидита, как лечение любого заболевания, должно быть комплексным с учётом причин и характера течения воспалительного процесса. Лечение подбирается индивидуально, основывается на данных осмотра, результатах лабораторных методов исследования, истории заболевания ребенка.
На сегодняшний день по основному эффекту терапевтического действия можно выделить следующие направления в медикаментозном лечении аденоидита:
- промывание полости носа – ирригационная терапия;
- противовоспалительная терапия;
- антимикробная терапия;
- иммунокоррегирующая терапия;
- физиотерапия (облучение ультрафиолетом, лазерную терапию, электрофорез).
Подробнее разберем каждый пункт.
Роль ирригационной терапии заключается в механическом удалении слизи, которая в условиях воспаления содержит микроорганизмы, продукты воспаления и др. Удаляя патологический секрет из полости носа, улучшается очищается поверхность слизистой оболочки носа, носовое дыхание, что облегчает проникновение лекарств (при необходимости). Выбор препаратов для промывания с увлажнением слизистой оболочки носа и глотки достаточно широк. По своему составу препараты представляют из себя солевые растворы разной концентрации. Следует учитывать, что промывание носа иногда приводит к осложнениям в виде тубоотита и острого среднего отита, т.к. может быть попадание раствора в слуховую трубу. Частое, избыточное промывание носа способствует формированию субатрофического ринита, ринофарингита.
При выявлении патогенной микрофлоры применяются по показаниям антибактериальные препараты, как правило, в период обострения аденоидита. По состоянию ребенка и выраженности симптомов, назначаются препараты местного и системного действия. Назначают аминопенициллины (амоксициллин), цефалоспорины (цефуроксим аксетил, цефиксим, цефтибутен и др.), макролиды (азитромицин, клиндамицин и др.). В детской практике предпочтительны растворимые формы солютаб, суспензии. Применение системных антибиотиков влечет за собой массу нежелательных эффектов: раздражаются слизистые ЖКТ, может быть рвота, диарея, дисбактериозы, кандидозы полости рта.
У часто болеющих детей возможно применение противовирусных препаратов. Назначаются они обычно в острый период болезни или при рецидиве. Вне обострения вирусы малодоступны медикаментозным средствам. Показано применение препаратов-индукторов интерфероногенов. В частности, есть положительный опыт применения иммуномодуляторов системного действия — имунорикса, бронхомунала, рибомунила, циклоферона и др.
Если ребенок входит в группу «часто болеющих детей» необходимо наблюдение его у иммунолога. В детском возрасте возможны как врожденные и транзиторные, так и приобретенные нарушения функции иммунной системы. Это требует определения состояния иммунной системы (иммунного статуса), и ее коррекции по показаниям.
Причины заложенности носа у детей
Частой причиной появления заложенности в носу у детей становятся аденоиды. Аденоидами называется увеличенная носоглоточная миндалина. Она расположена в носоглотке, и защищает детский организм от проникающих через нос вирусов и бактерий. Когда болезнетворные микроорганизмы контактируют с глоточной миндалиной, она увеличивается в размерах из-за активной выработки лейкоцитов, которые борются с инфекцией. После того как патогенную флору удаётся одолеть, миндалина возвращается к исходному размеру. Но если ребёнок подвергается атакам вирусов очень часто, носоглоточная миндалина не успевает уменьшиться, и находится в постоянно увеличенном виде. Такое состояние и называют аденоидами.
Аденоиды в зависимости от размера бывают трёх степеней. Они перекрывают носовые ходы ребёнка (полностью или частично), и мешают ему полноценно дышать. Постоянная заложенность носа вынуждает ребёнка дышать ртом, что приводит к ночному храпу, остановкам дыхания во сне, плохому насыщению головного мозга кислородом и другим осложнениям.
В каком случае нужно удалять аденоиды?
аденоидыВ следующих случаях удаление аденоидов является необходимостью:
- 2 – 3 степень разрастания аденоидов. В зависимости от размеров выделяют 3 степени разрастания аденоидов. Аденоиды первой степени являются относительно небольшими и закрывают лишь верхнюю часть просвета носовых ходов. Симптоматика в этом случае практически отсутствует, и главным проявлением служит посапывание или храп во время сна. Связанно это с тем, что в горизонтальном положении глоточная миндалина несколько увеличивается в размере и нарушает нормальное носовое дыхание. Аденоиды второй степени имеют более крупные размеры и могут закрывать половину или даже две трети просвета носовых ходов. Дыхание через нос в этом случае становится затруднительным не только в ночное, но также и в дневное время суток. При аденоидах третей степени глоточная миндалина полностью или почти полностью закрывает просвет носовых ходов. Вследствие того, что носовое дыхание становится невозможным, воздух может поступать только через рот (воздух не согревается и не очищается). Аденоиды 2 и 3 степени могут в значительной степени ухудшать качество жизни и становиться причиной возникновения острых респираторных заболеваний, среднего отита (воспаление полости среднего уха), тугоухости, а также негативно влиять на умственные способности в детском возрасте (вследствие кислородного голодания клеток головного мозга).
- Отсутствие положительных результатов при консервативном лечении аденоидов. Аденоиды первой, а иногда и второй степени принято начинать лечить медикаментозно. В этом случае назначаются препараты, которые способствуют уменьшению отека слизистой оболочки носа, обладают противовоспалительным и антибактериальным эффектом. Если в течение 2 – 4 недель положительной динамики от использования лекарственных средств не наблюдается, то, как правило, прибегают к хирургическому удалению аденоидов.
- Частые инфекции дыхательной системы. Аденоиды больших размеров могут полностью или практически полностью закрывать просвет носовых ходов, что нарушает носовое дыхание. В этом случае воздух в дыхательные пути поступает не через нос, а через рот, то есть не согревается и не очищается от болезнетворных микроорганизмов (назальный секрет содержит ферменты, обладающие антибактериальным действием). В этом случае создаются благоприятные условия для возникновения таких инфекционных заболеваний как грипп, ангина, бронхит и пневмония.
- Нарушение слуха. Разрастание глоточной миндалины может также неблагоприятно влиять на слух. Закрывая просвет носовых ходов, аденоиды не позволяют воздуху проникать в слуховую трубу (евстахиева трубы). Евстахиева труба нужна для того, чтобы уравновешивать давление в барабанной полости. При отсутствии нормальной вентиляции происходит снижение слуха, а также создаются условия для возникновения воспалительных процессов в полости среднего уха.
- Ночное апноэ (остановка дыхания). Одним из проявлений аденоидных разрастаний является ночная остановка дыхания более чем на 10 секунд (апноэ). Возникает апноэ из-за западения корня языка. При дыхании через рот нижняя челюсть несколько опускается, а язык при этом может стать причиной закупорки гортани. При ночном апноэ на утро дети встают уставшими и вялыми.
- Обнаружение аденоидов у взрослых. Раньше считалось, что разрастания аденоидов может встречаться только в детском возрасте, а у взрослых глоточная миндалина находится в атрофированном состоянии. На текущий момент установлено, что взрослые, так же как и дети могут иметь аденоиды, только диагностировать их ввиду анатомического строения носоглотки можно лишь с использованием эндоскопического исследования (осмотр носоглотки с помощью специальной гибкой трубки с оптической камерой на конце). Если у взрослого пациента обнаружили аденоиды, то, вероятнее всего, необходима хирургическая операция. Дело в том, что использование медикаментозного способа лечения в данном возрасте очень редко дает положительные результаты.
Выделяют следующие противопоказания к операции по удалению аденоидов:
- туберкулез легких;
- гемофилия или прочие заболевания крови, которые нарушают процесс свертываемости;
- сахарный диабет в стадии декомпенсации;
- активные инфекционные заболевания дыхательной системы (фарингит, трахеит, бронхит, пневмония и др.) и носоглотки;
- доброкачественные или злокачественные новообразования (опухоли);
- аномалии в развитии твердого или мягкого неба.
Халязион: причины появления, симптомы и лечение
Среди глазных заболеваний немало тех, которые невозможно выявить самостоятельно — а в том случае, если всё-таки ясно, что проблема есть, не всегда удаётся решить её своими силами. Некоторые болезни доставляют куда больше хлопот, чем другие, и когда речь идёт о глазах, стоит позаботиться о здоровье как можно раньше.
К примеру, немало осложнений влечёт за собой распространённое заболевание под названием халязион. Верхнее и нижнее веко он поражает почти с одинаковой частотой, однако снизу встречается несколько реже. Его легко спутать с обычным воспалением века, которое возникает из-за работы за компьютером и усталости — но лишь на начальной стадии. Чем дальше, тем очевиднее, что дела обстоят куда более серьёзно.
Что такое халязион?
Халязион — это воспаление мейбомиевой железы, которое чаще может возникнуть у ребёнка, нежели у взрослого. Оно развивается буквально за пару дней и на раннем этапе выглядит как болезненная припухлость. Веко краснеет, кожа становится чувствительнее, температура воспалённого участка повышается.
Халязион при этом не заразен, поэтому не стоит бояться, что можно передать его кому-то ещё. Однако лишний раз припухлость, разумеется, трогать не стоит, даже если вы только что мыли руки и не собираетесь ни с кем контактировать — вам может быть очень неприятно.
Кроме того, если не свести на нет эту болезнь вовремя, шишка на веке может перерасти в кисту, и тогда потребуется помощь хирурга.
Симптомы халязиона
-
На ранней стадии это может быть маленький прыщ на нижнем веке или внутри века, который в случае отсутствия лечения может дорасти даже до размеров оливки.
-
Помимо прочего, если коснуться покрасневшей и натянутой из-за припухлости кожи, вы сразу заметите, какая она горячая.
-
Если халязион внутренний, разглядеть его получится, только если вывернуть веко. Шишка внутри глаза лишь доставляет дискомфортные ощущения, но снаружи всё выглядит как простое покраснение с небольшой опухолью.
Как понять, халязион это или ячмень?
Два этих заболевания действительно нередко путают, однако они даже поражают разные зоны. Халязион затрагивает мейбомиеву железу, а ячмень — волосяной фолликул в области роста ресниц. Кроме того, в случае возникновения ячменя в сердце припухлости появляется область, заполненная гноем. Гнойный узелок на веке может прорваться сам, и тогда заболевание сходит на нет. От халязиона же просто так не избавиться: нужны либо препараты, либо услуги хирурга, если шишка уже разрослась до кисты.
Причины появления халязиона
Это заболевание развивается из-за закупорки канальцев, благодаря которым мейбомиевы железы обеспечивают смазывание поверхности глаза. Закупорка может произойти по самым разным причинам, но исход всегда один: железа воспаляется, увеличивается в размерах, а в случае занесения грязи на глаз воздействует ещё и инфекция.
Кроме того, далеко не всегда халязион появляется сам по себе: иногда его развитие провоцирует синдром сухого глаза или какой-либо иной воспалительный процесс — к примеру, розацеа.
Лечение и профилактика
Вне зависимости от того, у ребёнка начинается халязион или у взрослого, лечить нужно с одинаковой срочностью — и на ранней стадии. Первым делом стоит отправиться к офтальмологу — и лишь потом в домашних условиях соблюдать все его рекомендации.
Многие люди, болеющие халязионом, склонны к рецидивам. В таком случае необходимо внимательно следить за гигиеной век и ежедневно массировать их с лечебным гелем или специальными салфетками.
Иногда халязион проходит сам — но крайне редко. Не стоит гадать, произойдёт ли так и с вами, иначе можно затянуть и тогда потребуется удаление хирургическим путём.
Чаще всего для размягчения секрета воспалённой железы прописывают физиотерапию с нагреванием. Поэтому, если вы сомневались, можно ли греть халязион, переживать не о чем — в этом нет ничего страшного. А если припухлость появилась параллельно с каким-либо иным заболеванием, скорее всего, вам пропишут глазные капли.
Позаботьтесь о своём здоровье вовремя и не допускайте развития болезни!
Стоимость
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 000 руб. |
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 500 руб. |
|
Лазерная редукция аденоидов (бесплатное наблюдение 3 месяца) Сокращение воспаленной ткани аденоидов до нормальных размеров при помощи лазера |
25 500 руб. |
|
Лазерная редукция аденоидов (бесплатное наблюдение 1 год) Сокращение воспаленной ткани аденоидов до нормальных размеров при помощи лазера |
35 500 руб. |
ПОДГОТОВКА К СЕАНСАМ ЛАЗЕРОТЕРАПИИ
Специальной подготовки к сеансам лазеротерапии не требуется. Врач педиатр может заранее назначить курс лекарственной терапии, чтобы увеличить эффективность лазеротерапии, используя при отсутствии противопоказаний такие препараты как аевит, прополис, эссенциале форте, корсил, витамин С, пищевые добавки типа коэнзим Q.
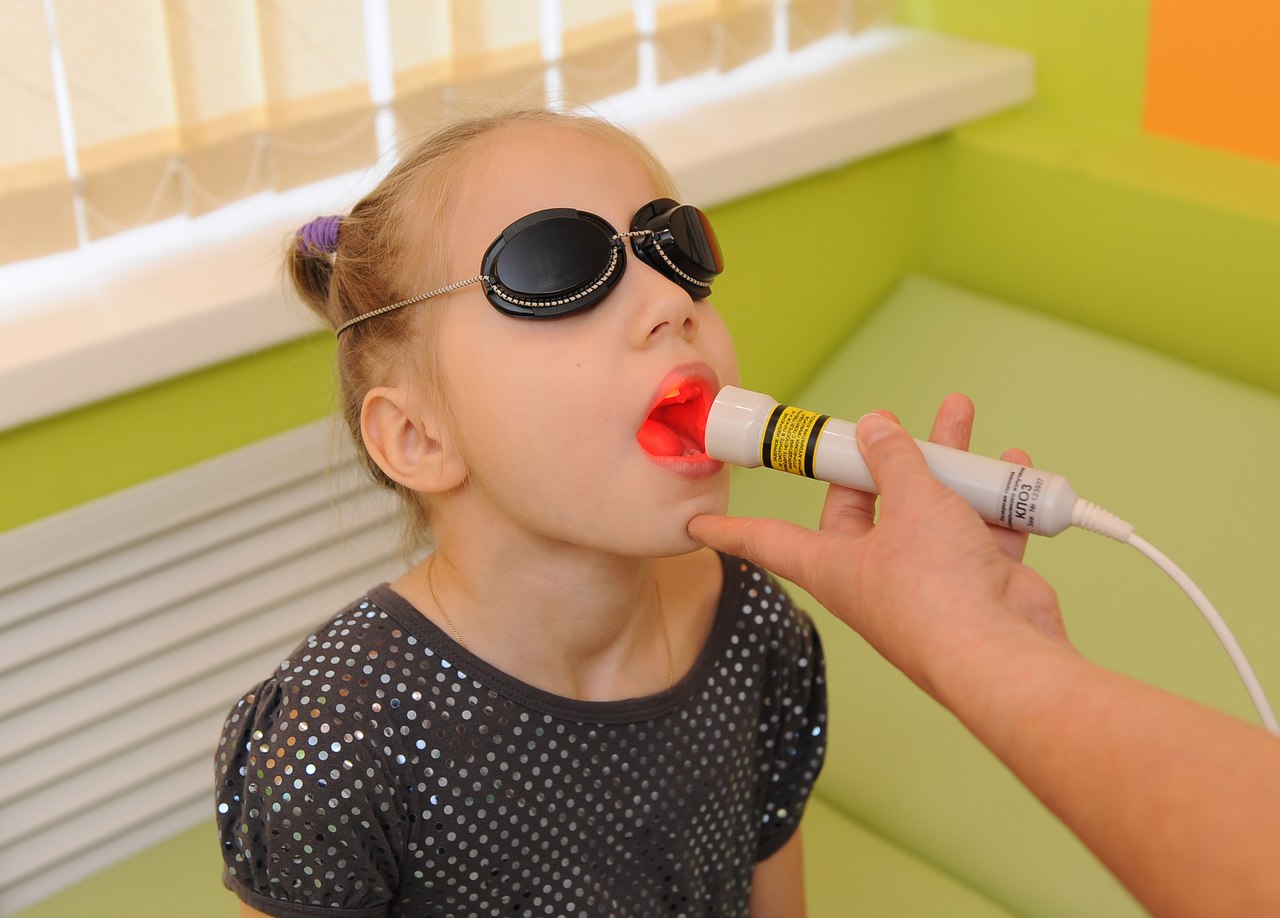
Некоторые дети, имеющие преобладающий асимпатикотонический характер вегетативной реактивности, очень слабо реагируют на лечение лазером. При необходимости провести им лазеротерапию врач педиатр может предварительно назначить им стимулирующие вегетативную нервную систему препараты-адаптогены, такие как настойки лимонника, заманихи, женьшеня, родоскана или аралии в течение 2–4 недель.
Во время сеансов глаза пациентов защищаются специальными защитным очками.
Причины
Гипертрофия глоточной миндалины у детей в возрасте от 3 до 6 лет – физиологическое явление, вызванное постоянной антигенной стимуляцией. Однако выраженное увеличение аденоидов, ведущее к неблагоприятным симптомам, возникает вследствие таких причин:
- частые ОРВИ (8 раз в год и чаще), когда ткань миндалин не успевает восстановиться после предыдущей инфекции;
- хроническое инфицирование вирусом герпеса, адено-, рино-, энтеровирусами;
- атипичные инфекции дыхательных путей (микоплазмоз, хламидиоз);
- попадание в носоглотку микробов из органов пищеварения (гастроэзофагеальный рефлюкс) в сочетании с грибковой инфекцией; это вызывает нарушение баланса микрофлоры и избыточное развитие золотистого стафилококка;
- постоянный контакт с носителями патогенных и условно-патогенных микробов в детских учреждениях;
- неадекватно короткие курсы лечения инфекций;
- аллергическая реакция при сопутствующем аллергическом рините;
- проявления так называемого лимфатического диатеза – гиперплазия глоточной миндалины, вызванная врожденными особенностями организма.
Стоимость
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 000 руб. |
|
Прием специалиста с видеоэндоскопическим осмотром уха, горла, носа и гортани, постановка диагноза, рекомендации по обследованию, назначение лечения |
2 500 руб. |
|
МК-редукция носовых раковин (бесплатное наблюдение 3 месяца) Уменьшение объема нижних носовых раковин с помощью инновационного аппарата. Молекулярно-резонансная технология позволяет восстановить носовое дыхание, не повреждая слизистую оболочку носа и не разрушая структуру самой носовой раковины. |
24 600 руб. |
|
МК-редукция носовых раковин (бесплатное наблюдение 1 год) Уменьшение объема нижних носовых раковин с помощью инновационного аппарата. Молекулярно-резонансная технология позволяет восстановить носовое дыхание, не повреждая слизистую оболочку носа и не разрушая структуру самой носовой раковины. |
34 600 руб. |
|
Пункция верхнечелюстной пазухи Прокол пазухи через нижний носовой ход |
5 500 руб. |
|
Лаваж носоглотки (аспирация по Зондерману) Отсасывание слизи из носа |
1 500 руб. |
|
«Кукушка»-промывание носа и околоносовых пазух методом вакуумного перемещения жидкостей |
1 500 руб. |
Восстановление и профилактика
Через 1-2 дня вам удалят дренаж из операционной раны, кожные швы снимут через 7-10 дней. На месте раны не формируется рубец или пигментация. Фиксирующую лангету вам нужно носить 2-3 недели, в это время ограничивают нагрузку на конечность. Заниматься спортом и перегружать руку или ногу нельзя в течение 2 месяцев.
Дополнительное лечение на период восстановления не требуется. Но при выраженном отеке, болевом синдроме используют нестероидные противовоспалительные средства. Врач может назначить лечебную физкультуру для восстановления сустава.
Записаться на удаление гигромы лазером в нашей клинике вы можете по телефону на сайте. Закажите обратный звонок, чтобы наш администратор подобрал вам удобное время для посещения хирурга. Стоимость вмешательства обсуждается после осмотра врача и зависит от локализации образования, его размера и необходимого лечения.
Лечение хронического аденоидита и/или гипертрофии аденоидов
Консервативные методы:
Медикаментозное лечение
(включает в себя назначение сосудосуживающих капель коротким курсом, местного противовоспалительного лечения, общее противовоспалительное или противоаллергическое лечение, отхаркивающие препараты, при бактериальной инфекции антибактериальные препараты, а также лечение осложнений, если они имеют место) ВАЖНО: Методы лечения, как и медикаментозную терапию назначает только врач специалист. В идеале ЛОР врач под контролем эндоскопического осмотра аденоидов и лабораторных показателей
Аппаратное, манипуляционное и физиолечение
(включает в себя как механическую санацию аденоидных вегетаций, например промыванием аденоидов с помощью электроотсоса, так и многочисленные варианты физиолечения как в виде монотерапии так и комбинируя разные методы: УЗОЛ-терапия носоглотки; лазеротерапия красным, фиолетовым, инфракрасным лазером; магнитотерапия; лечение на аппарате Интралор; фотохромотерапия оранжевым цветом и т.д.) Метод воздействия выбирается ЛОР врачом в зависимости от клинической картины и индивидуальных особенностей пациента
Данные методы позволяют в большинстве случаев обойтись без необоснованного назначения антибиотикотерапии, сократить значительно улучшить прогноз течения заболевания, избежать развития осложнений, ускорить выздоровление или значительно продлить ремиссию заболевания, избежать длительных остаточных явлений.
Хирургическое лечение хронического аденоидита и гипертрофии аденоидов:
Данный метод лечения применяется только при наличии абсолютных показаний к удалению аденоидов (в том числе угрозе развития стойкой тугоухости), и при отсутствии эффекта от консервативной терапии (включая аппаратное и физиолечение). Как показывает практика, консервативное лечение эффективно более чем у 99% детей имеющих Хронический аденоидит и гипертрофию аденоидов. Любое оперативное вмешательство является «актом отчаяния», когда было сделано все возможное, но эффект не получен и угроза серьезных осложнений сохраняется.
При отсутствии эффекта от консервативной терапии и наличии абсолютных показаний для аденотомии, рекомендуем выбрать современный эндоскопический метод аденотомии, который производится эндоскопически под контролем зрения, а значит менее травматичен и более эффективен. Традиционный метод удаления аденотомом является слепым методом, не всегда достигает полного эффекта и более травматичен.
«Минусы» аденотомии:
- Операция проводится под общим инъекционным наркозом, поэтому несет на себе риски применения наркотических препаратов как любое оперативное вмешательство;
- При наличии непредвиденных анатомических особенностей скелета свода носоглотки (отсутствие, недоразвитие или истончение кости в своде носоглотки) возможен риск повреждения ствола головного мозга;
- не исключен процесс рубцово-спаечных изменений в носоглотке, что при наличии данных изменений в области устьев слуховых труб может нарушить анатомию и явиться причиной ухудшения проходимости слуховых труб;
- Но наверное самое главное это удаление иммунного органа (трех лимфатических узлов: двух тубарных и одной носоглоточной), выполняющего защитную роль как самостоятельного органа, так и нарушение работы всей иммунной системы в очень ответственный период ее формирования. Например доказано формирование самой стойкой простагландиновой формы бронхиальной астмы при аденотомии у детей с определенным аллергическим фоном. Все последствия такого вмешательства в иммунитет даже предсказать невозможно.
Конечно все эти осложнения встречаются очень редко, но отношение к аденотомии должно быть, как к операции, несущей на себе все возможные операционные риски.
Степени аденоидов
Существует три степени разрастания аденоидной ткани. Каждой из них присущи характерные симптомы и признаки:
- Аденоиды 1 степени. На данном этапе миндалины имеют небольшой размер и не доставляют существенного дискомфорта. Сложности с дыханием возникают только в ночное время и выражаются в виде храпа и открытого рта.
- Аденоиды 2 степени. На этой стадии проблемы с носовым дыханием беспокоят ребенка как в ночное, так и дневное время. Дыхательные пути перекрыты тканью более чем на треть. При этом нарушается полноценное насыщение мозга кислородом, возникает быстрая утомляемость, проблемы с памятью и головные боли. Возможно появление гнусавости и снижение слуха.
- Аденоиды 3 степени. Носоглоточные миндалины почти полностью перекрывают носовые ходы. Дыхание через нос становится практически невозможным. Голос приобретает выраженную гнусавость, частота слуха снижается, ребенок постоянно переспрашивает.
3.Проблемы с полостью рта, проблемы со слухом, тошнота, диарея, проблемы в половой сфере
Проблемы с полостью рта
Перед началом лучевой терапии в области головы и шеи обратитесь к стоматологу для тщательного обследования и лечения проблем зубов и полости рта. Радиация может стать причиной неприятных симптомов:
- Язвы в полости рта;
- Отсутствие слюны;
- Сгущение слюны;
- Затрудненное глотание.
Важно рассказать врачам об этих побочных эффектах лучевой терапии. Скорее всего, они помогут справиться с проблемами
В числе прочего для избавления от этих симптомов нужно отказаться от острой и кислой пищи, а также от алкоголя и табака. Полезно часто чистить зубы мягкой щеткой и фторосодержащими зубными пастами.
Проблемы со слухом
Лучевая терапия может привести к ухудшению слуха. Одна из возможных причин – это уплотнение воска в ушах из-за излучения. Об этой проблеме нужно обязательно сообщить врачу.
Тошнота и лучевая терапия
Излучение в области головы и любой части пищеварительного тракта может вызвать тошноту и рвоту. Сообщите врачу об этом симптоме, потому что есть препараты, способные решить проблему.
Диарея
Лучевая терапия в области живота и желудка может вызвать побочный эффект в виде диареи. Диарея обычно начинается через несколько недель после начала лечения. Скорее всего, в этом случае врач назначит специальные препараты и особую диету.
Проблемы в половой сфере
Лучевая терапия в области таза может повлиять на фертильность и половое влечение. Пациенткам, проходящим курс лучевой терапии, противопоказана беременность, так как излучение может серьезно навредить плоду. Лучевая терапия в области таза у женщин способна остановить менструальные периоды и вызвать другие симптомы менопаузы.
У мужчин излучение в районе яичек может повлиять на количество вырабатываемых сперматозоидов и функциональные возможности спермы. Это не обязательно означает невозможность иметь детей. Но в любом случае, проблему стоит обсудить с врачом.
Излучение, воздействующее на область таза, может стать причиной болезненности полового акта у некоторых женщин. Кроме того, из-за лучевой терапии могут появляться рубцы, влияющие на способность влагалища растягиваться. У мужчин излучение может повлиять на нервы и кровеносные сосуды, ответственные за эрекцию.
Физиотерапевтические процедуры
Высокую эффективность при лечении увеличенных аденоидов показывает физиотерапия.
Одним из наиболее популярных и эффективных методов является лазерная терапия (лечение лазером). Терапия с использованием лазера подразумевает воздействие лазерного луча на ткани глоточной миндалины.
У лазерной терапии есть ряд неоспоримых преимуществ:
- лечение лазером помогает снять отёчность, улучшает кровообращение;
- лечение лазером купирует воспалительный процесс;
- лазерная терапия наиболее эффективна при первой и второй степени разрастания аденоидов, но также может применяться на последней стадии;
- применение лазера позволяет существенно облегчить состояние пациента и уменьшить размер аденоидных тканей.
Наряду с использованием лазера проводятся сеансы ультрафиолетового облучения носовой полости и носоглотки, а также виброакустической терапии.
Процедура ультрафиолетового облучения прекрасно справляется с очагами воспаления, подсушивает слизистую оболочку носа, укрепляет иммунитет и усиливает сопротивляемость организма патогенным микроорганизмам. Сеанс виброакустической терапии также прекрасно снимает воспаление и отёчность.
В сочетании с медикаментозной терапией физиотерапевтические процедуры благотворно влияют на увеличенную глоточную миндалину и хорошо переносятся детьми.
Назначить эффективную терапию может только ЛОР-врач. Чем быстрее начато лечение, чем меньше стадия разрастания вегетаций — тем проще будет справиться с заболеванием. Если здоровьем ребёнка не заниматься и игнорировать посещение ЛОР-врача, велика вероятность того, что избежать удаления аденоидов не удастся.
Если ваш ребёнок столкнулся с проблемой аденоидов, обращайтесь в «Лор Клинику Доктора Зайцева». Высококвалифицированные оториноларингологи нашей ЛОР-клиники подберут самое эффективное и безопасное лечение. Мы находимся в самом центре Москвы, всего в четырёх минутах ходьбы от метро «Павелецкая» (кольцевая) по адресу: 5-й Монетчиковский переулок, дом 14.







