Клинический анализ крови: лейкопения и нейтропения после химиотерапии
Содержание:
Содержание лимфоцитов в крови
Количество этих белых телец в крови в норме у взрослого человека находится на втором месте среди лейкоцитов. Большинство лейкоцитов составляют зрелые сегментоядерные нейтрофилы (46 – 71%), на лимфоциты приходится от 19% до 37% от общего количества лейкоцитов. Если содержание всех клеток ниже нормы (при лимфопении), иногда бывает сложно выяснить, произошло ли это снижение по причине инфекции либо наоборот, инфекция вызвана снижением числа лимфоцитов. Иными словами, нужно разбираться, что первично, а что вторично. Наиболее частыми причинами лимфопении являются:
- милиарный туберкулез;
- секреция лимфы в просвет кишечника и потеря ее клеточного состава;
- апластическая анемия;
- системная красная волчанка;
- прием цитостатиков;
- состояние во время проведения рентгенотерапии.
Если же число лимфоцитов больше нормы (при лимфоцитозе), то это может свидетельствовать о нагрузке на систему иммунитета при борьбе организма с инфекцией, а также о многих других нарушениях. Повышение количества лимфоцитов в крови встречается при следующих патологических состояниях:
- при инфекционном мононуклеозе;
- при вирусных гепатитах;
- при цитомегаловирусной инфекции;
- при ОРВИ, коклюше, токсоплазмозе, краснухе, герпетической инфекции;
- при заболеваниях крови (опухолевидных): хроническом и остром лимфолейкозе, лимфомах;
- при хронических отравлениях некоторыми веществами: мышьяком, свинцом, тетрахлорметаном.
Изменение количества лимфоцитов в крови не всегда является признаком заболевания, ведь лимфопения, как и лимфоцитоз, бывает не только абсолютной, так и относительной. В случае относительных изменений возникает не абсолютное снижение или увеличение числа лимфоцитов, а соответственно, наработка других видов лейкоцитов или их исчезновение. Что касается абсолютных показателей, то нормальное содержание всех видов лимфоцитов в крови взрослого человека колеблется от 1000 до 3000 единиц в одном микролитре.
Как у мужчин, так и у женщин нет особой разницы в количестве лимфоцитов: после 16-летнего возраста их количество становится постоянным, и постоянство – это норма. Это связано с созреванием общего иммунитета, снижением функции вилочковой железы – тимуса. Именно в нем в детском возрасте созревают, «учатся» и дифференцируются различные лимфоциты.
Поэтому наибольшие колебания числа этих клеток в периферической крови наблюдаются в детском возрасте, в том числе у детей до года. Возникает их резкий всплеск, и в период от двухнедельного возраста до года их количество может превышать все остальные вместе взятые виды лейкоцитов, а затем происходит их постепенное снижение до указанных выше величин. Таблица, которая характеризует изменения числа лимфоцитов и других форменных элементов крови по возрасту: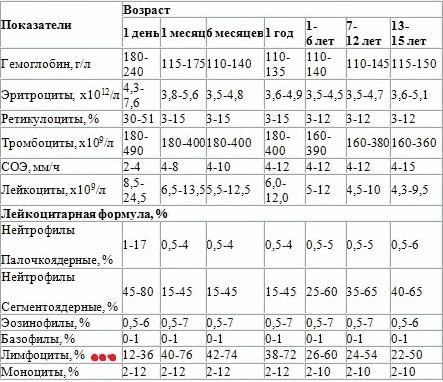
Как видно, в отличие от базофилов и эозинофилов, нормы у детей в отношении лимфоцитов подвергаются значительному колебанию, и пик приходится на годовалый возраст
Эти изменения лишний раз показывают, что к лечению детского организма на этом этапе развития нужно подходить осторожно, с учетом того, что на иммунную систему приходится большая нагрузка: с окончанием поступления секреторных иммуноглобулинов с материнским молоком ребенку требуется самостоятельно заниматься развитием собственного иммунитета, чтобы успешно противостоять всем жизненным невзгодам
Злокачественный лимфоцитоз в крови
Если уровень лимфоцитов резко превышен, при этом вся остальная кровь относительно спокойна, нет критических изменений — это может указывать на злокачественный лимфоцитоз. Это самостоятельное заболевание, проявление неоплазии крови, онкологического поражения костного мозга и ростков крови в виде острого или хронического лейкоза. Для этой патологии типичны изменения, затрагивающие костномозговое кроветворение, и которые можно обнаружить как в периферической крови (появление юных форм, нетипичных для нормального анализа), так и в анализе пункционного материала костного мозга. В ранних стадиях заболевания различить реактивный и злокачественный лимфоцитоз порой сложно даже опытным гематологам, поэтому проводятся дополнительные и более сложные анализы с изучением количества и строения лимфоцитов, подсчетом каждого из их типа и определения некоторых хромосомных отклонений в области ядер. Также необходимо и молекулярно-генетическое тестирование, в том числе и с изучением костного мозга.
Лимфоцитоз
Увеличенный уровень лимфоцитов в крови ребенка бывает обусловлен как повышенным числом лимфоцитов (такой лимфоцитоз называется абсолютным), так и пониженным числом нейтрофилов (этот лимфоцитоз является относительным, так как в действительности количество лимфоцитов не превышает норму, а лишь выглядит таким из-за другого перераспределения разных видов белых кровяных клеток в лейкограмме).
Причиной лимфоцитоза у ребенка бывает:
- ОРВИ, грипп, корь, ветряная оспа, аденовирусная и другая вирусная инфекция.
- Токсоплазмоз и другие паразитарные болезни, а также заражение простейшими.
- Туберкулез.
- Лимфолейкоз и другие опухоли кроветворных органов.
- Истощение и дефицит витамина В12.
- Отравления свинцом, мышьяком и некоторыми другими ядами.
- Аутоиммунные заболевания.
- Гиперфункция щитовидной железы.
- Состояние после спленэктомии.
- Прием противоэпилептических, гормональных, противомикробных и других препаратов.
Педиатр в постановке диагноза учтет жалобы, все показатели анализа крови, перенесенные болезни, прием медикаментов и прочие факторы. Это позволит назначить ребенку с лимфоцитозом правильное лечение, в результате которого постепенно уровень лимфоцитов вернется к нормальным показателям.
Что такое лимфоциты?
Не зря говорят, что лимфоциты – стражи на вратах здоровья. Подобное утверждение основывается на роли лимфоцитов в организме человека – защита от болезнетворных микроорганизмов. Помимо этого, они способны распознавать и уничтожать мутантные раковые клетки в организме человека.
Отличительная особенность лимфоцитов – способность обеспечивать человеку 2 вида иммунитета: гуморальный и клеточный. Первый реализуется за счёт синтеза белковых молекул (антител), которые характеризуются высоким сродством к различным патогенным микроорганизмам. После непосредственного взаимодействия антител с антигенами возбудителя заболевания формируется устойчивый комплекс. В результате подобного взаимодействия нейтрализуются токсины (ядовитые вещества, синтезируемые патогенными микроорганизмами) или останавливается процесс размножения чужеродной клетки.
Второй (клеточный) иммунитет основан на прямом участии лимфоцитов в процессе уничтожения патогенов, а также на регуляции работы всех остальных видов лейкоцитов.
Ответ на вопрос, какая норма содержания иммунных клеток крови, представлен в таблице (значения приведены для пациентов старше 16 летнего возраста).
| Тип лейкоцитов | Нормальное содержание |
| Нейтрофилы | 45 – 70 % |
| Лимфоциты | 20 – 35 % |
| Моноциты | 3 – 10 % |
| Эозинофилы | 1 – 5 % |
| Базофилы | 0 – 2 % |
Повышенные моноциты у ребенка – что означают моноциты выше нормы?
Повышенные моноциты у ребенка чаще всего являются следствием инфекции или продолжающихся воспалительных процессов, например, это состояние характерно для:
- детского мононуклеоза;
- аскаридоза, энтеробиоза и др. глистных инвазий;
- скарлатины;
- туберкулеза.
Высокие моноциты наблюдаются также при прорезывании зубов.
Очень часто моноциты повышаются в период восстановления после заражения. В этом случае моноцитоз может сохраняться в течение нескольких недель. Если состояние не сопровождается тревожными изменениями в морфологии или мазке крови, для беспокойства нет причин.
Моноциты у ребенка выше нормы также могут быть предвестником более серьезных заболеваний, например, лейкемии или лимфомы.
Как слегка повышенные, так и значительно превышающие нормы моноциты, требуют обязательной медицинской консультации. Контроль повышенных моноцитов обязательно необходим во время беременности, что может указывать на развитие воспаления.
Анализ на С-реактивный белок (СРБ)
Что это такое. Анализ венозной крови, при котором в образце определяют концентрацию С-реактивного белка. Это исследование точнее указывает на воспаление, чем СОЭ, потому что С-реактивный белок появляется в крови исключительно при воспалении.
Как это работает. Печень вырабатывает С-реактивный белок в ответ на призыв иммунных клеток, которые столкнулись с какой-то проблемой — от бактериальной или вирусной инфекции до раковых клеток. При встрече с мертвыми или умирающими клетками белок связывается с ними и запускает еще один защитные механизм — активирует систему комплемента. Это означает, что в норме в крови СРБ или вообще нет, или очень мало. А если появляется — значит, где-то точно идет воспаление.
Зачем назначают. Хотя СРБ — более надежный маркер воспаления, чем СОЭ, сам факт его наличия в крови ничего не говорит о причинах воспаления, поэтому для диагностики он не подходит. Как правило, анализ назначают для уточнения диагноза или для контроля лечения: например, если у больного COVID-19 уровень СРБ больше 10 мг/л, то это, наряду с другими признаками, может говорить о среднетяжелом течении болезни.
«СРБ — показатель более точный, чем СОЭ, — говорит другой специалист клиники Москвы — он отражает степень выраженности именно бактериального воспаления. Если у пациента высокие лейкоциты и высокий СРБ, это достоверно говорит о том, что у него бактериальная инфекция, которую нужно лечить антибиотиками».
При пневмонии показатель СРБ будет отражать степень поражения легких. Норма — от 0 до 6. Если у человека обычная простуда, он будет в пределах 10-12. Но если СРБ, например, в пределах 100-300, речь, скорее всего, идет о серьезной пневмонии.
«Если у человека подтверждается пневмония на рентгене или КТ, по мере выздоровления СРБ будет падать, — объясняет другой врач. — При этом бывают клинические состояния, когда у человека, который недавно перенес коронавирусную болезнь, сохраняется остаточная температура в пределах 37,1-37,2°С. Если СРБ при этом нормальный, это говорит о том, что на самом деле пациент выздоровел. А если СРБ высокий — человека нужно долечивать».
Эозинофилы
| Эозинофилы – Этот вид лейкоцитов является основным «санитаром» организма. Именно эти клетки нейтрализуют многие токсины и аллергены. Ограничивают распространение инфекционных агентов и участвуют в формировании гуморального иммунитета. | |||||||||||||||||||||||
|
|
||||||||||||||||||||||
Почему снижены эозинофилы?
|
Виды лимфоцитов и их функция
Попадая в кровь, лимфоциты проживают в «базовом» виде пару суток, затем железы организма распределяют их на различные функциональные подвиды, что позволяет лимфоцитам более точно реагировать на патогенные микроорганизмы.
Т-лимфоциты
Вилочковая железа (тимус) отвечает за создание Т-лимфоцитов из 80% базовых. После «обучения» Т-лимфоциты, в свою очередь, распределяются на подвиды:
- Т-хелперы (помощники);
- Т-киллеры (убийцы);
- Т-супрессоры (ограничители).
Убийцы, естественно, обучены атаковать инородные агенты и устранять их. Помощники вырабатывают специальные компоненты, которые поддерживают и улучшают функцию киллеров. Супрессоры буквально ограничивают ответ иммунитета на вторжение, чтобы предотвратить активное расщепление здоровых клеток собственного организма.
В-лимфоциты
Из базового набора до 15% белых клеток становятся В-лимфоцитами. Они считаются одними из самых важных клеток иммунитета. Им достаточно один раз встретится с чужеродным агентом (бактерия, гистамин, грибок, вирус и т.д.), чтобы навсегда запомнить и его, и способ борьбы с ним, что делает реакцию иммунитета в будущем более быстрой и точной. Благодаря функции приспособления В-лимфоцитов появляется иммунная устойчивость на всю жизнь, а также повышается эффективность прививания.
NK-лимфоциты
Naturalkiller (NK) с английского переводится как «естественные (природные) убийцы», что максимально точно соответствует назначению этих агентов. Только 5% базовых лимфоцитов перерождаются в NK-лимфоциты. Этот подвид полностью отвечает за устранение собственных клеток, если в них образуются маркеры поражений вирусами или раком.
Нормы общего анализа крови для детей в возрасте от 1 до 12 лет
| Показатель | Возраст | Причины отклонения от нормы | ||||
| 1-2 года | 2-3 года | 3-6 лет | 6-9 лет | 9 -12лет | ||
| Гемоглобин | 100 — 140 | 100 — 140 | 100 — 140 | 120 — 150 | 120 — 150 | |
| Эритроциты | 3,7-5,3 | 3,9-5,3 | 3,9-5,3 | 4,0-5,2 | 4,0-5,2 | |
| Цветовой показатель | 0,75-0,96 | 0,8-1,0 | 0,8-1,0 | 0,8-1,0 | 0,8-1,0 | |
| Ретикулоциты | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | Выше нормы |
| Ниже нормы | ||||||
| Лейкоциты | 6,0 — 17,0 | 4,9-12,3 | 4,9-12,3 | 4,9-12,2 | 4,5-10 | |
| Палочкоядерные | 1 — 5 | 1 — 5 | 1 — 5 | 1 — 5 | 1 — 5 | |
| Сегментоядерные | 28 — 48 | 32 — 55 | 32 — 55 | 38 — 58 | 43 — 60 | |
| Эозинофилы | 1 — 7 | 1 — 6 | 1 — 6 | 1 — 5 | 1 — 5 | |
| Базофилы | 0 — 1 | 0 — 1 | 0 — 1 | 0 — 1 | 0 — 1 | |
| Лимфоциты | 37 — 60 | 33 — 55 | 33 — 55 | 30 — 50 | 30 — 46 | |
| Тромбоциты | 160-390 | 160-390 | 160-390 | 160-390 | 160-390 | |
| СОЭ | 4-12 | 4-12 | 4-12 | 4-12 | 4-12 | Выше нормы |
| Ниже нормы |
Общее количество лейкоцитов
| Лейкоциты – это живые клетки крови, которые формируют клеточный иммунитет всего организма. Эти клетки призваны бороться с инфекционными агентами, обезвреживать токсины и синтезировать антитела против чужеродных веществ и организмов. В группу лейкоцитов входят следующие виды: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты. Все эти виды лейкоцитов выполняют различные функции и имеют различное строение. | |||||||||||||||||
|
Почему повышены лейкоциты?
|
||||||||||||||||
Почему понижены лейкоциты?
|
Количество лимфоцитов: норма, повышенное и пониженное количество
Уровень лимфоцитов может варьироваться в зависимости от расы человека, его пола, места проживания и факторов образа жизни.
Нормальный диапазон количества лимфоцитов у взрослых людей составляет от 1000 до 4800 лимфоцитов в 1 микролитре (мкл) крови. У детей нормальный диапазон составляет от 3000 до 9500 лимфоцитов в 1 мкл крови.
Для европеоидов (европейская раса) уровень CD4+ Т-лимфоцитов (хелперов) может варьировать от 600 до 1000 лимфоцитов/мкл, в то время как для азиатских и ближневосточных популяций CD4+ составляют от 500 до 900 клеток/мкл. ()
Уровень CD8+ Т-лимфоцитов (цитотоксических) у европеоидов в норме колеблется от 400 до 660 лимфоцитов/мкл, в то время как у жителей Китая – от 400 до 800 клеток/ мкл. ()
Эталонные диапазоны, используемыми при проведении анализов крови, в США:
- 690 – 2,540 клеток/мкл для CD3+ Т-лимфоцитов (оптимальное – ~1410 клеток/мкл)
- 410 – 1,590 клеток/мкл для CD4+ Т лимфоцитов (оптимальное – ~ 880 клеток/мкл)
- 190 – 1,140 клеток/мкл для CD8+ Т лимфоцитов (оптимальное – ~ 490 клеток/мкл)
Лимфоцитоз
Аномально высокое количество лимфоцитов (значительно выше 3000 клеток в мкл), или лимфоцитоз, может указывать на проблему с иммунной системой. Лимфоцитоз может быть вызван гриппом, ветрянкой, туберкулезом, краснухой и др. инфекциями. Лейкоз также может быть причиной высокого содержания лимфоцитов в крови. Некоторые лекарственные препараты способны вызывать повышение уровня лимфоцитов. (, )
Лимфоцитоз не обязательно означает, что есть проблемы с иммунной системой и может быть временным явлением. Симптомы лимфоцитоза крайне редки.
Лимфоцитопения
Слишком низкое число лимфоцита, или лимфоцитопения, может возникнуть из-за СПИДа, нарушениями в выработке лимфоцитов костным мозгом, приемом стероидов, или нарушениями работы головного мозга, как рассеянный склероз. К другим причинам лимфоцитопении относятся наследованные расстройства. ()
Как и лимфоцитоз, лимфоцитопения не обязательно указывает на нарушение иммунной системы. Подобное состояние может произойти после гриппа или другой распространенной инфекции. Причиной также могут быть сильный стресс, интенсивные физические упражнения или недостаточное питание (голодание). ()
Заболевания и состояния организма, которые наиболее часто ассоциируются с лимфопенией.
Их можно разделить на группы – патогенные (связанные с инфекцией), цитотоксические (токсичные для клеток), врожденные (вызванные генетическим дефектом, встречаются редко) или связанные с питанием.
- Апластическая анемия (редкое состояние, при котором организм перестает вырабатывать клетки крови)
- Химиотерапия (лечение при раке)
- Лучевая терапия (лечение при раке)
- Лейкемия (разновидность рака крови)
- ВИЧ / СПИД
- Гиперспленизм (преждевременное разрушение клеток крови селезенкой)
- Недостаточное питание и дефицит витаминов
- Миелодиспластические синдромы (группа расстройств, которые нарушают выработку клеток крови)
- Ревматоидный артрит (аутоиммунное заболевание)
- Волчанка (аутоиммунное заболевание)
- Миастения Гравис (аутоиммунное заболевание)
- Туберкулез
- Гистоплазмоз
- Грипп
- Малярия
- Вирусный гепатит
- Сепсис
- Брюшной тиф
В соответствии с исследованием, дефицит цинка в питании может ослабить иммунную функцию с помощью развития лимфоцитопении Т-клеток. ()
Заболевание почек, в частности поздняя стадия этого заболевания, может уменьшить количество Т-клеток в крови, но лимфоцитопения может возникнуть и при остром воспалении почек.
Подготовка к анализу
Анализ на лимфоциты входит в общий анализ крови, правила их проведения совпадают. То есть особой подготовки такое обследование не требует. Есть всего два условия которые нужно соблюдать:
- Кровь берется в утренние часы.
- За 8-12 часов до забора крови нужно воздержаться от пищи.
Также не следует курить за 2-3 часа до проведения процедуры. Компоненты табачного дыма могут вызывать серьезные временные изменения в уровне белых кровяных клеток. Стоит избегать употребления алкоголя за 2-3 дня до взятия анализа так как алкоголь также может повлиять на достоверность полученных результатов.
Если не соблюсти эти требования, возможно ухудшение точности исследования, что приведет к получению врачом недостоверной информации и возможным ошибкам в диагностике либо повторному назначению обследования.
Понижены нейтрофилы в крови
Аномально низкий уровень нейтрофилов в крови — это состояние, называемое нейтропенией. Падение уровня нейтрофилов в крови обычно происходит, когда организм использует иммунные клетки быстрее, чем производит, или костный мозг вырабатывает их неправильно. Увеличенная селезенка также может вызывать снижение уровня нейтрофилов, так как селезенка захватывает и уничтожает нейтрофилы и другие клетки крови. Некоторые заболевания и процедуры, которые заставляют организм слишком быстро использовать нейтрофилы, включают:
- тяжелые или хронические бактериальные инфекции;
- аллергические расстройства;
- определенные лекарственные средства;
- аутоиммунные заболевания.
Некоторые состояния, процедуры и препараты, которые мешают выработке нейтрофилов, включают:
- рак;
- вирусные инфекции, такие как грипп;
- бактериальные инфекции, такие как туберкулез;
- миелофиброз, расстройство, которое включает рубцевание костного мозга;
- дефицит витамина B12;
- лучевая терапия с участием костного мозга;
- фенитоин и сульфаниламидные препараты;
- химиотерапевтические препараты;
- токсины, такие как бензолы и инсектициды;
- апластическая анемия, когда костный мозг перестает продуцировать достаточное количество клеток крови;
- тяжелая врожденная нейтропения, при которой нейтрофилы не могут созреть;
- циклическая нейтропения, которая вызывает повышение и падение уровня клеток;
- хроническая доброкачественная нейтропения, которая вызывает низкий уровень клеток без видимой причины.
Прокальцитониновый тест
Что это такое. Анализ крови, при котором в образце определяют концентрацию белка прокальцитонина. Это исследование точнее, чем СОЭ и СРБ, потому что с высокой степенью вероятности подтверждает, что воспаление вызвали именно болезнетворные бактерии, а не другие причины. Однако стоит прокальцитониновый тест дороже, чем другие исследования, так что врачи обычно начинают с более простых и бюджетных тестов. При этом тест не позволяет понять, какие именно бактерии вызывают воспалительную реакцию.
Как это работает. В норме прокальцитонина в крови практически нет. Однако в ответ на вторжение бактерий почти все клетки тела начинают усиленно создавать этот белое, так что его уровень в крови резко повышается. Скорее всего, уровень прокальцитонина в крови растет в ответ на бактериальные яды, которые они выделяют в процессе жизнедеятельности — так что при вирусной инфекции, травмах и атаке паразитических грибков уровень прокальцитонина повышается совсем немного.
Пока исследователи не совсем понимают, какую роль играет прокальцитонин в противобактериальной обороне. Но сам факт повышения позволяет использовать уровень прокальцитонина в крови в качестве достаточно надежного маркера бактериальной инфекции.
Зачем назначают. Чтобы надежно отличить бактериальную инфекцию от вирусной. Например. при обычной, неосложненной коронавирусной болезни уровень прокальцитонина в крови находится в пределах нормы.
Если концентрация прокальцитонина вырастает, значит, к вирусной инфекции присоединилась бактериальная, и настала пора назначать антибиотики. Прокальцитониновый тест применяют для контроля за состоянием пациентов, которые лечатся в больнице — например, при тяжелой форме COVID-19.
«Прокальцитонин в амбулаторной практике используют редко, — рассказывает другой специалист. — В моду он вошел недавно, с началом эпидемии коронавирусной болезни. Считается, что он предсказывает ее тяжелое течение. Но на самом деле этот тест пришел из реаниматологии — он указывает на сепсис, то есть на заражение крови. Самостоятельно этот тест делать не нужно».
Как подготовиться. Людям, которые лечатся дома, прокальцитониновый тест практически не назначают. Но в целом правила подготовки такие же, как при СОЭ и СРБ.
Как понять результат анализа. Появление прокальцитонина в крови — всегда недобрый знак, даже если уровень белка поднялся незначительно. Умеренно повышенный уровень прокальцитонина — от 0,15 до 2 нг/мл — у взрослых людей может говорить о местной легкой или среднетяжелой бактериальной инфекции, аутоиммунной реакции или тяжелой почечной недостаточности. Если уровень прокальцитонина поднимается выше 2 нг/мл, речь идет о бактериальном заражении крови, то есть сепсисе, тяжелой бактериальной инфекции вроде менингита, или о раковой опухоли щитовидной железы.