Что такое стопа атлета?
Содержание:
Куриный суп с гречкой для детей 1,5 года
Можно ли с месячными зайти в храм?
Супы
Народные методы лечения трещин между пальцами ног
Наряду с аптечными средствами для терапии трещин широко применяются натуральные лекарства, используемые для устранения патологии. Народные методы лечения помогают не только усилить эффект от аптечных средств – они применяются в случае невозможности использования традиционной терапии.
Средства народной медицины могут применяться в качестве мазей, кремов, примочек и компрессом, быстро воздействующих на рану. Преимуществом народных средств является натуральность компонентов и практически полное отсутствие побочных эффектов и противопоказаний к использованию, при отсутствии аллергии на компоненты.
В качестве натуральных средств для лечения между пальцев используются следующие рецепты:
Ванночки для ног в теплом отваре из трав, обладающих заживляющим и противовоспалительным эффектом – ромашкой, календулой, шалфеем, чередой.

- Компрессы из прополиса – в этом случае необходимо сделать настойку из компонента и прикладывать ее к пораженным участкам кожи на 15-20 минут ежедневно.
- Медовые компрессы – свежий мед обладает множеством положительных действий – он питает, витаминизирует и снимает воспаление с поврежденной кожи. Кроме того, мед является отличным антисептиком, предотвращающим нагноение раны. Для лечения трещин между пальцев следует нанести свежий жидкий мед комнатной температуры на раны и укрыть ноги теплыми носками до утра;
- Примочки из оливкового масла и распаренного геркулеса поможет быстро увлажнить и придать коже эластичность. После нанесения смеси на трещину ее следует укутать пищевой пленкой или полиэтиленом на несколько часов, а затем промыть ноги теплой водой. Действие метода начинает давать положительные результаты уже после первого применения.
- Компресс из хвойных масел – быстро и бережно устраняет шероховатость и сухость кожи. Приготавливается хвойное масло путем удержания на водяной бане хвои в течение нескольких часов. Полученную смесь следует смешать с чайной ложкой масла подсолнечника или камфоры, а затем нанести на несколько часов на пораженный участок кожи.
- Залить кипятком картофельные очистки и семена льна, дать настояться и варить до образования каши. Дать остыть и полученный крем использовать на ночь.
Регулярное использование мазей и кремов из натуральных компонентов поможет предотвратить появление трещин на ногах, а также препятствовать возникновению грибковых инфекций и других причин воспаления кожи на ступнях.
Подводя итоги, можно сделать вывод, что трещины между пальцев на ногах являются достаточно коварными патологиями, имеющими множество скрытых причин из возникновения. Правильно лечение и своевременный подход к терапии, а также профилактика, помогут не допустить болезней кожи
Важно помнить, что любое нарушение легче предотвратить, чем лечить
Причины появления трещин
В одних случаях факторы появления трещин спрятаны в организме человека, а в других – оказываются у всех на виду.
Внешние причины
- Неподходящая обувь. Слишком тесная или слишком открытая – обувь постоянно соприкасается со стопами, поэтому ответственно отнеситесь к выбору новой пары туфель или ботинок. Когда пятка открыта и долго находится в нестабильном положении, появление трещин не за горами. На состояние ног влияет и материал обуви. Кожзаменитель и плотные ткани не помогут сохранить красоту и здоровье стоп.
- Стоячая работа. Тем, кто каждый день проводит часы на ногах, не стоит отказываться от простых ежедневных процедур по уходу за кожей..
Внутренние причины
- Сахарный диабет. Кожа трескается из-за недостатка питательных веществ в тканях тела, что приводит к иссушению. Другое последствие сахарного диабета – лишний вес – тоже заставляет кожу на пятках трескаться, поскольку нагрузка на ноги увеличивается с набором веса.
- Авитаминоз или гипервитаминоз. Недостаток витаминов А, С и Е или их избыток сказывается на состоянии кожи стоп.
- Грибок стопы. Кожа, на которой активно развивается грибок, не способна к восстановлению. Предупредить возникновение грибка несложно – не носите чужую обувь или носки, будьте аккуратны и не наступайте на пол в общественных местах – в раздевалках, в бане, в бассейне, пользуйтесь противогрибковыми средствами.
- Беременность. Радостное событие в жизни женщины омрачают многочисленные неприятные симптомы. Трещины возникают из-за набора веса, что неизбежно при беременности. Особенно проблема обостряется на поздних сроках. Только постоянный уход за кожей стоп может помочь будущей матери в такой ситуации.
Грибок на ногах: симптомы
Грибок стоп может протекать в различных формах, каждая имеет свои симптомы. Чаще всего грибок первоначально поражает межпальцевые складки около 4 и 5 пальцев стопы. В этой области появляются очаги покраснения, кожа начинает чесаться, шелушиться и трескаться. При дальнейшем развитии микоза возможно появление на коже мокнущих язвочек. Трещины или язвы сопровождаются болью и дискомфортом при ходьбе. Через повреждения кожи легко проникают бактерии, вызывая развитие вторичной гнойной инфекции.
Грибок нередко распространяется на кожу боковых частей стопы и подошву, образуя единую область поражения наподобие подследников или мокасинов. Иногда кожа на стопах воспаляется, на ней появляются пузырьки. Без лечения инфекция распространяется на ногти, вызывая онихомикоз — грибок ногтей. При этом ногти становятся ломкими и деформируются.
Грибковая инфекция, поражающая ступни, иногда может распространяться и на руки, если не мыть их после контакта с грибком. Однако это случается довольно редко. Грибок, как правило, развивается на ладони одной руки, которая становится сухой, краснеет и зудит.
Физиотерапевтическое лечение
Так как устранение зуда между пальцами обычно подразумевает комплексный подход, врачи часто назначают физиотерапию в дополнение к основному медикаментозному лечению. Нет одной процедуры, способной устранить неприятный симптом, поэтому физиопроцедуры направляются на устранение непосредственной причины дискомфорта.
Для стабилизации психического состояния человека и коррекции работы нервной системы можно порекомендовать:
- электросонтерапию;
- электростатический душ (процедура общей франклинизации).
Для активации и стабилизации функции иммунитета применяют лазерную терапию с инфракрасным спектром на зону вилочковой железы.
УФО облучение (общая методика) длинными волнами поможет улучшить общее состояние больного, одновременно окажет бактерицидное действие.
Ванны и другие водные процедуры помогут снять зуд, смягчить кожу, нормализовать психоэмоциональный фон.
Среди местных процедур для снятия зуда между пальцами особенно часто назначаются:
- процедуры дарсонвализации и гальванизации;
- парафиноаппликации;
- электрофорез с противозудными (противоаллергическими) препаратами;
- сеансы локальной крио или магнитотерапии;
- УФО, лазерная терапия.
Чаще всего для ускорения выздоровления врачи назначают комбинацию, включающую в себя 2-3 физиопроцедуры: к примеру, одна из них предусматривает общее действие, а другие две – местное действие.
Базовыми противопоказаниями к подобному лечению зуда между пальцами считаются:
- опухолевые процессы;
- декомпенсированные состояния;
- острая фаза туберкулеза;
- тяжелые психические патологии;
- системная красная волчанка;
- порфирия кожи;
- пузырчатые дерматозы.
УФО облучение не применяют при летней форме псориаза.
Лечение
Обязательна госпитализация больных и соблюдение постельного режима в течение первых 2—3 недели заболевания. Из рациона исключают сенсибилизирующие пищевые продукты (цитрусовые, шоколад, свежие ягоды). Следует избегать применения лекарственных препаратов, если прогноз их эффекта сомнителен. Антибиотики назначают только при доказанной бактериальной инфекции. Димедрол, супрастин, тавегил и другие антигистаминные препараты не эффективны, как и широко применявшиеся ранее препараты кальция, аскорбиновая кислота, рутин. Используют нестероидные противовоспалительные препараты (индометацин, вольтарен). Глюкокортикоидные гормоны, но данным И. Е. Тареевой (1983), оказывают в ряде случаев благоприятное действие при кожном и суставном синдромах, но не влияют на патологический процесс в почках; вместе с тем они повышают свертываемость крови, ингибируют фибринолиз, усугубляют внутрисосудистое свертывание крови
Поэтому их назначают с осторожностью и только в комплексе с гепарином. Применение гепарина наиболее эффективно в связи с многосторонним действием препарата на патогенетические факторы Шенлейна—Геноха болезни
Он устраняет гиперкоагуляцию и купирует диссеминированное свертывание крови, ингибирует комплемент и препятствует его дальнейшей активации, стимулирует фибринолиз. Терапию гепарином начинают после определения гепаринорезистентности плазмы in vitro и проводят под контролем показателей свертываемости крови. Обычно гепарин назначают из расчета 300—400 ЕД на 1 кг массы тела в сутки в виде инъекций Под кожу живота (каждые 6—8 часов), при необходимости изменяя дозу так, чтобы обеспечить снижение показателей аутокоагуляционного теста и активированного парциального тромбопластинового времени в 2 раза. При развитии гепарино-резистентности дозу препарата увеличивают (иногда суточную дозу доводят до 800 ЕД на 1 кг массы тела). Если гепаринорезистентность связана с дефицитом антитромбина III, то больным ежедневно вводят в вену струйно 300—400 мл свежезамороженной донорской плазмы. Для улучшения микроциркуляции и усиления фибринолиза рекомендуют внутривенное капельное введение никотиновой кислоты в максимально переносимых дозировках. В качестве дезагреганта может быть использован трентал.
Больным с абдоминальным синдромом назначают полный голод до тех пор, пока не купируются боли. Разрешается только пить воду. При профузном кровотечении из желудочно-кишечного тракта струйно переливают большие дозы свежезамороженной плазмы (до 1000 мл и более). Введение аминокапроновой кислоты противопоказано, так как это может привести к усугублению синдрома диссеминированного внутрисосудистого свертывания. Назначать гепарин и дезагреганты нецелесообразно. При отсутствии эффекта производят резекцию пораженного отдела кишечника.
К наиболее эффективным методам лечения Шенлейна—Геноха болезни относится плазмаферез (см.). Эффект наступает быстро — после первой или второй процедуры. Купируются даже самые тяжелые криоглобулинемические формы васкулитов, протекающие с тяжелым синдромом внутрисосудистого свертывания крови. Обычно проводят 5—6 процедур через 3—4 дня. За сеанс удаляют от 1500 до 2000 мл плазмы больного. Дефицит жидкости и белков восполняют солевыми растворами, реополиглюкином, 10% раствором альбумина, свежезамороженной плазмой. Как при острых, так и при хронических формах Шенлейна—Геноха болезни весьма эффективным оказался так называемый селективный плазмаферез. Суть метода заключается в экстракорпоральном осаждении при t° 4° макромолекулярных агрегатов, в состав которых входят фибронектин, фибриноген, VIII фактор свертывания крови, криоглобулины, иммунные комплексы, обломки клеточных мембран. Перечисленные и другие компоненты плазмы преципитируют в присутствии гепарина. «Очищенная» таким образом плазма может быть заморожена и в дальнейшем перелита больному при следующем гшазмаферезе. При t° —20° пластиковый контейнер с плазмой может храниться в течение недели. При отсутствии эффекта от перечисленных выше методов лечения или при частых и тяжелых рецидивах Шенлейна—Геноха болезни назначают цитостатические препараты, обладающие иммунодепрессивным действием: азатиоприн по 150 мг в сутки в течение 3—4 месяца, циклофосфан по 200 мг через день (суммарная курсовая доза 8—10 г). Лечение цитостатиками нужно проводить под контролем уровня лейкоцитов в крови. Следует избегать использования этих препаратов у детей, учитывая мутагенный эффект цитостатиков.
Почему шелушится кожа на ногах ниже колен
Если Вы как огня боитесь встречи с косметологом, а слово «шугаринг» и «эпиляция воском» вызывают неприятный холодок между лопаток, то наверняка в вашей ванной комнате надежно поселился бритвенный станок, который и является одной из основных проблем, при которой у вас сильно шелушатся ноги ниже колен.
При проведении процедуры удаления волос у косметолога хороший специалист обязательно успокаивает и увлажняет раздраженную кожу ног специальным средством с эмолентами. В домашних условиях было бы здорово проделывать то же самое
Обратите внимание на гладковыбритых мужчин – им проблема знакома не понаслышке. Любой из них обязательно наносит после утреннего бритья успокаивающее средство, чтобы избежать раздражения и сухости
Почему же мы часто довольствуемся лишь горячей водой и мылом? А между тем с поставленной задачей «на отлично» может справиться универсальный крем с пантенолом. Он увлажняет, оказывает противовоспалительное действие и успокаивает раздраженную кожу ног ниже колен после контакта с жесткой водой и лезвием бритвенного станка.
Веяния современной моды требуют не только гладких женских ножек без намека на растительность, но и обязывают нас соблюдать правила делового стиля в одежде. Обязательный атрибут гардероба современной женщины, колготки и чулки, препятствуют доступу воздуха к кожным покровам. Они изготавливаются из искусственных материалов, и от их постоянной носки возникает «парниковый эффект», который является благодатной средой для развития микроорганизмов.
Как проходит лечение?
Тактика терапии грибка зависит от типа возбудителя, тяжести поражения. В легких случаях назначают противогрибковые мази, гели или кремы. В сложных, при большой зоне поражения или высокой устойчивости возбудителя к местному лечению, подключают фунгицидные препараты для приема внутрь, противовоспалительные средства. Если присоединилась бактериальная инфекция, показано применение антибиотиков. Лечение занимает 1 – 2 месяца.
При грибковом поражении кожи стоп нельзя пускать все на самотек.
Если стопу атлета не лечить, то инфекция будет распространяться и даст осложнения:
- перейдет на руки, которыми вы прикасаетесь к инфицированным местам, и другие части тела;
- нарушит целостность кожного покрова в виде трещин, язв, откроет путь для патогенных бактерий, например, для стрептококковой инфекции;
- приведет к аллергии в ответ на присутствие в организме патогенов;
- усугубит течение бронхиальной астмы, аллергических дерматитов.
Важно пройти курс лечения до конца, не прекращать прием препаратов, если видимых симптомов болезни уже нет. Дерматофиты чрезвычайно жизнеспособны, при незаконченном курсе лечения высока вероятность рецидива болезни
Обратиться к врачу желательно при появлении любых изменений на коже стоп. Но часто люди откладывают визит, надеясь, что все само пройдет. Однако бывают случаи, когда точно нужна консультация врача.
К ним относятся:
- сыпь на ноге, не проходящая в течение двух недель после лечения противогрибковыми препаратами, отпускаемыми без рецепта;
- наличие сахарного диабета;
- трещины, изъязвление;
- появление признаков бактериальной инфекции (боль, покраснение, отек, скопление гноя, кожа в месте поражения горячая на ощупь).
Кому можно пользоваться дегтярным мылом
Дерматологи советуют применять дегтярное мыло при некоторых заболеваниях не как основной метод лечения, а как дополнение к нему. Итак, дегтярное мыло можно использовать:
1. При псориазе, дерматите и экземе. Дегтярное мыло помогает уменьшить зуд и шелушения, заживляет микроранки и улучшает питание кожи.
2. При заболеваниях кожи головы — себореи, перхоти и т.д.
3. При грибковых заболеваниях ног. Для профилактики грибка рекомендуется тщательно промывать ноги и ногтевые пластины дегтярным мылом после посещения бассейна, бани и т.д. Для лечения грибка ногтевую пластину тщательно намыливают и оставляют на ночь (надев носки или забинтовав).
4. Для лечения педикулеза. Дегтярное мыло считают одним из самых эффективных средств для избавления от вшей.
5. Для профилактики гриппа. Дегтярное мыло используют в качестве альтернативы оксолиновой мази, смазывая им слизистую оболочку носа.
6. При травматических повреждениях кожи, ранах и обморожениях. Дегтярное мыло помогает заживлять трещины на пятках.
7. Можно ли пользоваться дегтярным мылом при угревой сыпи и акне – отвечает Юлия Гагарина.
Использовать дегтярное мыло при лечении акне – это все равно что лечить экзему листом подорожника. Даже хуже, потому что антибактериальные свойства дегтя сильно нивелируются действием щелочи (мыла). Ситуация на лице может на время улучшиться, а потом – ухудшиться (особенно если принимать его систематически).
Дегтярное мыло подходит для мытья рук/ног (как противогрибковое и антибактериальное средство) и профилактики педикулеза. Использовать против перхоти МЫЛО – нельзя. А вот шампунь с березовым дегтем можно. Еще надо учесть, что деготь – это потенциальный аллерген. Сейчас его ограничивают в использовании в ЕС, потому что древесный деготь (а он бывает из березы, сосны, можжевельника) содержит канцерогены (они дают характерный запах). Деготь каменноугольный вообще запрещен из-за этого. Поэтому прежде, чем использовать дегтярное мыло, хорошо взвесьте возможную пользу и возможный вред.
Как видим, дегтярное мыло имеет как плюсы, та и минусы. Помните, дегтярное мыло – это помощник при различных кожных заболеваниях, но не лекарство. Оно не лечит.
Материалы по теме:
- Идеальный макияж глаз и бровей: гид по апрельским beauty-новинкам от Yves Rocher
- Весенний уход: подборка лучших beauty-новинок для лица, тела и волос
- Beauty-утро с Анастасией Цымбалару: секреты красоты актрисы
- Beauty-утро с Ольгой Морозовой: секреты красоты актрисы
- Интервью с основательницей Marie Fresh Cosmetics: о сохранении молодости, базовом уходе и экологичности
- «Акне — это болезнь, и лечить ее должен врач-дерматолог»: все о борьбе с акне, аппаратной терапии, постакне
- Тканевые маски для лица: как выбрать и в чем отличия
- Как убрать носогубные складки: 4 лайфхака
- Как применять касторовое масло: все полезные свойства касторки
- Медовые маски для лица на все случаи жизни: лучшие рецепты
Beauty-редактор
Если вы заподозрили эту инфекцию у себя
Юлия предостерегает от самолечения и делает акцент: перед тем, как лечить грибок кожи, ногтей, необходимо пройти определенную диагностику.
— Только после получения лабораторных данных мы сможем подтвердить грибок и получим право назначить лекарственное средство для нанесения на кожу или ногтевые пластины, — говорит специалист.
Фото: pixabay.com
Откладывать поход к врачу не стоит. Дерматолог предупреждает, что лечение (особенно грибка на ногтях) будет системным и, вероятно, небыстрым:
— Пациенту необходимо принимать лекарственные средства, причем не один день. Ногтевые пластинки могут лечиться даже на протяжении полугода. Если запустить инфекцию и прийти к дерматологу через год-два после начала распространения грибка, то будет упущен момент поражения ногтевой пластины полностью. Лучше устранить болезнь на начальном этапе, особенно это касается возрастных пациентов. Чем старше человек, тем сложнее лечить грибок.
Осложнения при грибке на ногах
Как правило, грибок на ногах протекает в легкой форме и не вызывает осложнений. Тем не менее начинать его лечение нужно сразу же при появлении симптомов, чтобы свести риск неблагоприятных исходов болезни к минимуму.
Грибок стопы может распространиться на ногти. Это сопровождается утолщением, изменением цвета и структуры ногтей, ломкостью. Кожа под ногтем может болеть и воспаляться. Грибок ногтей поддается лечению противогрибковыми препаратами, либо в форме таблеток, либо в виде специальной мази, которая наносится непосредственно на ноготь. Однако курс лечения занимает несколько месяцев.
Если грибок ногтей не лечить, инфекция может вызывать сильную боль и дискомфорт при ходьбе и ношении обуви, со временем разрушаются ногти.
Лучшие мази при трещинах на пальцах и между пальцами ног: список, способ применения
Для лечения трещин на пальцах ног и между ними, можно использовать ряд мазей. Их основное преимущество в том, что они хорошо наносятся и действуют непосредственно в месте поражения. Не всасываются в желудочно-кишечный тракт.
Обзор мазей:
Цинковая. Универсальное средство, которое часто используются при нагноении, а также бактериальных инфекциях. Основное отличие в том, что хорошо обеззараживает поверхность, убивает бактерии, грибы, а также вирусы, способствует быстрому заживлению.

Цинковая мазь
Салициловая мазь. Содержит в своем составе салициловую кислоту. Часто используется при экземе и псориазе, а также разнообразных бактериальных поражениях кожи. Можно использовать при появлении трещин на пальцах ног, а также между ними. Эффективна от трещин на пятках.

Салициловая мазь
Бальзам Лекарь. Имеет кремообразную консистенцию, содержит в своем составе большое количество эфирных масел, а также травяных отваров. Смягчает кожу, делает ее нежнее, а также способствует отшелушиванию огрубевших частичек.

Бальзам Лекарь для ног
Бальзамед. Средство, которое содержит в себе молочную кислоту. Оно способствует отшелушиванию огрубевшей кожи. Кроме того, в составе средства эфирные, целебные масла, которые смягчают эпидермис и борются с трещинами, натоптышами. Не рекомендуется использовать в том случае, если рана кровит.

Бальзамед
Радевит. Мазь состоит из большого количества витаминов, поэтому ее целесообразно использовать именно при дефиците питательных веществ в организме. Способствует быстрому заживлению трещин, а также нормализации водно-липидного обмена в эпидермисе.

Радевит
Геволь. Интересное и необычное средство. Отличается тем, что работает не на устранение какой-то определенной причины, а способствует нормализации водно-липидного обмена в коже. Поэтому препятствует дальнейшему испарение влаги из кожи и ее растрескиванию.

Геволь
Как лечить трещины на ступнях?
Для восстановления кожи необходимо комплексное лечение у подолога, включающее:
- выяснение причины появления трещин на стопах ног;
- правильный уход;
- подбор смягчающих, питательных мазей, кремов для стоп от трещин;
- ванночки для ног, парафинотерапию;
- кератолитические средства для удаления омертвевшей кожи;
- аппаратный педикюр.
Часто трещины на стопах – это результат неполадок внутри организма. Например, эндокринных, сосудистых или нервных нарушений, недостатка витаминов, минералов
Важно установить и по возможности устранить причины трещин на ступнях ног вначале лечения. Это облегчит восстановление здоровой структуры кожи, поможет предупредить формирование новых разрывов в будущем
Если трещины на стопах появляются регулярно, нужно проверить состояние здоровья.
Одно из основных лечений – аппаратный педикюр.
Это безопасный метод, который:
- без травм удалит ороговевшие участки;
- истончит жесткие края трещин;
- ускорит регенерацию тканей;
- сделает кожу мягче, эластичнее.
Рекомендуется выполнять процедуру регулярно, раз в 3 – 4 недели.
Для лечения трещин на стопах и подошвах ног как вспомогательные средства используют парафинотерапию, ванночки для ног. Парафин создает на поверхности кожи пленку, которая обеспечивает защиту, увлажнение. Ванночки способствуют размягчению загрубелой кожи, но возможность их применения и состав надо обсудить с врачом, так как не всегда они разрешены.
Для ухода за кожей несколько раз в день наносят питательные, увлажняющие, лечебные кремы от трещин в ступнях. Отзывы о таких средствах разных фирм есть в интернете, но выбирать их нужно по совету врача. В сложных случаях рекомендуют купить мази и кремы от трещин в ступнях с заживляющим, противовоспалительным, антисептическим, регенерирующим действием. При инфекции применяют антибактериальную или противогрибковую терапию в зависимости от типа возбудителя.
При слишком толстом слое грубой, сухой кожи, распространяющейся на большие участки стопы, применяют средства с ретиноидами, кератолитиками. Они удаляют омертвевшие частицы кожи, ускоряют ее обновление.
В состав кератолитических мазей входят:
- мочевина;
- салициловая, молочная кислота;
- альфа-гидроксикислоты;
- фруктовые кислоты.
При глубоких трещинах нужно временно ограничить ходьбу, занятия спортом, чтобы уменьшить давление, трение, которое оказывается на травмированный участок. Если ограничить физическую активность не получается, используют ортезы, супинаторы, стельки или пластыри. Они помогают перераспределить нагрузку, защитить проблемную зону.
В чем разница между экземой и атопическим дерматитом
Экзема — это общий термин для дерматита, который означает воспаление кожи. Экзема делится на несколько разновидностей, но абсолютно все виды экземы вызывают зуд, покраснение, шелушение, а в тяжелых случаях — даже пузыри .
Слово «экзема» происходит от греческого слова ἐκζέω, означающего «кипеть», и это очень характерное описание зудящих, воспаленных элементов и красного цвета кожи, которыми выдает себя экзема.
Атопический дерматит — тяжелая, хроническая форма экземы. Термин «экзема» часто используется как синоним атопического дерматита. Однако у каждого типа экземы свои пусковые механизмы, симптомы и методы лечения
Вот почему важно знать, какой тип именно у вас, чтобы выбрать правильную тактику лечения и специалистов для коррекции состояния. Потому что вне зависимости от типа, экзема — это мультифакторное заболевание
Как ставится диагноз «атопический дерматит»
Для постановки такого диагноза у пациента должно быть не меньше трех пунктов из основных критериев заболевания:
- зуд;
- дерматит, поражающий у младенцев разгибательные поверхности (плечи, предплечья, голени и бедра), у детей еще и лицо, а у подростков и взрослых — только лицо;
- отягощенный семейный анамнез по любым аллергическим проявлениям.
Дополнительные критерии:
- ксероз — сухость кожи;
- ихтиоз обыкновенный;
- ладонная гиперлинейность — усиление кожного рисунка;
- фолликулярный кератоз — гусиная кожа на плечах, щеках и ягодицах;
- повышенный уровень сывороточного IgE;
- ранний возраст начала заболевания;
- хейлит — воспалительное заболевание губ;
- рецидивирующий конъюнктивит;
- глубокая складка на нижнем веке (инфраорбитальная складка Денни-Моргана).
Симптомы Геморрагического васкулита у детей:
Выделяют такие основные синдромы геморрагического васкулита у детей:
- суставной
- кожный
- почечный
- абдоминальный
- злокачественный с молниеносным течением
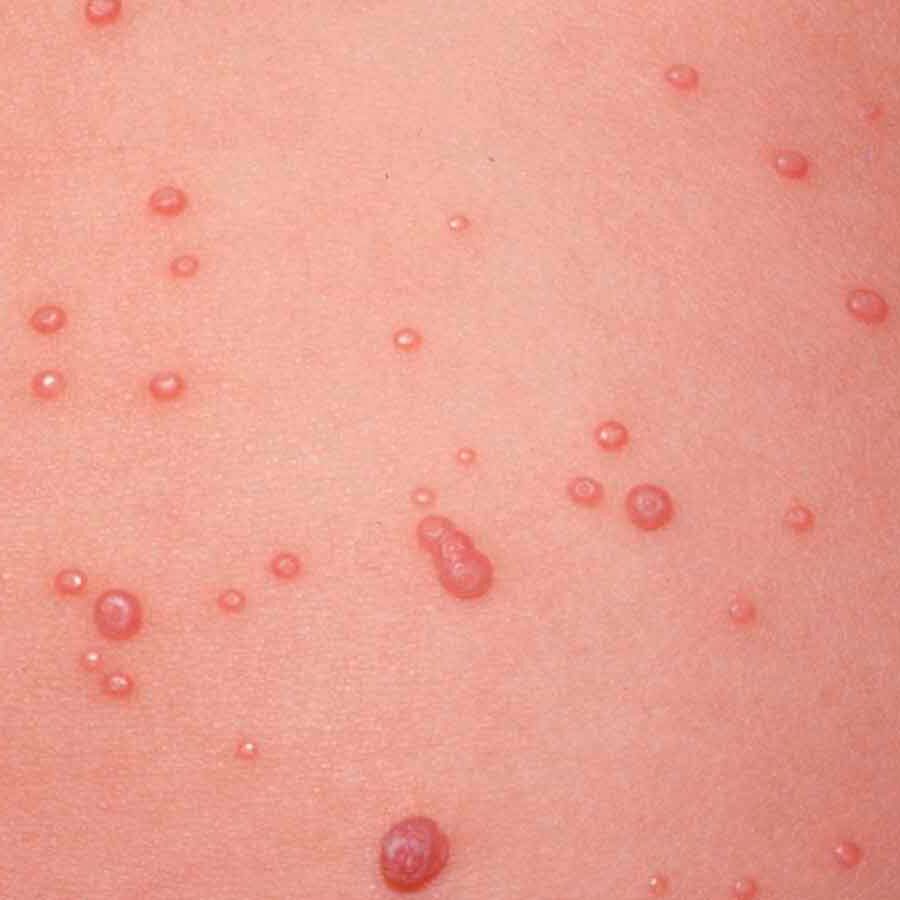
Они могут быть выражены у ребенка в разной степени и в разной комбинации. В процесс при рассматриваемой болезни могут быть «втянуты» сосуды любой области тела, даже мозга и легких. У детей часто проявляется именно кожный синдром. Он проявляется так: на руках, ногах, попе, иногда и на торсе появляется папулезно-геморрагическая сыпь, имеющая иногда уртикарные элементы. Сыпь не симметричная. В тяжелых случаях также у ребенка сыпь сочетается с центральными некрозами, высыпания покрываются корочками. После того, как сыпь проходит, на этих участках тела остается пигментация.
При заболевании геморрагическим васкулитом у ребенка суставной синдром возникает вместе с кожным. Или же сначала появляется кожный, а за ним следует суставной (период задержки – 2-3 часа или 2-3 дня). В крупных суставах появляется более или менее интенсивная боль, которая пропадает через 2-4 дня. При новых высыпаниях суставный синдром появляется снова. Редко он бывает стойким. Чаще артрит при геморрагическом васкулите проходит довольно быстро и не оставляет деформаций.
Абдоминальный синдром также типичен для детей с диагнозом «геморрагический васкулит». Он бывает у 75% детей с этой болезнью. Часто он появляется перед кожным синдромом, из-за чего диагностика усложняется. Основным признаком являются сильные боли в животе, которые имеют схваткообразный или постоянный характер.
Абдоминальный синдром при рассматриваемом диагнозе вызван кровоизлияниями в стенку кишечника, кровоподтеками в субсерозный слой и в брыжейку. Также может быть геморрагическое пропитывание кишечной стенки и слизистой оболочки, кровавая рвота и кровавый кал.
Обильные кровотечения у ребенка могут привести к потере сознания и острой постгеморрагической анемии. У большинства детей абдоминальный синдром длится всего несколько дней. Он симулирует аппендицит, острую кишечную непроходимость, прободение язвы кишечника, перекрут кисты яичника, потому дифференциальная диагностика с этими болезнями крайне важна для эффективного лечения. Геморрагический васкулит может вызвать выше перечисленные болезни органов брюшной полости.
В более редких случаях геморрагический васкулит проявляется сосудистым поражением легких. Есть риск стремительного легочного кровотечения. Васкулит, протекающий в церебральной форме, проявляется менингеальной симптоматикой и головными болями. При различных формах васкулита у детей может появляться кровь в моче.
Пюре из свинины с овощами для ребенка от 1 года
Атопический дерматит и вторичные инфекции
Так как при атопическом дерматите кожа становится сухой, открываются «входные ворота» для любых инфекций. В основе инфекции кожи при АД лежат три механизма:
- снижение кожного барьера;
- врожденные и адаптивные иммунные нарушения;
- постоянная травматизация кожи при зуде.
При атопическом дерматите к заболеванию могут присоединиться разные виды инфекций.
Бактериальные инфекции
АД снижает выработку антимикробных пептидов в коже, вследствие чего образуется необычный кожный микробиом — совокупность всех микроорганизмов, которые живут на коже. У каждого человека микробиом свой и он очень разнообразен. Но у людей с атопическим дерматитом есть общая черта: главный патологический микроорганизм, который живет на поверхности их кожи, — золотистый стафилококк (S. aureus). От 80% до 90% пациентов с АД — носители этой бактерии. Именно из-за золотистого стафилококка в разном возрасте появляются частые гнойные осложнения в виде корочек желтого цвета и мокнутия.
Почему золотистый стафилококк активно размножается на коже с АД? Недавние исследования показали, что у пациентов с атопическим дерматитом идет потеря комменсальных микробов. Это организмы — постоянные члены микробиоты, обладающие способностью продуцировать антимикробную активность. Они необходимы для развития и поддержания здоровой иммунной системы. Но при АД происходит нарушение ее работы и увеличивается риск колонизации кожи золотистым стафилококком.
Решающую роль в поддержании и стабильности микробиома играют факторы окружающей среды, например температура, а также сухость кожи, генетика, использование антибиотиков и нерациональная гигиена. Если нарушить хрупкое равновесие микробного сообщества, получится состояние, известное как дисбиоз. Оно отражает доминирование одного микроба и уменьшение разнообразия других.
Вирусные инфекции
Пациенты с атопическим дерматитом подвергаются более высокому риску развития герпетической экземы, вызванной вирусом простого герпеса. Также может появиться контагиозный моллюск — это доброкачественная вирусная инфекция кожи, которая проявляется в виде папул телесного цвета, розовых или жемчужно-белых. Вирус может длиться в среднем от года до двух лет, а может пройти в течение одного-трех месяцев без какого-либо лечения.
Грибковые инфекции
Они также способны поражать поврежденную кожу, приводя к колонизации грибами, чаще всего дрожжевыми и семейства дерматофитум.
Избавляемся от трещин на коже пяток
Важно! Не стоит заниматься самолечением, если трещины стали слишком глубокими. Обязательно обратитесь для получения правильного лечения.
Профилактические меры и регулярный уход:
Ванночки для ног. Это полезное и расслабляющее занятие поможет смягчить кожу стоп и сделает удаление загрубевшей кожи намного проще. Для наилучшего эффекта добавьте в воду касторовое или облепиховое масло. Травы – например, ромашка или подорожник – тоже принесут коже пяток только пользу, если добавить их в ванночку. А вот от соли и соды лучше отказаться – они вызывают зуд и жжение.
Удаление огрубевшей кожи. После того, как кожа на пятках достаточно размокла (для этого подержите ноги в ванночке 15-20 минут), наступает время очистить ступни от мертвого эпителия. Для этого хорошо подойдет пемза, специальная пилка для педикюра или скраб.
Ежедневный уход: увлажнение. Используйте увлажняющий крем каждый день после мытья ног. Для наилучшего эффекта нанесите крем утром и вечером. Средства на основе вазелина прекрасно воздействуют на кожу пяток.
Правильное питание. Сбалансированный рацион – основа поддержания здорового состояния кожи, в том числе и кожи ступней
Фрукты, овощи, мясо, кисломолочные продукты – за такое организм будет благодарен! Не менее важно сохранять водный баланс. Рассчитать норму воды на сутки несложно: на 1 кг веса приходится 30 мл жидкости, то есть воды или зеленого чая без сахара
Маски, крема, масло — как лечить трещины на коже
В большинстве случаев решить эту проблему можно самостоятельно, не прибегая к помощи врача.
«Купите хлопковые перчатки и ежедневно делайте маски для рук. Нанесите толстым слоем на руки жирный крем, желательно с содержанием масла оливы, какао или ши, наденьте перчатки и носите их как можно дольше, а лучше ложитесь спать. Утром уберите остатки крема, аккуратно промокнув кожу салфеткой», — советует врач.
Если кожа потрескалась до крови (чаще всего страдают костяшки пальцев), то в первую очередь необходимо смягчить кожу рук и создать условия для скорейшего заживления. В домашних условиях могут помочь средства с густой текстурой, такие как натуральное масло какао, крем для рук с пчелиным воском или парафином. Наносить эти средства необходимо после каждого мытья или обеззараживания рук
Обратите внимание на качество домашних полотенец и не вытирайте поврежденную кожу жесткой тканью
Но если проблема не решается, и трещины не только не заживают, но и воспаляются, то в этом случае необходимо обратиться к дерматологу. Не занимайтесь самолечением и не назначайте себе серьезных дерматологических препаратов. К сожалению, очень многие самостоятельно используют гормональные наружные средства, отмечает Наталия Гайдаш. Без контроля врача это может привести к тому, что кожа начнет стремительно атрофироваться: истончаться, покрываться морщинами, утратит ресурс к восстановлению. И справиться с этим будет трудно даже врачу.