Лечение молочницы, как лечить молочницу: свечи, таблетки, средства, лекарство. чем опасен вагинальный кандидоз?
Содержание:
- Как лечить кандидоз?
- Молочница у детей
- 3.Симптомы и диагностика
- Вопросы пользователей (7)
- Диета при кандидозном стоматите
- Как лечить молочницу во рту
- Лечение
- Неприятное соседство.
- Обзор
- Методика спринцевания влагалища
- Кандидоз: профилактика заболевания
- Лечение кандидоза кожи
- Диагностика
- Особенности женских выделений с опасными признаками
- Лечение заболеваний языка
- Диагностика
Как лечить кандидоз?
Если вы обнаружили у себя признаки кандидоза, в первую очередь обратитесь к врачу-стоматологу. Он произведёт осмотр полости рта, установит, что могло послужить причиной начала заболевания.
Далее врач-стоматолог назначит вам средства для местного применения с противогрибковым и обезболивающим эффектом. Для подтверждения диагноза со слизистой оболочки полости рта осуществляется забор биологического материала, после чего направляется в лабораторию на посев. Это необходимо для подтверждения диагноза.
Если у врача-стоматолога имеются подозрения на наличие у пациента патологии, которая могла спровоцировать развитие кандидоза, его перенаправляют к специалисту соответствующего профиля. Лечение фонового заболевания необходимо для того, чтобы в будущем избежать рецидивов грибковой инфекции.
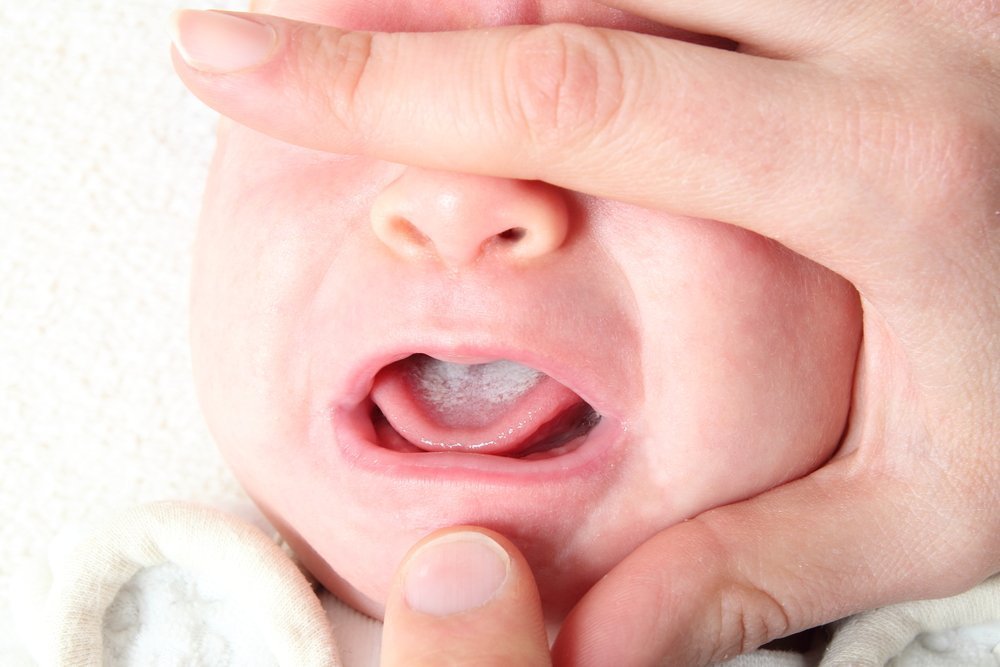
Молочница у детей
По статистике, у 5% новорожденных и 20% грудных детей была молочница. Обычно они заражаются либо от матери, либо от персонала роддома, а из-за слабого иммунитета, незрелой слизистой оболочки ротовой полости и нестабильной микрофлоры заражение происходит намного легче.
Обычно грибки начинают активно размножаться на внутренних сторонах щек, хотя иногда поражаются глотка, миндалины и небо. На начальном этапе слизистая лишь слегка покрасневшая, а характерного налета нет, так что вовремя заметить заболевание очень сложно. Со временем на слизистых появляются белые крупинки, напоминающие манную крупу, которые постепенно увеличиваются и становятся похожи на молочные пленки или остатки творога. Налет легко снимается, и под ним открываются красные слегка воспаленные участки, иногда с каплями крови.
Если вовремя не вылечить молочницу у ребенка, то белый налет может покрыть чуть ли не всю поверхность рта. Под ним образуются эрозии, причем достаточно глубокие, возможно появление кровоточивости десен.
Молочница у ребенка сопровождается жжением, сильной болезненностью во рту, иногда поднятием температуры тела. Ребенок в этом случае обычно отказывается от бутылочки или груди, становится капризным и плохо спит.
3.Симптомы и диагностика
Как правило, кандидоз глотки протекает малосимптомно или с умеренной выраженностью клинических проявлений. Типичными являются воспаление миндалин и слизистых, грязно-белый налет, субфебрилитет, легкое недомогание, дискомфорт или боль при глотании.
Сравнительно реже встречаются гранулематозные, атрофические, гиперпластические, эрозивно-язвенные формы, – требующие дифференциальной диагностики, в частности, с туберкулезом.
Кандидоз глотки легко хронизируется и протекает, как правило, волнообразно.
Прогноз ухудшается при распространении микотической инфекции на смежные и внутренние органы.
При подозрении на орофарингеальный кандидоз отбирают мазок с пораженной поверхности, затем производят культуральный посев на питательной среде; в последнее время все чаще применяют генетическую идентификацию (ПЦР) и серологические анализы (выявление специфических антител).
Вопросы пользователей (7)
-
Наталья Валерьевна
2017-02-11 15:33:44Здравствуйте. На правой руке ,на подушечках большого, указательного,среднего в течении долгого времени локально сохнет небольшой участок кожи, далее он расползается и глубоко трескается. Долго… -
Алена
2017-01-17 12:34:25добрый день.нужна помощь .после травмы ногтя -ноготь держится только коренной части ,80%ногтя отслоилось от кожи .кожа под ногтем не воспалена,не кровоточит.уже такое состояние ногтя больше года… -
Людмила
2016-10-04 13:45:51была у местного дерматолога он без анализов (на всякий случай) назначил мне орунгамин и и мазь экзитер пропила, потом самостоятельно пропила 100 таблеток нистатина и мажу клотримазолом. Мокнутие… -
Людмила
2016-09-22 20:12:32Постоянно борюсь с желанием покушать особенно сладкое и молочное. В этом году просто обливаюсь потом. Кожа рук и ног очень сухая. на пятках и пальцах трещинки, косметические крема эффекта не дают… -
Марина б.
2016-04-17 16:59:10На коже ступней и ладоней сначала появляется сильный зуд,потом кожа краснеет,появляются мелкие пузырьки с белой жидкостью,когда они лопаються,очень больно. Также мелкие красные высыпания покоже… -
Александр В.
2015-06-11 16:25:13В паху слева пояпились черные образования, похожие на родимые пятна. На внутренней части ноги, соприкасающейся с ними — кружком слезла кожа, края этого пятна диаметром в сантиметр — черные… -
Елена К.
2015-04-24 16:00:41У меня на большом пальце руки ноготь из-за маникюра отошел от ложа и вначале стал желтым, я лечила экзодерилом теперь появилось зеленоватое пятнышко
Диета при кандидозном стоматите
Соблюдение диеты в течение всего курса лечения становится чрезвычайно важным фактором в лечении оральной молочницы как у детей, так и у взрослых. Благодаря ей восстанавливается и укрепляется иммунитет и общее состояние организма.
Необходимые корректировки в рационе:
- Обогащение меню свежими овощами, крупами;
- Употребление кисломолочной продукции для поддержания полезной микрофлоры: кефир, ацидофилин, продукты, богатые бифидо- и лактобактериями;
- Жареное и печеное мясо заменить на отварное, приготовленное на пару;
- Отказаться от сладкого: сахар, выпечка, мед, сладкие фрукты;
- Исключить консервированные продукты и соусы, содержащие уксус;
- Не пить алкогольные напитки.
Необходимые продукты при стоматите
Наибольший протест у больного может вызвать отказ от сладкого, однако эта мера является необходимой, так как грибки размножаются именно благодаря сладким продуктам.
Большое значение имеет консистенция и температура пищи. Наименьшее раздражение слизистой будут вызывать жидкие и кремообразные теплые блюда, в то время как твердые горячие или холодные продукты могут травмировать ее еще сильнее.
Как лечить молочницу во рту
Кандидоз полости рта успешно лечится курсом противогрибкового препарата, который следует принимать в течение 7-14 дней. Противогрибковые средства от молочницы доступны в следующих формах:
- гели;
- таблетки;
- пастилки;
- порошки;
- кремы;
- ополаскиватели.
Пастилки подходят людям, страдающим от сухости во рту, которые не могут проглатывать противогрибковые таблетки. Если вы носите вставную челюсть, наносите противогрибковый крем на пораженные участки на нёбе и под протезом. Противогрибковые пастилки также эффективны.
Существуют следующие противогрибковые препараты для лечения молочницы во рту:
- миконазол;
- нистатин;
- флюконазол;
- клотримазол;
- эконазол.
Если есть основания полагать, что причиной развития кандидоза стали антибиотики или кортикостероиды, возможно, вам потребуется сменить препарат или его форму или уменьшить дозировку. Вам также рекомендуется соблюдать гигиену полости рта и воздерживаться от курения.
Некоторые противогрибковые препараты против молочницы не следует принимать во время беременности, грудного вскармливания или при приеме других лекарств. Перед употреблением противогрибковых средств обязательно проконсультируйтесь с врачом.
Возможные побочные эффекты противогрибковых препаратов включают в себя:
Лечение
Показанием к назначению терапии вагинального кандидоза является наличие жалоб пациентки, клинических проявлений, а также лабораторного подтверждения обнаружения грибов рода Candida. Лечение не показано при обнаружении грибов без каких-либо клинических проявлений. (кандидозоносительство)
Механизм действия противогрибковых препаратов – нарушение синтеза эргостерола на различных этапах, что приводит к образованию дефектов в мембране клеточной стенки гриба. В зависимости от дозы, антимикотики проявляют фунгистатическое, либо фунгицидное действие.
Существуют различные группы препаратов для лечения Вагинального кандидоза:
- Антибиотики (нистатин, леворин, пимафуцин, амфотерецин В)
- Имидазолы (сертаконазол, клотримазол, кетоконазол, миконазол, гинопеварил)
- Триазолы (флуконазол, интраконазол)
- Комбинированные препараты (Полижинакс, Тержинан, Клион Д, Пимафукорт, Макмирор комплекс)
- Припараты разных групп (Флуцитозин, дафнеджин, йодат поливинилпирролидон, гризеофульвин, нитрофунгин)
Выбор лечения подбирается индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов.
При лечении острых форм вагинального кандидоза обычно применяют местное лечение, преимущество данных препаратов в отсутствии системного влияния на организм. Примеры схем лечения:
- Эконазол 150мг в виде вагинальных свечей 1 раз в сутки в течение 3 дней
- Клиндацин Б пролонг 1 апликатор крема н/ночь вагинально 3 дня
- Макмирор комплекс 1 св н/ночь однократно 1р/сут в теч 8 дней
- Тержинан 1 вагинальная таблетка н/ночь в течение 10 дней
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
- Флуконазол 150мг внутрь однократно
- Итраконазол 200мг внутрь 2 раза с интервалом 12ч в течение 1 дня или 200мг в сут в течение 3 дней
При рецидивирующей форме заболевания более 4 эпизодов в год применяют такую схему:
Флуконазол 150мг внутрь 3 раза с интервалом 72 часа в 1,4 и 7 день лечения
Для купирования рецидивов препарат применяют в дозировке 150мг 1 раз в неделю в течение 6 мес
В последние годы все больше говорится о способности C.Albicans образовывать биопленки. Их рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых пациенток. Таким пациенткам можно порекомендовать препарат фентиконазол 600мг в сутки с интервалом 3 дня.
Неприятное соседство.
Совместное проживание двух людей — дело не простое, достичь мирного сосуществования зачастую не так уж легко, особенно если у человека сложный характер. Однако то, что не всегда подвластно людям, вполне доступно бактериям. И в отличие от человека — чем зловреднее микроб, тем легче он приспосабливается, тем быстрее «вселяется» и становится неприятным квартирантом на самых ответственных участках жилплощади человеческого тела. Существуют такие «внутренние» съемщики — болезни, о которых воспитанные люди предпочитают тактично умалчивать, а специалисты величают их «мочеполовыми инфекциями» и укоризненно посматривают на пациентов. Многие женщины, услышав об одном из таких «жильцов», испытывают настоящий стресс. И не напрасно: общение с этими «соседями» до добра не доводит. Что это за «соседи» такие, где они живут, как себя ведут и чем грозят? Попробуем разобраться.
Обзор
Молочница во рту (кандидоз полости рта) — заболевание, которое развивается в результате активного размножения дрожжеподобных грибов рода Кандида.
Молочница вызывает неприятный привкус, боль и жжение на языке и затруднение глотания. Кандидоз полости рта не заразен, то есть вы не можете передать его другим людям.
Иногда молочница во рту развивается у здоровых новорожденных, если инфекция передается ребенку от матери во время родов. Такое возможно, если грибок присутствовал во влагалище матери (это заболевание называется вагинальный кандидоз). Ребенок может также заразиться при грудном вскармливании.
Молочница также поражает кожу, влагалище у женщин, а у мужчин — головку пениса. В этой статье рассматривается кандидоз полости рта у взрослых, но вам также может быть интересно почитать о:
Методика спринцевания влагалища
У спринцевания влагалища есть свой алгоритм выполнения процедуры. Заключается он в следующем:
Женщина занимает положение лежа на гинекологическом кресле или кушетке, которые застелены клеенкой и чистой пеленкой или простыней. Снизу под таз подставляется специальное судно, в которое будет стекать раствор. Если делается горячее спринцевание, то судно не нужно, так как при использовании наконечника Морозова или промывателя Пинкуса жидкость по трубке сливается прямо в ведро
После того, как пациентка заняла надлежащую позицию, акушерка осторожно вводит наконечник кружки или другого инструмента во влагалище, снимает зажим с резиновой трубки и жидкость начинает поступать внутрь. Кружку при этом удерживают на высоте около метра над уровнем живота женщины.
С особой осторожностью необходимо проводить спринцевание влагалища девушкам, не имевшим половых контактов, так как имеется шанс повредить девственную плеву. При проведении процедуры таким пациенткам пластиковый наконечник заменяется на резиновый катетер, а раствор вводится под небольшим напором.. Стоит отметить некоторые моменты, при которых спринцевание влагалища не делается
К ним относятся: беременность, менструация, первые несколько дней после родов или аборта. К тому же не надо забывать, что частые промывания могут нарушить естественную микрофлору влагалища, а это уже грозит быстрым размножением патогенных микроорганизмов и, как следствие различного рода осложнениями. Поэтому любое спринцевание, даже если оно лечебное, не должно проводиться без консультации и назначения гинеколога.
Стоит отметить некоторые моменты, при которых спринцевание влагалища не делается. К ним относятся: беременность, менструация, первые несколько дней после родов или аборта. К тому же не надо забывать, что частые промывания могут нарушить естественную микрофлору влагалища, а это уже грозит быстрым размножением патогенных микроорганизмов и, как следствие различного рода осложнениями. Поэтому любое спринцевание, даже если оно лечебное, не должно проводиться без консультации и назначения гинеколога.
Также хотелось бы развеять некоторые мифы по поводу спринцевания влагалища как способа предотвратить наступление беременности или защитить от инфекций, передающихся половым путем. Гинекологами всего мира научно доказано, что ни один раствор не снижает риск нежелательного зачатия, даже если спринцевание было проведено сразу после полового акта. Что касается инфекционных заболеваний — также не имеется никаких достоверных фактов, что промывание влагалища антисептическими растворами помогут избежать заражения.
Кандидоз: профилактика заболевания
Грибок Candida может обитать в кариозных полостях больных зубов, в непролеченных зубных каналах. Иногда он локализуется в микроскопических трещинах на керамических протезах и под ними, покрывает пластмассовые ортопедические конструкции. Для предотвращения развития кандидоза рекомендуется осуществлять качественную санацию полости рта, вовремя заменять устаревшие мостовидные протезы, коронки.
Избегайте самолечения. Некорректно подобранная лекарственная терапия может спровоцировать состояние дисбактериоза, в результате которого численность «полезной» микрофлоры организма уменьшится, а патогенной, например возбудителей кандидоза, увеличится.
Лечение кандидоза кожи
Необходимо одновременно проводить симптоматическое, патогенетическое и этиотропное лечение кандидоза кожи.
Из этиотропных средств назначают флюконазол (флюнол, дифлюзол, дифлюкан и др.), итраконазол, (текназол, орунгал и др.), ламизил. При вагинальном кандидозе флюконазол применяют однократно в дозе 150 мг, при кандидозе кожи — ежедневно по 50 мг в течение 2-4 недель, при орофарингеалыюм кандидозе — ежедневно по 50 мг в течение 14 дней. Интраконазол при кандидозном вульвовагините назначают по 200 мг в 2 приема за один день, при кандидозе кожи — по 100-200 мг в сутки (длительность терапии зависит от распространенности процесса, при оральном кандидозе — 100 мг один раз в день в течение 15 дней. При вульвовагинальном кандидозе эффективны вагинальные свечи залаина (вводят интравагинально, однократно).
Наружно применяют 1-2%-ный раствор йода, фурацилин, бриллиантовую зелень и др. Терапевтический эффект повышается при назначении противогрибковых препаратов местного применения (канестен, травоген, ламизил, микроспор и др.).
Диагностика
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза (условия для возникновения кандидоза), клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отек слизистой, белые налеты на стенках влагалища. При кольпоскопии после окрашивания раствором Люголя выявляются белые мелкие точки – «симптом манной крупы».
Независимо от этих признаков, верификация диагноза должна базироваться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого. Позволяет выявить споры и мицелий гриба. (нативные и окрашенный по Грамму препараты, препараты с добавлением 10%-ного раствора КОН)
- Дополнением к микроскопии служит культуральный метод – посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, родовую и видовую принадлежность, чувствительность к противогрибковым препаратам, а также характера и степени колонизации другими микроорганизмами.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК или РНК Candida spp. (ПЦР в реальном времени)
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза. Соотношение ИНФ-y/ИЛ-10 является маркером тяжести течения рецидивирующего вагинального кандидоза и частоты рецидивов заболевания. При значении показателя больше 9, расценивается неблагоприятный исход заболевания.
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследования на ИППП, внутривенный тест толерантности к глюкозе.
Особенности женских выделений с опасными признаками
Различают выделения по консистенции, обильности и по цвету. Эти признаки позволяют определить наличие в организме определенного гинекологического заболевания.
- Естественные выделения между менструациями имеют консистенцию бесцветной слизи без запаха. Если они становятся желтыми, зелеными или творожистыми и сопровождаются гнойным отделяемым, то это уже тревожный сигнал, свидетельствующий об инфекции.
- Выделения темного, розоватого оттенков или с примесями крови указывают на гормональный сбой в организме или эрозию шейки матки.
- Наиболее опасными для жизни женщины считаются мажущие выделения коричневого или розового цветов, особенно если они появляются в период беременности. Обратиться к врачу следует незамедлительно, особенно если выделениям сопутствуют следующие симптомы: головная боль и боль в животе, учащенное сердцебиение, слабость и низкое давление, нитевидный пульс, обильное потоотделение, бледность кожи.
Многие болезни, в т.ч. и ЗППП, протекают бессимптомно. Выделения при них бывают, однако не носят патологический характер и выглядят, как нормальные. Если заболевание проходит в скрытой форме, то его практически невозможно диагностировать самостоятельно ввиду отсутствия характерных проявлений. Выявить патологию можно на плановом осмотре. Для этого женщина должна обследоваться у гинеколога минимум 2 раза в год и сдавать мазок, который позволит определить наличие скрытых заболеваний на начальной стадии.
Лечение заболеваний языка
Комплексное лечение любого заболевания языка включает в себя обследование с обязательными анализами крови, биопсией и другими назначенными лечащим врачом пунктами. Если язык поражён вследствие внутреннего сбоя в организме или инфекции, то сначала устраняется ключевая первопричина, и только потом начинается лечение слизистой оболочки.
Комплексное лечение включает в себя обследование
Говоря об общих рекомендациях стоматологов, занимающихся заболеваниями языка, называются следующие пункты:
- Если болезнь вызвана травмой любого рода, то назначаются полоскания антисептическими растворами на основе хлоргексидина и прочих составов. Болезненные ощущения ослабляются анестезирующими мазями и гелями.
- Если первопричина – инфекционное заболевание, то пациент после обследования получает назначенный курс противовирусного препарата. Без консультации врача такие средства покупать категорически запрещено!
- Если причина в неправильно установленном зубном протезе или пломбе – то решать это нужно, не выходя из кабинета стоматолога.
- Вне зависимости от причины воспалённого языка, пациенту назначается строгая диета, исключающая алкоголь, твёрдую пищу и другие продукты, способные спровоцировать рецидив.
- Самостоятельное лечение дома можно производить только при одобрении врача, и только если речь об обработке поражённой области антисептическим раствором.
Даже в запущенных случаях заболеваний языка оперативное вмешательство считается крайней мерой. Почти всегда, при должном приёме медикаментов и регулярных осмотрах у лечащего врача можно обойтись консервативными методами лечения.
Диагностика
Диагноз К. видимых слизистых оболочек, кожи, ногтевых валиков и ногтевых пластинок ставится на основании клин, проявлений и нахождения грибков при исследовании материала с поверхности очагов. При висцеральном К. необходимы дополнительные исследования, а также заражение лабораторных животных.
Лабораторные исследования. Материалом для исследования служат кожные и ногтевые чешуйки, отделяемое язв, гной, цереброспинальная жидкость, кровь, моча, желчь, испражнения, кусочки биопсированной ткани и трупный материал. Патол, материал микроскопируют в 10% р-ре едкой щелочи, или в р-ре Люголя двойной крепости, или же в смеси спирта и глицерина (2 ч. спирта, 4 ч. глицерина, 4 ч. воды).
Рис. 7. Кандида в срезах ткани почки при исследовании методом люминесценции (стрелками указаны псевдомицелии). Реактив Шиффа-риванол SO2.
Рис. 8. Прорастание нитей псевдомицелия (указано стрелками) из дрожжеподобных клеток кандида. Окраска PAS-методом.
Кандида могут быть обнаружены при гистол. исследовании — окраске срезов очагов поражения по Граму—Вейгерту в различных модификациях (см. Вейгерта методы окраски, Грама метод). Лучше всего они выявляются при окраске на нейтральные мукополисахариды по Хочкиссу-Мак-Манусу или по Шабадашу (см. Мак-Мануса метод, Шабадаша способы): наблюдается равномерное окрашивание дрожжеподобных клеток и псевдомицелия грибка, хорошо определяются фагоцитированные элементы грибков, а также отмирающие частицы грибка. В самые ранние сроки паразитирования применяют прямой метод люминесценции (флюоресцирующих антител), при помощи которой обнаруживаются кандида (рис. 7). По мере развития воспалительного процесса интенсивность свечения грибков ослабевает, что связано с синтезом антител против антигенов грибка. В срезах тканей грибки обнаруживаются в виде круглых или овальных дрожжеподобных клеток, иногда почкующихся, грушевидной формы. Нередко видно боковое почкование в местах сочленения клеток (мутовки). В результате филаментации (образования нитей) наблюдаются тонкие, короткие, изогнутые и длинные нити псевдомицелия, иногда с утолщениями на концах до 7 мкм толщиной (рис. 8).
Культуральная диагностика достигается посевом патол, материала на среды Сабуро и сусло со стрептомицином, пенициллином, левомицетином для подавления роста сопутствующих микробов. Для выявления псевдомицелия и образования хламидоспор наиболее подходящими являются штриховые 4—5-дневные культуры на скошенных морковнокартофельных, кукурузных или рисовых агаровых средах. Рост большого числа дрожжевых колоний (свыше тысячи на грамм исследуемого материала в посевах на плотные среды) говорит о том, что данный организм может быть этиол, агентом заболевания; однако необходимы повторные посевы того же исследуемого материала.
Серол, диагностика К. достигается посредством реакции агглютинации (см.) и реакции связывания комплемента (см.). Достоверной считается резко положительная реакция агглютинации в разведении сыворотки не ниже 1 : 200, причем реакция дает более четкие результаты с аутоантигеном — культурой, полученной от больного. Реакция связывания комплемента более специфична; наиболее четкие результаты получаются при генерализованной и висцеральных формах.
Специфическая иммунофлюоресценция (см.) оказалась полезной и для определения серотипов, идентификации кандида.
Рис. 5. Резко положительная кожная реакция на кандидозный антиген на коже плеча.
Наиболее важным для диагностики К. является нарастание титров антител в процессе болезни; увеличение количества дрожжеподобных грибков при повторных исследованиях патол, материала. Положительные аллергические кожные реакции (цветн. рис. 5) имеют значение в сочетании с другими данными.
Необходимо проводить дифференциальную диагностику между кандида, аспергиллами (см. Аспергиллез) и нокардиа (см. Нокардиоз).