16 фактов про месячные: можно ли во время месячных забеременеть, заниматься спортом или сексом?
Содержание:
Причины нарушения менструального цикла
Слишком продолжительный менструальный цикл или же, наоборот, слишком короткий считаются нарушениями в организме и могут привести к серьезным последствиям, если вовремя не обратиться к врачу-гинекологу. Как пример стоит привести наиболее распространенные причины нерегулярности критических дней:
- Инфекционное заболевание мочеполовой системы. В этом случае нужно пройти обследование на предмет причины воспалительного процесса. Если начать незамедлительное лечение, то нарушений регулярности месячных не будет.
- Хронический стресс или нарушения нервной системы. Негативные эмоции могут отрицательно влиять не только на психическое, но и на физическое здоровье женщины.
- Гормональный сбой, вызванный воспалением, генетической предрасположенностью или перестройкой организма в подростковом возрасте.
- Прием медикаментов. Некоторые антибиотики могут быть причиной побочных эффектов, в том числе и оказывать негативное влияние на мочеполовую систему, что способно привести к нарушению репродуктивных функций. Такая же реакция может быть обусловлена тем, что в рационе преобладает какой-то определенный продукт.
- Вредные привычки. Курение, употребление алкоголя и наркотических средств часто вызывают не только нарушения цикла, но и бесплодие, а также серьезные гинекологические заболевания.
- Ранний климакс. Встречается он не так часто и бывает обусловлен генетическими заболеваниями, длительным лечением или экологическим фактором. Проявляется ранний климакс в отсутствии месячных и возникновении симптомов недостатка женских гормонов. В настоящее время существуют методики лечения подобного заболевания.
Лютеиновая фаза менструального цикла
Период после окончания овуляции до начала следующего менструального цикла, который ознаменуется менструальным кровотечением, называется лютеиновой фазой менструального цикла. Продолжительность этого этапа составляет примерно две недели.
Клетки граафового пузырька в момент нарушения целостности его стенок начинают накапливать в себе пигмент лютеин и липиды. Вследствие этого граафов пузырек меняется и становится желтым телом. Желтое тело – это временная эндокринная железа, которая продуцирует такие важные для организма женщины гормоны, как эстрадиол, прогестерон и андрогены. Они необходимы в случае, если оплодотворение состоялось, для подготовки матки к принятию и успешной имплантации эмбриона в эндометрий. При благоприятном стечении обстоятельств беременность начинается.
Если же в матку не поступает оплодотворенная яйцеклетка, то гормоны желтого тела становятся стимуляторами отторжения эндометрия и начала менструального кровотечение, что будет означать начало нового менструального цикла.
Гормоны на 3-5 дни цикла
-
Пролактин (гормон гипофиза)
Овариальным резервом называется функциональный резерв яичника, который определяется способностью к развитию фолликула с полноценной яйцеклеткой. Овариальный резерв женщин изначально разный. Он отражает количество находящихся в яичниках фолликулов и зависит от естественных и патологических причин. Одним из основных физиологических факторов, который приводит к снижению овариального резерва, является возраст женщины. К часто встречающимся патологическим факторам относится оперативное лечение (операции на яичниках, в первую очередь – резекция или удаление яичника). Исследование овариального резерва проводится с помощью УЗИ и показателей крови. При необходимости для диагностики наследственных причин преждевременного истощения яичников назначаются генетические тесты, которые могут быть сданы в нашей лаборатории.С момента образования яичников в них непрерывно происходит процесс созревания фолликулов с незрелыми яйцеклетками. Отдельные фолликулы все время «просыпаются» и начинают свое развитие. Это пробуждение регулируется факторами внутри яичника. Запас фолликулов в обоих яичниках называется резервом яичников или овариальным резервом. При достижении стадии преантрального фолликула (на это уходит около года), фолликулы становятся чувствительны к гонадотропным гормонам гипофиза — ЛГ и ФСГ. Пул таких фолликулов (совокупно в обоих яичниках), находящихся на этой стадии в начале менструального цикла, составляет когорту. К 7-му дню цикла выделяется самый качественный и уcпешный фолликул, который получает название доминантного. С эволюционной точки зрения эстрогенную секрецию в фолликулярную фазу следует считать неотъемлемой частью выработанной естественным отбором гормональной программы, которая создает наиболее благоприятные условия для наступления беременности и такого ключевого события, как имплантация. Нормальная секреторная трансформация эндометрия женщины возможна только после адекватной подготовки эндометрия эстрогенами.
Пониженный прогестерон в лютеиновую фазу
Снижение уровня прогестерона:
- хроническое воспаление внутренних половых органов;
- персистенция фолликула (гиперэстрогения);
- ановуляторные дисфункциональные маточные кровотечения (снижение секреции прогестерона во 2-й фазе менструального цикла);
- различные формы нарушения менструального цикла;
- приём ряда препаратов: ампициллин, карбамазепин, ципротерон, даназол, эпостан, эстриол, гозерелин, леупромид, пероральные контрацептивы, фенитоин, правастатин, простагландин F2 и др.
Важно! При пониженном уровне прогестерона в лютеиновой фазе могут наблюдаться сложности с наступлением беременности. К тому же увеличивается риск выкидыша или преждевременных родов.. Если уровень прогестерона ниже нормы, также проверяют концентрацию эстрадиола
Отклонения от нормы указывают на гормональные сбои. В таких случаях врачом подбирается заместительная гормональная терапия. Дополнительно назначается белковая диета. Также необходимо избегать стрессовых ситуаций и уделять достаточно времени отдыху.
Если уровень прогестерона ниже нормы, также проверяют концентрацию эстрадиола. Отклонения от нормы указывают на гормональные сбои. В таких случаях врачом подбирается заместительная гормональная терапия. Дополнительно назначается белковая диета. Также необходимо избегать стрессовых ситуаций и уделять достаточно времени отдыху.
Как правильно сдать кровь на гормоны?
13.12.201115:43
Стало уже хорошим тоном проверять свой гормональный фон ещё до того как начались какие-либо проблемы со здоровьем. Ниже я расскажу о правилах сдачи анализов, для простоты поиска, «разделим» гормональный фон по системам.1. Гормоны щитовидной железы, паращитовидных желез. Это — ТТГ, Т4 свободный и общий, Т3 свободный и общий, антитела к ТПО, антитела к ТГ , антитела к рТТГ, некоторые другие — кальцитонин, паратгормон. Сдавать их нужно натощак (то есть «голодный желудок»), или через 4-5 часов после приёма пищи. Таблетки (такие как L-тироксин, Эутирокс, Тирозол, Мерказолил и др.) принимают после сдачи анализа. Если вы переболели или болеете ОРВИ, ОРЗ — анализ лучше сдать через 4-5 недель после выздоровления. Связи с менструальным циклом у этих анализов нет. 2.Половые гормоны(для женщин). Это ЛГ, ФСГ , эстрадиол, прогестерон, пролактин, тестостерон (свободный и общий), ДГА-S, 17- ОН- прогестерон, андростендион, дегидротестостерон. Желательно сдавать натощак, для пролактина — за 2 суток воздержаться от выраженной физической нагрузки, застолий со спиртным, секса. Сдавать после снижения температуры, утром через 1-2 часа после пробуждения(желательно не позднее). Учитывается и приём лекарств, не только гормональных(поэтому представьте список принимаемых вами лекарств врачу, а не обрисовывайте их приблизительный вид словами — «ну, эти белые, мелкие, в синенькой коробочке, вообщем, я не помню как они называются») ФСГ, ЛГ , ЭСТРАДИОЛ, ТЕСТОСТЕРОН, ДГА-S, 17-ОН- ПРОГЕСТЕРОН, АНДРОСТЕНДИОН, ПРОЛАКТИН — сдаются на 2-5 день от начала менструального кровотечения(это 1 фаза цикла) при 28 дневном цикле, при цикле более 28 дней — 5-7 сутки, в том числе после вызванного прогестероном кровотечения, на 2-3 сутки при цикле в 23-21 день. ПРОГЕСТЕРОН, иногда ПРОЛАКТИН сдают на 21-22 день 28 дневного цикла(2 фаза), или высчитывают на 6-8 день после овуляции (если проводился тест на овуляцию). ДЕГИДРОТЕСТОСТЕРОН сдается в любой день цикла. Для мужчин условия сдачи те же (гормоны немного другие ) 3. Гормоны надпочечников. (Это — кортизол, ренин, альдостерон, метанефрин, норметанефрин, адреналин, норадреналин, и др.). Сдают натощак, желательно между 8-9 часами утра(суточный пик секреции — более относится к кортизолу!).Перед сдачей ренина, альдостерона, метанефринов и др. за 2 недели отменяют приём некоторых групп лекарств: Верошпирона, и -АПФ (эналаприл), В-блокаторов(Эгилок), Аспирина и некоторых других. 4. Гормоны гипофиза (главной эндокринной железы). Это: АКТГ, СТГ (гормон роста). Про ФСГ, ЛГ,пролактин, я уже рассказала. АКТГ сдаётся как кортизол, натощак, 8-9 утра, иногда в 13.00 (и/или 20.00)- по назначению врача. СТГ (эго аналог ИФР1) натощак, в любое время. 5. Гормон инсулин сдаётся натощак, как правило, вместе с сахаром крови. Иногда вместе с пробой на «толерантнсть к глюкозе» (тогда 2 раза — натощак и через 2 часа после «сахарного сиропа»).6. К сдаче суточной мочи на аналоги мужских гормонов (17-КС и 17-ОКС) сейчас не прибегают, очень низка достоверность этих анализов. А вот суточную мочу на кортизол сдают часто! Для этого мочу собирают сутки с 8.00 одного дня до 8.00 другого дня (записывают весь! объём собранной мочи), перебалтывают её и 150-200 мл приносят в лабораторию, вместе с записью об выделенном объёме. Некоторые лаборатории просят принести всю мочу, надо уточнять этот вопрос заранее!Тоже касается суточной мочиа) на кальций и фосфор,б)метанефриныв)ванилилминдальную кислоту (для них нужно взять в лаборатории специальный консервант! для сбора мочи). При сборе суточной мочи из рациона исключают — свёклу, морковь, бананы, репу, цитрусовые, препараты кальция. В эндокринологии используют так же гормональные пробы, но о них отдельной темой.
Просмотров:524275
Менструальный цикл и его особенности
Менструальный цикл регулируется гормональными факторами. В процессе регуляции участвуют гормоны коры головного мозга, гипоталамуса, гипофиза и желез внутренней секреции. Именно гормоны, воздействуя на органы половой системы, вызывают все процессы, происходящие во время менструального цикла женщины.
По мнению гинекологов, нормальный менструальный цикл составляет от 21 до 35 календарных дней. Чаще всего женщины отмечают продолжительность месячного цикла от 26 до 30 дней. При отсутствии серьезных патологий репродуктивной системы, месячные женщины отличаются регулярностью и стабильностью. При этом сдвиг определенного этапа на несколько дней не является патологией и считается нормальным физиологическим явлением.
Рассматривая этапы менструального цикла, следует упомянуть, что его началом всегда считается первый день менструации. Это значит, что женский цикл считается «от месячных до месячных». Однако, если речь идет о гинекологических этапах, специалисты предлагают рассматривать несколько другую классификацию этапов.
Этап №1 – Фолликулярный период менструации
В начале менструального цикла в организме женщины отмечается очень низкая концентрация женских гормонов эстрогенов. Такой низкий уровень становится стимулом для гипоталамуса к выработке специальных рилизинг-гормонов, которые воздействуют в дальнейшем на ткани гипофиза. Именно в гипофизе вырабатываются два главных гормональных вещества, регулирующих месячный цикл — фолликулостимулирующий (ФСГ) и лютеинизирующий гормоны (ЛГ).
Эти химические вещества поступают в кровь и достигают тканей яичников женщины. В результате такого взаимодействия яичники начинают вырабатывать те самые эстрогены, которых недостаточно в организме в первые дни менструального цикла. Высокий уровень эстрогенов в крови необходим для того, чтобы в яичниках стартовал процесс активного роста фолликулов (женских половых клеток).
Каждый месяц в женском организме начинает созревать сразу несколько таких клеток, среди которых выделяется один доминантный фолликул. Именно процесс созревания и роста фолликула лег в основу присвоения называния первому этапу менструального цикла, который называется фолликулярным. Длительность первого этапа может быть различной у каждой женщины, однако в среднем при 28-дневном цикле созревание фолликула занимает около 14 дней. Чем дольше длится этот этап, тем продолжительнее весь менструальный цикл женщины.
Этап №2 – Овуляция
Как уже говорилось выше, на протяжении первого этапа доминантный фолликул активно и быстро растет. За это время его размеры увеличиваются примерно в пять раз, в результате чего укрупненная клетка выступает за пределы стенки яичника, как-бы выпячиваясь из нее. Результатом такого выпячивания становится разрыв оболочки фолликула и выход яйцеклетки, готовой к дальнейшему оплодотворению. Именно на этом этапе менструального цикла наступает наиболее благоприятный период для зачатия ребенка. Рассчитать дату овуляции несложно, особенно если у женщины стабильный и регулярный менструальный цикл. День овуляции наступает ровно за 14 дней до первого дня наступления месячных.
Этап №3 – Фаза желтого тела
После того, как фолликул разорвался, на стенке яичника образуется так называемое желтое тело. Это образование активно выделяется гормоны беременности – прогестерон и эстрадиол. Если во время овуляции произошло слияние яйцеклетки и сперматозоида и наступило зачатие, из желтого тела формируется плацента. Если же оплодотворение не произошло, на месте желтого тела образуется маленький участок рубцовой ткани. Длится фаза желтого тела, практически у всех женщин около 14 дней.
Этап №4 – Нулевая фаза месячных или менструация
Если беременность не наступила, происходят дистрофические изменения функционального (слизистого) слоя матки, что вызывает его отторжение. Это и называется менструацией. Во время этого процесса происходит разрыв сосудов, питающих маточный эндометрий, что и сопровождается кровотечением. В результате во время критических дней женщина отмечает, что вместе с кровью через влагалище из матки выходят частицы оторженного слизистого слоя матки.
Таким образом, во время менструации одновременно происходят процессы отделения маточного эндометрия и его последующего восстановления, которое начинается уже на второй день критических дней. За весь период менструального цикла, верхний слизистый слой матки утолщается в 4-5 раз, после чего все этапы повторяются.
Определение болезни. Причины заболевания
Полип шейки матки представляет собой новообразование с широким основанием или ножкой, которое растёт из стенки цервикального канала. Это заболевание отличается разнообразием клинических проявлений и непредсказуемостью исхода.
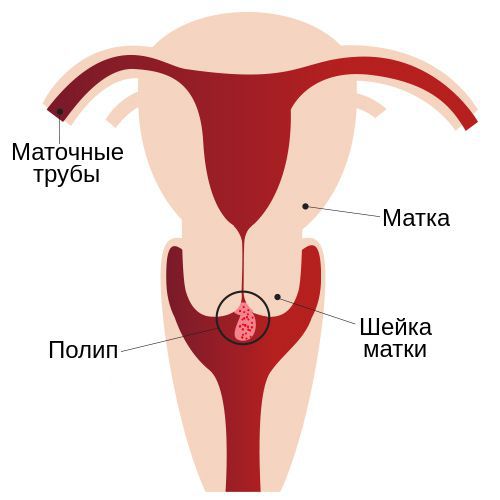
На ранних стадиях полипы редко беспокоят женщину: она может годами не догадываться о проблеме. Со временем симптоматика становится явной, повышается риск кровотечений и бесплодия. Крайне редко (в 0,1-1,63 % случаев) полип способствует развитию рака шейки матки . Избежать осложнений можно только при ранней диагностике и своевременном лечении, поэтому не стоит пренебрежительно относиться к безобидному на первый взгляд полипу.
Среди всех гинекологических заболеваний патология шейки матки встречается достаточно часто: по данным разных авторов, на её долю приходится от 10 до 19 % случаев. При этом доброкачественные изменения составляют более 90 % . Частота встречаемости полипов шейки матки — 2-5 % в общей популяции .
Полипы цервикального канала бывают как единичными, так и множественными (полипоз). После проведённого лечения они могут появляться снова, тем самым причиняя женщине массу неудобств.
Чаще полипы развиваются у женщин 40-50 лет. Проявляются в виде кровянистых выделений, которые возникают в период между менструациями или при половом акте. Именно выделения являются самой частой причиной обращений к гинекологу . Однако в 2-х случаях из 3-х клинические проявления не наблюдаются.
Точная причина образования полипов пока не ясна. При этом существует множество факторов, влияющих на их развитие. Среди этих факторов стоит отметить:
- хроническое воспаление женских половых органов (эндометрит, кольпит, вульвовагинит, цервицит и др.);
- нарушения гормонального фона (повышение уровня эстрогена);
- оперативные вмешательства (выскабливания, акушерские манипуляции, операции на шейке матки);
- разрыв шейки матки во время родов;
- наличие внутриматочных спиралей;
- сопутствующие заболевания эндокринной системы (ожирение, сахарный диабет);
- хронические стрессы;
- наследственность .
Риск развития полипа также увеличивает большое число половых партнёров (более четырёх), отсутствие барьерных методов контрацепции, раннее начало половой жизни (до 15 лет) и множественные роды (2 и более).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Как лечат нарушения менструального цикла?
Лечение менструальных расстройств начинается с медикаментозной терапии, при ее неэффективности применяется хирургическое вмешательство. Варианты лечения зависят от причины нарушения менструального цикла. Тактика лечения: гормональная терапия, обезболивание, хирургическая остановка кровотечения.
Гормональная терапия при нарушениях менструации
Низкодозированные противозачаточные таблетки помогают контролировать тяжелые или нерегулярные кровотечения, вызванные гормональным дисбалансом. Оральные контрацептивы и противозачаточные пластыри эффективны для восстановления регулярного менструального цикла. Их применение позволяет уменьшить кровопотерю во время месячных, облегчить боль в области живота во время менструации.
Прогестины как пероральные, так и инъекционные, также используются для лечения сильных кровотечений, особенно в связи с отсутствием овуляции. Хотя они не работают так же хорошо, как эстрогены, они эффективны для долгосрочного лечения. Побочные эффекты включают нерегулярные менструальные кровотечения, увеличение веса и, иногда, изменения настроения.
Противозачаточные таблетки противопоказаны курящим или женщинам, у которых в анамнезе была легочная эмболия, тромбозы, инсульты.
Для лечения и остановки кровотечения, вызванного эндометриозом, делаются Инъекции Депо-провера (гестаген).
Для лечения тяжелых менструальных кровотечений у женщин, а также для контрацепции и предупреждения гиперплазии эндометрия показана внутриматочная терапевтическая система с левоноргестрелом (Мирена).
Система Mirena может находиться в матке до пяти лет. В течение этого времени она медленно выпускает низкую дозу левоноргестрела (прогестина) в матку. Мирена устраняет симптомы дисменореи и уменьшает кровопотерю во время менструации.
Обезболивание и снятие спазмов
Для лечения менструальных кровотечений и спазмов назначаются нестероидные противовоспалительные препараты (НПВП). Эти средства доступны без рецепта и по рецепту. Чаще всего гинекологи выписывают ибупрофен и напроксен.
Общие побочные эффекты включают расстройство желудка, головные боли, головокружение и сонливость. Аспирин не рекомендуется, потому что он может вызвать более сильное кровотечение.
Транексамовая кислота
Транексамовая кислота (Транексам) помогает уменьшить менструальную кровопотерю, но препарат должен приниматься только во время кровотечения.
Хирургические методы остановки кровотечения
Хирургическое лечение применяется при неэффективности медикаментозной терапии.
Если кровотечение вызвано миомой, которая не реагирует на лекарства, применяется хирургическое вмешательство, вид которого будет зависеть от размера, типа и расположения этой опухоли.
В тяжелых случаях, когда миомы большие или вызывают сильное кровотечение или боль, может потребоваться гистерэктомия. Во время гистерэктомии миома удаляется вместе с маткой.
Другие варианты включают:
- эмболизацию маточных артерий – блокировка артерии для прекращения кровоснабжения опухоли;
- ультразвуковую абляцию – разрушение миомы;
- миомэктомию (лапароскопическую при помощи лапароскопа через разрезы брюшной полости, гистероскопическую при помощи резектоскопа через влагалище).
Для остановки сильных кровотечений применяется абляция эндометрия – удаление слизистой оболочки (лазерная, радиочастотная,термическая).
Норма прогестерона в лютеиновой фазе
Уровень прогестерона меняется на протяжении всего менструального цикла. В период лютеиновой фазы он колеблется в пределах от 7 до 56 пмоль/л. После овуляции уровень прогестерона минимальный, затем его концентрация постоянно растет, но к началу месячных снижается, если не произошло зачатие.
Снижение или повышение концентрации прогестерона в лютеиновой фазе может указывать на нарушения в гормональной системе женщины. Определить уровень гормона можно исключительно лабораторным путем – путем выполнения анализа крови
Важно правильно подготовиться к сдаче крови, чтобы получить максимально корректные значения.
Перед анализом необходимо исключить из рациона жирную и жареную пищу. Алкоголь и кофе не рекомендуются. Нервные потрясения или физические нагрузки также способны повлиять на результаты анализов.
Кроме этого, важно правильно рассчитать период фазы. Для этого желательно несколько месяцев отмечать менструальный цикл в календаре.
Повышенный прогестерон в лютеиновую фазу
Указывать на повышенный уровень прогестерона в лютеиновой фазе могут следующие признаки:
- угревая сыпь;
- проблемы с памятью;
- отечности тканей;
- повышенная тревожность;
- сложности с концентрацией внимания;
- кровянистые мажущиеся выделения;
- частые головные боли;
- тревожность, депрессия.
Важно! Уровень гормона может повышаться при беременности. В остальных случаях превышение нормы указывает на развитие патологии мочевой или половой системы (почечной недостаточности и других болезней почек, новообразований и др.), поэтому пациенткам назначаются дополнительные исследования для выяснения причины.
Как рассчитать лютеиновую фазу?
Существует несколько способов рассчитать лютеиновую фазу. Методы отличаются точностью и простой использования. Довольно легко можно рассчитать период по календарю. Наступает фаза желтого тела обычно во второй половине менструального цикла. Достаточно отметить в календаре критические дни, чтобы определить продолжительность цикла. Лютеиновая фаза обычно наступает с середины менструального цикла и длится до наступления месячных.
Весомую роль играет и продолжительность менструации. Чем дольше она длится, тем позднее наступает лютеиновая фаза. Можно отталкиваться и от овуляции. Приблизительные ее дни можно рассчитать при помощи онлайн-календарей
Важно учитывать, что главный минус этого метода в его неточности.
Еще рассчитать лютеиновую фазу можно по измерению базальной температуры. Необходимо ежедневно измерять температуру в прямой кишке. Во время овуляции показатели повышаются до 37-37,5 градусов, а иногда и выше. После этого периода наступает лютеиновая фаза.
В целом этот метод характеризуется высокой точностью, но при условии, что у женщины нет хронических воспалительных процессов, которые сопровождаются повышением температуры тела.
Более точным методом является использование теста на овуляцию. Лютеиновая фаза начинается, когда с помощью теста диагностируется овуляция (2 полоски).
Наиболее точным методом считается УЗИ. Во время исследования хорошо виден процесс и степень созревания фолликула, а также формирование желтого тела и другие процессы. Период овуляции определяется по размеру доминантного фолликула.
Причины повышения уровня ФСГ у женщин
Повышенные показатели ФСГ (фолликулостимулирующего гормона) у женщин могут отмечаться при таких патологиях, как:
- синдром истощения яичников;
- недоразвитие половых желез;
- дисфункциональные маточные кровотечения;
- эндометроидные кисты яичников;
- онкологические заболевания;
- базофильная аденома гипофиза;
- вступление в климактерический период;
- алкоголизм;
- прием некоторых медикаментов.
Пониженный уровень ФСГ может быть обусловлен такими состояниями, как:
- центральная форма гипофункции яичников;
- синдром поликистозных яичников;
- гипоталамические причины аменореи;
- синдром Денни-Морфана;
- болезнь Симмондса;
- синдром Шихана;
- гиперпролактинемия;
- ожирение или резкая потеря веса;
- беременность;
- хирургические вмешательства;
- прием некоторых лекарственных препаратов.
Как я могу отслеживать свой менструальный цикл?
Чтобы выяснить, что нормально для вас, начните вести учет вашего менструального цикла в календаре или с помощью мобильного приложения. Начните с отслеживания даты начала в каждом месяце в течение нескольких месяцев подряд, чтобы определить регулярность менструаций.
Если у вас есть беспокойство по поводу месячных, ежемесячно обращайте внимание на следующие факторы:
Дата окончания. Как долго обычно длятся месячные? Они длиннее или короче, чем обычно?
Интенсивность менструаций
Запишите интенсивность менструаций. Не кажется ли она легче или тяжелее, чем обычно? Как часто вы нуждаетесь в новых средствах персональной гигиены?
Аномальные кровотечения. Вы наблюдали кровотечение между месячными?
Боли. Опишите любую боль, связанную с месячными. Усугубляется ли боль со временем?
Другие изменения. Почувствовали ли вы изменения в настроении или поведении?
Фолликулярная фаза
Начало фолликулярной (пролиферативной) фазы — это первый день месячных. Продолжительность первой фазы женского менструального цикла обычно зависит от его продолжительности. В среднем (при двадцати восьмидневном месячном цикле) фолликулярная фаза продолжается четырнадцать дней, однако может составлять от семи до двадцати двух суток. В первую фазу менструального цикла под воздействием фолликулостимулирующего гормона гипофиза в женском яичнике начинают вырабатываться эстрогены, обеспечивающие процесс роста фолликулов и дальнейшее созревание среди них главного (доминантного) фолликула, из которого в дальнейшем выйдет зрелая яйцеклетка, которая способна к оплодотворению. Во время этой же фазы в эндометрии матки осуществляются пролиферативные процессы, он начинает свой рост и утолщение.
В течение первого–второго дня менструального цикла женщина обычно чувствует ноющие болевые ощущения в нижней части живота, вероятны диспепсические явления, головные боли, а также повышенная раздражительность.
Третьи–шестые сутки менструального цикла зачастую характеризуется стабилизацией настроения женщины, а также ее физического состояния.
На протяжении седьмого–одиннадцатого дней менструального цикла представительница прекрасного пола пребывает в прекрасном настроении, она довольна жизнью, составляет свои планы на будущее и настоящее.
Фолликулостимулирующий гормон у женщин
На протяжении менструального цикла контроль синтеза гипофизом ФСГ (фолликулостимулирующий гормон) у женщин происходит по принципу обратной связи с помощью гормонов яичников – прогестерона и эстрадиола.
В фолликулярную фазу фолликулостимулирующий гормон отвечает за стимуляцию развития доминантного фолликула в яичниках и дозревание в нем яйцеклетки.
Вместе с ЛГ (лютеинизирующий гормон) ФСГ стимулирует синтез эстрадиола фолликулами и воздействует на процесс преобразования тестостерона в эстрадиол. В середине менструального цикла отмечается максимальное увеличение выброса ФСГ одновременно с резким увеличением концентрации лютеинизирующего гормона, вследствие чего происходит разрыв фолликула, из которого выходит яйцеклетка. Данные функции фолликулостимулирующего гормона в фолликулярную фазу способствуют выработке желтым телом достаточного количества прогестерона в лютеиновой фазе.
Соотношение ФСГ и ЛГ
Синтез фолликулостимулирующего гормона у женщин тесно связан с такими гормонами, как лютеинизирующий гормон, эстрадиол, прогестерон и тестостерон
Поэтому наиболее информативным анализом при постановке диагнозов, является одновременное исследование уровней данных гормонов, прежде всего, обращают внимание на показатели соотношения ФСГ и ЛГ:
- в препубертатный период нормой считается 1:1;
- через год после менархе нормальным значением является 1:1,5;
- через 2 года после менархе и до наступления климакса – 1:1,5-2.
Соотношение уровней ФСГ и ЛГ 2,5 и выше может наблюдаться при следующих патологиях:
- синдроме поликистозных яичников;
- синдроме истощенных яичников;
- опухоли гипофиза.
Провести качественное исследование крови на уровень ФСГ можно в клинике «Центр ЭКО» в Екатеринбурге. Новейшая медицинская аппаратура, отвечающая всем мировым стандартам, позволяет определить даже самые незначительные нарушения в гормональной системе женщины.
Коррекция нарушений проводится с помощью инновационных методик, которым постоянно обучаются наши специалисты. Выбор тактики лечения проводится с учетом индивидуальных особенностей организма каждой пациентки.
Записаться на проведение исследования и первичный прием специалиста можно на сайте клиники и по телефону.












