Предлежание плаценты
Содержание:
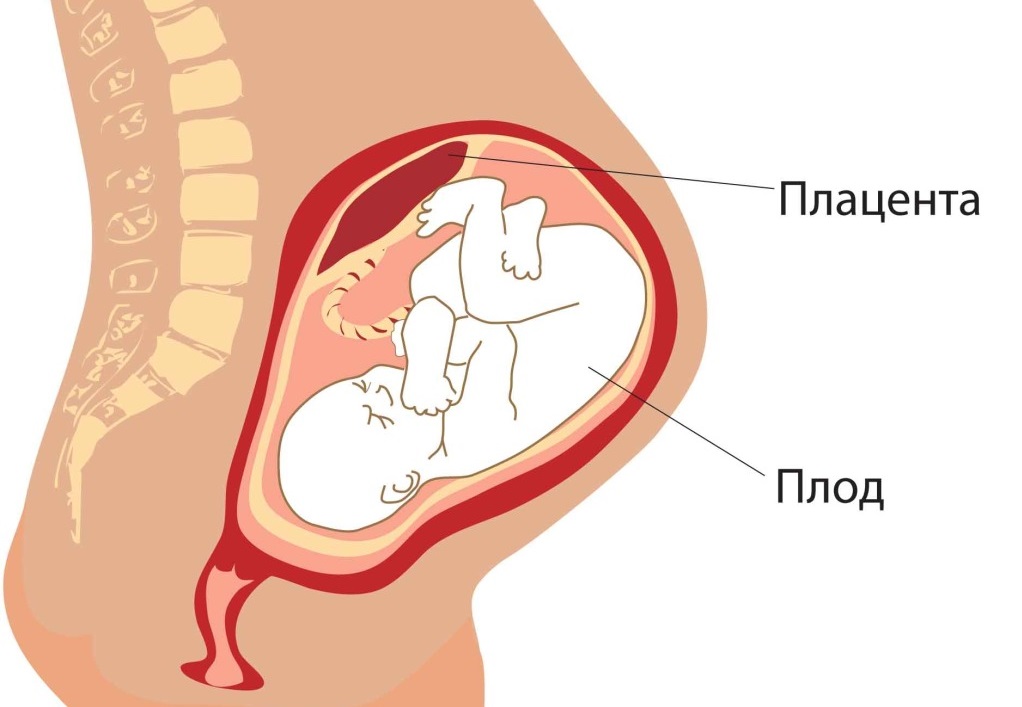
Плацента при доношенной беременности
В конце беременности плацента имеет дискообразную форму, диаметром 15-25 см, толщиной около 3 см, массой 500-600 г. Во время третьего периода родов она отрывается от стенки матки и примерно через 30 мин после рождения ребенка выталкивается из полости матки. Если рассмотреть плаценту после рождения, с материнской стороны можно различить 15-20 слегка выступающих участков — котиледонов, укрытых тонким слоем основной отпадноц оболочки. Борозды между котиледонами образованы децидуальными септами. Значительная часть децидуальной оболочки временно остается в матке и выталкивается с последующей маточным кровотечением.
Плодовая поверхность плаценты покрыта хорионической пластинкой. Многочисленные крупные артерии и вены (хорионические сосуды) сходятся к пупочному канатику. Хорион покрыт амнионом. Прикрепление пупочного канатика является преимущественно эксцентричным, может иметь место краевое и оболочечное прикрепления.
Изменения плаценты в конце беременности обусловлены уменьшением обмена между двумя системами кровообращения и включают:
1) увеличение количества фиброзной ткани в ворсинках;
2) утолщение базальных мембран в капиллярах плода;
3) облитерацию малых капилляров ворсинок;
4) откладывание фибриноида на поверхности ворсинок в зоне соединения и на хорионической пластинке. Усиленное образование фибриноида может вызвать инфаркты лакун и котиледонов плаценты (котиледон приобретает белый цвет).
Клинические корреляции
Аномалии плаценты. В норме плацента имплантируется на передней или задней стенке матки. Под предлежанием плаценты понимают ее аномальную имплантацию над внутренним зевом шейки матки:
1) полное предлежание плаценты — плацента полностью перекрывает внутренний зев;
2) частичное предлежание плаценты — плацента частично перекрывает внутренний зев;
3) краевое предлежание плаценты — край плаценты достигает края внутреннего зева;
4) низкое прикрепление плаценты (низкая плацентация) — плацента размещается в нижнем маточном сегменте, но не достигает края внутреннего зева.
Аномалии прикрепления плаценты включают следующие состояния: приросшая плацента — патологическая инвазия плаценты в поверхностный слой миометрия с полным или частичной отсутствием базальной децидуальной оболочки; вросшая плацента — патологическая инвазия плаценты во всю толщу миометрия; проросшая плацента — патологическая инвазия плаценты со сквозным проникновением в миометрий и периметрий, иногда с проникновением в близлежащие структуры.
Приросшая плацента приводит к невозможности отделения плаценты от стенки матки при рождении плода, что может привести к массивному кровотечению, шоку и смерти матери. Другие аномалии плаценты включают более редкие состояния:
1) валоподобная плацента — оболочки удваиваются позади ее края, образуя плотное кольцо вокруг периферии плаценты;
2) плацента в форме покрывала;
3) резервная плацента — дополнительная доля плаценты, которая имплантируется на некотором расстоянии от остальной плаценты;
4) предлежание сосудов пупочного канатика — оболочечное прикрепление пупочного канатика, когда сосуды плода проходят над внутренним зевом.
Роль плаценты для ребенка
На протяжении беременности плацента должна в своем развитии пройти несколько последовательных стадий развития — формирование, рост, созревание и старение. В каждой из стадий плацентой решаются свои, конкретные задачи и выполняются определенные функции — питается ребенок, поддерживается здоровье матери. Сама по себе программа, отвечающая за состав и строение плаценты, имеется еще у сперматозоида и яйцеклетки, в виде записанного генетического кода развития. На момент имплантации оплодотворенной яйцеклетки в стенку матки в ней включается программа образования плаценты для жизнеобеспечения будущего ребенка. При этом отцовские гены в строении и работе плаценты на ранних этапах доминируют. Началом построения плаценты является срок со второй недели внутриутробного развития, или четвертая неделя от момента последних месячных, а местом образования будущей плаценты является область внедрения зародыша в стенку матки (процесс имплантации). На протяжении первых трех-шести недель внутриутробной жизни идет наиболее активное ее формирование — и эта стадия в беременности врачами иногда еще называется плацентацией. К сроку в двенадцать недель беременности плацента уже имеет дисковидную и типичную для нее форму, и постепенно начинает расти и созревать, затем она входит в период зрелости и к концу беременности начинает процесс своего старения. При этом на всех этапах своего развития плацента непрерывно работает, чтобы ребенок активно развивался и не страдал.
Причины предлежания плаценты
Этиология предлежания плаценты заключается в нарушении целостности эндометрия — слизистой части матки. Яйцеклетка после оплодотворения не имеет возможности укрепиться на дне матки, в самом удобном месте. В этом положении матка минимально растягивается и за счёт оптимального кровоснабжения обеспечивается хороший обмен веществ между матерью и плодом.
Плод не может нормально имплантироваться, если есть повреждения эндометрия, рубцы.
Причинами предлежания плаценты бывают многократные аборты, разного рода воспалительные процессы, оперативные вмешательства, а также перенесенные в прошлом осложнённые роды.
Также в категорию риска попадают женщины, у которых есть деформации в полости матки, вызванные врождёнными либо приобретенными патологиями (к числу таких относится миома матки). Генетические заболевания также влияют на развитие данного недуга. Велика вероятность возникновение патологии и у женщин с отягощённым анамнезом гинекологического плана, к списку таких пациенток можно отнести женщин с частыми нарушениями циклов менструации, со сниженным уровнем прогестерона в крови, имеющих гипоменструальный синдром. При развитии общего гормонального дисбаланса, предрасполагающего к секреторным и пролиферативным нарушениям эндометрия, также появляется риск предлежания плаценты.
Этиология предлежания плаценты частично относится ко всем заболеваниям, которые вызывают застойные процессы в малом тазу, даже таких, как заболевания почек или сердца. Но причина может заключаться не только в проблемах репродуктивной системы матери. Иногда плод отстаёт в развитии, не добирается ко дну матки, прикрепляется сразу возле входа в матку, рядом с малым зевом.
Статистика гласит о том, что повторно рожающие женщины подвержены риску возникновения предлежания плаценты на 30% больше, чем те женщины, у которых беременность первая. Возраст женщины также играет достаточно важную роль. Женщины, которые впервые беременеют после тридцати пяти лет, часто попадают в зону риска развития патологических предлежаний плаценты.
Печень при нормальной беременности
При нормально протекающей беременности печень и селезенка вернее их размеры, остаются в пределах нормы. У части временных (около 60%) на 2–5 месяце беременности могут появляться пальмарная эритема и телеангиэктазии на коже груди, лица, шеи, рук, что обусловлено гиперэстрогенемией. Эти кожные проявления исчезают в течение первых двух месяцев после родов.
Беременности свойственен слабый холестаз, который связывается с влиянием эстрогенов. Он проявляется повышением содержания желчных кислот в сыворотке крови и замедлением экскреции бромсульфалена. Отмечается повышение щелочной фосфатазы (не более чем в 2-4 раза выше нормы) преимущественно за счет плацентарной фракции, которая в конце беременности составляет около 50% от общего уровня ЩФ сыворотки крови. Характерно повышение уровней холестерина (в 1,5-2 раза), триглицеридов (в 3 раза), а- и в-липопротеидов, фосфолипидов. перечисленные выше отклонения имеют наибольшую выраженность в третьем триместре, нарастая концу беременности. Уровень сывороточного билирубина, как правило, не изменяется, редко отмечается небольшое его повышение (не более чем 2 раза) в различные сроки беременности. Отмечается некоторое снижение уровней общего белка, альбуминов 20% от нормы, что объясняется простым разведением при увеличении объема циркулирующей крови, достигающего максимальных значении в конце второго и начале третьего триместра. Уровень у-глобулинов не изменяется или незначительно снижается. В то же время синтез некоторых белков в печени увеличивается во время беременности, что отражается в повышении уровней а- и в-глобулинов, церулоплазмина, трансферрина, фибриногена, некоторых факторов свертывания. Уровни у-глютамилтранспептидазы (у-ГТ), а также сывороточных аминотрансфераз в норме не изменяются. Нормализация измененных во время беременности биохимических показателей происходит в первые 4-6 недель после родов.
При физиологической беременности наблюдается повышение объема циркулирующей крови и увеличение сердечного выброса. Чрезвычайно важным является увеличение портального венозного давления, что связано с увеличением объема циркулирующей крови, а также с ростом беременной матки и повышением внутрибрюшного давления.
Кроме того, беременная матка, особенно в положении на спине, может сдавливать нижнюю полую вену, в результате чего увеличивается кровоток через систему v.azygos и возможно транзиторное расширение вен пищевода у здоровых беременных. Максимальное увеличение портального венозного давления наблюдается в конце второго – начале третьего триместра беременности, а также во втором периоде родов.
Гистологическое исследование печени у беременных не выявляет каких-либо патологических изменений. Возможны неспецифические изменения, выражающиеся в небольшом повышении содержания гликогена, жировых вакуолей в гепатоцитах.
Поражения печени, обусловленные патологией беременности
Лечение предлежания плаценты
Решающим фактором, определяющим тактику ведения беременности, является наличие или отсутствие кровотечения .
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств :
- времени возникновения кровотечения (во время беременности, в родах) и его интенсивности;
- вида предлежания плаценты;
- срока беременности;
- состояния родовых путей (степень раскрытия шейки матки);
- положения и состояния плода;
- общего состояния беременной (роженицы);
- состояния гемостаза.
При отсутствии кровянистых выделений в первой половине беременности женщина может находиться под амбулаторным наблюдением. Необходимо соблюдать определённый режим: исключить физическую нагрузку, стрессовые ситуации, поездки, половую жизнь. Беременная должна чётко знать, что при появлении кровянистых выделений необходима срочная госпитализация в стационар .
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
- Назначают строгий постельный режим, а также препараты, нормализующие сократительную деятельность матки (спазмолитики, β-адреномиметики, магния сульфат).
- Проводят лечение плодово-плацентарной недостаточности и анемии (препараты железа, поливитамины).
- По показаниям проводят переливание эритроцитной массы, свежезамороженной плазмы .
- Одновременно назначаются дезагреганты (препараты, препятствующие тромбообразованию), препараты, укрепляющие сосудистую стенку.
- Если нет уверенности в продлении срока беременности до 36 недель, то для профилактики развития синдрома дыхательных расстройств у ребёнка после родов беременным показано введение глюкокортикоидов (гормональных противовоспалительных средств).
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
- начавшееся кровотечение при полном предлежании плаценты;
- одномоментное массивное кровотечение, угрожающее жизни беременной, несмотря на срок беременности и состояние плода (плод нежизнеспособен или мертвый);
- повторяющиеся кровотечения;
- небольшие кровопотери в сочетании с анемией и снижением артериального давления .
Показания к плановому кесареву сечению:
- Полное предлежание плаценты является абсолютным показанием. В этом случае внутренний зев шейки матки полностью перекрыт плацентой, поэтому естественные роды невозможны. Кроме того, с началом родовой деятельности плацента будет прогрессивно отслаиваться, а кровотечение усиливаться. Такое состояние угрожает жизни роженицы и плода .
- Неполное предлежание плаценты, осложнённое сопутствующей патологией :
- неправильное положение плода (поперечное, тазовое, косое);
- узкий таз;
- рубец на матке;
- многоплодная беременность;
- выраженное многоводие;
- возраст первородящей и т. д.
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
- плод находится в головном предлежании;
- кровотечение отсутствует или остановилось после вскрытия плодного пузыря;
- отсутствует сопутствующая акушерская патология;
- шейка матки зрелая;
- родовая деятельность хорошая.
Однако чаще всего в случае предлежания плаценты акушеры выбирают оперативное родоразрешение. Кесарево сечение используется с частотой 70-80 % при данной патологии .
В раннем послеродовом периоде кровотечение также может возобновиться из-за нарушения процессов отделения плаценты, снижения сократительной способности матки и повреждения сосудистой сети шейки матки .
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Функции плаценты
Плацента формирует гематоплацентарный барьер, который морфологически представлен слоем клеток эндотелия сосудов плода, их базальной мембраной, слоем рыхлой перикапиллярной соединительной ткани, базальной мембраной трофобласта, слоями цитотрофобласта и синцитиотрофобласта. Сосуды плода, разветвляясь в плаценте до мельчайших капилляров, образуют (вместе с поддерживающими тканями) ворсины хориона, которые погружены в лакуны, наполненные материнской кровью. Он обуславливает следующие функции плаценты.
Газообменная функция плаценты
Кислород из крови матери проникает в кровь плода по простым законам диффузии, в обратном направлении транспортируется углекислый газ.
Трофическая и выделительная функция плаценты
Через плаценту плод получает воду, электролиты, питательные и минеральные вещества, витамины; также плацента участвует в удалении метаболитов (мочевины, креатина, креатинина) посредством активного и пассивного транспорта;
Гормональная функция плаценты
Плацента играет роль эндокринной железы: в ней образуются хорионический гонадотропин, поддерживающий функциональную активность плаценты и стимулирующий выработку больших количеств прогестерона жёлтым телом; плацентарный лактоген, играющий важную роль в созревании и развитии молочных желез во время беременности и в их подготовке к лактации; пролактин, отвечающий за лактацию; прогестерон, стимулирующий рост эндометрия и предотвращающий выход новых яйцеклеток; эстрогены, которые вызывают гипертрофию эндометрия. Кроме того, плацента способна секретировать тестостерон, серотонин, релаксин и другие гормоны.
Защитная функция плаценты
Плацента обладает иммунными свойствами — пропускает к плоду антитела матери, тем самым обеспечивая иммунологическую защиту. Часть антител проходят через плаценту, обеспечивая защиту плода. Плацента играет роль в регуляции и развитии иммунной системы матери и плода. В то же время она предупреждает возникновение иммунного конфликта между организмами матери и ребёнка — иммунные клетки матери, распознав чужеродный объект, могли бы вызвать отторжение плода. Синцитий поглощает некоторые вещества, циркулирующие в материнской крови, и препятствует их поступлению в кровь плода. Однако плацента не защищает плод от некоторых наркотических веществ, лекарств, алкоголя, никотина и вирусов.
Трофобласт
В начале второго месяца эмбриогенеза трофобласт имеет большое количество вторичных и третичных ворсинок, которые придают ему лучистый вид. Ворсинки погружены в мезодерму хорионической пластинки, а на периферии прикрепляются к материнской децидуальной оболочке с помощью внешнего слоя цитотрофобласта. Поверхность ворсинки покрыта синцитием, лежащим на одном слое клеток цитотрофобласта, покрывающего сердцевину ворсинки, образованную васкуляризированной мезодермой. Капиллярная система сердцевины стволовых ворсинок вступает в контакт с капиллярами хорионический пластинки и соединительной ножки, давая начало внезародышевой сосудистой системе.
В течение следующих месяцев от стволовых ворсинок отрастают многочисленные мелкие веточки в окружающие лакунарные и межворсинчатые пространства. Сначала эти ворсинки примитивные, но до начала четвертого месяца клетки цитотофобласта и некоторые соединительнотканные клетки исчезают. Таким образом, материнскую и плодовую сосудистую систему разграничивают только синцитий и эндотелиальная стенка кровеносных сосудов ворсинок хориона.
Синцитий может утончаться, и большие его сегменты с несколькими ядрами отрываются, попадают в межворсинчатые кровяные лакуны. Такие обломки — синцитиальные узлы — попадают в материнскую сосудистую систему и конечно дегенерируют, не оказывая никаких симптомов. Исчезновение клеток цитотрофобласта начинается от меньших ворсинок и переходит на большие. Хотя некоторые элементы цитотрофобласта остаются в больших ворсинках, они не участвуют в обмене веществ между материнской и плодовой системами кровообращения.
Почему экстракт плаценты работает?
В 2010 году проводились исследования свойств экстракта плаценты человека как средства для заживления ран, ожогов, хронических язв и дефектов кожи (Hong et al. 2010).
Было установлено, что гематоксилин и эозин (H и E), трансформирующий фактор роста бета (TGF-бета), сосудистый эндотелиальный фактор роста (VEGF) и CD31 показали значительное увеличение в клетках кожи. А введение экстракта плаценты непосредственно в рану способствовало ее ускоренному заживлению. Подобные исследования проводились в разных странах, в том числе и в России (исследования в области терапии рубцовых изменений кожи).
В совсем недавнем исследовании (февраль 2018-го) протестировали эффект от использования экстракта плаценты человека (HPE) на образцах кожных лоскутов (см. Jung Woo Kwon et al. 2018). Они тоже зарегистрировали увеличение активности факторов роста, что привело к быстрой регенерации ткани. Так, через семь дней после операции в обработанных образцах значительно уменьшились некротические области. Иммуногистохимия выявила более многочисленные сосудистые эндотелиальные фактор-положительные клетки, HPE значительно ингибировал апоптоз и обладал антиоксидантными свойствами.
викторина
1. Почему млекопитающих, таких как собаки, кошки и люди, называют «плацентарными млекопитающими»?A. Потому что плацента является эволюционным приспособление мы все разделяем, а монотремы, сумчатые и не млекопитающие – нет.B. Потому что у всех плацентарных млекопитающих есть плаценты, в то время как только у некоторых не млекопитающих есть плаценты.C. Оба вышеперечисленных.
Ответ на вопрос № 1
верно. Только плацентарные млекопитающие имеют полностью развитые плаценты, в то время как не млекопитающие и более старые линии млекопитающих, такие как одноплодные и сумчатые, не имеют.
2. Что из следующего верно для плацентарной системы фильтрации?A. Он способен отфильтровывать все болезни и токсины, защищая плод.B. Он пропускает питательные вещества и кислород, питая плод.C. Он способен отфильтровывать некоторые болезни и токсины, но не все из них.D. И B, и C.
Ответ на вопрос № 2
D верно. Плацента пропускает питательные вещества, кислород и другие полезные вещества от матери к плоду. Он отсеивает некоторые бактерии и токсины, но, к сожалению, не способен отсеять их все. Вот почему беременным женщинам рекомендуется избегать потенциальных источников токсинов и болезней.
3. Что из следующего НЕ верно для плаценты анатомия ?A. Он содержит много кровеносных сосудов как от матери, так и от плода.B. Он состоит из ткани матери и плода.C. Это позволяет крови матери течь в плод, питая его.D. Ни один из вышеперечисленных.
Ответ на вопрос № 3
С верно. Плацента разделяет кровоснабжение матери и плода, чтобы иммунная система матери не атаковала клетки крови плода. Тем не менее, он позволяет обмениваться некоторыми веществами, такими как питательные вещества, газы и антитела.
Определение плаценты
Плацента является орган который отвечает за питание и защиту плод во время беременности. Он уникален тем, что является временным органом; он растет вместе с плодом во время беременности, а затем удаляется вместе с плодом при рождении. Плаценту также иногда называют «последействием», так как она выводится через влагалище после родов.
Плацента выполняет множество функций для поддержки развития плода, в том числе способствует кровь поток, газообмен, удаление отходов и служение защитным барьером для плода от любых инфекций, которые мать испытывает во время беременности.
Плацента уникальна тем, что является органом, который возникает из ткань двух генетически отличных организмов; часть плаценты развивается из ткани маточной стенки матери, а другая часть развивается из собственной ткани плода. После бластоциста который развивается в плод, вступает в контакт со стенкой матки, бластоциста и материнская ткань растут вместе, образуя единый взаимодействующий орган, который связывает их вместе.
Млекопитающих, которые рожают живых, полностью развитых детенышей, а не откладывают яйца или несут недоразвитых потомков в мешочках, часто называют «плацентарными млекопитающими». Эволюция плаценты является одной из основных характеристик, общих для всех млекопитающих, за исключением сумчатых и млекопитающих, откладывающих яйца, таких как утконос.
Некоторые сумчатые – близкие родственники плацентарных млекопитающих, таких как кошки, собаки и люди – имеют примитивную плаценту, в которой кровеносные сосуды растут по всем защитным мембранам, окружающим эмбрион, Возможно, что известные нам плаценты произошли от похожих примитивных структур у общего предка сумчатых и плацентарных млекопитающих.
Беременность, при которой плацента не развивается должным образом, обычно выкидыш. Это может происходить либо из-за проблем с развитием маточной ткани матери, либо из-за проблем с развитием плацентарной ткани плода. Плоды, которые страдают от хромосомных проблем, могут быть неспособны сформировать надлежащую плаценту и могут выкидыш, чаще всего в первом триместре.
Многие животные и некоторые человеческие культуры практикуют поедание плаценты после ее доставки. Ученые разделились во мнении, является ли это хорошей идеей для людей. Некоторые говорят, что он может содержать ценные питательные вещества и даже гормональные компоненты, которые могут помочь матери после беременности; другие говорят, что эта практика может нести риск распространения инфекционных заболеваний, и что у людей не было доказано никаких преимуществ употребления плаценты.
Профилактика и прогноз гиперплазии плаценты
Чтобы четко определить, какие меры смогут обеспечить профилактику гиперплазии плаценты, вернитесь к списку причин данной патологии. В общем, что-то можно предпринять при анемии и инфекцияях (и то не при всех). Поэтому врачи советуют планировать пополнение в семье и готовить организм заранее, в том числе, пройдя предварительное обследование. Тогда можно будет предупредить многие осложнения беременности.
А прогноз гиперплазии плаценты зависит от этиологии и степени негативных последствий утолщения детского места для развития будущего ребенка. Когда все предпринятые меры дали положительный эффект, то рождению ребенка, в принципе, ничто не должно помешать. Но тяжелая фетоплацентарная недостаточность может потребовать проведения кесарева сечения на сроке не менее 37-ми недель.
Самостоятельно гиперплазия плаценты не может быть ни выявлена, ни вылечена, поэтому послушайте совет: не затягивайте с постановкой на учет в женской консультации.
Изменения в строении плаценты
Нормальная плацента имеет дольчатое строение, она разделена примерно на 15-20 долек равного размера и объема. Каждая из долек формируется из ворсин и особой ткани, которая находится между ними, а сами дольки отделены друг от друга перегородками, однако, не полными. Если происходят изменения в формировании плаценты, могут возникать новые варианты строения долек. Так, плацента может быть двухдольной, состоящей из двух равных частей, которые связаны межу собой особой плацентарной тканью, может формироваться также двойная или тройная плацента, к одной из частей будет присоединена пуповина. Также у обычной плаценты может быть сформирована небольшая добавочная долька. Еще реже может возникать так называемая «окончатая» плацента, у которой есть участки, покрытые оболочкой и напоминающие окошки.
Причин для подобных отклонений в строении плаценты может быть множество. Чаще всего это генетически заложенное строение, либо следствие проблем со слизистой матки. Профилактикой подобных проблем с плацентой может быть активное лечение воспалительных процессов в полости матки еще до беременности, в период планирования. Хотя отклонения в строении плаценты не столь сильно влияют на ребенка при беременности, и практически никогда не влияют на его развитие. А вот в родах такая плацента может причинить много хлопот врачам – такая плацента может очень трудно отделяться от стенки матки после рождения крохи. В некоторых случаях отделение плаценты требует ручного контроля матки под наркозом. Лечения аномального строения плаценты при беременности не требуется, но вот в родах нужно обязательно напомнить об этом врачу, чтобы все части плаценты были рождены, и не осталось кусочков плаценты в матке. Это опасно кровотечениями и инфекцией.
Амнион, пупочный канатик и амниотическая жидкость
Зона контакта между амнионом и зародышевой эктодермой (амниоэктодермальное сообщения) имеет овальную форму и получила название первичного пупочного кольца. На пятой неделе развития через это кольцо проходят следующие структуры:
1) связующий стебелек, содержащий алантоис и пупочные сосуды, которые представлены двумя артериями и одной веной;
2) желточный стебелек (яичный пролив), который сопровождается желточными сосудами;
3) канал, соединяющий внутризародышевую и внезародышевую полость. Желточный мешок локализуется в хорионической полости, т.е. в пространстве между амнионом и хорионической пластинкой.
В течение дальнейшего развития амниотическая полость быстро увеличивается за счет хорионический полости, и амнион окружает соединительную ножку и пролив желточного мешка, соединяя их и образуя первичный пупочный канатик. В дистальной части первичный пупочный канатик содержит желтковую пролив и пупочные сосуды, а в проксимальной — петли кишки и остатки аллантоиса.
Желточный мешок содержится в хорионический полости и сообщается с пупочным канатиком своим протоком. В конце третьего месяца амнион расширяется так, что вступает в контакт с хорионом, и хорионического полость облитерируется. Желточный мешок также облитерируется. Полость живота тогда становится недостаточной для кишечных петель, которые развиваются и некоторые из них в составе пупочного канатика выталкиваются в внезародышевое пространство. Эти вытолкнутые петли кишки формируют физиологическую пупочную грыжу. В конце 3-го месяца развития кишечные петли втягиваются в тело плода, а полость в пупочного канатика заростает.
После облитерации желточного протока и аллантоиса в пупочного канатика остаются только пупочные сосуды, окруженные вартоновой студней— специализированным типом соединительной ткани с высоким содержанием протеогликанов, которая функционирует как защитное окружение для сосудов пупочного канатика. Стинкы пупочных артерий имеют много мышечных и эластичных волокон, которые способствуют быстрому сужению и сокращению пупочных сосудов после перевязки пупочного канатика.
Амниотическая полость заполнена прозрачной водянистой жидкостью (амниотической жидкостью), которую частично производят амниотические клетки и которая первично происходит из материнской крови. Количество жидкости возрастает с 30 мл на 10-й неделе беременности до 350 мл — на 20-м и 800-1000 мл — на 37-й неделе. Амниотическая жидкость позволяет эмбриону двигаться и смягчает толчки, отделяет плод от амниона. Полный объем амниотической жидкости возобновляется каждые 3 часа. С начала 5-го месяца плод начинает заглатывать амниотическую жидкость: он выпивает около 400 мл амниотической жидкости в сутки, что составляет половину ее общего количества. С 5-го месяца в состав амниотической жидкости присоединяется моча плода, которая содержит преимущественно воду (конечные продукты метаболизма удаляются плацентой). Во время родов амниотическая оболочка формирует гидростатическое клин, который способствует расширению цервикального канала.
Клинические корреляции
Аномалии пупочного канатика. При рождении ребенка пупочный канатик имеет диаметр около 2 см и длину 50-60 см. Он извитую форму и может образовывать псевдоузлы. При увеличении своей длины пупочный канатик может охватывать шею плода, без неблагоприятных последствий, а очень короткий пупочный канатик может вызвать преждевременное отслоение плаценты во время родов. В норме пупочный канатик имеет 2 артерии и 1 вену. В 1 из 200 новорожденных присутствует только 1 артерия, причем 20% таких детей могут иметь пороки сердечно-сосудистой системы. Артерия пупочного канатика или не образуется (агенезия), или дегенерируют на ранних стадиях развития.
Амниотические перетяжки. Редко разрывы амниона в ранние сроки беременности могут привести к образованию амниотических перетяжек, которые охватывают части плода: конечности, пальцы рук. Это вызывает ампутации, кольцевые сужения, черепно-лицевые деформации.
Гипоплазия плаценты
Уменьшение размеров или утоньшение плаценты на медицинском языке носит название «гипоплазия плаценты». Этого диагноза не стоит пугаться, т.к. он встречается достаточно часто. На плод влияет только существенное уменьшение диаметра и толщины плаценты.
Существенно уменьшенная плацента, маленькое детское место, встречается нечасто. Такой диагноз ставится, если уменьшение размеров существенно по сравнению с нижней границей нормы для размера плаценты в данном сроке беременности. Причины этого вида патологии пока не выяснены, но по данным статистики, обычно маленькая плацента сопряжена с развитием тяжелых генетических отклонений у плода.
Хотелось бы сразу сделать оговорку, что диагноз «гипоплазия плаценты» не ставится по данным одного УЗИ, он может быть выставлен только в результате длительного наблюдения за беременной. Кроме того, всегда стоит помнить и о том, что могут существовать индивидуальные отклонения размеров плаценты от стандартных, общепринятых нормальных величин, которые не будут считаться патологией для каждой конкретной беременной женщины в каждую ее беременность. Так, для маленькой и субтильной женщины плацента по размерам должна быть меньше, чем для крупной и рослой. Кроме того, нет стопроцентного доказательства зависимости гипоплазии плаценты и наличия генетических нарушений у плода. Но при постановке диагноза «гипоплазия плаценты», родителям будет рекомендовано прохождение медико-генетического консультирования.
В течение беременности может происходить вторичное уменьшение плаценты по размерам, которое может быть связано с воздействием различных неблагоприятных факторов во время вынашивания малыша. Это могут быть хронические стрессы или голодание, употребление алкоголя или курение, наркомания. Также причинами недоразвития плаценты во время беременности могут стать гипертония у матери, резкое обострение хронической патологии, или развитие во время беременности некоторых острых инфекций. Но на первых местах при недоразвитии плаценты стоит гестоз с развитием сильных отеков, повышенным давлением и появлением белка в моче.
Случаются изменения в толщине плаценты. Истонченной считается плацента, которая имеет недостаточную массу при вполне нормальных для ее сроков размерах. Зачастую такие тонкие плаценты встречаются при врожденных пороках плода, и дети рождаются с проявлениями фето-плацентарной недостаточности, что дает серьезные проблемы со здоровьем новорожденного. Но в отличие от первично гипоплазированной плаценты такие дети не ассоциируются с рисками развития слабоумия.
Иногда образуется пленчатая плацента – она очень широкая и очень тонкая, имеет размеры до 40 см в диаметре, практически в два раза больше, чем в норме. Обычно причиной развития подобной проблемы является хронический воспалительный процесс в эндометрии, что приводит к дистрофии (истощению) эндометрия.