Пупочная грыжа
Содержание:
Лечение пупочной грыжи
Выбор методики терапии зависит от возраста пациента, его общего состояния, размеров грыжи. У детей до 7 лет выпячивание может исчезнуть само по себе, поэтому в этом случае показана выжидательная тактика, без радикальных мер.
Если грыжа пупочного кольца сохраняется после достижения ребенком возраста 7 лет, а также если выпячивание диагностируется у взрослого, то единственным методом лечения является операция.
Лечение пупочной грыжи без операции может быть назначено при наличии противопоказаний к оперативному вмешательству:
- беременность пациентки;
- некоторые острые соматические заболевания;
- иммунодефицит;
- периоды обострения хронических патологий;
- некоторые заболевания ССС и органов дыхания.
В этом случае пациентам показано ношение бандажа грыжевого, ограничение нагрузок, укрепление пресса и другие манипуляции, направленные на то, чтобы максимально восстановить нормальное состояние брюшной полости и улучшить качество жизни пациента.
При пупочной грыже важно правильно питаться. Это облегчит симптомы заболевания и повысит эффективность проводимой терапии
При составлении рациона питания пациент должен придерживаться следующих правил:
- дробное питание (пищу следует принимать часто, но небольшими порциями);
- исключение острой, жареной, консервированной пищи, сладостей;
- отказ от употребления крепкого чая и кофе, алкоголя.
После проведения оперативного вмешательства правила питания таковы:
- в рационе должно быть достаточное количество белковой пищи;
- в течение нескольких дней после окончания операции нужно употреблять пищу, которая не вызывает образования запоров;
- из рациона нужно исключить острую, копченую и маринованную пищу.
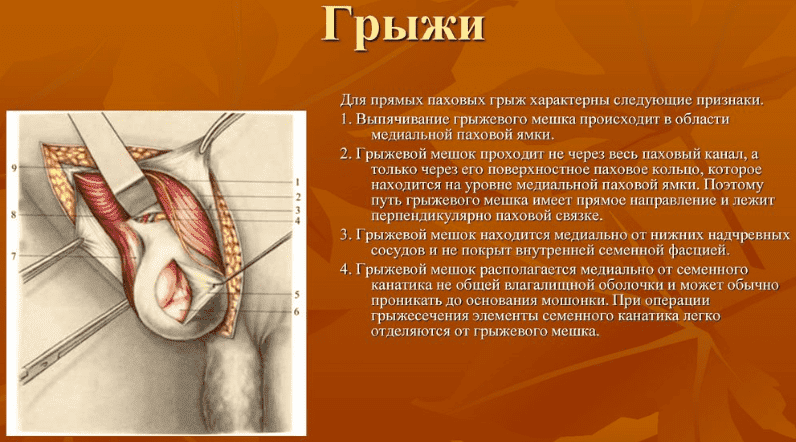
Операция по удалению грыжи может проводиться при помощи лапароскопии или открытым доступом. Для удаления грыжи в области пупка часто используют традиционную методику, суть которой заключается в использовании местных тканей для пластики (натяжной метод) или имплантов (не натяжной метод).
При натяжной пластике устранение грыжевого выпячивания передней брюшной стенки проводят путем сшивания мышц и наложения специальной сухожильной пластинки из эластических и коллагеновых волокон. Проведение операции по данной методике показано при небольшом размере пупочной грыжи и отсутствии у пациента ожирения.
После удаления пупочной грыжи следует минимум на три месяца исключить любые нагрузки. Это необходимо для того, чтобы не разошлись швы, и не наступил рецидив заболевания.
При не натяжной пластике используют синтетические импланты, грыжу закрывают при помощи специальной гипоаллергенной сетки. Через некоторое время после операции в имплант прорастают собственные ткани пациента.
Установка импланта может быть произведена двумя методами. В первом случае имплант размещают непосредственно под кожей, над апоневрозом. Такой метод обычно проводится при оперировании пожилых пациентов или в случае, если человек может себе позволить в течение длительного времени не возвращаться к активному образу жизни.
Во втором случае имплант помещают под пупочным кольцом. Данная методика более предпочтительна и требует меньшего времени на реабилитацию, что крайне ценно для человека трудоспособного возраста, которому необходимо как можно скорее вернуться к работе.
Малоинвазивные операции проводятся при помощи лапароскопии, когда делается небольшой прокол и вводится специальная видеокамера, при помощи которой хирург отслеживает ход операции.
Реабилитационный период короткий и не превышает 14 дней. Рецидивы возникают крайне редко. К преимуществам лапароскопической операции при выпячивании пупка относят минимальный травматизм, практически полное отсутствие рецидивов грыжи, короткий восстановительный период.
Чтобы не разошлись швы в течение нескольких дней после операции необходимо соблюдать постельный режим. При наличии показаний пациенту назначают курсы физиотерапии, обезболивающие препараты, антибиотики.
После операции и успешного реабилитационного периода пациент должен в течение нескольких лет периодически проходить обследование. Это необходимо для ранней диагностики возможных рецидивов.
Лечение пупочной грыжи
Время и способ лечения назначает врач-хирург, учитывая состояние и течение заболевания, наличие индивидуальных противопоказаний в анамнезе, а также ряд других факторов. В зависимости от состояния пациента, может быть назначена:
Натяжная герниопластика
Натяжная герниопластика, выполняемая по методу Сапежко и Мейо, с использованием местных тканей. В случае пациентов, страдающих ожирением, производится удаление избыточной жировой ткани. Классическая методика, требующая длительной реабилитации и ношения бандажа.
Пластика сетчатыми имплантами
В основе которых инертные к внутренним тканям «заплатки», помещаемые хирургом под пупочным кольцом или слоем кожи.Применяемая в нашей клинике современная методика, предусматривающая минимальный период реабилитации и без необходимости ношения бандажа.
В зависимости от индивидуальных показаний, хирургическое вмешательство производится традиционным образом, и использованием общей анестезии или лапароскопическим, подсматривающим местную анестезию и минимальную область хирургического воздействия.
Уже после операции вы сможете двигаться, постепенно усиливая физические нагрузки. Период реабилитации составляет 10-14 дней, после чего уже можно приступать к спортивным тренировкам, исключающим силовые упражнения и подъем тяжести. Для ускорения реабилитации рекомендуется носить специальный бандаж, уменьшающий давление на швы, что способствует их быстрому заживлению.
Популярные вопросы
1. Какую профилактику нужно соблюдать во время беременности, чтобы не допустить возникновения патологии?
Беременность — это время, когда нагрузка на мышцы живота увеличивается многократно. Частой патологией является выход внутренних органов за пределы брюшной стенки, из-за чего возникает грыжевое выпячивание в районе живота. Это состояние способно негативно сказаться как на внутриутробном развитии плода, так и на здоровье будущей мамы.
Для профилактики этого заболевания рекомендуется ношение подобранного врачом специального бандажа. Нарушение нормальной работы кишечника приводит к запорам, которые могут спровоцировать болезнь. Обязательно нужно включить в рацион крупы, растительную пищу и кисломолочные продукты. Исключить все физические нагрузки, кроме специальной лечебной гимнастики.
2. Врач посоветовал не оперировать грыжу ребенку 2,5 г. Не опасно ли это?
Врач принял совершенно верное решение, так как до 5 лет существует возможность самостоятельного устранения грыжевого дефекта. Такие случаи у детей были неоднократно зафиксированы. В таком возрасте крайне редко возникают защемления, поэтому рекомендуется только наблюдение.
Для лечения патологии в детском возрасте назначается лечебная гимнастика, массаж пупочного кольца и общеукрепляющие терапевтические мероприятия. Нужно обеспечить ребенку физическую активность, следить за регулярным опорожнением кишечника и обеспечить правильный режим питания. Вовремя лечите все простудные заболевания, особенно те, которые сопровождаются сильным кашлем. Обязательно наблюдение у детского хирурга или педиатра.
3. У ребенка 5 лет обнаружено грыжевое выпячивание. Можно ли ему заниматься спортом?
Зависит от размера образования и вида спорта. Обычно в этом возрасте рекомендуется оперативное лечение. Сильные физические нагрузки могут привести к увеличению грыжи или ущемлению грыжевого мешка. Запрещено поднятие тяжелых предметов и любые упражнения на пресс.
Однако этот вопрос решается детским хирургом индивидуально, после осмотра и проведения ряда диагностических процедур. Иногда врач может отложить операцию до 6-7 лет и назначить адекватную физическую активность. Например, рекомендуется плавание или спортивная ходьба. Лучше исключить виды спорта, где возможны травмы живота.
Является ли диагноз мегауретера срочным показанием к операции?
Диагноз мегауретера в большинстве случаев не является срочным показанием для хирургического лечения, поэтому есть время, чтобы свести воедино все результаты исследований, верифицировать диагноз и определиться с лечением. Исключение составляют наиболее тяжелые формы мегауретера, осложненные острым пиелонефритом или почечной недостаточностью, требующие срочных действий (5-10% от общего числа больных).
У детей первого года жизни обоснованные показания к операциям ставятся, как правило, лишь в результате наблюдения и оценки, происходящих с течением времени изменений (динамики процесса). Оценка динамики выполняется при стандартных (!) УЗИ с наполненным и пустым мочевым пузырем, каждые 2 – 3 месяца.
Почему нам доверяют и выбирают клинику ЦЭЛТ?
Потому что мы можем предложить оперативное лечение в условиях стационара дневного пребывания, без длительной госпитализации. Маленький пациент находится в клинике вместе с родителем, что обеспечивает психологический комфорт и для ребенка, и для родителей.
Состояние комфорта сопутствует нашим пациентам с момента предоперационной подготовки. Мы не требуем голодного промежутка перед операцией, ведь утренний голод переносится детьми порой очень тяжело. Профессионализм наших анестезиологов позволяет разрешить ребенку легкий завтрак. Перед операцией пациенту дается премедикация (препарат для подготовки к наркозу) в виде приятной на вкус микстуры, т.е. ребенок в сознании не получает ни одной внутримышечной или внутривенной инъекции.
Почему возникает ДПМ?
О факторах риска информации немного. Диастазу передних мышц живота покорны все возрасты и оба пола. Обычно ДПМ возникает от сочетания двух причин: слабости передней стенки живота и высокого внутрибрюшного давления. Слабость передней стенки вызывают генетически обусловленные дефекты структуры
или слабость передних мышц живота. Из-за этого ДПМ может возникнуть даже у
У
ДПМ развивается с возрастом, при наборе и резких колебаниях веса или в случае, если они слишком усердствуют на тренировках, выполняя подъемы корпуса, чтобы укрепить свою переднюю стенку. Как правило, ДПМ у мужчин появляется на пятом — шестом десятке, белая линия растягивается выше пупка. ДПМ также встречается у 39% пожилых рожавших женщин, перенесших операцию брюшной полости, и у 52 урогинекологических пациенток в менопаузе. Впрочем, насколько риск диастаза связан с возрастом или этнической принадлежностью, пока неясно. Исследований на эту тему мало, и объемы выборок невелики.
Внутрибрюшное давление зависит от физических нагрузок и позы. Оно возрастает в результате сокращения косых и поперечных мышц при кашле, смехе, мочеиспускании, дефекации и деторождении.
Беременность — безусловный фактор риска развития ДПМ, особенно при
в это время. Во втором триместре беременности он встречается почти у всех и в послеродовой период сохраняется у 35 — 60% женщин. Во время беременности вес матки увеличивается с 40 до 1000 г, а объем — с 4 до 4000 мл. В результате мышцы живота растягиваются, особенно прямая. На 38 неделе беременности
на 115%, изменяется угол их прикрепления к белой линии. Растянутые мышцы слабеют.
Норвежские
наблюдавшие за тремя сотнями первородящих женщин с 21-й недели беременности до 12 месяцев после родов, полагают, что ДПМ чаще развивается у матерей, которые чаще 20 раз в неделю поднимают тяжести. Под «тяжестью» они подразумевают ребенка, которого носят на руках. Другие потенциальные факторы риска: возраст, рост, средний вес до беременности, набор веса во время беременности, вес ребенка при рождении, синдром доброкачественной гипермобильности суставов, а также общие тренировки и специальные упражнения для мышц живота и тазового дна, выполняемые в течение 12 месяцев после родов — на вероятность развития ДПМ не повлияли.
специалисты также не обнаружили связи между ДПМ и возможными факторами риска: индексом массы тела до беременности, весом ребенка при рождении, окружностью живота, поднятием тяжестей, заботой о ребенке и регулярными физическими упражнениями.
Особенности заболевания у детей
Иногда родители замечают проявление небольшой пупочной грыжи у маленьких детей не сразу. Заподозрить развитие заболевания в таких случаях можно по беспокойному и капризному поведению малыша во время натуживания, чихания, кашля и при других нагрузках. Выявить грыжу могут помочь регулярные осмотры у педиатра или детского хирурга.
Лечение неосложненных грыж у детей может быть и консервативным. В таких случаях рекомендуется выполнение специальной гимнастики для укрепления мышц пресса, коррекция рациона, массаж, наложение специальной повязки на пупочное кольцо на 10 дней. Курс ЛФК и массаж детям может проводиться родителями, которые прошли инструктаж у специалиста.
Плановые хирургические операции проводятся по следующим показаниям:
- размер грыжи более 1,5 см;
- присутствуют сильный дискомфорт и боли;
- появление грыжи после 6 месяцев;
- увеличение размеров после возраста 1-2 года;
- неэффективность консервативной терапии до 5 лет;
- хоботообразная грыжа.
Лечение (методы лечения)
Существует несколько видов лечения пупочных грыж:
- Выжидательная техника (под наблюдением врача). Применяется только при лечении грыж в детском возрасте. В возрасте до 5-ти лет грыжа может исчезнуть самопроизвольно. Решение – прибегать к выжидательной технике или более радикальным способам лечения принимает врач на основе размера грыжи, сопутствующих заболеваний ребёнка.
- Ношение бандажа. Не позволяет решить проблему полностью, но минимизирует риски развития патологии. Назначается, если нельзя срочно сделать операцию (например, при поздних сроках беременности).
- Хирургическое лечение. Операции могут быть экстренными и плановыми. К экстренному хирургическому вмешательству прибегают, если грыжевой мешок ущемлён, ярко выражен воспалительный процесс, диагностирована кишечная непроходимость, развилось кровотечение. При экстренном грыжесечении хирурги ориентированы на полостные операции. Реабилитация после таких операций – длительная. Но при ущемлении грыжи врачи борются за жизнь человека, и поэтому применение полостных операций в данном случае оправдано. При плановых операциях хирурги прибегают к лапороскопической герниопластике. Болевые ощущения минимальны. Процесс же восстановления достаточно быстрый.
Хирургические операции могут быть направлены на решение двух задач – иссечение грыж или ушивание грыжевых ворот. Операции, направленные на иссечение грыж, называют грыжеиссечением. Ушивающие операции больше известны как герниопластика.
Какая именно операция назначается пациенту – грыжеиссечение (грыжесечение) или герниопластика, зависит от типа грыжи. При этом наиболее эффективными и безопасными хирургическими техниками при лечении пупочной грыжи считаются грыжесечение без натяжения тканей и пластика с использованием алломатериала из минерального сырья. При помощи операций удаётся провести надёжную фиксацию грыжевых ворот, исключить рецидивы, снизить время на реабилитацию.
В Минске хирургические операции с использованием современных техник грыжесечения, ч том числе с использованием алломатериала активно практикуют в 5-й клинической больнице.
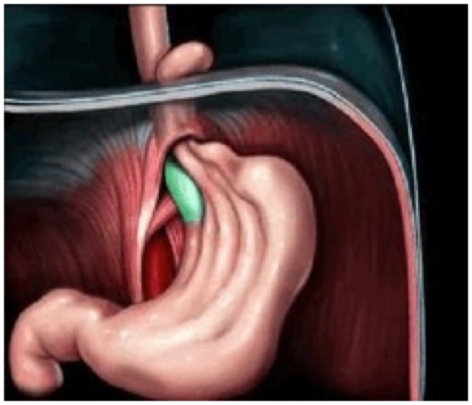
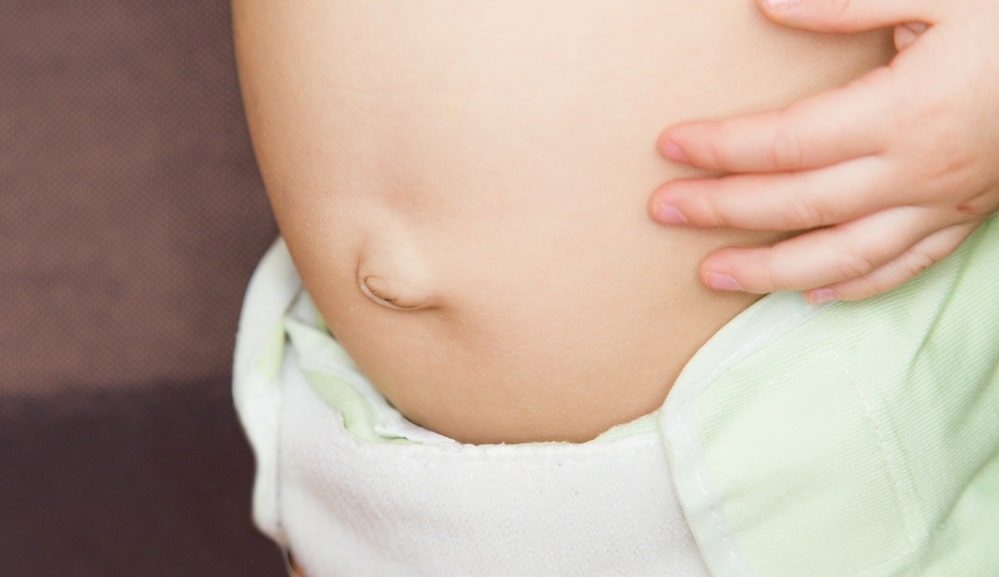
Симптомы
Многих родителей интересует, как выглядит пупочная грыжа у ребенка? Она имеет вид округлого образования в зоне пупка. По форме выпячивание напоминает собой шарик. Грыжа легко вправляется внутрь. Однако вышеописанные признаки характерны, если пупочное кольцо сильно расширено. Если же его расширение не очень большое, то при обычном состоянии ребенка выпячивание незаметно. Его можно обнаружить лишь, когда малыш сильно плачет, смеется или кашляет, т.е. при любом напряжении ребенком животика.
При пупочной грыже у детей симптомы могут быть еще такими. Повышенное беспокойство малыша, особенно при смене погоды. Ребенок капризничает больше, чем все остальные дети. Объясняется это тем, что для него младенческие колики являются более болезненными.
Родителей должны насторожить такие изменения в самочувствии чада: рвота, смена чувствительности в зоне грыжи, а также, если место патологии поменяло цвет и плотность. Эти признаки могут свидетельствовать об ущемлении грыжи. Немедленно следует обратиться к детскому хирургу.
Как выполняется пластика передней брюшной стенки при грыжах в ЦЭЛТ
- БезопасноДоступ к грыже осуществляется небольшим кожным разрезом с последующей его пластикой и наложением косметических внутрикожных швов. Это означает отсутствие необходимости выполнения перевязок в послеоперационном периоде и гарантирует отличный косметический результат.
- БезболезненноВ нашей клинике операция совершенно безболезненна для ребенка, она выполняется под общей анестезией (аппаратно-масочный наркоз), дополненной блокадой области дефекта. Это обеспечивает комфортный послеоперационный период за счет отсутствия болевого синдрома.
- Без стресса для малышаРодители находятся в клинике вместе с ребенком.
Как записаться к хирургу
Вы или детский врач обнаружили характерные признаки пупочной грыжи у ребенка, хотите знать, как лечить заболевание? Вам понадобится помощь хирурга, которую можно получить у нас в клинике. Мы находимся в центральном округе Москвы. Недалеко от станций метро Тверская, Новослободская, Чеховская. Если вам нужен квалифицированный и опытный детский хирург, заполните форму на сайте или запишитесь по телефону +7 (495) 995-00-33.
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Симптомы Пупочной грыжи у детей:
У детей, страдающих пупочной грыжей, нередко встречаются множественные пороки других жизненно важных систем и органов. Возможны и хромосомные аномалии. Наиболее часто выявляются врожденные ортопедические пороки, пороки сердца, пороки развития почек и др. Пупочная грыжа малых размеров нередко сопровождается незаращенным желточным протоком.
Основные симптомы пупочной грыжи
Возможно сочетание пупочной грыжи и трисомии по хромосомам 13 и 18, болезни Дауна. Пупочная грыжа – это составляющая синдрома Беквита-Видеманна, называемого также синдромом OMG (omphalocele-macroglossia-gigantism). Для этого заболевания, кроме пупочной грыжи, характерны (это отражено в названии) большой языка, часто вызывающий затруднение дыхания, а также гигантизм, проявляющийся в большинстве случаев в гигантизме паренхиматозных органов (гиперплазия поджелудочной железы, гепатоспленомегалия). Эти симптомы могут проявляться гипогликемией, очень опасной для новорожденных детей, и гиперинсулинизмом. Более редко выявляется парциальный гигантизм скелета.
В некоторых случаях пупочная грыжа выступает составляющей таких тяжелейших аномалий, как клоакальная экстрофия и пентада Кантрелла. Терапия этих заболеваний осуществляется с большим трудом и на современном этапе имеет неутешительные результаты в большинстве клиник. Именно курабельностью и тяжестью сочетанных патологий условливается степень тяжести состояния больного пупочной грыжей и прогноз на излечение. В то же время, в инвалидизации или танатогенезе пациента главная роль часто отводится не самой пупочной грыже, а генетическим синдромам и сочетанным порокам развития. Вышесказанные факты доказывают необходимость наиболее раннего выявления пупочной грыжи уже в антенатальный период для своевременного решения вопроса: сохранить или прервать беременность.
Как распознать пупочную грыжу?
Визуализация пупочной грыжи возможна при проведении УЗИ уже на 14-й неделе беременности. Очень информативен тест матери на содержание у нее альфа-фетопротеина (АФП). При врожденных пороках развития его содержание повышено. В случае повышения количества АФП нужно тщательно обследовать плод, чтобы выяснить наличие сочетанных врожденных пороков развития. В случае выявления пупочной грыжи вместе с генетическими аномалиями или некурабельными пороками развития будущим родителям возможно порекомендовать прервать беременность.
Рождение ребенка с малой или средней пупочной грыжей может произойти естественным путем, если отсутствуют иные показания для проведения кесарева сечения. В случае больших ГПК метод рождения ребенка выбирается индивидуально в каждом индивидуальном случае. Кесарево сечение целесообразно проводить только в случае опасности разрыва тонких оболочек грыжи.
Эффективный массаж
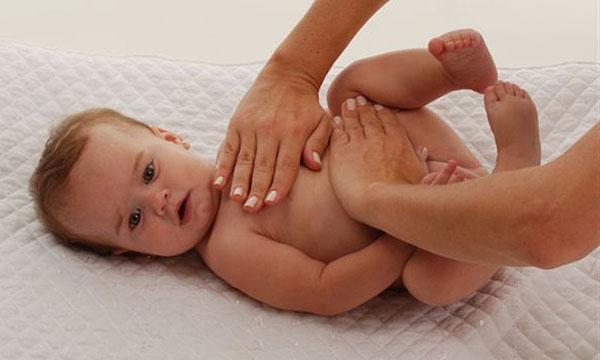
Особой эффективностью отличается массаж, как его делать, можно посмотреть на видео. Все движения должны быть легкими и без физических нагрузок. Надавливания можно производить так:
- по часовой стрелке и против;
- вдоль косых мышц.
Движения можно дополнить растиранием поверхности живота и защипами вокруг пупочного кольца. При этом нужно выполнять успокаивающие поглаживания.
Детский массаж стоит делать в любом случае, независимо от болезни. Через 4 недели после рождения, когда заживет пупочная ранка можно начинать необходимое лечение.
Делать массаж следует при отсутствии воспалительных процессов в области живота.Вот некоторые правила его выполнения:
- Проводить процедуру следует в теплом помещении.
- Массаж следует начинать за полчаса до кормления.
- В день можно выполнять до двух процедур.
- Делать процедуру может только специалист или родители, которые прошли обучение.
- Укладывать малыша необходимо только на твердые поверхности.
Вот вариант для детей до трех лет:
- Сначала выполняются поглаживающие движения по часовой стрелки до 7 раз.
- Массирование от пупка к бокам вдоль косых мышц с легким надавливанием.
- Поглаживание сверху вниз. Сделать 5 повторений.
- Растирание мышц от боков по направлению к пупку.
- Надавливание указательным пальцем вокруг пупка.
- Круговые движения вокруг выпуклости.
При таких движениях происходит сокращение мышц и укрепление тканей вокруг пупочной области.
В дополнение можно делать упражнение велосипед, покачивание на мяче и приседания.
После двух лет грыжа обычно появляется в результате кашля, атрофии мышц и запора. В этом случае рекомендуется ходить с ребенком в бассейн, посещать физиотерапевтические процедуры и делать массаж.
В чем суть операций при мегауретере?
Основной вид выполняемых при мегауретере пластических операций называется реимплантация мочеточника. Смысл операции сводится к отсечению мочеточника от мочевого пузыря выше сужения, и созданию нового соединения (анастомоза), свободно пропускающего мочу сверху вниз и препятствующего забросу мочи (рефлюксу) в почку. Для предотвращения рефлюкса нижнюю часть мочеточника проводят в туннеле под слизистой мочевого пузыря, в результате чего образуется клапан, смыкающийся при заполнении мочевого пузыря. Во время вмешательства в мочеточники и мочевой пузырь устанавливаются дренажные трубочки, обеспечивающие хорошее заживление анастомоза и предотвращающие просачивание мочи через швы. Мочевые дренажи удаляются на 7 –14 сутки послеоперационного периода. Хорошие результаты лечения по нашим данным составляют более 90%.
В особенно тяжелых случаях двухстороннего мегауретера (чаще это вторичный мегауретер), может потребоваться этапное лечение. Первым этапом мочеточник пораженной почки выводится на кожу (уретеростома) для обеспечения свободного оттока мочи, устранения инфекции и максимального восстановления функции почки. При рефлюксирующем гидроуретеронефрозе возможно отведение мочи из мочевого пузыря посредством катетера или путем формирования везикостомы – временного трубчатого канала между мочевым пузырем и кожей.
После максимально возможного восстановления функции почек и тонуса мочеточников обычно выполняется реимплантация мочеточника и закрытие уретеростомы или везикостомы. Обеспечивается беспрепятственный отток мочи из почки, что благоприятно сказывается на ее функции и служит профилактикой обострений пиелонефрита. Кроме того, «разгруженный» мочеточник постепенно сокращается, что позволяет провести второй этап лечения — его реимплантацию.