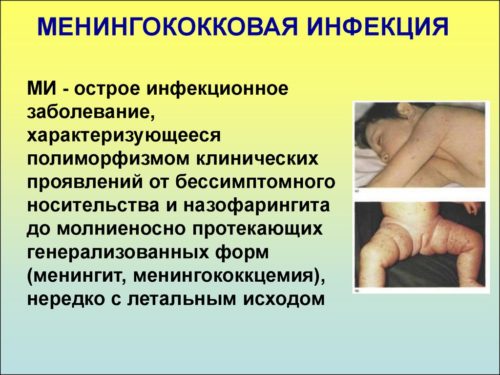
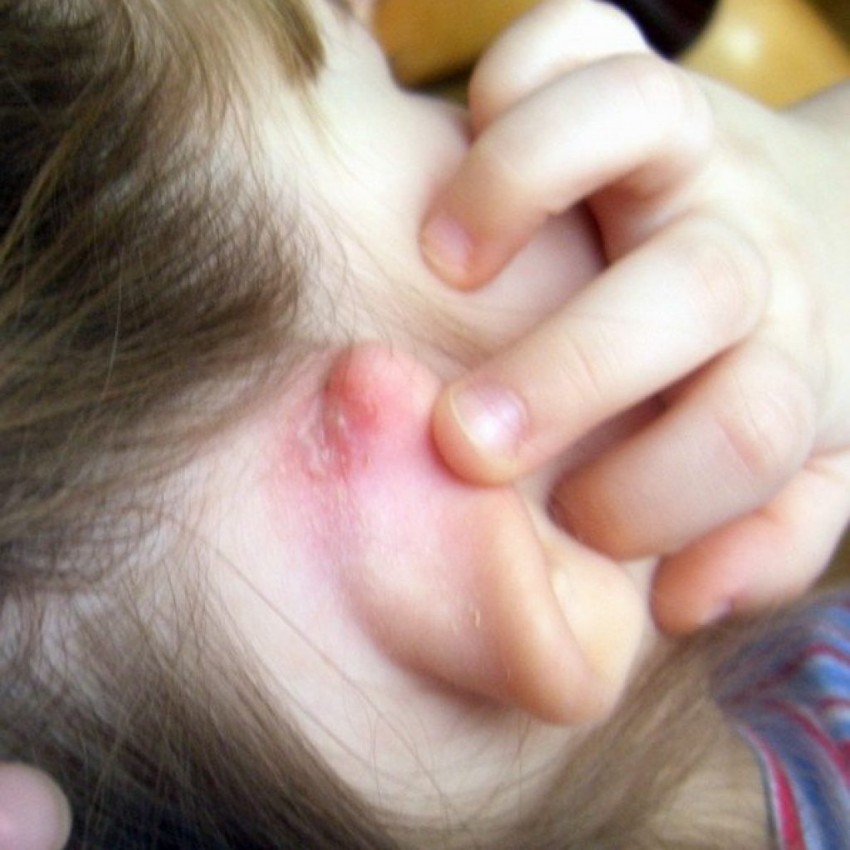
Конъюнктивит у новорожденных детей: причины, симптомы и лечение
Содержание:
Симптомы дакриоаденита
По своему течению дакриоаденит может быть острым или хроническим. Острая форма заболевания встречается достаточно редко и чаще всего наблюдается у детей. При этом острый дакриоаденит никогда не возникает как самостоятельное заболевание, а проявляется как одно из возможных осложнений ангины, гриппа, кишечных и других инфекций. Нередко острое воспаление слезной железы наблюдается на фоне эпидемического паротита. Причем у вакцинированных от свинки детей дакриоаденит может быть единственным симптомом этого инфекционного заболевания.
Процесс достаточно быстро прогрессирует. Боли усиливаются, а отек верхнего века становится таким выраженным, что больной не может открыть глаз. Боли могут быть настолько интенсивными, что пациент не позволяет врачу даже притронуться к пораженной слезной железе. В дальнейшем отек начинает распространяться на височную область, увеличиваются лимфатические узлы в заушной области.
Течение острого дакриоаденита обычно благоприятное. Полное выздоровление наступает в течение двух недель. Но у пациентов со сниженным иммунитетом заболевание может осложниться развитием абсцесса верхнего века или флегмоны, распространяющейся на жировую клетчатку орбитальной области. Это очень опасное осложнение, так как распространенный гнойный процесс может стать причиной менингита или тромбоза кавернозного синуса — заболеваний, способных закончиться летальным исходом.
Хронический дакриоаденит обычно наблюдается на фоне некоторых заболеваний кроветворной системы (алейкемические лимофоаденозы, хронические лимфолейкозы). Также заболевание может иметь туберкулезную и значительно реже сифилитическую этиологию. В очень редких случаях острое воспаление слезной железы переходит в хроническую форму.
Хронический дакриоаденит проявляется образованием в области слезной железы достаточно плотной на ощупь припухлости, которая уходит вглубь орбиты. Кожа над ней остается неизмененной. Если вывернуть верхнее веко, то в его верхненаружном углу можно увидеть небольшое выпячивание, образованное увеличенной пальпебральной частью железы.
Хронический дакриоаденит бывает как односторонним, так и двусторонним. Заболевание обычно протекает без выраженных признаков воспалительного процесса.
Диагностика сифилитического дакриоаденита проводится на основании характерных симптомов хронического воспалительного процесса в слезной железе, положительных серологических реакций и анамнеза.
При туберкулезном дакриоадените в слезной железе образуются небольшие участки обызвествления, которые хорошо видны на рентгенограммах. Помимо этого у многих больных отмечаются и другие симптомы туберкулеза (положительные реакции Манту и Пирке, увеличение шейных лимфатических узлов и т.д.).
Диагностика зуда в глазах
Проводится диагностика довольно просто. Но самостоятельно человеку вряд ли удастся это сделать. Так, больному надо обратиться к врачу, если у него появились плотные, зеленоватые или гнойные выделения из глаз. Чрезмерная боль, усталость, восприимчивость к свету и снижение зрения, требуют немедленной консультации врача.
Физическое диагностирование происходит следующим образом. Сначала врач задает человеку несколько вопросов. Ведь ему нужно знать, как давно это появилась и чем сопровождается. Затем специалист проводит физический осмотр век. Далее необходимо провести несколько тестов и понаблюдать за движением глаза. Затем проверяется реакция зрачков на свет. Ну и наконец, проверка зрения, как человек видит предметы и объекты.
На основании полученных данных и после тщательного осмотра можно ставить диагноз. Обычно это обыкновенная аллергическая реакция или же инфекционная болезнь. В любом случае, назначается лечение.
Заикание
Психологические факторы являются основными в развитии логоневроза. Начало дефектологического нарушения речи обычно приходится на детский возраст (2–6 лет). В это время формируется характер человека, будущая личность, выстраивается иерархия среди сверстников.
Проявляется заикание однообразным повторением звуков, частей слова, инверсией (заменой или перестановкой слов). При этом голосовые связки и лицевые мышцы находятся в напряжении, непроизвольно сокращаются – спазмируют. Человек волнуется, чувствует себя неловко, лицо краснеет.
Психосоматические обоснования данной патологии таковы:
- Страх высказываться. Ребенку не дают выразить свое мнение по любому вопросу, не слушают, его желания взрослые игнорируют, запрещают говорить, даже бьют по губам. Со временем у малыша формируется установка на остановку речи при попытке что-то сказать.
- Боязнь возражения. Авторитарные родители своим жестким воспитанием подавляют в своем чаде способность отстаивать свое мнение, утверждая свою прерогативу – «взрослый всегда прав». У ребенка развивается чувство неполноценности, уверенности в своей глупости и неспособности рассуждать. Постоянное нахождение в страхе приводит к заиканию в попытке высказаться.
- Критика, осмеяние, опровержение всего, что ребенок говорит, обесценивание его достижений. Это подавляет, не позволяет проявлять инициативу, говорить.
- Резкая смена условий. Избалованное в семье чадо, уверенное в своей исключительности, идет в детский сад. А там, в коллективе сверстников, он оказывается обычным, ничем не выделяющимся, таким как остальные.
- Стрессовая ситуация, сильный испуг.
Страх озвучивать свои мысли, сказать не то и не так, подвергнуться критике, осмеянию приводит в итоге к тому, что ребенка меняется мышление, поведение, отношение к людям. Он испытывает огромный стресс при необходимости речи, а по отношению к собеседнику возникает злость и агрессия. Все это отрицательно сказывается на проговаривании слов. Малышу так тяжело это переносить, что он вообще замолкает на длительное время, обрекая себя на искусственную немоту.
Тут хочется отметить, что ни с какими физиологическими изменениями органов речи заикание не связано. Это чистейшее психосоматическое расстройство, виноваты в котором родители или те, кто находятся рядом с детьми. Им следует очень внимательно относиться к детям и своему воспитательному подходу к ним.
Что касается взрослых, то психолог, философ и автор пользующихся популярностью книг по личностному развитию Лиз Бурбо утверждает, что психологическими причинами логоневроза у них являются:
- неумение отстаивать свою точку зрения права (это родом из детства);
- внутренний запрет на выражение эмоций;
- боязнь того, кто стоит выше по иерархической лестнице, представляет власть.
Логоневроз успешно лечится у детей, но только если терапию начать на первой стадии заболевания. Методов для этого имеется предостаточно, но для каждого пациента подбирается своя тактика. Потребуется помощь одновременно двух специалистов: логопеда и психотерапевта. Первый использует отработанные эффективные программы, а второй – нейролингвистическое программирование и гипноз. Важная функция имеется и у родителей маленького пациента. Кроме любви и воспитания, они должны разнообразить досуг ребенка, оградить от стрессов.
В лечебном процессе взрослого пациента активное участие принимает и он сам. В этом случае логоневроз победить тяжело, ведь у его носителя уже устоявшиеся представления о жизни и характер. Это несколько усложняет выздоровление. Такому индивиду следует, прежде всего, осознать, что все детские страхи далеко позади, реализовать давние мечты, научиться возражать и отказывать, смело высказывать свое мнение.
Гигиенические процедуры при блефарите верхнего века
Блефарит сложно вылечить, если не соблюдать гигиенические процедуры. Их выполнение играет важную роль в лечении и профилактике этого офтальмологического заболевания. Главная гигиеническая процедура — ежедневное промывание глаз. Лучше всего для этого применять стерильные перевязочные материалы и исключительно кипяченую воду. Хороший эффект окажут лекарственные настои ромашки, алтея, шиповника, чабреца или календулы, которые обладают противовоспалительным эффектом.
Приготовленный раствор должен быть комнатной температуры. Это позволит не травмировать поврежденную кожу век. Необходимо выполнять промывание обоих глаз сразу, даже если воспалено только веко. Для каждого следует применять индивидуальные ватные тампоны или бинты. Использовать гигиенические средства повторно запрещено. Это может привести к инфицированию зрительных органов и спровоцировать серьезные осложнения.
Аллергия

Количество аллергенов стремительно увеличивается с каждым годом. Аллергия, вызывающая покраснение глаз и сильный, иногда буквально невыносимый зуд, может быть вызвана контактом с пыльцой растений, с шерстью или слюной животных, с компонентами средств домашней химии или декоративной косметики, с производственной и домашней пылью и т. д.
Обычно при аллергии чесаться начинают оба глаза, но это не обязательно. Частицы, вызывающие аллергию, могут попасть только в один глаз.
Как правило, аллергия вызывает зуд, покраснение век, появление сосудистой сетки на белке глаз, обильное слезотечение, отек, светобоязнь.
Если аллерген известен, то необходимо постараться прекратить контакт с ним. Можно принять таблетку противоаллергического препарата. Но для уточнения диагноза обязательно нужно посетить врача. Просто потому, что аналогичные симптомы могут проявляться и при других заболеваниях.
Причины возникновения диспраксии
Причины возникновения диспраксии окончательно неизвестны, но последние нейрофизиологические исследования указывают на то, что болезнь может вызываться недостаточным развитием или незрелостью нейронов головного мозга, а не их повреждением. Особую роль в развитии данного заболевания играет гипоксически-ишемическое повреждение головного мозга в перинатальном периоде.
Нарушение праксиса (способности к выполнению целенаправленных движений) может быть диагностировано только после седьмого года жизни, когда её можно отличить от расстройств координации и двигательных нарушений.
Диагноз «диспраксия» может быть поставлен только врачом-педиатром или детским неврологом, психоневрологом.
Проявления синдрома «неуклюжего ребенка»:
- Задержки физического развития.
- Ребенок медленно учится одеваться и самостоятельно есть.
- Ребенок неаккуратен во время приема пищи, плохо пользуется ножом или вилкой
- Неловкости в выполнении любых целенаправленных действий
- Ребенок не может или плохо прыгает, плохо катается на велосипеде, часто падает на ровном месте и спотыкается при ходьбе.
- Ребенок плохо играет в мяч.
- Имеются трудности в письме и рисовании.
- Различные психоэмоциональные и поведенческие комплексы.
- Нестабильная и вялая осанка.
Дети с таким диагнозом испытывают определенные трудности в социальных отношениях, часто сверстники отказываются контактировать с ними. «Неумелому» ребенку не легко соответствовать здоровым детям в повседневной жизни. Такие дети характеризуются повышенной утомляемостью, ведь энергетические затраты на выполнение обычных ежедневных задач у них значительно выше, чем у здоровых сверстников.
Профилактические меры
С целью профилактики можно использовать большинство мер, рекомендованных при первой помощи. Кроме этого:
- Пользуйтесь акарицидными постельными чехлами с защитой от клещей.
- Чаще стирайте постельное белье при температуре не ниже 60 °С.
- Поддерживайте нормальную (30-50 %) влажность в помещении. Исключите как сухой воздух, так и высокую влажность – при ней может образоваться плесень. Для этого используйте бытовые увлажнители и осушители воздуха.
- Если обнаружили плесневые грибки, удалите их моющими и хлорсодержащими средствами;
- Мойте руки после тактильного контакта с животными.
- Всегда мойте руки перед тем, как касаться глаз.
- Замените ковровые напольные покрытия на легко моющиеся.
- Вытирайте глаза после умывания не многоразовым, а одноразовым полотенцем.
- Никогда не делите косметику с кем-то еще (например, одну тушь для ресниц с родственницей или подругой).
- Соблюдайте правила ухода за контактными линзами.
- Старайтесь не использовать косметику и бытовую химию в виде спреев.
- Делайте ежедневную влажную уборку.
- Используйте гипоаллергенный текстиль для дома.
- Обрабатывайте мягкую мебель и матрасы специальными растворами от пылевых клещей.
- Избавьтесь от комнатных растений.
При первых симптомах аллергии глаз запишитесь к врачу-аллергологу.
Причины зуда в глазах
Основные причины зуда в глазах могут скрываться за многими негативными факторами. Более того, все сопровождается еще и определенными симптомами. Поэтому понять, что же произошло, самостоятельно нельзя.
Итак, причинной данного признака может стать аллергическая реакция. Это касается цветения каких-либо растений. Загрязнение лица не редко приводит к неприятному жжению. Поэтому рекомендуется чаще промывать глаза. В противном случае жир, который выделяется их сальных желез вместе с потом будет вызывать неприятные ощущения.
Попадание в глаза сторонних предметов и даже насекомых может привести к зудению. В этом случае не нужно расчесывать око, особенно грязными руками. Здесь поможет только лишь проточная вода. Если ее нет под рукой, то стоит воспользоваться платком и извлечь насекомое или сторонний предмет. Необходимо загнать «инородное тело» в уголок глаза и затем извлечь его.
Газы и прочие едкие жидкости могут навредить органам зрения
Важно немедленно промыть глаза. Ни в коем случае нельзя тянуть
Причинной покраснения может стать заболевание трихиаз. Встречается оно довольно часто. Заметить его не так сложно, ресницы начинают расти в неправильном направлении. Поэтому веки не могут закрыться до конца, что приводит к неполной защите глаза от окружающей среды.
Воспаление слизистой оболочки глаза. Самое распространенная болезнь, приводящая к зуду в глазах. В результате его веко внутренняя часть века покрывается тонкой пленкой. При воспалении этого органа происходит расширение кровеносных сосудов. Поэтому глаза начинают краснеть, чесаться, кроме того, выделяется большое количество слез.
Синдром сухих глаз происходит из-за недостатка жировой секреции, которая способна защищать слезную пленку от испарения. Подобная проблема часто встречается в процессе старения человека. Зачастую возникает это из-за кондиционирования помещения, сигаретного дыма, сухого и жаркого климата, ношения контактных линз и т.д.
Лечение бактериального конъюнктивита у ребенка
Одним из самых распространенных типов конъюнктивита у детей является бактериальный. Объясняется это просто. Ребенок познает окружающий мир через ощущения. Детей тянет потрогать предметы, которые находятся вокруг. На улице они подбирают с земли коробочки, фантики и другие вещи, после чего трогают лицо руками. Таким образом на слизистую оболочку попадает инфекция.
Отличительным признаком этого вида конъюнктивита являются гнойные выделения. Обычно симптомы заболевания проявляются сначала на одном глазу, а через время — на втором. К ним также относятся:
- отек;
- ощущение инородного предмета в глаза;
- зуд, жжение;
- боязнь яркого света.
В разных случаях к основным симптомам могут добавляться и другие, например, небольшое точечное кровоизлияние на роговице, сухость в глазах.
К возбудителям конъюнктивита относятся:
- разные виды стафилококков, чаще всего причиной заболевания становится золотистый стафилококк;
- палочка Коха — Уикса;
- гонококк;
- кишечная и синегнойная палочки;
- пневмококк;
- стрептококк и др.
Зачастую родители даже не догадываются, каким образом возбудители попадают в организм ребенка. Их распространение происходит из-за слабого иммунитета, микротравм, попадания в глаза грязи и пыли, инородных предметов. Риск проникновения бактерий на слизистую оболочку увеличивается во время ношения контактных линз, однако это относится к детям старшего возраста, которым разрешено ношение контактной оптики. Поэтому правильный уход и гигиена средств контактной коррекции зрения крайне важны.
Установить причину можно только в медицинском учреждении. Для этого врачу потребуется взять анализы, мазок или соскоб с конъюнктивы. Процедуры являются безболезненными, ребенку они могут доставить лишь небольшой дискомфорт.
Быстро вылечить конъюнктивит у ребенка поможет комплексная терапия. Основным способом борьбы с данным видом патологии у детей является использование антибиотиков. Они содержатся в каплях и мазях. В лечении должны применяться только препараты, прописанные врачом. Не допускается самостоятельный подбор лекарств. Кроме того, помимо самих медикаментов, специалист должен назначить дозировку.
Специализированные средства от детского конъюнктивита не производятся. Как можно быстро избавиться от первых симптомов бактериального воспаления именно в Вашем конкретном случае, расскажет офтальмолог во время приема.
Терапия офтальмологического заболевания не требует помещения ребенка в стационар. После того как врач сделал все необходимые назначения, лечение проводится дома. Перед применением лекарств при бактериальном конъюнктивите обязательно проводится процедура промывания глаз.
В этих целях можно использовать:
- раствор «Фурацилина» и другие антибактериальные и антисептические аптечные составы;
- настой ромашки, подойдет также календула, цветки василька, разбавленный сок алоэ;
- раствор марганцовки, который необходимо разбавить до бледно-розового цвета.
Во время промывания, с глаз ребенка удаляются выделения и засохшие корочки. После промывания необходимо закапать глазные капли. Чаще всего для лечения конъюнктивита у детей врачи назначают «Альбуцид», «Левомицетин», «Витабакт». Как правило, закапываются препараты до четырех раз в день.
Несмотря на положительный терапевтический эффект, мазями детский конъюнктивит лечится крайне редко, потому что большинство из них имеют ограничения по возрасту. Но если назначение все же получено, мази нужно правильно хранить и применять. Как правило, препараты находятся в холодильнике. Перед использованием тюбик нужно немного согреть в руках, чтобы холодное средство не доставляло ребенку неприятные ощущения. Глаза следует промыть антибактериальным раствором. Мазь закладывается за веко. Можно использовать специальную палочку, а можно обойтись и без нее. Во втором случае необходимо следить, чтобы кончик тюбика не соприкасался с глазами. Средство наносится на оба глаза, даже если симптомы видны только на одном.
Если терапия проводится правильно, в соответствии с назначением врача, то победить болезнь удается уже через 5-7 дней интенсивного лечения. Когда по истечении этого срока заметных улучшений не наблюдается, это может означать, что возбудитель заболевания определен неверно или неправильно подобраны препараты. В этом случае следует пройти повторное обследование, чтобы специалист скорректировал лечение.
Сколько времени нужно лечить вирусный конъюнктивит?
Вирусный конъюнктивит у детей возникает, как правило, на фоне ОРВИ, гриппа, ОРЗ или кори. Чаще всего виновником заболевания становится аденовирусная инфекция. Также воспаление конъюнктивы может возникнуть из-за вируса герпеса, однако в детском возрасте это бывает не часто. Болеют конъюнктивитом этого типа обычно взрослые. Ребенок же может заразиться от матери во время рождения. Основной признак заболевания — образование пузырьков на коже лица, веках, носу, губах. Они обрабатываются тетрациклиновой мазью или зеленкой. Длительность лечения составляет в среднем 7 дней. Но оно должно быть назначено вовремя. Вирусный герпетический конъюнктивит способен вызвать тяжелые осложнения. В детском возрасте они особенно опасны, так как могут стать причиной сильного снижения зрения.
Рассмотрим подробнее аденовирусный конъюнктивит. Сколько дней нужно лечить этот недуг? Это во многом зависит от иммунитета человека. При острых вирусных инфекциях больного беспокоят следующие симптомы:
- повышение температуры тела;
- насморк;
- кашель;
- головная боль;
- общее недомогание.
Эти признаки развиваются на протяжении 5-7 дней. Вирусные болезни одни из самых заразных, они передаются воздушно-капельным и контактно-бытовым путями. Когда в семье болеет один человек, вирусы находятся практически повсюду. Если они попадают на конъюнктиву, развивается воспаление. Происходит это через 7-10 дней после инфицирования организма. Проявляется конъюнктивит сначала на одном глазу. Он начинает чесаться и слезиться. Веки и слизистая краснеют. Из конъюнктивального мешка выделяется слизь. Гнойных выделений обычно не наблюдается, как при бактериальном воспалении.
Вирусный конъюнктивит может протекать в катаральной, фолликулярной или пленчатой форме. Сколько дней длится каждая из них? Катаральное воспаление считается самым простым. Оно не вызывает осложнений, а симптомы его умеренные. Такой конъюнктивит проходит через неделю. Сложности могут возникнуть при фолликулярной форме воспалительного процесса, которая сопровождается появлением на конъюнктиве мелких овальных образований. В них содержится кровь и лимфа. Они доставляют дискомфорт больному, вызывают сильное слезотечение и блефароспазм. Ребенок постоянно трет веки руками и заносит инфекцию во второй глаз. Полностью вылечить заболевание этого типа можно за 3 недели. Оно развивается примерно 10-14 дней, но симптомы начинают стихать, если проводится лечение антибактериальными каплями и антибиотиками. Последние назначаются только в сложных случаях.
Самая тяжелая форма, в которой может протекать вирусный конъюнктивит, пленочная/пленчатая. Она характеризуется формированием на слизистой глаза сероватых пленок. Сначала они практически прозрачные и легко удаляются ватой во время промывания. Впоследствии эти новообразования уплотняются. Их удаление может спровоцировать кровотечение. Пленочный конъюнктивит лечится примерно месяц. Иногда он длится и дольше, когда к воспалению добавляется еще и бактериальная инфекция. Также есть риск возникновения таких осложнений, как трихиаз и энтропион. Эти дефекты приходится устранять хирургическим путем.
Лечение конъюнктивита вирусной этиологии проводится с применением противовирусных средств. Также назначаются антибактериальные средства, чтобы предотвратить распространение бактерий. Симптомы снимаются увлажняющими каплями
При вирусных инфекциях очень важно не допустить развития осложнений. Организм сам борется с вирусом
Помочь ему в этом можно путем укрепления иммунной системы.
Симптомы гнойного конъюнктивита
Как понятно из названия заболевания, основной его признак — наличие гнойных выделения. Отделяемый экссудат наблюдается при всех типах бактериального конъюнктивита, протекающего в острой форме. Есть и другие симптомы неофтальмологические и офтальмологические. К первым относятся:
- общая слабость, недомогание, сонливость;
- головные боли;
- воспаление верхних дыхательных путей;
- повышение температуры тела.
Последние два признака обычно бывают при вирусных конъюнктивитах. Однако у детей они могут возникать и при остром гнойном воспалении бактериальной этиологии. Офтальмологическая симптоматика заболевания следующая:
- быстрая утомляемость глаз;
- отеки век и конъюнктивы;
- светобоязнь;
- покраснение соединительной оболочки и краев век;
- образование слизи на поверхности глазного яблока;
- сильное слезотечение;
- зуд, жжение, режущие боли, ощущение «песка».
Инфицированный глаз постоянно чешется. Ребенок трет его руками, усиливая воспаление, отечность, покраснение. Сначала все эти симптомы возникают на конъюнктиве одного глазного яблока. Несоблюдение гигиены, большое количество бактерий и просто интенсивность протекания воспалительного процесса становятся причинами заражения второго глаза. Состояние больного значительно ухудшается.

Острый гнойный конъюнктивит может сопровождаться и другими симптомами, которые называются специфическими. Они зависят от того, какая именно бактерия спровоцировала воспаление. Стрептококки вызывают обильное выделение гноя. Воспаление переходит с одного глаза на второй в течение суток. Синегнойная палочка приводит к поражению не только конъюнктивы, но и роговицы. Из-за этого снижается острота зрения. Часто эта разновидность конъюнктивита осложняется кератитом.
Гонококковая инфекция выявляется чаще всего у младенцев. Они могут заразиться от матери. Протекает острый конъюнктивит этого вида очень тяжело. Глаза новорожденного полностью закрываются из-за сильных отеков. Под веками в большом количестве накапливается гной. При таком воспалении необходимо лечить ребенка незамедлительно, так как оно может привести к полной слепоте.
Если на конъюнктиве больного наблюдаются мелкие красные точки, подозревается пневмококковый конъюнктивит. Он нередко приводит к кровоизлияниям. В острой гнойной форме протекает и воспаление, развивающееся на фоне дифтерии. Из конъюнктивального мешка выделяется не только гной, но и слизь с сукровицей. На слизистой образуются пленки. Они плотно срастаются с тканями глаза, потому удалять их нельзя во избежание травмирования. Последующее заживление может привести к рубцеванию. В детском возрасте такие патологические процессы особенно опасны, так как глаза у детей находятся еще в стадии формирования.
Современные аппаратные методы лечения близорукости у детей
В некоторых современных клиниках имеется целый комплекс современного оборудования, направленного на исправление детской миопии. В последнее время особую популярностью приобрел метод лечения с помощью инфракрасного излучения. Офтальмологи утверждают, что такой прием способствует снятию спазма аккомодации, улучшению питания тканей глаза и в целом положительно влияет на зрительную систему. Воздействие инфракрасным излучением на глаз осуществляется с близкого расстояния. Не менее востребованным является вакуумный массаж. Эта процедура позволяет увеличить кровообращение, улучшить гидродинамику глаза и, как следствие, работу цилиарной мышцы.
Лазерная терапия (не путать с лазерной коррекцией) позволяет улучшить функции аккомодации и пространственное зрение. При проведении такой процедуры на экран, расположенный на расстоянии 8-10 см от глаза, подается лазерное излучение. Затем ребенок наблюдает за появляющимися на экране картинками, а точнее изменениями их объемов и структуры, что оказывает лечебное воздействие.
Еще один популярный метод — электростимуляция дозированным током небольшой интенсивности. Такое воздействие способствует улучшению проводимости импульсов зрительного нерва. Эта процедура достаточно безболезненная для ребенка.
Наиболее современным аппаратным методом лечения детской близорукости является комплекс «Реамед». Это прибор, который оптимизирует работу нейронов зрительной коры за счет специальных датчиков. Устройство фиксирует энцефалограмму мозга и заставляет его сокращать периоды неконтрастного зрения (картинка появляется только во время «правильного» зрения и пропадает, как только оно становится нечетким).
Зуд во влагалище после антибиотиков: как и чем его лечить?
Главная задача при лечении зуда от антибиотиков заключается в нормализации влагалищной микрофлоры. Для этого необходимо оценить ее состав, выявить качественные и количественные показатели условно-патогенных агентов, привести их в норму и заселить влагалище лактобациллами. Для этого гинеколог назначает пациентке антигистаминные, противомикробные или противогрибковые препараты, а также пробиотики – специальные средства, содержащие полезные живые микрокультуры. Если к дисбиозу присоединился вульвовагинит, может потребоваться наружное применение противовоспалительных гелей, мазей и суппозиториев.
Кстати, учитывая опасность развития побочных эффектов, многие терапевты предпочитают не дожидаться появления у своих пациенток зуда кожи и влагалища после приема антибиотиков, поэтому сразу назначают им пробиотики с первого дня лечения.