Узи сосудов головы и шеи
Содержание:
Показания
Согласно установленным рекомендациям УЗИ (нейросонографию) новорожденным проводят в первый месяц жизни или в 3 месяца. Если отклонения не выявляются, нейросонографию грудничку больше не проводят (при отсутствии явных показаний).
Однако, если обратиться к медицинской практике, УЗИ головного мозга можно и нужно проводить не только новорожденным и грудничкам, но и детям более старшего возраста. Многие заболевания носят приобретенный характер и могут протекать длительное время бессимптомно.
Основные показания для проведения УЗИ у грудничков и детей раннего возраста:
- неадекватное поведение ребенка (отсутствие аппетита, вялость, апатия, частый плач);
- регулярные приступы головной боли;
- ухудшение слуха у ребёнка;
- снижение остроты зрения;
- нарушение памяти, низкие способности к обучению;
- серьезная задержка речевого, психического и психоэмоционального развития;
- судороги;
- низкое или высокое артериальное давление у ребёнка;
- родовые травмы у новорожденного, а также другие шейные и черепные травмы в анамнезе;
- случаи падений и потери равновесия, которые не были вызваны механическим препятствием;
- эпизоды обмороков.
Основные показания к нейрсонографии новорожденному:
- малый вес: регулярное УЗИ показано тем грудничкам, масса которых при рождении составила менее 2,5 кг (даже если малыш находится на грудном вскармливании и быстро набирает вес);
- внешние аномалии: если ребёнок имеет атипичное строение головы, укороченные конечности, необычные пропорции тела и др.;
- выраженный резус-конфликт у матери и плода (даже если при родоразрешении не было никаких жизнеугрожающих состояний);
- оценка по Апгар у новорожденного ниже 8 баллов;
- тяжелые, затяжные роды с признаками гипоксии плода;
- недоношенность;
- проявления неврологических патологий.
Следует учитывать, что участковые педиатры не всегда информируют мам о необходимости регулярного проведения УЗИ младенцу при осложненном неонатологическом анамнезе. И в данном случае родители могут по своей инициативе проходить исследование — пока ребенок находится в грудном возрасте, стоит регулярно проверять здоровье малыша методом нейросонографии, так как он максимально информативен именно в грудном возрасте.
Неврологические симптомы на которые стоит обратить внимание:
- Боли различного происхождение
- Снижение чувствительности в любой области тела
- Неясность зрения, нарушения слуха, вкуса, обоняния
- Слабость, снижение или повышение тонуса в отдельных мышцах
- Шаткая походка, нарушение координации движений, внезапные непроизвольные движения головокружение, шум в ушах
- Приступы потери сознания или другие периодически повторяющиеся расстройства
- Расстройство памяти
- Нарушение сна
Двигательный синдром связан с нарушением моторных функций организма.
- параличи (полная утрата моторной функции)
- парезы (частичная утрата моторной функции)
- судороги
- тремор
- тики
- онемение отдельных участков
Вегетативный синдром способен создать угрозу жизни за счет воздействия на жизненно важные функции и показатели организма:
- нарушается дыхание
- «скачет» артериальное давление
- регулярно появляются кишечные расстройства
Болевой синдром – неотъемлемое следствие воздействия на нервные отростки или болевые рецепторы тканей.
- невралгий различной локализации
- головной боли
- миалгий
- болезненных ощущений в области сердца
При поражениях различных нервных структур головного мозга возникают специфические неврологические симптомы.
повреждения коры больших полушарий: нарушение слуха, речи, проблемы с памятью, постоянная или периодическая головная боль, спутанность сознания, частые обмороки
травмы подкорковых структур: сбои или полное отключение зрительной функции, нетерпимость к яркому свету, замедление скорости реакции
нарушение работы варолиева моста: сложности с концентрацией, невозможность сосредоточиться, проблемы с координацией движений
повреждения мозжечковых структур: проблемы с координацией, парезы, параличи
отклонения в структуре продолговатого мозга: нарушения дыхательной функции, гипоксия тканей, проблемы с координацией движений
Спинной отдел ЦНС отвечает за проведение импульсов от головного мозга к органам и тканям, отвечая за моторную и сенсорную функцию организма.
- снижение подвижности конечности, вплоть до паралича
- гипоксия (кислородное голодание) тканей вследствие нарушения работы дыхательной мускулатуры
- общая мышечная слабость
- онемение и потеря кожной чувствительности
Поражение периферических участков нервной системы сопровождается функциональным сбоем в ниже расположенных нервных структурах.
- потеря чувствительности
- мускульная атрофия
- повреждение двигательной функции – парезы, параличи
- тремор и тики
- сбой вегетативных функций – повышение сухости кожных покровов конечностей вследствие нарушения работы сальных и потовых желез
Врачи Медицинского центра внимательно вас выслушают, составят индивидуальную диагностическую программу с использованием современной аппаратуры для правильной постановки диагноза, определят тактику эффективного лечения.
Запишитесь на консультацию врачей Медицинского центра или вызовите на дом невролога, терапевта, врача узкой специализации в любое удобное для вас время.
Диагностика заболеваний нервной системы назначается на первичном приеме врача!
• ультразвуковая допплерография сосудов шеи и головного мозга (УЗДГ) позволяет оценить состояние кровотока в сосудах, находящихся в тканях головного мозга.
• дуплексное сканирование головного мозга объединяет в себе обычно ультразвуковое исследование и допплерографию.
• эхоэнцефалография (ЭхоЭГ) — быстрый и безопасный метод ультразвуковой диагностики.
• компьютерная томография (КТ) используется для получения изображений позвоночника, черепа, а также областей спинного или головного мозга.
• магнитно-резонансная томография (МРТ) может быть назначена для выявления и определения размеров межпозвонковой грыжи, оценки степени деформации межпозвонковых дисков, выявления поражений головного мозга.
• электроэнцефалография (ЭЭГ) основана на регистрации биотоков мозга и совершенно безвредна для пациента.
• рентгенография — быстрый и доступный метод исследования, который используется для диагностики остеохондроза, смещения позвонков, остеопороза, выявления метастазов и других патологических процессов в костях черепа и позвоночника.
• NLS графия нервной системы — инновационная диагностика
• лабораторная диагностика
Каковы показания для проведения нейросонографии?
Прежде всего, нейросонография может быть выполнена в ходе диспансерного обследования ребенка по желанию родителей.
Однако существуют и специальные показания для проведения нейросонографии.
Нейросонография новорожденного делается сразу после рождения в случае:
- подозрения на серьезную гипоксию плода;
- пульсации родничка, его западания или при сильном выдувании;
- наличия конфликта между резус-факторами матери и ребенка;
- рождения в срок до 37 недель с явными признаками недоношенности;
- отсутствия дыхания сразу после рождения или при синдроме апноэ;
- наличия зеленых вод и затяжных родов;
- внутриутробного инфицирования плода;
- перенесенного матерью инфекционного заболевания во время беременности;
- наличия отклонений по УЗИ во время беременности;
- патологических родов;
- низкой оценки по современной шкале Апгара;
- наркологической или алкогольной зависимости матери во время беременности;
- отклонения по скринингам хромосомных патологий или плохих результатов амниоцентеза.
УЗИ тазобедренных суставов (ТБС) у новорожденных
Этот вид исследования проводится всем детям месячного возраста с целью диагностики дисплазии и врожденного вывиха тазобедренного сустава. Огромное значение приобретает своевременное проведение исследования не позднее, чем через три месяца после появления малыша на свет.
pixabay.com  / 
Современное оборудование и квалифицированные врачи позволяют выявить многие распространенные патологии на раннем сроке. Никакой особой подготовки к процедуре не требуется. Сам метод ультразвуковой диагностики абсолютно безопасен и не доставляет дискомфорта малышу. На комплексное обследование у родителей уйдет не более получаса. Не забывайте вовремя проходить всех специалистов, чтобы лишний раз убедиться, что ваш кроха здоров.
Техника проведения процедуры
 УЗИ головного мозга у детей проводится через передний родничок. Иногда назначают исследование через тонкие височные кости, боковые роднички, которые у недоношенных детей открыты, затылочное отверстие. Плотные черепные кости не пропускают ультразвук, поэтому после 12 месяцев (когда родничок затягивается) проведение процедуры становится невозможным. Нейросонография — простая и безболезненная процедура, которую можно проводить столько раз, сколько потребуется. При этом подвижность ребенка не является препятствием (как при МРТ).
УЗИ головного мозга у детей проводится через передний родничок. Иногда назначают исследование через тонкие височные кости, боковые роднички, которые у недоношенных детей открыты, затылочное отверстие. Плотные черепные кости не пропускают ультразвук, поэтому после 12 месяцев (когда родничок затягивается) проведение процедуры становится невозможным. Нейросонография — простая и безболезненная процедура, которую можно проводить столько раз, сколько потребуется. При этом подвижность ребенка не является препятствием (как при МРТ).
Аппарат состоит из 3 основных частей — датчика, принимающего прибора и монитора. Врач аккуратно проводит датчиком по голове ребенка, которая предварительно смазывается гелем для улучшения проводимости. Звуковые волны отражаются от структур мозга и создают изображение на экране.
Подготовка, противопоказания, результаты
Специальная подготовка к УЗИ требуется только при исследовании определенных органов и систем. Она занимает не более суток и включает несложные манипуляции или диету.
-
УЗИ органов брюшной полости – отказ от пищи, питья, курения, жевательной резинки за 6-8 часов до исследования.
-
УЗИ мочевыделительной системы – необходимо выпить 600-700 мл воды за час до исследования.
-
УЗИ мочеполовой систему у мужчин – трансабдоминальное: выпить 600-700 мл воды за час до поседения врача, ТРУЗИ – вечерняя и утренняя очистительные клизмы.
Для многих исследований, в числе которых УЗИ щитовидной железы, сердца, молочных желез, суставов, нейросонография детей, подготовка не требуется.
Прямых противопоказаний к проведению УЗИ нет. Но оно может быть отложено, если назначено трансректальное исследование, а у пациента имеются заболевания прямой кишки в острой стадии.
Сделать УЗИ в Москве Вы можете в поликлиниках сети АО «Семейный доктор». Пройти УЗ-исследование можно во всех поликлиниках Сети. Услуги УЗИ включают широкий набор исследований, в том числе УЗИ в 3D/4D. Записаться на УЗИ в любую из наших поликлиник — удобно и быстро. Результаты УЗИ фиксируются в электронной карте, а при необходимости выдаются на цифровом носителе. Цены на различные виды УЗИ вы можете посмотреть ниже.
Почему допплерографию и УЗИ сосудов головного мозга необходимо дополнять дуплексным сканированием сосудов шеи и головы
Допплерографию сосудов головного мозга, как правило, дополняют дуплексным исследованием сосудов шеи, потому что нарушения мозгового кровообращения могут быть связаны с патологией сосудов шеи, которые снабжают головной мозг.
В частности, вызывать снижение кровотока в сосудах головного мозга могут различные заболевания шейных артериальных стволов (врожденные нарушения строения, атеросклероз сосудов шеи и др.).
Довольно часто нарушения мозгового кровообращения связаны с патологией позвоночного ствола. Дело в том, что крупные сосуды, снабжающие затылочные и теменные области головного мозга проходят в своеобразном канале, образованном отростками шейных позвонков. Так что любые патологические процессы в шейном отделе позвоночника вызывают нарушение проходимости позвоночных артерий.
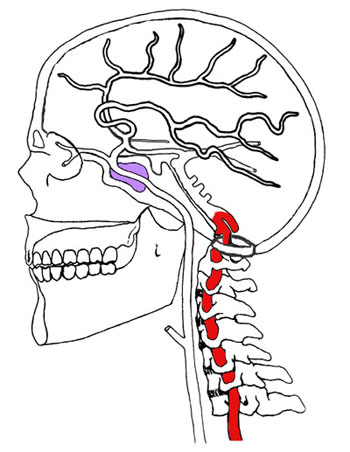
Начальные стадии данной патологии часто протекают абсолютно бессимптомно, однако патологическая изогнутость позвоночных артерий способствует образованию на внутренних стенках сосудов атеросклеротических бляшек и развитию крайне тяжелых нарушений, которые могут быть купированы только оперативным путем.
Поэтому мы советуем всем нашим читателям пройти сочетанное дуплексное сканирование сосудов головы и шеи всем пациентам из группы риска:
oнеблагоприятная наследственность (шейный остеохондроз или другие заболевания позвоночника у ближайших родственников);
oдиагностированный радикулит или грыжа межпозвоночного диска любой локализации;
oсимптомы остеохондроза позвоночного столба любой локализации (остеохондроз – системное заболевание, которое поражает весь позвоночник, хотя признаки проявления патологии в одном отделе могут быть выражены больше, чем в других);
oперенесенные травмы позвоночника и/или шеи;
o;
o не зависимо от локализации основного искривления;
oболезнь Бехтерева и другие заболевания, вызывающие спондилоартроз суставов позвоночника;
oгрыжа Шморля.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Преимущества УЗИ сердца (ЭХОКГ) в Мать и Дитя.
Группа компаний «Мать и Дитя» является ведущим научно-практическим медицинским учреждением в Российской Федерации в
области кардиологии. Врачи клиник ежегодно проходят стажировку в лучших европейских и отечественных кардиологических
центрах, имеющих безупречную репутацию. Специалисты Центров контактируют с Союзом педиатров России. В связи с этим,
обследование, лечение и наблюдение в любом из центров «Мать и Дитя» имеет ряд неоспоримых преимуществ:
- клиники оснащены самым современным диагностическим оборудованием, в том числе и УЗИ — аппаратурой, что
позволяет за максимально короткое время получить оптимальные данные, необходимые для точной диагностики; - все отделения лечебно-диагностических комплексов имеют одну из лучших лабораторных служб РФ;
- квалифицированный, высокопрофессиональный медицинский персонал доброжелателен и всегда стоит на страже
интересов пациентов; - в центрах создана максимально комфортная обстановка приёма посетителей с соблюдением правил
лечебно-охранительного режима; - УЗИ сердца проводится за 20 минут, расшифровка результатов осуществляется непосредственно после проведения
процедуры, заключения врача выдаются на руки; - при выявлении патологии есть возможность немедленной или отсроченной госпитализации в стационар клиники с
проведением адекватной терапии, в том числе хирургическим путём или направления на консультативный приём к
узкому, профильному специалисту; - в случае необходимости может быть организован консилиум врачей клиники с привлечением коллег из-за рубежа и
российских кардиологических центров.
Когда назначается УЗИ головного мозга новорождённым?
УЗИ головы новорожденного назначается в целом ряде случаев:
- преждевременные роды (36 недель и больше);
- есть признаки поражения ЦНС ребенка;
- масса тела новорожденного не превышает 2800 граммов;
- выбухание родничка;
- мозговая грыжа;
- множественные внешние пороки развития; • родовая травма.
Также УЗИ головного мозга у новорожденных детей проводят после перевода в реанимацию, при чересчур стремительных и затяжных родах, при осложнениях в процессе рождения, если ребенок не закричал сразу после появления на свет. Кроме того, обследование может назначаться по другим показаниям, в том числе если у специалистов будет подозрение на внутриутробную инфекцию.
От месяца до трех УЗИ головного мозга делают детям, если есть подозрение на неврологические заболевания. Обследование может потребоваться в случае задержки психомоторного развития, мышечной слабости или судорожной готовности.
Для диагностики возможных патологий в развитии головного мозга ребенка УЗИ головы рекомендуется делать новорожденным детям с месячного возраста до года. Рекомендуется провести несколько процедур с интервалом в месяц или более.
Диспансеризация
Доктора российского флагмана изучения, внедрения инновационных кардиологических методик обследования, лечения
сердечно-сосудистой патологии — сети клиник «Мать и Дитя» акцентируют внимание родителей на том, что
кардиологическое обследование (ЭхоКГ) — составная часть диспансеризации детей. Количество осмотров
врачами-специалистами зависит от возраста ребенка:
- с момента рождения до месяца жизни для выявления врожденных аномалий сердца;
- на рубеже 3-х месяцев в качестве контроля нормального развития;
- в первый год жизни, как промежуточный итог;
- перед поступлением в школу (шести-семилетний возраст) для оценки функциональных возможностей сердца при
повышенных нагрузках; - с момента обучения в школе — каждый год до достижения 17 лет, как рутинный контроль взросления;
- внепланово — перед началом спортивных тренировок, будущим кадетам и военным.
УЗИ сердца
Некоторые ошибочно полагают, что проблемы с главным органом кровеносной системы присущи людям пожилого или среднего возраста. Это опасное заблуждение может дорого стоить и самому малышу, и его родителям. УЗИ сердца, или эхокардиография — это один из самых верных методов при диагностике сердечно-сосудистой патологии. При проведении данного исследования специалист может подтвердить или опровергнуть наличие врожденного порока сердца в самом раннем возрасте, когда организм ребенка находится в стадии активного роста и развития, что дает возможность выиграть драгоценное время и сразу обратиться за помощью к кардиологу.
pixabay.com  / 
Эхокардиография плода
Врождённый порок сердца ультразвуковые специалисты клиник «Мать и Дитя» сегодня диагностируют внутриутробно,
обеспечивая динамическое наблюдение за показателями внутрисердечного кровотока на протяжении всей беременности.
Проводят процедуру на 18-22 неделе вынашивания плода, что помогает в планировании способа ведения родов, даёт
возможность неонатологам совместно с детскими кардиологами начать лечение немедленно после рождения малыша. В этом
случае показаниями к манипуляции являются:
- шумы при сердцебиении, нарушения ритма;
- врождённый порок сердца у родителей;
- сахарный диабет мамы (эндокринные нарушения, влияющие на работу сердца);
- приём антибактериальных и противосудорожных лекарственных средств беременной в первом триместре;
- выкидыш в анамнезе;
- патологические изменения на УЗИ в 20 недель.
Когда надо проводить УЗИ головного мозга новорожденному ребенку:
В качестве профилактического (скринингового) метода диагностики для раннего обнаружения возможной патологии нейросонографию проводят в следующие сроки:
- 1-14-е сутки жизни новорожденного – в роддоме. Это исследование направлено на диагностику врожденной патологии, которая не была диагностирована у плода (пороки развития, кисты, опухоли и др.), а также возможных послеродовых осложнений (кровоизлияния, инфекция).
- В возрасте грудничка 3-4 месяца – в медицинском центре. Ко второму месяцу жизни младенца нормальным является увеличение объема внутримозговой жидкости (ликвора), а к третьему месяцу жизни начинают проявляться патологии, которые могли возникнуть во время родов. УЗИ головного мозга на этом этапе позволяет увидеть признаки возможных патологических состояний (гидроцефалия и др.). Патология, которая не был заметна при первом УЗИ головного мозга в возрасте до 1 месяца, проявится именно при втором исследовании.
При необходимости дополнительной диагностики, врач может назначить проведение компьютерной томографии – КТ или магнитно-резонансной томографии – МРТ.
Лечение дисплазии тазобедренного сустава
Лечение при выявлении дисплазии следует начинать незамедлительно. Пока скелетная система не сформировалась окончательно, терапия эффективна и не будет длительной.
Сразу после рождения специалист назначает широкое пеленание ножек, колен. Пеленку складывают таким образом, что свободные ее концы образуют большой треугольник, а из внутренних углов формируется сложенный в несколько раз прямоугольник. Ребенка кладут на пеленальный стол, чтобы верхняя часть треугольника находилась по центру спинки, а концы – под коленями малыша. Плотный прямоугольник находится между ножками.
При этом колени согнуты, бедра отведены в стороны. Прямоугольник подворачивается, и бедра заворачиваются свободными концами пеленки. Как лечить дисплазию тазобедренного сустава у ребенка с помощью свободного пеленания должен показать на консультации специалист и необходимо точно следовать указаниям.
Врач также должен рекомендовать специальные упражнения. Как можно чаще необходимо выкладывать малыша на спинку и разводить ножки, которые согнуты. Полезны водные упражнения после рождения во время купания, плаванье на животе, позволяющие хорошо отводить ножки в стороны.
При тяжелой форме дисплазии, если пеленание не дает ожидаемого результата ортопед может назначить ношение:
- Стремян Павлика – одного из самых эффективных ортопедических устройств. Оно состоит из системы ремней, выполненных из мягких, прочных, гипоаллергенных тканей. С их помощью сустав фиксируется в нужном положении до тех пор, пока суставной аппарат не окрепнет. Стремя обеспечивает подвижность сочленения бедра, что предупреждает некроз эпифиза бедренной кости. Врач назначает ношение стремян ребенку с 3 недель до 9 месяцев.
- Шины Фрейка – пособие выглядит как подушка или перинка с помощью, которой ножки малыша фиксируются в положении разведения, согнутыми. Подушка прокладывается между ножками и крепится с помощью плечевых лямок или широкого пояса. С ростом ребенка конструкция меняется на больший размер. Самый маленький размер шины рассчитан на ребенка в возрасте 1 месяца, а самый большой на девятимесячного.
Когда ребенок начинает ходить, ему устанавливают специальные приспособления-расширители, не мешающие движениям и удерживающие бедра в правильном положении.
Ортопед перед началом лечения обязан предупредить родителей, что процесс выздоровления длительный, требует терпения, упорства и четкого соблюдения рекомендаций. В процессе лечения врач проводит скрининговые исследования. С помощью УЗИ он контролирует процесс созревания тазобедренного сустава, нормальное положение его частей и, при необходимости, вносит коррекции для терапии вывиха.
Для ускорения лечения заболевания методики дополняют физиотерапией:
- массажем;
- бальнеологическими процедурами;
- ЛФК;
- витаминотерапией.
Только ортопед принимает решение, как лечить дисплазию тазобедренного сустава у ребенка. Следует помнить, что заболевание приводит к тяжелым осложнениям, воспалению и деформации сустава (коксартроз, артроз), укорочению конечности, неправильной походке, инвалидности.
В особо сложных случаях и если время упущено назначают оперативное лечение:
- вправление бедра;
- транспозиция ветлужной впадины;
- остеотомия таза с корригирующей остеотомией бедра.
Современные методы лечения предусматривают на ряду с традиционными и медикаментозную терапию. Для улучшения микроциркуляции в тканях сустава назначают детям старше 1 года препараты – Компламин, Теоникол, Курантил, Трентал.
Чем раньше начато лечение, тем лучше результаты будут получены. Дисплазия тазобедренных суставов у детей, лечение которой начинали с трехмесячного возраста, полностью устранялась за срок не более 6 месяцев. Малыши в возрасте 3-6 месяцев лечились от 6 до 9-12 месяцев. В возрасте старше 9 месяцев при том же сроке результат был хуже.
Проведение УЗИ детям
Ультразвуковое исследование – один из наиболее эффективных методов диагностики. Однако на его успех влияют такие факторы, как качество аппаратуры и квалификация специалиста, который его проводит. Немаловажен также и психологический настрой ребенка, поскольку при повышенной тревожности проведение УЗИ может быть достаточно затруднительным.
Именно поэтому при проведении УЗИ детям очень важно правильно выбрать диагностический центр. В наших клиниках обследование проводят высококвалифицированные специалисты на высокотехнологичном и современном оборудовании
Наш персонал умеет находить подход к детям любого возраста, делая УЗИ не только информативной, но и комфортной процедурой.
Наши специалисты
Быстрова Ирина Геннадьевна
врач-невролог высшей категории
Сертификат: «Неврология», «Функциональная диагностика»
Образование: Ленинградский ордена трудового красного Знамени педиатрический мед.институт — Педиатрия (1989)Интернатура: Ленинградский мед.институт — Педиатрия (1990)Специализация: Ленинградская областная клиническая больница — Неврология (1999)Профессиональная переподготовка: ГОУ ДПО Санкт-Петербургская мед.академия последипломного образования Федерального агентства по здравоохранению и соц.развитию — Функциональная диагностика (2007)
Повышение квалификации:
ГОУ ДПО СПб МАПО — Неврология (2010); Ультразвуковая ангиология (2010); Функциональная диагностика (2013);
ГБОУ ВПО СЗГМУ им.И.И.Мечникова — Ранняя диагностика нейрохирургических заболеваний у детей с основами нейросонографии, Невропатология детского возраста (2014);
ЧОУ ДПО Академия мед. образования им. Ф.И. Иноземцева — Неврология (2019)
Расписание приема
| Чт (22.04.2021) | Пт (23.04.2021) | Сб (24.04.2021) | Пн (26.04.2021) | Вт (27.04.2021) | Ср (28.04.2021) | Чт (29.04.2021) |
| Чт (22.04.2021): — | Пт (23.04.2021): — | Сб (24.04.2021): — | Пн (26.04.2021): 8:00-14:00 | Вт (27.04.2021): — | Ср (28.04.2021): 15:00-21:00 | Чт (29.04.2021): — |
| Чт (22.04.2021): 8:00-14:00 | Пт (23.04.2021): — | Сб (24.04.2021): — | Пн (26.04.2021): — | Вт (27.04.2021): 8:00-14:00 | Ср (28.04.2021): — | Чт (29.04.2021): 8:00-14:00 |
Расшифровка результатов
Расшифровать полученные результаты может только специалист, так как, анализируя показатели, следует учитывать многие внешние факторы, например, анамнез, вес ребенка и другие.
Кроме того, следует отметить тот факт, что практически в 70% случаев у новорожденных обнаруживают незначительные отклонения в развитии головного мозга. Но в течение года такие показатели самостоятельно приходят в норму и не влекут никаких негативных последствий для здоровья малыша.
Поэтому в одних случаях при анализе результатов возникает необходимость скорейшего медицинского вмешательства, в других требуется только регулярное наблюдение.
В стандартном документе указаны такие показатели, как строение полушарий и мозжечка, наличие или отсутствие новообразований, внутричерепной жидкости, патологий развития.
Патология, выявляемая при УЗИ сосудов головы и шеи:
Атеросклеротические изменения БЦА:
Атеросклероз может быть выражен в виде утолщения внутренней стенки сосуда или в виде атеросклеротической бляшки. Атеросклеротические бляшки наиболее неблагоприятны, так как могут вызывать инсульты и инфаркты. Для оценки риска отрыва, при дуплексе сосудов, оценивается форма, стабильность бляшки, степень сужения просвета, нарушение кровотока, изменение тонуса сосуда, неровности, кальцинаты. Мелкие атеросклеротические бляшки значимо не влияют на мозговой кровоток, но являются показанием к сдаче липидограммы, регуляции содержания липидов крови, коррекции их с помощью диеты или статинов. Бляшки, суживающие просвет более 70%, требуют оперативного лечения. Значимые для кровотока бляшки со стенозами более 50% также нуждаются в наблюдении и лечении, направленном на компенсацию нарушенного кровотока.
Ангиопатия на УЗИ сосудов головы и шеи:
Поражение кровеносных сосудов в связи с нарушением их нервной регуляции. Ангиопатия проявляется ангиодистонией (обратимыми спазмами и парезами сосудов). Ангиопатия развивается на фоне других заболеваний (сахарный диабет, гипертония, ИБС, табакокурение и др.) и требует наиболее ранней диагностики и лечения.
Патологические извитости сосудов:
Извитости сосудов могут быть значимыми (влияющие на мозговой кровоток) и не значимые. Встречаются С-образные, S-образные извитости, петлеобразования, перегибы сосудов. В легких случаях они имеют локальную значимость (вызывают скачки артериального давления), в тяжелых — требуют хирургического лечения.
Гипоплазии сосудов, выявляемые при УЗИ:
Гипоплазии — это врожденная патология, при которой сосуд по диаметру меньше нормы. Эта патология иногда компенсируется организмом и кровоток справляется, а иногда вызывает нарушения гемодинамики. Наиболее часто встречаются гипоплазии позвоночной артерии: клинически они проявляются онемением рук по утрам, редкими головокружениями; при развитии каких-либо проблем в шейном отделе позвоночника (остеохондроз, миозит, грыжи дисков и т.д), и нарастании воздействия на и так суженную артерию, возникают более выраженные расстройства, требующие срочной коррекции.
Дистопии сосудов головы и шеи:
Наиболее часто встречающаяся дистопия — это дистопия позвоночной артерии в виде высокого вхождения в позвоночный канал. При этом, на «оголенном» участке, позвоночная артерия подвергается мышечному воздействию, что приводит к изменению кровотока. Дистопия позвоночной артерии – это врожденная патология, но повлиять на нее можно, для этого необходимо подобрать правильное лечение и комплекс упражнений.
Изменение мозгового кровотока:
Изменение мозгового кровотока может быть вызвано атеросклеротическими изменениями, ангиодистонией, стенозом, аневризмами, экстравазальной компрессией артерий, изменениями градиента давления (разницы между артериальным и венозным кровотоком). Для оценки тонуса проводят функциональные пробы с задержкой дыхания и гипервентиляцией. При этом выявляется вазоактивный резерв.
Также проводится проба на исследование кровотока при поворотах головы, что позволяет выявить зажатие позвоночных артерий и направить пациента на необходимое дообследование, выявить причины этих изменений и подобрать эффективное индивидуальное лечение.
Нарушение функции вен (дизгемия):
Вены также могут страдать от воздействия на них окружающих структур, а может быть венозная недостаточность за счет нарушения тонуса. Увеличение скорости венозного кровотока вызывает изменение артериально-венозного градиента и уменьшает скорость кровотока по артерии. Венозные нарушения очень часто вызывают головные боли в виде тяжести головы, иногда приступообразные, метеозависимость.
Как проходит процедура?
Нейросонография представляет собой исследование головного или спинного мозга на УЗИ аппарате. Доктор, который проводит УЗИ исследование, прикасается к голове и позвоночнику Вашего ребенка специальным мягким пластиковым наконечником аппарата УЗИ, который не излучает ничего, кроме звуковых волн высокой частоты и небольшого количества приятного тепла. Компьютерная система строит 2D или 3D-4D изображение структур центральной нервной системы, полученное в результате обработки отразившихся от структур головного мозга ультразвуковых волн. Для того, чтобы проникновение ультразвуковых волн шло более эффективно, доктор наносит на наконечник УЗИ аппарата специальный «акустический гель», вещество на водной основе абсолютно безвредное, прозрачное, без цвета и запаха, который после процедуры легко удаляется гигиенической салфеткой.
У маленьких детей (с рождения до 8-12 месяцев) исследование головного мозга проводится через участок хрящевой ткани на голове — «родничок». Приблизительно в 8-12 месяцев родничок у ребенка зарастает костной тканью, поэтому у детей старше года применяется исследование через височную, затылочную и лобную кости.












