Сколько узи во время беременности необходимо?
Содержание:
Что происходит с малышом: развитие плода
Малыш активно растет и развивается. Через 2 акушерских месяца он достигает размера 15-22 мм и его можно сравнить с виноградинкой. Вес этого «гиганта» может достигать 3 гр.
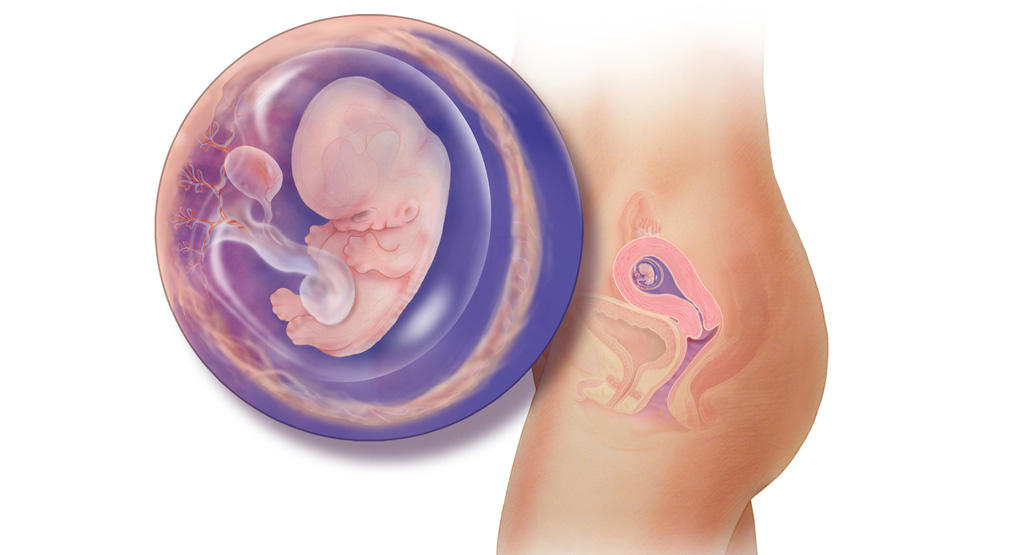
К 8 неделям беременности у малыша уже произошла закладка основных органов и систем. Эмбрион готовится к усложнению их структуры, росту и совершенствованию. Плацента, появившаяся ранее, еще не имеет сложной системы стабильности. Именно поэтому она так чувствительна к инфекционным и прочим повреждающим агентам. Сосуды плаценты начинают окружать быстро размножающиеся фибробласты. Эти клетки производят коллаген. Это усиливает свойства плаценты и способствует поддержанию беременности.
Органы и системы ребенка продолжают активно формироваться:
- Нервная система претерпевает значительные метаморфозы. Головной мозг окончательно обособляется от спинномозговых структур. Продолговатый мозг и мозжечок появляются в центральной нервной системе. Нейроны продолжают совершенствоваться и усложняться. Это позволяет увеличить двигательную активность плода. Становятся возможными кивательные движения головой, её повороты в стороны. Закладываются вкусовые рецепторы.
- Размеры головы малыша занимает большую часть туловища и достигают 11 мм. Лицо малыша продолжает изменяться. Более четко проявляются уши, из ямочки между щеками начинает проступать кончик носа. Выделяются контуры верхней губы. Начинают обособляться веки. Челюсти приобретают нормальную форму.
- Сердце становится четырехкамерным, как у мамы с папой. Между предсердиями пока сохраняется отверстие. Оно закроется позже. Крупные сосуды начинают функционировать. Клапаны аорты и легочной артерии уже функционируют.
- Изменяется костно-мышечная система. Продолжается развитие костей и суставов, это позволяет малышу сгибать руки в запястьях и локтях. Увеличиваются в размерах крохотные пальчики. Мышцы плода уже значительно развиты. И не только двигательные. В глотке, шеи, лицевом отделе черепа уже есть свои мышечные волокна. В дальнейшем они будут помогать в дыхании и жевании. Продолжается и созревание хрящевой ткани. Ножки малыша еще похожи на ласты.
- Желудочно-кишечный тракт также претерпевает изменения. Кишечник увеличивается в размерах. Происходит опущение желудка в брюшную полость. В его слои прорастают нервные окончания. Происходит закладка слюнных желез. Появляется язык.
- У девочек генерируются яйцеклетки, которые после полового созревания дадут начало новой жизни. Женская половая система регулируется гормонами материнского организма. Мужская — зависит от выработки тестостерона самим плодом. Половая система мальчиков характеризуется формированием яичек, семявыносящих протоков, предстательной железы, мочеиспускательного канала (по мужскому типу) и наружных половых органов.
- Кожные покровы бурно трансформируются. Потовые железы уже имеют свои закладки, хотя еще и не функционирующие.
- Дыхательная система характеризуется развитием бронхов, их ветвлением.
Благодаря произошедшим изменениям малыш принимает позу эмбриона. Для этого он сгибает ручки и ножки. Изменения структуры внутренних органов происходят постепенно. Они дадут возможность малышу на следующей неделе продолжить увлекательный процесс собственной эволюции.
Анализы и УЗИ
В течение первого триместра беременности женщина должна сдать целый список назначений: от анализа на группу крови и резус-фактор до исследования на различные виды гепатитов и ВИЧ. Каждый визит к гинекологу теперь включает измерение артериального давления, веса и окружности живота.
Плановое УЗИ проводится во втором триместре. На 9 неделе ультразвук назначается по показаниям. С его помощью можно определить одноплодную или многоплодную беременность, состояние плаценты, послушать сердцебиение плода. При тревожных симптомах УЗИ помогает в диагностике замершей беременности, угрозы прерывания.
Признаки и симптомы 8 недели беременности
Симптомы первого триместра возникают у разных будущих мам в разные сроки, бывают выражены по-разному. У одних женщин они очень яркие, дело доходит вплоть до токсикоза, а другие могут не испытывать их вообще.На 8 неделе женщина может столкнуться со следующими проявлениями беременности: · Небольшие выделения крови из влагалища. Вы можете обнаружить ее следы на белье. Чаще всего в этом нет ничего страшного: просто шейка матки стала более мягкой, нежной, ранимой. Она легко начинает кровоточить после половых актов. Однако, если крови выделяется много, как во время месячных, это может быть признаком выкидыша. При любых сомнениях лучше немедленно обратиться к врачу. · Странные сновидения. Многие будущие мамы на ранних сроках беременности начинают видеть странные сны, потому что в их теле происходят гормональные изменения, и они все еще психологически привыкают к беременности, испытывают страх, тревогу. · Запоры. В первом триместре беременности они встречаются примерно у половины беременных женщин. Это – тоже результат гормональных эффектов. Гормоны замедляют движение пищи по пищеварительному тракту, чтобы организм мог извлечь из нее максимум ценных веществ, необходимых для эмбриона. · Спазмы в нижней части живота. Это нормальные ощущения, так как ваша матка начинает увеличиваться в размерах, из-за чего растягиваются ее связки. Но если спазмы очень сильные, болезненные, нужно обратиться к врачу. · Усиление обоняния. Запахи, которые ранее вы, скорее всего, не замечали, теперь начинают чувствоваться очень остро. Они кажутся очень резкими и неприятными, вызывают тошноту. Самый эффективный способ борьбы с этим симптомом – стараться избегать запахов, которые вызывают у вас неприятные ощущения. · Тошнота. Иногда этот симптом называют «утренней тошнотой», но на самом деле он может беспокоить в любое время суток. Некоторые будущие мамы не испытывают его вообще, а у других он вызывает рвоту – в этом случае, скорее всего, врач диагностирует ранний токсикоз беременных и назначит лечение. · Постоянная усталость. Во-первых, растущая матка начинает забирать на себя все больше крови, поэтому артериальное давление женщины снижается. Во-вторых, в крови снижается уровень сахара и других питательных веществ, потому что их активно потребляет организм эмбриона. Все это приводит к тому, что женщина постоянно чувствует себя уставшей. · Увеличение и болезненность груди. В молочных железах уже начинает разрастаться ткань, которая в будущем станет вырабатывать грудное молоко. · Частые мочеиспускания. Несмотря на то, что ваш живот пока еще не увеличился, матка уже заметно выросла, и продолжает расти. Она все сильнее давит на мочевой пузырь.
Как подготовиться?
Особой подготовки, как правило, трансвагинальная диагностика не требует. Другое дело, если придется выжидать огромную очередь, к которой необходимо быть готовым.
Так, необходимо учесть несколько важных правил:
- перед процедурой мочевой пузырь должен быть пустым;
- рекомендуется не пить жидкости перед обследованием;
- с собой необходимо иметь специальный презерватив для датчика (можно приобрести в аптеке);
- газов в кишечнике быть не должно (желательно, чтобы он был также опорожненным).
Для того, чтобы уменьшить метеоризм можно принимать соответствующие препараты. Кроме того, полезно взять с собой гигиенические средства: салфетки и прокладки на каждый день.
Подобная форма обследования обычно проводится только на ранних сроках. В дальнейшем применяют обследование через стенку живота.
Как чувствует себя мама на 12 неделе беременности
Итак, самый непредсказуемый и рискованный для зарождающейся жизни период пройден, малыш достаточно прочно закрепился и продолжает свое активное развитие. Самое главное для него сейчас — спокойствие и хорошее самочувствие мамы. Какие же важные изменения происходят в организме беременной и как она себя чувствует к концу первого триместра?
К этому времени женщина привыкает к своему новому состоянию, ее чуть меньше тревожит токсикоз, а постоянные дискомфорт и слабость постепенно проходят. Не стоит переживать, если утренняя тошнота по-прежнему сохраняется, полностью неприятный симптом уйдет несколько позже — к 14–16 неделе, когда уже полностью будет сформирована плацента.
pixabay.com  / Philip Walker
Мария Прохорова предупреждает о возможных небольших изменениях в работе кишечника.
Наладить работу желудочно-кишечного тракта поможет правильное питание, употребление в пищу большого количества зеленых овощей, соблюдение питьевого режима и умеренные физические нагрузки.
Матка продолжает увеличиваться в размерах, она давно вышла за пределы лона и постепенно поднимается в брюшную полость. За счет этого она оказывает чуть меньше давления на мочевой пузырь, и частота позывов к мочеиспусканию уменьшается, зато может давить на кишечник, доставляя некоторый дискомфорт.
Как правило, к этому времени женщине из-за растущего животика может стать тесно в любимых брюках или узких джинсах. Уже на этом сроке беременной рекомендовано носить более комфортную одежду. То же самое относится и к нижнему белью. Бюстгальтер должен быть удобным и мягким, чтобы не нарушать процесс кровообращения в увеличивающейся молочной железе.
Возможно появление изменений на коже в виде пигментных пятен, которые порой сопровождают беременность и сильно пугают будущих мам.
Есть и приятные новости — в этот период многие женщины отмечают, что волосы стали более пышными, объемными и блестящими, а состояние ногтей заметно улучшилось.
После 12 недели беременную перестают мучить эмоциональные качели. Гормональный фон более-менее нормализуется, и настроение становится более стабильным. Впрочем, близким людям не стоит забывать, что женщина по-прежнему находится под влиянием гормонов, поэтому эмоциональные всплески — явление нормальное. К этому нужно отнестись с пониманием и немного потерпеть. Сейчас будущая мама как никогда нуждается в поддержке и любви со стороны родных.
На этом сроке уже возможна незначительная прибавка в весе, однако доктор предупреждает, что она не должна превышать 2,5 кг и рекомендует стараться не набирать более 300 г в неделю. Есть женщины, которые к этому моменту не прибавляют совсем, это тоже вариант нормы.
Выделения должны быть слизистыми и прозрачными, могут стать чуть более обильными, чем раньше. Это нормально. А вот боли внизу живота в идеале не должны беспокоить женщину.
Что происходит с маткой и животом на 8 неделе беременности?
На восьмой неделе беременности матка достигает размеров грейпфрута. Она становится примерно в два раза больше, чем была до беременности. Некоторые женщины этого никак не ощущают, их живот имеет обычные размеры. Некоторые начинают замечать, что джинсы, брюки и другая одежда стала сходиться на поясе хуже. Это может быть связано как с ростом матки, так и с распространенным симптомом первого триместра беременности – вздутием живота.
Если вы беременны двойней, то вы, скорее всего, начнете замечать увеличение живота раньше, чем женщины, которые носят одного малыша. Впрочем, это варьируется от женщины к женщине: все мамы и все эмбрионы разные. Женщины бывают разного роста и телосложения. Объем крови в теле будущей мамы на 8 неделях беременности увеличивается примерно на 50%. Для того чтобы он мог уместиться в кровеносном русле, гормон прогестерон расслабляет стенки сосудов, в итоге ширина их просвета увеличивается. Повышается частота сердечных сокращений. В среднем в первом триместре будущая мама еженедельно прибавляет в весе по 450–900 грамм. Средняя прибавка к 8 неделям составляет 1800–2700 грамм. Однако, это не обязательно. Если женщину часто беспокоит тошнота, развивается токсикоз, то прибавки может не быть вообще.Рассчитать прибавку веса у мамы при беременности по неделям
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
- врожденные сердечные пороки;
- резус-конфликт;
- обструкции лимфатических и кровеносных сосудов;
- аритмии.
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
- водянка плода;
- сахарный диабет (у матери);
- нарушения в формировании органов ЖКТ;
- патологии нервной трубки;
- многоплодная беременность;
- скелетные дисплазии грудной клетки;
- пороки строения передней стенки живота.
Маловодие провоцируют:
- двусторонняя аномалия почек;
- задержка внутриутробного развития;
- перенашивание беременности;
- повреждение амниотических оболочек;
- внутриутробная гибель плода.
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Питание на 8 неделе беременности
Как правильно питаться и что кушать на 8 неделе беременности – актуальные вопросы для многих будущих мам, которые боятся набрать лишние килограммы.
Напомним, что в течение 20-ти недель с начала беременности женщины прибавляют 30% всего веса, и еженедельная прибавка составляет в среднем 300 г. Диеты, на которых вы «сидели» до беременности, исключены!
Питание на 8 неделе беременности должно обеспечивать организм всем необходимым: белками, жирами, углеводами, микроэлементами, витаминами. Энергетическая ценность рациона на таком сроке не должна быть ниже 2000 ккал в день.
Если сейчас начать перечисление всех продуктов, полезных для беременных, то читать этот список у вас просто не хватит сил… Так что будем кратки: нужно употреблять мясо, рыбу и морепродукты, злаки (каши и зерновой хлеб), молочные продукты (не очень жирные), растительное масло (сырого отжима) и, конечно, овощи, фрукты и ягоды – в любом виде. Как говорится, ничего нового. И вы заметьте, ни один диетолог не порекомендует при беременности тортиков, конфет, пирожных-мороженых или хот-догов. Да, еще — сладких газированных напитков!
В общем, что кушать на 8 неделе беременности, вы теперь приблизительно знаете. А мы коротко остановимся на том, чем питание может помочь в решении таких проблем беременных, как запор и метеоризм (вздутие живота).
В первом случае (при запорах) необходимы: клетчатка в виде цельнозерновых злаковых блюд (гречка, овсянка, хорошо разваренная перловая крупа), хлеб с отрубями, бобовые (горох, фасоль и т.д.), свежий кефир (по стакану каждый день), капуста (любая) и весь наш привычный сезонный овощной набор, начиная со свеклы. Не забывайте есть яблоки, груши, сливы (чернослив) и цитрусовые, а также орехи и семечки (совсем понемногу).
А теперь, чего не стоит есть, чтобы не мучило вздутие живота на 8 неделе беременности: жиров животного происхождения; ржаного и свежевыпеченного белого хлеба; пшенной и овсяной каш; фасоли, гороха и прочих бобовых (включая арахис); капусты (любой); молока (свежего и сухого) и мороженого; картофеля (особенно жареного); редиса и шпината. А также винограда, даже в виде изюма.
Сейчас — методом сравнения — вы легко составите свой собственный список в зависимости от наличия или отсутствия запоров и метеоризма. А вот что нужно абсолютно всем, так это витамины на 8 неделе беременности.
[], []
Ощущения будущей мамы
Вас все еще может мучить утренняя тошнота, появляются неожиданные вкусовые пристрастия. Даже самые энергичные женщины могут чувствовать усталость с самого утра. Перепады настроения тоже считаются признаком беременности. Все это происходит по вине прогестерона, концентрация которого увеличивается в период вынашивания. Из-за него же сейчас болит грудь, поскольку молочная железа готовится к лактации.
Другой гормон – релаксин – расслабляет связки лонного сочленения и тазовых костей. В будущем это облегчит роды, а сейчас приводит к болям в области таза и поясницы, а также нарушениям перистальтики кишечника. У кого-то это проявится в виде запора, а у кого-то, наоборот, приведет к диарее. Это временно и корректируется диетой.
Размеры матки сопоставимы с размерами грейпфрута. Увеличивается объем циркулирующей крови. Поэтому к 9 неделе вы могли поправиться на 1,5-2 кг.
Точность обследования
Точность УЗИ как метода диагностики оценивается примерно в 80-90%, однако на ранних сроках точность снижена до 70-75%. Именно поэтому при выявлении проблем на восьмой неделе, назначается повторное УЗИ через одну-две недели, чтобы перепроверить данные.
Исключение составляет только замершая беременность и диагностированный выкидыш, которые несут в себе большой риск инфицирования организма мамы, вероятность сепсиса. Эти проблемы требуют скорейшего оперативного вмешательства.
Во всех остальных случаях никто не торопит событий. Время позволяет немного подождать и понаблюдать за крохой в динамике. То, что видно в 7-8 недель, может исчезнуть в 10-12, и такое развитие событий — вовсе не редкость, если женщина будет соблюдать все рекомендации своего врача.
Второе плановое УЗИ: на 20-24 неделе
Обследование во втором триместре – крайне важное мероприятие. К 22 неделе беременности все внутренние системы и органы ребенка практически сформированы и наблюдается его активная двигательная активность, поэтому можно оценить состояние ребенка и детально рассмотреть его со всех сторон
Кроме того, именно тогда будущие родители могут узнать пол ребенка.
Основные цели второго исследования:
- проведение фетометрии – определение биометрических показателей (длина трубчатых костей, окружность головы, живота, бипариетальный и лобно-затылочный размер). По полученным данным вычисляется вес ребенка;
- выявление возможных патологий развития плода;
- оценка размеров, зрелости, структуры и расположения плаценты;
- проведение допплерометрии – исследования маточно-плацентарного кровообращения и кровотока в аорте и среднемозговой артерии плода;
- оценка пуповины – возможно обнаружение обвития вокруг шеи плода, однако на этом сроке это не опасно, поскольку ребенок активно двигается и ситуация может разрешиться сама собой;
- оценка шейки матки. Нормальный размер – не менее 3 см. С приближением родов она укорачивается и сглаживается. Внутренний зев должен быть полностью закрыт. Нарушение этих параметров указывает на истмико-цервикальную недостаточность, требующую наложения швов на шейку матки или введения акушерского пессария.
Что происходит на 8 неделе беременности
Продолжается рост матки. На восьмой неделе она достигает размеров яблока. Женщина в это время может ощущать небольшие сокращения матки, это нормально.
Продолжает развиваться плацента, при помощи которой уже совсем скоро ребенок сможет получать из организма матери необходимые ему питательные вещества. В организме продолжается гормональный взрыв. Прогестерон, пролактин и эстроген расширяют артерии беременной женщины. Это нужно для того, чтобы усилить кровоток и доставить плоду больше крови.
Помимо этого под воздействием гормонов происходит расслабление связок таза, что позволяет расти животу.
Токсикоз на восьмой неделе еще довольно сильный. Женщину тошнит по утрам, усиливаются слюноотделение, наблюдается рвота.
Грудь продолжает увеличиваться в размерах, она тяжелеет и напрягается. Ареал вокруг сосков становится более темным. Также вокруг сосков появляются узелки, которые являются увеличенными потовыми железами.
Советы для женщин на 8 неделе беременности
· Старайтесь есть больше продуктов, богатых клетчаткой, и пейте больше жидкости – это поможет справиться с запорами. Больше двигайтесь. Если эти меры не помогают, посетите врача и попросите, чтобы он порекомендовал вам безопасное слабительное. · С тошнотой поможет справиться обильное питье и частые приемы пищи. · Ешьте больше фруктов. Они полезны для любого человека, в любом возрасте, а во время беременности особенно необходимы. · Оставайтесь физически активны – конечно, в пределах разумного. Полезно выполнять специальные комплексы гимнастики, приседания. Существуют специальные упражнения Кегеля, которые помогут укрепить мышцы тазового дна.
· Растущий организм эмбриона нуждается в питательных веществах, витаминах, минералах. При этом для будущей мамы не всегда просто обеспечить полноценный рацион питания, учитывая, что от одного вида некоторых продуктов возникает тошнота. Вы можете заменять продукты, которые заставляют вас испытывать отвращение, на другие, равноценные. Например, если вас тошнит от брокколи, вместо нее можно есть абрикосы. · Подумайте о приобретении специального бюстгальтера для беременных. И вообще было бы неплохо посетить магазин одежды для будущих мам. · Если вы еще не посещали гинеколога в женской консультации, самое время это сделать. До 11 недели беременности вам нужно сдать много анализов, пройти осмотр у врачей-специалистов, которые оценят состояние вашего здоровья. · Посетите стоматолога. Нужно убедиться, что ваши зубы в хорошем состоянии, залечить больные. Инфекционно-воспалительные процессы в ротовой полости – это плохо и для будущей мамы, и для организма эмбриона. · На ранних сроках беременности многие женщины чувствуют себя напряженными, часто испытывают стрессы и повышенное беспокойство. Это нормальное явление, но иногда стоит «выпускать пар». Лучший способ расслабиться и зарядиться позитивными эмоциями – периодически баловать себя. Запишитесь на маникюр или педикюр. Сходите за покупками. Устраивайте прогулки в парках, красивых местах.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Физическая активность
Согласно статистике, три беременные женщины из четырех имеют недостаточную физическую активность. А ведь она приносит немалую пользую будущей маме и ребенку: · Помогает сохранять хорошую форму. · Помогает предотвратить повышенную утомляемость, запоры, боли в спине и в области таза. · Способствует сжиганию калорий и предотвращает набор веса свыше нормы. · Нормализует сон. · Помогает справиться с перепадами настроения, предотвратить депрессию. · Готовит тело к родам – даже если вы пока еще находитесь в первом триместре. У женщин, которые ежедневно поддерживают физическую активность во время беременности, роды протекают легче.Какие виды физической активности подходят лучше всего? Беременным женщинам рекомендуется выполнять физические упражнения по 30 минут в день, если не ежедневно, то хотя бы большую часть недели. Это время можно разбить на три подхода по 10 минут
Важно не переусердствовать: избыточные физические нагрузки так же вредны, как и их полное отсутствие. Рекомендуемые виды упражнений: · Обычная ходьба
Регулярные прогулки на свежем воздухе – уже лучше, чем ничего. · Плавание. Летом можно купаться в водоемах, где это разрешено (помните о безопасности!), в холодное время года – посещать бассейн. · Йога и пилатес. Важно найти профессионального инструктора, который специализируется на работе с будущими мамами. · Акванатальная гимнастика – занятия в воде. · Занятия на велотренажере. Небольшой тренажер можно поставить даже в квартире.
Какие физические упражнения не рекомендуются во время беременности? Следует избегать занятий видами спорта, во время которых вы можете упасть: верховой ездой, катанием на лыжах (в том числе водных), коньках, сноуборде. Небезопасен дайвинг. Противопоказаны любые виды борьбы, футбол, баскетбол, волейбол, хоккей, теннис
В первом триместре можно кататься на велосипеде, но с осторожностью. Если вы боитесь потерять равновесие и упасть, более предпочтителен будет велотренажер.
Первое УЗИ: на 10-14 неделе (плановое, скрининговое)
Главные задачи первого планового УЗИ:
- Определение специального параметра — толщины воротниковой зоны (область между мягкими тканями, покрывающими позвоночник и внутреннюю поверхность кожи, заполненная жидкостью). Измерение этого показателя позволяет выявить развитие хромосомных патологий — синдрома Дауна и др.;
- Измерение копчико-теменного размера. Показатель определяет размеры плода и точный гестационный срок;
- Диагностика сердечной деятельности плода – основной показатель жизнеспособности;
- Выявление многоплодия;
- Оценка наличия и развития органов ребенка;
- Определение предполагаемой даты родов;
- Установление соответствия размеров плода гестационному возрасту.
Также первое обследование позволяет оценить расположение плаценты и определить состояние и тонус матки. Зачастую первое плановое УЗИ – это знаменательное событие для пары, поскольку они впервые могут увидеть своего будущего ребенка.