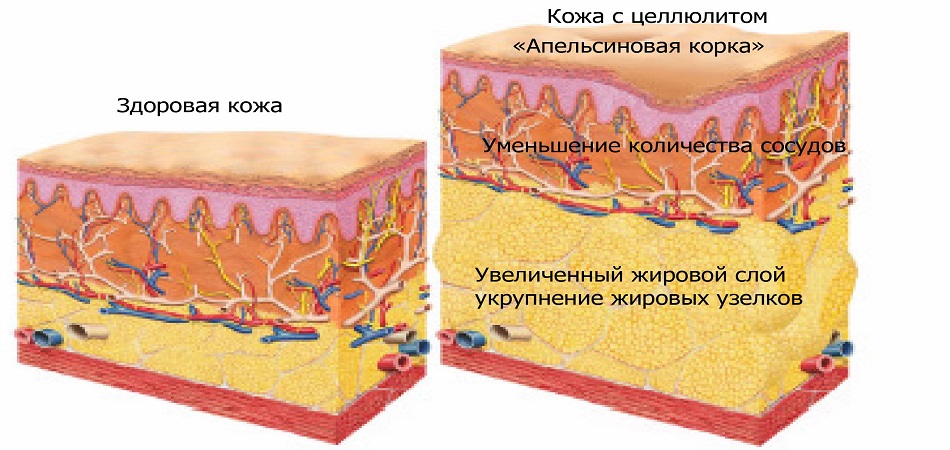
Воспаление лимфоузлов в паху
Содержание:
Что провоцирует / Причины Лактационного мастита в послеродовый период:
К факторам риска лактационного мастита относят:
- недостаточное соблюдение личной гигиены;
- низкий социально-экономический уровень пациентки;
- наличие сопутствующей экстрагенитальной патологии (пиодермия кожных покровов, нарушение жирового обмена, сахарный диабет);
- сниженная иммунореактивность организма;
- осложненные роды;
- осложненное течение послеродового периода (раневая инфекция, замедленная инволюция матки, тромбофлебиты);
- недостаточность млечных протоков в молочной железе;
- аномалии развития сосков;
- трещины сосков;
- неправильное сцеживание молока.
Возбудителем мастита чаще всего является S. aureus в монокультуре, который характеризуется высокой вирулентностью и устойчивостью ко многим антибактериальным препаратам. Значительно реже возбудителями заболевания могут быть также S. pyogenes, S. agalaciae, Haemophilus influenzae, Haemophilus parainfluenzae, E. coli, протей, грибы в виде смешанной инфекции.
Источником инфекции являются носители возбудителей инфекционных заболеваний и больные со стертыми формами патологии гнойно-воспалительного характера из числа окружающих, так как возбудители заболевания распространяются через предметы ухода, белье и т. д. Важная роль в возникновении мастита принадлежит госпитальной инфекции.
Особенности строения молочной железы (дольчатость, обилие жировой клетчатки, большое количество альвеол, синусов и цистерн, широкая сеть млечных протоков и лимфатических сосудов) обусловливают слабое отграничение воспалительного процесса с тенденцией к распространению на соседние участки.
Входными воротами для инфекции чаще всего служат трещины сосков. Распространение возбудителей инфекции происходит интраканаликулярно при кормлении грудью и сцеживании молока, а также гематогенным и лимфогенным путями из эндогенных очагов воспаления.
В подавляющем большинстве случаев маститу предшествует лактостаз, который является основным триггерным механизмом в развитии воспалительного процесса в молочной железе.
При наличии инфекционных агентов молоко в расширенных млечных протоках сворачивается, наблюдается отек стенок протоков, что еще больше способствует застою молока. При этом микроорганизмы, попадая в ткань молочной железы, и обусловливают развитие мастита.
В фазе серозного воспаления ткань железы пропитана серозной жидкостью, отмечается скопление лейкоцитов вокруг сосудов. При прогрессировании воспалительного процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы молочной железы с мелкими очагами гнойного расплавления, которые сливаются, образуя абсцессы. Наиболее частая локализация абсцессов — интрамаммарная и субареолярная.
При гнойном мастите возможно вовлечение в процесс сосудов, образование в них тромбов, в результате чего наблюдается некроз отдельных участков железы, развивается гангренозная форма мастита.
После опорожнения гнойника начинается процесс пролиферации, образуется грануляционная ткань, затем рубец.
Особенностями гнойных процессов железистых органов является плохая способность к отграничению воспалительного процесса, его стремительное распространение с вовлечением в патологический очаг большого количества железистой ткани.
По характеру течения различают острый и хронический лактационный мастит.
В зависимости от особенностей воспалительного процесса мастит может быть серозным (начинающийся), инфильтративным и гнойным. Последний в свою очередь может быть в виде:
- инфильтративно-гнойной, диффузной или узловой формы;
- абсцедирующей формы — фурункулез ареолы;
- абсцесс ареолы;
- абсцесс в толще молочной железы;
- ретромаммарный абсцесс;
- флегмонозной формы (гнойно-некротический);
- гангренозной формы.
В зависимости от локализации очага воспаления мастит может быть подкожным, субареолярным, интрамаммарным, ретромаммарным и тотальным, когда поражаются все отделы молочной железы.
Помощь при развитии застоя молока в молочной железе
Независимо от того, лактостаз развился у матери или же начинается мастит, план действий примерно следующий:
- Успокоиться и взять себя в руки. Контролировать температуру тела.
- Устранить неприятные ощущения в железе, правильно организовав кормление (частое прикладывание, эффективная для опорожнения поза, хороший захват груди ребенком при кормлении).
- Продолжать кормить ребенка обеими молочными железами.
- Постараться выяснить причину случившегося.
- При наличии гнойных выделений из сосков обратиться к врачу незамедлительно.
В том случае, когда самостоятельно лактостаз не разрешился в течение суток, потребуется помощь специалистов (гинеколог, акушерка, маммолог, хирург, консультант по грудному скармливанию). Они осмотрят молочную железу, дадут советы по устранению уплотнения в железе. Это может быть легкий массаж, сцеживания, компрессы на пораженную область, некоторые лекарственные препараты и народные методы лечения. Самолечение может повредить и привести к осложнениям.
Папилломы на шее при беременности
Локализация этого вирусного проявления достаточно обширна, но есть места особенно «полюбившиеся». Это шея, паховая область, лицо, подмышки.
Еще на ранних сроках гестационного периода каждая женщина проходит ряд обследований на наличие в ее организме различных вирусов, в том числе и ВПЧ. Ведь в момент перестройки защитные силы материнского организма ослабевают, давая возможность патогенной флоре активизироваться. Если до зачатия у женщины не наблюдалось новообразований или они были незначительны, то в такой период их рост и распространение активизируется. Папилломы на шее при беременности — наиболее часто встречающаяся патология, которая никоим образом не повлияет на развитие и рождение маленького человечка. Если же небольшие бородавки наблюдались у женщины на лице и шее еще до зачатия, то данная патология усугубиться и расширит свою локализацию.
Если будущая мама знает о предрасположенности своего организма к ВПЧ, прежде чем планировать зачатие ребенка, сначала стоит пройти курс лечения от вирусной инфекции, так как она хоть и не оказывает отрицательного воздействия на плод, но способна существенно подорвать иммунитет роженицы.
Удаляют подобные опухоли в период беременности только в крайнем случае, по рекомендации врача, на позднем сроке вынашивания, когда плод уже полностью сформирован и готов к самостоятельной жизни. Если такой медицинской необходимости нет, ВПЧ стоит лечить уже после родов. Велика вероятность, что новообразования исчезнут самостоятельно.
Что нужно делать для профилактики лактостаза и мастита?
Предупредить болезнь всегда легче. Что нужно делать для того, чтобы свести риск лактостаза и мастита к минимуму?
Совместное пребывание в родильном доме, кормление малыша по его желанию.
При невозможности прикладывания ребенка к груди (например, при тяжелом состоянии ребенка) начать регулярно сцеживаться, приурочив сцеживания к кормлению ребенка. Нужно обсудить все вопросы с медицинским персоналом.
Научиться сцеживаться правильно.
При сильных приливах молока сцеживаться по чуть-чуть, лишь до облегчения состояния. Затем дать рассосать грудь малышу.
Подобрать удобный мягкий бюстгальтер. Лучше купить его после установления лактации, чтобы не ошибиться с размером. Ношение бюстгальтера не является правилом, дома или ночью можно обойтись майками.
Оберегать молочные железы от травмирования (удары, сдавливание неудобной одеждой), т. к. при этом нарушается проходимость молочных протоков.
Стараться кормить ребенка в разных позах в течение дня (сидя, лежа)
Это способствует хорошему опорожнению разных долек молочной железы.
При большом размере груди важно научиться правильно ее поддерживать, не сдавливая железу и не пережимая протоки. Правильнее всего сделать букву «U» большим и указательным пальцами и расположить их под грудью.
Находиться рядом во время ночного сна (не обязательно спать в одной постели, важно спать в одной комнате)
Так мама скорее услышит забеспокоившегося малыша и вовремя приложит его к груди.
Научиться расслабляться вовремя кормления, думать о хорошем, не нервничать по пустякам. Это действительно важно для хорошего выделения окситоцина, который способствует оттоку молока.
Почему появляются папилломы при беременности?
Случаи появления бородавок во время беременности нередки, но каждый раз женщины впадают в ступор, предполагая, что теперь некрасивой она останется навсегда. Но главное – не повредит ли это будущему ребенку? Поэтому если при беременности появились папилломы – паниковать не стоит, лучше проконсультироваться с врачом.
Можно сказать, что переживание беременных беспочвенно. Папиллома – это доброкачественное новообразование никоим образом не влияющее на течение беременности и развитие малыша. Доставляет оно лишь эстетический дискомфорт своей владелице. Размер бородавок небольшой и лишь незначительный их процент достигает значительных размеров, которые, при генитальной локализации, способны препятствовать естественным родам, вынуждая акушера – гинеколога ориентироваться на кесарево сечение.
Некий дискомфорт они приносят и если располагаются в местах постоянного трения с одеждой. В этом случае они могут воспалиться, распухнуть и вызывать боль.
Лечение лактостаза
При лактостазе необходимо обеспечить максимально возможное опорожнение молочной железы. Расширению протоков способствует умеренное согревание, массаж груди. Для снижения вероятности рефлекторного стаза рекомендован качественный отдых, исключение стрессов, ограничение ношения сжимающего грудь белья. Спать рекомендуется не на спине и животе, а на боку.
Кормление надо стараться осуществлять как можно чаще (но не чаще 1 раза в два часа). При начале кормления сразу необходимо приложить ребенка к «больной» груди. Дело в том, что для высасывания молока из застойной области ребенку приходится прикладывать максимум сосательных усилий, а когда он уже поел, то может лениться и отказываться сосать. Однако здоровая грудь так же требует тщательного опорожнения. Кормление необходимо осуществлять в удобном и комфортном для младенца положении, обеспечивая ребенку максимальный контакт с соском и облегчая сосание. Если ребенок сосет грудь недостаточно часто и интенсивно, необходимо производить сцеживание излишков молока.
Усилению оттока способствует массирование груди поглаживающими движениями в направлении соска.
Массаж молочной железы, сцеживание и кормление необходимо осуществлять, преодолевая болезненность до тех пор, пока симптоматика лактостаза не стихнет. Настойчивость усилий способствует качественному опорожнению желез и продолжительной полноценной лактации.
Иногда при раскрытии спазмированного протока во время кормления может отмечаться некоторое пощипывание и жжение в груди.Сцеживаемое молоко может содержать включения («молочные зерна»), нитевидные волокна, бить избыточно жирным на вид. Это нормальная, здоровая консистенция грудного молока, обеспечивающая младенцу полноценное питание. В промежутках между кормлениями и сцеживаниями болезненность можно облегчать, применяя местные холодные компрессы.
Перед сцеживанием или кормлением железу необходимо держать в тепле. При необходимости грудь можно согреть смоченным в теплой воде полотенцем, принять теплый душ. Использование горячей воды и согревающих компрессов опасно возможным присоединением инфекции, поэтому резкое избыточное согревание не рекомендуется.
После прогревания грудь массируют круговыми движениями от ее основания к соску. При массировании долька, где локализуется лактостаз, довольно хорошо определяется на ощупь, отличаясь от окружающей ткани повышенной плотностью. Уплотнение необходимо массировать с особой тщательностью. Именно уплотненная болезненная область нуждается в сцеживании в первую очередь. После сцеживания можно приложить к груди ребенка и дать ему отсосать остатки молока.
Продолжительный лактостаз (более суток) и после расцеживания может сохранять на 1-2 дня болезненность в области имевшего места застоя. Если и после боль не утихает, а усиливается, возникает лихорадка, гиперемия, можно предполагать развившийся мастит (воспаление молочной железы). Необходимо прекратить прогревания железы (тепло способствует прогрессированию инфекции) и срочно обратиться к врачу.
При лактостазе любые согревающие компрессы вредны, а спиртовые компрессы помимо вероятности стимулирования бактериальной флоры вмешиваются в гормональную регуляцию лактации, что только способствует развитию лактостаза.
Избыточно активный массаж также может вести к негативным последствиям: механическим повреждениям долек и протоков, появлению новых очагов застоя и повышению температуры тела (при интенсивном обратном всасывании молока и инфильтрации окружающих тканей в поврежденных дольках).
Лечение лактостаза народными средствами без обращения к врачу категорически не рекомендуется, особенно матерям, осуществляющим лактацию впервые. Неправильное осуществление лечебных мероприятий способствует развитию осложнений лактостаза и снижению качества молока вплоть до полного прекращения лактации. Самостоятельной сцеживание зачастую весьма болезненно и может быть неэффективно. Маммолог может помочь при расцеживании и разработке протоков. Хороший специалист может сделать сцеживание вовсе безболезненно.
Аппаратное сцеживание молокоотсосом по своей эффективности не уступает ручному, но при лактостазе перед использованием молокоотсоса необходимо тщательно размассировать больной участок. Одной из эффективных методик рассасывания застоя молока является ультразвуковой массаж молочной железы. Способствует сокращению млечных протоков окситоцин. Его назначают в инъекциях и вводят внутримышечно за 20-30 минут до кормления.
Классификация
Острый конъюнктивит возникает внезапно и сопровождается ярко выраженными симптомами. В зависимости от причины бывает 2-х видов:
- Инфекционный – возбудителем являются патогенные микроорганизмы: вирусы, бактерии или грибки.
- Неинфекционный – когда воспаление вызвано другой патологией или внешним влиянием. Например, аллергия, компьютерный синдром, пыль.
Конъюнктивит бактериального типа
Патологический процесс возникает, когда на слизистую оболочку попадает возбудитель. Микроскопические бактерии на оболочку глаза можно занести руками, умывшись загрязненной водой. Например, из водоема. Также источником вредоносных микроорганизмов является пыль, наволочки подушки, линзы.
Длительность и тяжесть заболевания зависит от состояния организма и типа бактерии. Причинами бактериального конъюнктивита являются стрептококки, гонококки, стафилококки. Самой опасной формой является дифтерийная инфекция, она требует госпитализации в инфекционное отделение.
Вирусная форма
Передается через контакт с зараженным человеком, а также по воздуху. Поэтому распространена в детских садах, школах, в больших коллективах. К другим путям заражения относят:
- пользование одними глазными каплями с больным человеком;
- использование инструментов, которые не прошли полноценную антисептическую обработку во время офтальмологического осмотра у врача;
- несоблюдение элементарных правил гигиены.
Вирусный конъюнктивит разделяется на 3 типа – герпевирусный, аденовирусный и геморрагический. Наиболее тяжелым считается последний. Он характеризуется обширными кровоизлияниями.
Аллергический тип
Возникает у людей, которые имеют повышенную чувствительность к различным внешним раздражителям. Источником может быть пыль, шерсть животных, пыльца растений, медикаменты, продукты питания. Аллергия разделяется на следующие подвиды:
- Поллинозная – патологическая реакция на растения, цветы, деревья.
- Лекарственная – возникает на некоторые компоненты лекарственных средств.
- Атопическая – не имеет точной причины. В большинстве случаев возникает сезонно.
Особенностью является то, что помимо офтальмологических проявлений возможно появления кашля, кожных высыпаний.
Конъюнктивит, возникающий под воздействием внешних факторов
Воспаление конъюнктивы способно возникнуть из-за частого или постоянного воздействия вредных внешних раздражителей. Частые причины:
- использование раздражающих средств для умывания;
- производственные выбросы в экологически неблагоприятных районах;
- стиральные порошки, отбеливатели;
- длительная работа за компьютером, которая приводит к сухости слизистой оболочки;
- загрязненный воздух;
- вредная профессиональная деятельность.
К факторам риска можно отнести контактные линзы. Их некачественное очищение или нарушение правил ношения приводит к появлению воспалительной патологии с образованием сосочков. Такая форма называется папиллярным конъюнктивитом.
Причины фурункула
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, — это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
Диагностика
Основой диагностики является история болезни и внешний осмотр. Характерным для этого синдрома является болезненность при пальпации в области крепления 4-6 ребра.
Рентгенография (КТ, МРТ) обычно малоинформативна для диагностики этого синдрома и применяется только для дифференциальной диагностики с другими возможными причинами болей в грудной клетке (онкологические заболевания, заболевания легких и т.д.). ЭКГ, лабораторные исследования необходимы для исключения заболеваний сердца или инфекций. Диагноз реберного хондрита выставляется в последнюю очередь после исключения всех возможных других причин (особенно заболеваний сердца).
Жжение в груди и воспаление молочной железы
Ощущение жжения в груди может быть вызвано воспалением молочной железы. Различают лактационный мастит и воспаление молочной железы не связанное с кормлением грудью.
- Лактационный мастит. Воспаление молочной железы в период грудного вскармливания. Воспаление охватывает все ткани молочных желез, в том числе сосок и ареолу. В большинстве случаев развивается в результате недостаточного опорожнения молочной железы, реже вследствие механических повреждений, травмирования соска при неправильном прикладывании младенца к груди. Застойный процесс с последующим инфицированием приводит к воспалению груди. Самый распространенный возбудитель заболевания – золотистый стафилококк, реже – стрептококк.
- Нелактационное воспаление молочной железы развивается в результате различных патологических процессов, например, при нарушении работы щитовидной железы, повышении уровня пролактина или при мастопатии (доброкачественные изменения в тканях молочных желез).
Ощущение жжения и воспаление груди может быть одним из побочных эффектов препаратов, используемых в терапии артериальной гипертензии.
Доступность эстетических пластических операций привела к увеличению числа женщин, страдающих от воспаления молочной железы. В этом случае воспаление тканей груди вызывает силикон, из которого изготовлены имплантаты.
Боль при воспалении придатков у женщин
Болезненность в нижней части живота – основной симптом воспаления в репродуктивных органах женщины. Боль в придатках усиливается перед месячными, после физических нагрузок и стрессов. Иногда она отдает в поясницу, нижние конечности, брюшную полость, промежность. Часто пациентки жалуются на ноющую боль в придатках, которая постепенно усиливается.
Тянущие боли в области придатков наблюдают при хроническом течении болезни.
Воспалительный процесс нарушает естественную работу яичников и маточных труб. Организм женщины реагирует на болезнь такими симптомами:
- патологические выделения из влагалища – бели серого, зеленого или коричневого цвета с неприятным запахом;
- нарушение менструального цикла – смещение месячных, обильность выделений, изменение цвета и консистенции, появление сгустков;
- болезненность во время сексуального контакта или после него;
- кровяные выделения после полового акта;
- неприятный запах из влагалища;
- снижение половой активности;
- проблемы с зачатием более 6 месяцев;
- напряжение внизу живота, спазмы.
На фоне специфических признаков появляются также общие симптомы:
- повышение температуры тела;
- боли в суставах и мышцах;
- головокружение и мигрень;
- повышенное отделение пота;
- проблемы с ЖКТ (вздутие, тошнота, рвота, диарея);
- патологии мочеиспускания (задержка мочи, боли при выходе урины, развитие цистита);
- заболевания нервной системы (развитие невроза, апатии, депрессии);
- общее снижение работоспособности и физической активности.
Часто режущая боль в придатках появляется только в середине менструального цикла. Это симптом нарушения выработки половых гормонов. Во время овуляции происходит недостаточная выработка прогестерона, что может быть причиной развития болевого синдрома.
Причины и факторы риска
Основной причиной развития рака груди является злокачественное перерождение клеток, из которых впоследствии развивается опухоль. Как именно запускается внутриклеточный механизм, до сих пор не установлено, однако хорошо изучены факторы, способствующие началу злокачественного процесса:
- унаследованная предрасположенность к онкозаболеваниям молочных желез;
- начало месячных до 12-летнего возраста и климакс после 55 лет;
- курение в течение многих лет, частое употребление алкоголя;
- сахарный диабет, ожирение;
- длительный прием гормональных контрацептивов или лекарственных препаратов иного назначения;
- перенесенное в прошлом онкозаболевание репродуктивных органов.
Как проводится диагностика миозита грудной клетки?
Обычно в первую очередь пациент попадает на прием к терапевту, так как не знает, почему его стали беспокоить боли в груди и другие симптомы. Заподозрив неврологическую природу заболевания, врач направляет больного на консультацию к неврологу.
Врач-невролог расспросит вас о ваших симптомах, о том, когда и как они возникли, как изменялись со временем, чем вы болели в течение жизни, какими хроническими заболеваниями страдаете на данный момент. Будет проведен неврологический осмотр. Доктор нажмет на определенные точки на вашей груди, чтобы определить болезненность.
Далее для уточнения диагноза и исключения других заболеваний, будет назначено обследование, которое может включать следующие методы диагностики:
- Анализ крови на ферменты, повышение уровня которых свидетельствует о повреждении мышечной ткани.
- Магнитно-резонансная томография, компьютерная томография, рентген — помогают обнаружить очаги патологических изменений в мышцах, костях, органах груди.
- Электромиография — исследование, во время которого оценивают проведение электрических импульсов в мышцах.
- Биопсия мышц — врач забирает фрагмент подозрительной ткани и отправляет на анализ в лабораторию. Это помогает диагностировать отдельные формы миозита, например, дерматомиозит.
С какими болезнями проводят дифференциальную диагностику признаков миозита грудной клетки?Похожие боли в груди и прочие описанные выше симптомы могут возникать и при других заболеваниях, таких как:
- стенокардия и другие болезни сердца;
- болезни легких и плевры — пленки из соединительной ткани, которая их покрывает;
- межреберная невралгия;
- остеохондроз грудного отдела позвоночника.
Профилактика мастита
Основа профилактики мастита — своевременная борьба с застоем молока, правильная техника кормления, сцеживания и ухода за молочными железами.
Физиологические механизмы образования молока, его накопления в груди и отдачи во время кормления очень сложны. Для их правильного формирования очень важна тесная связь между мамой и ребенком. Поэтому начальными мерами профилактики мастита являются:
- раннее прикладывание к груди (в первые 30 минут после родов);
- совместное пребывание мамы и малыша в родильном доме.
Техника грудного вскармливания
Каждая женщина после родов должна научиться правильно кормить грудью. При неправильном кормлении повышается риск трещин сосков, застоя молока (лактостаза) и в дальнейшем — мастита.
Технике правильного кормления женщину должен обучить лечащий врач-акушер-гинеколог или акушерка. По всем вопросам грудного вскармливания вы можете обращаться к персоналу родильного дома.
Основные правила грудного вскармливания:
1. Перед кормлением нужно принять душ или обмыться до пояса теплой водой с детским мылом, грудь можно обмыть только водой, чтобы не сушить кожу сосков.
2. Вы должны принять удобную позу: сидя или лежа, чтобы не возникало чувства усталость в мышцах и не требовалось менять положение тела, прерывая кормление.
3. Ребенка необходимо надежно удерживать рукой около себя, предварительно удостоверившись, что даже если уснете во время кормления, малыш не упадет. Для этого можно подложить под руку подушку или отгородить край кровати валиком из одеяла.
4. Во время кормления все тело ребенка должно быть развернуто к маме, головка и спинка — находиться на одной линии, рот малыша — напротив соска. Ребенок должен иметь возможность свободно двигать головой, чтобы устроится поудобнее.
5. Самый важный момент — правильное захватывание груди во время кормления. Ребенок должен взять грудь широко открытым ртом, не только сосок, но и большую часть околососкового кружка — ареолы. Нижняя губа у малыша во время сосания должна быть вывернута наружу.
6. Если малыш ритмично и глубоко сосет, не беспокоится, не надувает щёки и не попёрхивается, а вы не чувствуете боли во время сосания, — значит все правильно.
7. Если необходимо прервать кормление, нельзя вытягивать грудь изо рта ребенка, это может травмировать сосок. Чтобы безболезненно извлечть грудь, аккуратно надавить пальцем на грудь около губ малыша, тогда сосок можно будет легко освободить.
8. После кормления остатки молока необходимо сцедить. Если есть явления лактостаза, то малыша в первую очередь прикладывают к больной груди.
Как правильно сцеживать молоко
При явлениях лактостаза эффективнее ручное сцеживание, хотя это очень трудоемкий и иногда болезненный процесс.
- Чтобы облегчить отхождение молока перед сцеживанием можно сделать мягкий массаж молочной железы.
- Во время сцеживания располагайте пальцы на периферии ареолы (на границе кожи и околососкового кружка), не тяните грудь непосредственно за сосок.
- Сцеживание чередуйте с поглаживающими движениями от периферии молочной железы к ареоле соска.
Уход за молочными железами
Кожа молочных желез, особенно оклососкового кружка очень ранима, через повреждения на коже внутрь молочной железы может проникать инфекция. Поэтому необходимо придерживаться следующих правил:
Боль в придатках слева
Боль в левом придатке наблюдают при одностороннем воспалении. Воспалительный процесс провоцируют бактерии или основная патология. Нередко воспаление распространяется на левый яичник из соседнего органа. При левосторонней патологии наблюдаются периодические боли в левом придатке у женщин, повышение температуры, желтоватые бели.
Одностороннее воспаление в левом яичнике часто возникает из-за снижения иммунитета, переохлаждения, физического и психологического переутомления. Также боли в левом яичнике вызывают кисты, которых может не быть в правом органе. Односторонние острые боли с левой стороны характерны для состояния апоплексии. При таком состоянии происходит кровоизлияние в придаток с последующим разрывом яичника. Кровь скапливается в брюшине, провоцируя перитонит, абсцесс.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к .
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.