Профилактика женских заболеваний
Содержание:
Диагностика
При раке эндометрия матки симптомы и признаки заболевания не являются специфичными. Поэтому для диагностики опухоли важнейшее значение приобретают инструментальные и лабораторные исследования.
-
Трансвагинальное УЗИ. Позволяет описать структуру эндометрия и проконтролировать его толщину.
-
Гистероскопия. Процедура осмотра внутренней полости матки при помощи специальной оптической системы. Во время обследования может быть проведена биопсия патологически измененных тканей.
-
Биопсия. Аспирационная биопсия – это процедура забора образца эндометрия при помощи тонкой полой иглы.
-
Гистологический анализ биоптата. Микроскопическое исследование препарированного образца необходимо для подтверждения диагноза и для определения типа злокачественных клеток.
-
МРТ матки. Как правило, проводится на третьей или четвертой стадии роста опухоли, чтобы выявить степень распространенности, пораженные лимфоузлы и соседние органы.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь…
Как предотвратить развитие инфекции влагалища
Самостоятельно определить возбудителя инфекции влагалища невозможно, поставить правильный диагноз и назначить лечение может только гинеколог. А вот предупредить развитие инфекции можно, соблюдая ряд простейших правил
Обратите внимание на следующие моменты:
Нижнее белье. Рекомендуется ношение нижнего белья из натурального материала, преимущественно хлопчатобумажного. Нужно избегать тканей, в производстве которых используются в основном искусственные волокна.
Диета
Очень важно соблюдать правильный режим питания, используя в ежедневном рационе продукты с низким содержанием декстринов и других легко усваиваемых углеводов, сахаров и дрожжей.
Средства для подмывания. Хорошие результаты для профилактики инфекции влагалища приносит использование препаратов для интимной гигиены с нейтральным рH
Нормальная кислотность обеспечивает развитие и поддержание благоприятной бактериальной флоры.
Гигиенические средства. Женщине с хроническими инфекциями влагалища следует отказаться от тампонов в пользу прокладок. Гигиенические прокладки необходимо часто менять, чтобы свести к минимуму риск развития бактерий на их поверхности.
Половые контакты. Важна профилактика инфекции влагалища во время интимных отношений. Минимум проблем гарантирует сожительство с одним постоянным партнером или использование презервативов. Презервативы снижают риск развития инфекций влагалища из группы ИППП (хламидиоз, трихомониаз, кандидоз и т. д.).
Спринцевание и мытье. Не рекомендуется осуществлять спринцевания влагалища для поддержания чистоты или избавления от возможных бактерий, поскольку эта процедура нарушает естественную бактериальную флору. Нежелательно также частое и длительное купание в ванне, лучше чаще принимать душ.
Благоприятная среда обитания возбудителей инфекции – общественные раздевалки, бассейны, спа и сауны
Конечно, посещать их можно, однако, следует соблюдать особую осторожность и правила гигиены. Например, можно сидеть только на своем полотенце, для вытирания нужно использовать второе
Также обязательно всегда вытирать насухо наружные половые органы.
Разновидности заболеваний репродуктивной системы
У каждого вида заболеваний репродуктивной системы женщины есть своя первопричина. Источником патологии может стать инфекция, передающаяся от человека к человеку во время полового контакта; воспалительные процессы в области малого таза; различные виды опухолей, как доброкачественных, так и злокачественных; сбой в работе эндокринной системы, т.е. гормональный дисбаланс.
Среди гормонозависимых заболеваний у женщин наиболее часто встречаются:
Дисфункции яичников — обобщенное название для целого ряда патологических изменений в яичниках, вызванных нарушениями их гормональной функции, эндокринными расстройствами и воспалительными процессами.
Миома матки — доброкачественное новообразование в мышечных слоях матки. Развивается она в стенках самой матки или ее шейке, и по размерам бывает от пары миллиметров до нескольких сантиметров.
Синдром поликистозных яичников (СПКЯ) — гормональное женское заболевание. Для него характерно увеличение яичников в размерах и наличие на них многочисленных маленьких пузырьков с жидкостью, которые называются кистами.
Аденомиоз — внутреннее слизистое покрытие матки (эндометрий) прорастает в мышечные ткани, что становится причиной длительных, болезненных менструаций, маточных кровотечений, коричневатых выделений между месячными, болезненных ощущений во время секса.
Эндометриоз — прорастание клеток эндометрия внутрь мышечной ткани матки и за ее пределы. Поражаются органы малого таза (яичники, маточные трубы, мочевой пузырь), брюшная полость и даже грудная клетка.
Из воспалительных заболеваний женской репродуктивной системы наиболее распространенные:
Воспалительные процессы в придатках (сальпингоофорит, аднексит) — развивается вследствии поражения придатков и яичников различного рода инфекциями.
Эрозия шейки матки — язвенные поражения слизистой шейки матки, возникающее из-за травм, половых инфекций, гормональных сбоев.
Кольпит или вагинит — воспаление слизистого покрытия влагалища, имеющее инфекционную и неинфекционную природу.
Бартолинит — гнойно-воспалительное поражение бартолиновых желез. Чаще всего возникает вследствие заражения патогенными микробами, передающимися половым путем.
Эндометрит — воспалительный процесс в матке, которому подвергается ее внутренний слой — эндометрий.
Также к воспалительным заболеваниям относятся и цистит, цервицит, оофорит, пельвиоперитонит и пр.
Инфекционными заболеваниями женской репродуктивной системы считаются: трихомониаз, уреаплазмоз, микоплазмоз, генитальный герпес, гарднереллез, гонорея, цитомегаловирус и др.
КЛАССИФИКАЦИЯ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ ПО ВОЗБУДИТЕЛЮ И ЛОКАЛИЗАЦИИ:
| Название возбудителя | Вызванное им заболевание |
| Актиномицеты (дрожжи) | |
| Анаэробная инфекция | |
| Бледная трепонема | Сифилис |
| Вирус гепатита C | Гепатит С |
| Вирус иммунодефицита человека | СПИД |
| Вирус краснухи | Краснуха |
| Вирус простого герпеса | Герпес |
| Гарднереллы (Gardnerella vaginalis) бактериальный вагиноз |
Гарднереллез, бактериальный вагиноз |
| Гонококки (Neisseria gonorrheae) | Гонорея |
| Кандиды (Candida) | Кандидоз (Молочница) |
| Контагинозный моллюск | Контагинозный моллюск |
| Кишечная палочка | |
| Микоплазмы (Mycoplasma hominis, Mycoplasma genitalium) | Микоплазмоз |
| Папилломавирус человека | Папилломатоз |
| Протей | |
| Стрептококки группы В | |
| Стафилококки | |
| Токсоплазма, или молочница (Candida albicans) | Токсоплазмоз |
| Трихомонады (Trichomonas vaginalis) | Трихомоноз, трихомониаз |
| Уреаплазмы (Ureaplasma urealyticum) | Уреаплазмоз |
| Хламидии (Chlamydia trachomatis) | Хламидиоз |
| Цитомегаловирус | Цитомегалия |
Большинство современных воспалительных процессов у женщин связано с генитальной инфекцией в комбинации с условно-патогенной микрофлорой.
Сегодня всех больных женщин необходимо обследовать при помощи ИППП и ПЦР с целью точной диагностики инфекции, вызвавшей воспалительный процесс. Каждая инфекция имеет свой собственный спектр чувствительности к антибиотикам.
Как победить трихомониаз?
Заболевание, которое ежегодно в мире поражает порядка 170 миллионов человек, — «противник» не из легких. На сегодняшний день большинство врачей во всем мире считают трихомониаз одним из самых распространенных заболеваний, передающихся половым путем. Инфекция вызывает к тому же и немало осложнений, а за последние годы некоторые разновидности трихомонад стали устойчивее к применению медикаментозных препаратов. Чтобы лечение не затянулось на долгие годы, постарайтесь отреагировать на первые симптомы: зеленоватые, серые или желтоватые выделения, имеющие специфический запах, — это сигнал того, что надо срочно обратиться к грамотному специалисту, который проведет соответствующее клиническое исследование. Если анализ мазка на микрофлору покажет наличие трихомонад — приготовьтесь к долгой борьбе за свое здоровье. Всех осложнений, которые влечет за собой невылеченный трихомониаз, за один раз и не перечислишь: поражение мочеиспускательного канала, мочевого пузыря, шейки матки и маточных труб.… Первый шаг к выздоровлению — посещение или венеролога.
Когда нужно срочно обращаться к врачу
Безотлагательным поводом для обращения к врачу можно считать такие жалобы:
- Резкая, сильная, интенсивная боль внизу живота и области поясницы. Особенно при резкой боли внизу живота справа, у женщин это моет быть как правосторонний аднексит, так и аппендицит. Всегда нужно выяснить, почему тянет низ живота.
- Рвота и/или диарея
- Неврологические симптомы (головокружение, потеря сознания, головная боль)
- Резкое повышение температуры выше 38
Нужно обратиться к врачу, если Вас уже какое-то время беспокоят:
- Высыпания и язвы в области половых органов
- Постоянные боли в области живота и поясницы
- Дискомфорт во время полового акта
- Появились выделения из влагалища «необычного» цвета или с примесью крови, имеющие неприятный запах. Творожистые, пенистые выделения с ощущением зуда и жжения.
- Появление жалоб после незащищённого полового акта. Это может быть признаком появления заболеваний, передающихся половым путём (ЗППП)
- Постоянная усталость, повышенная температура, частые диарея и рвота
Все сказанное выше свидетельствует о важности выверенной диагностики
Какие есть женские болезни
Список патологических состояний репродуктивных органов у женщин можно условно разделить на четыре большие группы.
1. Воспалительные гинекологические заболевания.
Список: гнойно-воспалительные (кольпит, вульвовагинит, вульвит, эндометрит, аднексит и др.), заболевания, передающиеся половым путем (гонорея, трихомониаз, хламидиоз, уреаплазмоз, кандидоз), вирусные заболевания (генитальный герпес, папилломавирусные инфекции, цитомегаловирус). В результате происходит поражение наружных и внутренних половых органов. Многие болезни матки возникают на фоне ослабленного иммунитета, переохлаждения, хронических инфекций, гормонального дисбаланса, механических и химических травм, плохой гигиены и других факторов. Из симптомов: эти болезни проявляются обильными патологическими выделениями (белями), распиранием и болями внизу живота, дискомфортом, жжением при половом акте, мочеиспускании и др.
2. Болезни, вызванные эндокринными нарушениями.
Сбои в работе эндокринных органов — яичников, гипофиза, надпочечников, щитовидной железы — являются причиной гормонозависимых заболеваний у женщин. Нарушения в эндокринной системе организма приводят к патологиям полового созревания (задержка или преждевременное половое развитие, нарушения менструального цикла, аномалии развития половых органов). Сюда также относят нарушения менструального цикла (предменструальный синдром, аменорея, альгодисменорея), отсутствие овуляции, маточные кровотечения и т.д. Основные провоцирующие факторы: инфекции, аборты, стрессы, плохое питание, врожденные патологии, аутоиммунные процессы, травмы, опухоли. Приводят к эндокринной дисфункции, бесплодию, маскулинизации, росту частоты новообразований.
3. Гиперпластические, дистрофические, опухолевые.
Патологическое разрастание тканей и развитие опухолей половых органов — наиболее опасные из всех групп гинекологических заболеваний у женщин. Данная группа гинекологических заболеваний включает в себя доброкачественные и злокачественные новообразования (перечень: миома, эрозия, дисплазия, полипы, гиперплазия эндометрия, эндометриоз, лейкоплакия шейки матки, кисты, кистомы, рак шейки матки, тела матки, яичников, вульвы и влагалища). Большинство способов устранения данных патологий — хирургические малоинвазивные или радикальные.
4. Аномалии строения и развития половых органов.
Список женских болезней в гинекологии, связанных со структурными отклонениями: двурогая, седловидная матка, удвоение влагалища, отсутствие матки, атрезия (заращение просвета) влагалища, матки, слепая девственная плева, загиб матки, гипоплазия матки, половой инфантилизм и др. Таким образом, в эту группу гинекологических болезней относятся врожденные патологии, такие как: неправильная форма, отсутствие органа полностью или частично, наличие перегородок, удвоений, недоразвитие. Заращение и непроходимость гимена, сужение отверстия могут быть как врожденными, так и приобретенными. Не все они обнаруживаются сразу после рождения, многие из них проявляются в период полового созревания и с началом половой жизни, обычно это касается патологий девственной плевы.
Наиболее частые симптомы гинекологического заболевания у женщин в этом случае это: аменорея, боль, связанная со скоплением менструальной крови во влагалище (гематокольпос), бесплодие, невынашивание. Лечение в большинстве случаев оперативное и должно проводиться у интимного хирурга своевременно.
Причины болезни женских органов
- Наследственные и внутриутробные факторы,
- Регулярные либо периодические стрессы,
- Частая смена половых партнеров,
- Незащищенный секс, в т.ч. однополый,
- Плохая экология и нездоровый образ жизни,
- Злоупотребление антибиотиками,
- Имеющиеся инфекции, в т.ч. ЗППП,
- Раннее начало половой жизни,
-
Несоблюдение правил интимной гигиены.
Способы диагностики
- визуальный осмотр;
- пальпация матки и придатков;
- осмотр в зеркалах;
- ректальное исследование;
- мазки из влагалища на флору;
- цервикальная онкоцитология;
- бакпосев с антибиотиками;
- ПЦР анализы на инфекции;
- исследование крови на гормоны;
- УЗИ малого таза;
- кольпоскопия шейки матки;
- рентген и МРТ;
-
лапароскопия.
Признаки кольпита у пожилых женщин
Каждая женщина в период постменопаузы знает о характерных проявлениях данного состояния – сухость, жжение и зуд половых органов, а также целый комплекс гормональных симптомов. На фоне общих изменений в организме пациентки часто даже не подозревают о наличии у них воспалительного процесса влагалища.
Характерные признаки старческого кольпита:
- дискомфорт в области половых органов – упомянутые выше зуд и жжение. Сопровождаются еще и сухостью слизистых оболочек и умеренной болезненностью в области влагалища;
- гиперемия тканей – слизистые оболочки половых органов, в том числе и наружных, приобретают красный цвет, сигнализируя о распространении воспаления;
- необычные выделения – характер и консистенция выделений зависит от инфекционного возбудителя, который стал причиной вагинита, однако нередко отмечаются обильные творожистые, гнилостные и слизистые выделения с примесью крови;
- боль при мочеиспускании и во время секса – болезненность вызывает любая физическая нагрузка и контакт половых органов с жидкой средой.
Возрастной вагинит вызывает также общую слабость и раздражительность представительницы прекрасного пола, однако эти признаки теряются на фоне общих климактерических проявлений.
Воспалительные заболевания органов малого таза
Воспаление в матке и придатках является серьезной ситуацией,
требующей немедленного лечения, поскольку при хронических инфекциях возникает
риск не только их распространения на другие органы брюшной полости, но и
образования спаек. В дальнейшем они станут существенной преградой для
наступления беременности и нормального его протекания.
Эндометрит
Эндометрит – гинекологическое заболевание, при котором
воспаляется слизистая оболочка матки на фоне проведения внутриматочных
манипуляций, после родов или в результате восходящего инфицирования. Как
правило, для него характерно острое начало, что сопровождается:
- лихорадкой;
- ознобом;
- гнойными выделениями из половых путей.
На фоне адекватного лечения воспалительный процесс затухает
через 8—10 дней. При его отсутствии возможно развитие тяжелых осложнений вплоть
до перитонита, тромбофлебита, образования абсцессов или хронизации
воспалительного процесса.
Хронический эндометрит также может развиваться на фоне
частых выскабливаний слизистой оболочки матки или длительного использования
внутриматочных контрацептивов. Он может не вызывать столь ярких симптомов
воспаления, но провоцировать нарушения менструального цикла и тянущие боли
внизу живота.
Аднексит
Аднексит или, как его еще называют, сальпингоофорит является
заболеванием, при котором воспаление возникает в придатках матки, т. е.
фаллопиевых трубах, яичниках, связках. При изолированном поражении маточных
труб диагностируют сальпингит, а при дальнейшем вовлечении в воспалительный
процесс яичников – оофорит.
При остром воспалительном процессе образующийся экссудат
(отделяемое) может накапливаться в фаллопиевой трубе, провоцируя ее слипание в
определенных участках. В результате продолжающий продуцироваться воспалительный
выпот накапливается в не слипшихся участках маточных труб, что приводит к их
растягиванию и формированию мешотчатых образований, называемых сактосальпинксы.
Образование гноя при этом приводит к образованию пиосальпинкса, если же
содержимое представлено серозным экссудатом, говорят о наличии гидросальпинкса.
При аднексите могут возникать:
- боли внизу живота разной степени выраженности;
- повышение температуры тела до 38—40°С;
- ознобом;
- тошнота и рвота;
- нарушения мочеиспускания;
- гнойные выделения из половых путей.
В некоторых случаях аднексит не проявляется столь выраженно,
но с помощью инструментальных методов обследований (УЗИ, диагностическая
лапароскопия) в матке и придатках обнаруживаются характерные деструктивные
изменения
Важно начинать лечение как можно раньше, в противном случае
заболевание может спровоцировать перитонит и другие опасные осложнения
Если лечение не было доведено до конца может развиться
хронический сальпингоофорит. Способствовать его возникновению может и снижение
реактивности организма, а также инфицирование некоторыми устойчивыми к терапии
микроорганизмами. Для этого воспалительного заболевания типично образование
гидросальпинксов и дистрофические изменения в тканях яичников, что приводит к
нарушению гормонального баланса и нерегулярности менструаций.
При хроническом аднексите велика вероятность образования
спаек в малом тазу, как между маточной трубой, яичниками и маткой, так и между
стенкой таза, мочевым пузырем и петлями кишечника, что в дальнейшем может стать
существенным препятствием для наступления и вынашивания беременности.
Заболевание сопровождается периодическими обострениями, тупыми болями в нижней
части живота, который могут отдавать в поясницу, бедро. Они становятся ощутимее
при переохлаждении, во время менструации и попадания в стрессовые ситуации.
Женщины, страдающие от хронического аднексита, склонны к
нервозности, депрессивным состояниям, бессоннице и становятся раздражительными.
У них также снижается сексуальное влечение.
Лечение аднексита заключается в проведении комплексной
терапии, которая разрабатывается строго индивидуально на основании выраженности
воспалительного процесса, вида инфекции и индивидуальных особенностей
пациентки. Нередко возникает необходимость госпитализации. Пациентки нуждаются
в психологическом спокойствии и диете с преобладанием в рационе легкоусвояемых
белков. Обязательно назначается антибиотикотерапия, причем нередко требуется
сочетание нескольких препаратов с разным механизмом действия, так как у многих
женщин обнаруживаются смешанные инфекции. В тяжелых случаях и образовании
пиосальпинксов показано проведение малоинвазивного хирургического вмешательства
– лапароскопии. Она позволяет удалить гнойное содержимое, рассечь спайки.
Группы риска по развитию рака
Хотя признаки рака по гинекологии могут определяться у любой женщины, даже не имеющей каких-либо проблем с репродуктивной сферой, есть определенные факторы риска, повышающие вероятность онкологии:
- избыточный вес и ожирение, так как клетки жировой ткани гормоноактивны;
- раннее начало месячных и их позднее завершение, указывающее на гормональные изменения;
- ановуляция (отсутствие выхода яйцеклеток из яичников).
Для развития рака матки выделяют ряд дополнительных факторов риска:
- наступление менопаузы после 50 лет;
- нерожавшие женщины;
- гипертензия и диабет;
- нарушения менструального цикла с обильными и нерегулярными кровотечениями.
Для рака шейки матки дополнительными факторами риска считаются большое количество половых партнеров и половые инфекции, повышающие шансы на заражение ВПЧ.
Бактериальный вагиноз (гарднереллез) — «волк в овечьей шкуре».
Этот «волк» буквально вытесняет полезную микрофлору влагалища, которая защищает женщину от инфекций. И если десять-пятнадцать лет назад это заболевание считалось венерическим, сейчас это утверждение полностью опровергнуто. Если бактериальный вагиноз обнаружен у одного из половых партнеров, то лечение проходят оба. Клинические проявления этого заболевания, как правило, бывают только у женщин, мужчины могут быть просто носителями и даже не знать о том, что они инфицированы. Если у вас появились выделения с «селедочным» запахом, постарайтесь побыстрее обратиться к врачу-гинекологу. В комплекс лечения бактериального вагиноза наравне с антибактериальными препаратами обязательно включаются иммунокорректоры.
Хламидиоз
Ежегодно хламидиоз диагностируется у более чем 100 млн. человек в мире. Всемирная организация здравоохранения (ВОЗ) относит его к самым распространенным заболеваниям, передающихся половым путем
От 5% до 15% сексуально активных молодых людей, находящихся в возрасте от 20 до 40 лет, уже заражены хламидийной инфекцией и с каждым годом этот процент только увеличивается
Причины возникновения хламидиоза
Причинами заражения и быстрого распространения хламидий у женщин являются особенности строения самой бактерии
Хламидии прикрепляются к сперматозоидам и распространяются по всем органам половой системы. Достаточно одного полового акта без контрацепции, чтобы получить неприятное заражение
Основными причинами наличия хламидий у женщин являются:
- наличие внутриматочной спирали;
- беспорядочные половые связи, без использования защитных контрацептивов;
- многочисленные аборты и другие операции на мочеполовой сфере;
К причинам заражения женщин хламидиями можно отнести и сниженный иммунитет
Факторами, проводящими к снижению иммунитета, относятся:
- постоянные стрессы;
- длительные переохлаждения;
- неконтролируемый приём антибиотиков;
Основные симптомы
В женском организме хламидии проявляют свои симптомы не так в мужском, поэтому их легко можно спутать с другими возможными патологиями
Первые признаки поражения инфекцией могут обнаружиться через две – три недели после заражения, иногда значительно позже
Выражаются они следующими симптомами:
- зуд;
- жжение;
- дискомфорт в половых органах;
- боль при мочеиспускании;
Когда болезнь достаточно продолжительна по времени, из влагалища начинают появляться выделения жёлтого или беловатого цвета, имеющие неприятный запах
В дальнейшем, боль будет локализоваться в области придатков матки, с одной или двух сторон сразу, нередко может отдавать в поясницу. Также характерно повышение температуры до 38 градусов, причем без видимых причин
При профилактическом осмотре у гинеколога, хорошо просматривается отёчность шейки матки, возможна эрозия и выделения с примесью крови
С каждым днем, состояние женщины меняется в худшую сторону. Появляется вялость всего организма, плавно переходящая в хроническую усталость, снижение аппетита. Начинают обостряться все хронические заболевания
Возможные осложнения
Как правило, при первоначальном заражении хламидиями, заболевание не имеет каких-либо ярко выраженных симптомов
Женщины, имеющие инфекцию, не ощущают какой — либо боли или дискомфорта, поэтому своевременно не обращаются к врачу
Боль приходит со временем, когда орган достигает сильного поражения, и он не в состоянии полноценно справляться со своей работой. Патологический процесс захватывает весь организм.
На фоне хронического поражения хламидиями возможно развитие следующих осложнений:
- цистит;
- бесплодие;
- пневмония;
- пиелонефрит;
- снижение эректильной дисфункции;
Поликистоз яичников
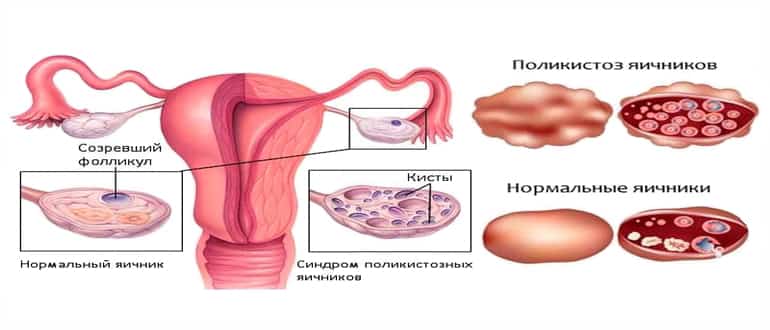
Поликистоз яичников – это синдром, проявлением которого являются многочисленные кистозные образования в половых железах.
Так, функционирование женской репродуктивной системы обеспечивается слаженной работой гипоталамуса, гипофиза, яичников, надпочечников и щитовидной железы
В случае поликистозных яичников этот механизм дает сбой, и приводит, в конечном счете, к бесплодию
Результатом поликистоза является образование на поверхности и внутри яичника многочисленных кист, которые могут быть как одиночными, так и сливаться в затейливые «гроздья»
Формирование на теле яичника таких доброкачественных новообразований приводит к тому, что в нем не созревает доминантный фолликул, и в результате у женщины преобладают ановуляторные циклы, что делает невозможным наступление беременности
Почему развивается поликистоз яичников, и что это такое? Синдром поликистозных яичников (СПКЯ) – это весьма распространенное гинекологическое заболевание, при котором в организме женщины происходят следующие нарушения:
- В яичниках нарушается созревание яйцеклеток, в результате чего женщина может испытывать значительные затруднения с зачатием ребенка
- В яичниках могут образовываться многочисленные кисты (пузырьки, заполненные жидкостью)
- Месячные приходят редко с большими перерывами или вообще прекращаются
- В организме женщины вырабатывается большое количество мужских половых гормонов (андрогенов)
Причины возникновения поликистоза
Точная причина еще находится на стадии изучения. Существует несколько теорий, пытающихся объяснить механизм развития поликистоза яичников, но они не имеют под собой достаточной доказательной базы, поэтому приводить их не будем
Считается, что предрасполагающими для развития данного состояния в яичниках являются такие факторы:
- ожирение;
- частые аборты;
- воспаления репродуктивных органов;
- травмы гениталий (особенно яичников);
- осложненные и тяжело протекавшие роды;
- наследственные факторы (если у женщин в роду наблюдалась такая патология);
Основные симптомы
К основным симптомам поликистоза яичников относят:
- Угревая сыпь;
- Невозможность забеременеть;
- Увеличение количества волос на теле;
- Значительное увеличение массы тела;
- Нарушения менструального цикла – длительные задержки и продолжительные менструации;
- Хронические боли в нижней части живота, тазовой области, пояснице;
- Гиперпродукция секрета сальными железами (от этого кожа и волосы становятся жирными);
Возможные осложнения
- Депрессия;
- Рак эндометрия;
- Перепады настроения;
- Артериальная гипертензия;
- Развитие сахарного диабета;
- Сонливость, снижение работоспособности;
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
Чем грозят заболевания?
Всем давно известно, что любое заболевание, будь это та же самая банальная простуда, чревато серьезными последствиями и осложнениями, если не заниматься их лечением. То же самое касается и заболеваний репродуктивной системы у женщин. Самое страшное для женщины осложнение этих патологий — бесплодие. Ведь поражаются те органы, которые отвечают за детородную функцию. И если проблему оставить без внимания, то шансы женщины забеременеть и выносить ребенка со временем все больше и больше уменьшаются. И даже если зачатие происходит — беременность всегда грозит какими-то патологическими осложнениями вплоть до выкидыша или гибели плода внутри утробы. И чем раньше женщина обратится за помощью к профессионалам, тем лучше для ее же здоровья и способности иметь детей.
Симптомы гинекологических заболеваний
Все гинекологические заболевания сопровождаются специфическими симптомами, наиболее характерными из которых являются:
- патологическая секреция;
- нарушения менструальной, сексуальной функций (например, боль во время полового акта, обусловленная чаще всего воспалительным процессом придатков матки);
- нарушения детородной функции (например, самопроизвольные выкидыши), бесплодие.
Нарушения менструальной функции могут проявляться в самых разных формах: гипо- или гиперменструальный синдром, аменорея, меноррагия, альгодисменорея, ановуляция (отсутствие овуляции).
Стадии гинекологического рака
Рак в гинекологии обычно описывается по системе TNM. Заглавные буквы означают характеристики самой опухоли – Т (tumor) со стадиями рака от Т1 до Т4, в зависимости от размеров.
Выделяют стадии Тх – когда опухоль невозможно распознать:
- Тis – для карциномы в шейке матки;
- Т1 – опухоль небольших размеров, не выходящая за пределы зоны возникновения;
- Т2 – опухоль входит в соседние зоны органа;
- Т3 – поражения органов малого таза;
- Т4 – поражения отдаленных органов.
Второй пункт оценки – это лимфоузлы N (nodus):
- стадия 0 – поражения не определяются;
- стадия 1 – есть поражения регионарных лимфоузлов.
М – это метастазирование:
- стадия Мх – нет данных о поражении;
- стадия М0 – нет отдаленных метастазов;
- стадия М1 – отдаленные метастазы выявлены.
Чем опасны кисты?
Еще одна скрытая угроза — кисты. Часто женщины долгое время живут с ними и о ни о чем не подозревают.
Существует два вида кист. Истинная киста — это замкнутая полость, выстланная наружным слоем и заполненная жидким или полужидким содержимым. Ложная же киста — та же полость, в которой отсутствует эпителиальная выстилка.
Если врач обнаруживает кисту у пациентки (она может пальпироваться, либо видна с помощью ультразвукового исследования), варианты лечения могут различаться. Если киста очень маленькая, то назначают медикаментозное лечение.
Что касается истинных кист (они часто доброкачественные), то для начала проводят гистологический анализ, а затем чаще всего применяют хирургические методы лечения. Опасность любой кисты всегда в том, что она может перерасти в злокачественную опухоль.








