Беременность и повышенное артериальное давление
Содержание:
- Симптомы низкого давления при беременности
- Симптомы низкого давления при беременности 2 триместра и на других сроках
- Психология женщины
- Можно ли заниматься сексом?
- Как повысить давление при беременности?
- Плод во втором триместре беременности
- Чем опасно высокое давление для беременной женщины
- Факторы риска гипертонии
- Как это устроено?
- Осложнения
- Половые органы
- Высокое артериальное давление во время беременности
- Артериальная гипертония у беременных — какие цифры уже не норма?
- Низкое давление во время беременности – симптомы
- Признаки и симптомы
- Причины высокого давления при беременности
- Как упражняться?
- Меры профилактики
- Белок в моче при беременности: особенности диагностики и лечения
- Третий триместр
Симптомы низкого давления при беременности
Когда беременная плохо себя чувствует, плохо всем, кто ее окружает. Хочется помочь своему близкому человеку и даже двум, когда плохо маме, то ребеночек тоже чувствует себя нехорошо. Жалобы на головокружение, слабость, усталость, плохое самочувствие могут быть признаками пониженного давления у беременной. Поэтому, чтобы не ошибиться в диагнозе, нужно хорошо знать симптомы.
Самые элементарные причины пониженного давления при беременности: женщина долго стоит, находится в душном помещении, принимает горячую ванну, голодна. Эти факторы легко убрать и исправить. К причинам, по которым давление падает, можно отнести повышенную чувствительность к жаре или холоду, бессонницу или тошноту, учащенное сердцебиение, ощущение нехватки воздуха. Данные факторы уже не зависят от нас, об этом нужно обязательно сообщить доктору. Давление может напомнить о себе одышкой, когда беременная много ходит.
У беременной при пониженном давлении может наблюдаться головная боль, звон в ушах, сонливость, усталость, потемнение в глазах, голод, физическое и умственное переутомление, стрессовые ситуации.
Симптомы низкого давления при беременности 2 триместра и на других сроках
Ранее мы уже говорили о том, что у некоторых женщин при легком снижении артериального давления какие-либо симптомы отсутствуют. Клиническая картина при данном расстройстве достаточно многообразна.
Некоторые пациентки указывают на слабость и снижение работоспособности, постоянную усталость даже после полноценного ночного сна. Могут присоединяться жалобы на головную боль, усиливающуюся после физической или эмоциональной нагрузки. Характер болевого синдрома может быть самым различным. Зачастую клиническая картина дополняется тошнотой и рвотой, приступами головокружений, бледностью кожных покровов, похолоданием конечностей. Еще одним характерным признаком является повышенная потливость. В наиболее тяжелых случаях женщина может сталкиваться с обмороками.
Психология женщины
Помимо физиологических изменений в организме, у беременной женщины меняется психическое состояние.
На отношение женщины к беременности и родам оказывают влияние различные факторы, в том числе социальные, морально-этические, экономические и др., а также особенности личности самой беременной.
В первой половине беременности большинство женщин больше обеспокоены собственным здоровьем, а во второй половине, особенно после появления шевелений плода, все мысли и заботы будущей мамы направлены на благополучие плода. Женщина может обращаться к ребенку с ласковыми словами, она фантазирует, наделяя его индивидуальными особенностями. Наряду с этим многие женщины сознательно отказываются от некоторых привязанностей и привычек в угоду предстоящему материнству.
Также у беременных могут возникать различные опасения и страхи. В этот период женщина может быть обеспокоена изменениями во внешности, потерей привлекательности, взаимоотношениями с мужем. Близкие родственники (особенно муж) должны стать надежной опорой беременной и постараться обеспечить женщине психологический комфорт. При выраженной тревоге, депрессивном состоянии беременной рекомендуется обратиться за советом к специалисту.
Можно ли заниматься сексом?
Секс на 21 неделе беременности и вообще на любом сроке не противопоказан, если ваша беременность протекает нормально. Мало того, во втором триместре интимная близость приносит женщине особое удовольствие. Многие будущие мамы переживают время, когда у них сильно повышено сексуальное влечение. Повышается чувствительность половых органов за счет увеличенного притока крови. Увеличивается количество вагинальной смазки.
Но вполне нормально и обратное явление. Некоторые будущие мамы даже во время второго триместра – «медового месяца беременности» – не испытывают особого желания интимной близости, потому что постоянно чувствуют себя уставшими, испытывают головные боли, головокружения, частые боли круглой связки матки.
Интимная близость провоцирует схватки Брэкстона-Хикса – в этом нет ничего страшного. Это не повышает риск преждевременных родов.
В каких позициях удобно заниматься сексом на 21 неделе беременности?
По данным опросов в Европе, более 75% пар во время беременности пробовали практиковать разные позиции во время секса. Во втором триместре уже сильно увеличивается матка, она может сдавливать сосуды, это приводит к головокружениям и обморокам. Поэтому противопоказана миссионерская поза, во время которой женщина лежит на спине. Многие будущие мамы отмечают, что им удобнее всего лежать на боку, когда партнер находится сзади. Удобна также «поза наездницы», положение, когда женщина стоит на четвереньках.
Вы можете экспериментировать с разными позициями. «Эксперименты» стоит прекратить примерно за месяц до предполагаемого срока родов – в это время секс может провоцировать родовую деятельность. Также нужно помнить о том, что при некоторых патологиях беременности половые контакты противопоказаны.
В каких случаях заниматься сексом нельзя?
Основные противопоказания:
· Предлежание плаценты.
· Вагинальные кровотечения, обильные выделения из влагалища, которые имеют необычный цвет, неприятный запах.
· Угроза преждевременных родов.
· Истмико-цервикальная недостаточность – состояние, при котором матка не в состоянии адекватно удерживать плод.
· Повреждение плодного пузыря и отошедшие околоплодные воды.
Врач может порекомендовать воздержание от половых контактов и в других случаях, например, если ваша предыдущая беременность закончилась преждевременными родами. Вообще, в любых сомнительных случаях, если вы испытываете симптомы, которые вызывают у вас беспокойство, лучше проконсультироваться с акушером-гинекологом.
Если у вас или у вашего партнера есть признаки мочеполовой инфекции
Если у мужчины диагностирован генитальный герпес, даже если при этом он не испытывает никаких симптомов, половые контакты противопоказаны.
При любых признаках мочеполовой инфекции у вашего партнера с интимной близостью придется повременить, по крайней мере, до тех пор, пока не будут получены результаты анализов. Если диагноз подтвердился – секс будет под запретом. А если симптомы мочеполовой инфекции появились у женщины – нужно немедленно посетить врача и обследоваться. Заболевание может быть опасно для вашего будущего ребенка.
Как повысить давление при беременности?
Низкое давление во время беременности можно безопасно повысить и избежать повторения неприятных симптомов. Прежде всего, стоит обеспечить правильное увлажнение организма, особенно летом. Рекомендуется пить минимум 2 литра в день. Лучшие напитки – негазированная или слегка минерализованная вода и натуральные фруктовые соки, смешанные с водой. Также стоит пить травяные настои, например, из ромашки, которые дополнительно регулируют функцию кишечника.
Гипотония во время беременности -показание для общих физических нагрузок, таких как ходьба, йога или танцы.
Также женщине придется немного досаливать пищу. Уровень соли в продуктах должен быть немного выше, чем обычно.
Кофе во время беременности при низком давлении не запрещено, но стоит ограничить его потребление максимум 2 чашками (только слабый!).
Неоценимый способ повышения давления – отдых и сон в положении на левой стороне, что улучшает кровоток и насыщает кислородом весь организм.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Плод во втором триместре беременности
Второй триместр начинается с 14-й недели беременности и длится по 28-ю неделю. В это время заканчивается формирование внутренних органов ребенка. У малыша уже есть все органы и системы, как у взрослого человека: головной мозг, позвоночник, конечности, подкожная жировая ткань и даже папиллярный узор на кончиках пальцев — будущие отпечатки. Ребенок растет и развивается ежедневно, а вместе с ним развиваются его внутренние органы.
На 14-й неделе печень впервые вырабатывает желчь, а поджелудочная железа начинает продуцировать гормон инсулин. Активность желез внутренней секреции возрастает. Если до этого времени в организме женщины присутствовали только ее гормоны, то во втором триместре они «дополняются» гормонами ребенка. Их вырабатывают созревающая щитовидная железа малыша, поджелудочная железа, кора надпочечников. По этой причине врачи внимательно следят за гормональным фоном будущей мамы.
pixabay.com  / 
Чем опасно высокое давление для беременной женщины
Высокое давление может привести к тяжёлым последствиям для организма мамы и малыша. В первую очередь на повышенное давление реагируют сердце и сосуды, артериальная гипертония препятствует полноценному кровоснабжению плаценты (преэклампсия), в результате чего могут возникать нарушения в развитии плода. Ребёнок может родиться с целым “букетом” заболеваний.
Женщина при этом может чувствовать непроходящие головные боли и боли в животе, тошноту и рвотные позывы, у неё может упасть зрение, могут появиться проблемы с дыханием, резко увеличиться вес
Иногда преэклампсия может протекать бессимптомно, но последствия будут такими же серьёзными, поэтому важно не доверять исключительно собственным чувствам и ощущениям, а контролировать давление и делать анализы крови и мочи, чтобы вовремя обратиться за дородовой помощью
Преэклампсия в ряде случаев может сопровождаться дополнительными осложнениями. Самым страшным из них является эклампсия, которая нарушает кровообращение мозга у женщины. Эклампсия может стать причиной внезапного сильного припадка, который сопровождается судорогами и может закончиться комой и выкидышем, а иногда и смертью матери.
Факторы риска гипертонии
Факторы риска гестационной гипертензии и преэклампсии включают в себя:
- преэклампсии в анамнезе;
- существовавшая гипертония;
- прегестационный диабет;
- наличие близнецов или тройняшек;
- ранее существовавшее заболевание почек;
- некоторые аутоиммунные заболевания.
Ниже перечислены факторы риска развития гипертонии у человека:
- высокое кровяное давление в семейнома анмнезе;
- лишний вес;
- возраст;
- высокий уровень холестерина;
- стресс;
- курение сигарет;
- употребление алкоголя;
- гиподинамия;
- беременность в более старшем возрасте;
- высокое кровяное давление во время предыдущей беременности.
Как это устроено?
Переднебоковая брюшная стенка человека шестислойная: кожа, поверхностная фасция живота, жир, абдоминальные мышцы, поперечная фасция и пристеночная брюшина (рис. 1).
Мышечный слой состоит из четырех парных мышц. Это ориентированные вертикально прямые мышцы живота, внешние и внутренние косые мышцы и горизонтально ориентированные поперечные мышцы, расположенные кнутри от внутренних косых (рис. 2). Апоневрозы косых и поперечных мышц образуют сухожильный футляр прямой мышцы живота — ее влагалище (рис. 1). Прямая мышца, широкая и тонкая в верхней части, в нижней становится толстой и узкой. В нескольких местах она прикрепляется к передней части мышечного влагалища, и эти поперечные сшивки делят прямую мышцу на сегменты. А в середине живота апоневрозы сходятся, образуя белую линию (рис. 2).
Белая линия тянется от мечевидного отростка до лонного сочленения. Она представляет собой трехмерную сеть коллагеновых волокон, ориентированных так же, как мышечные волокна поперечной и косой мышц: поперек и наискосок. Во внутренней зоне белой линии коллагеновые волокна расположены нерегулярно (рис. 3).
Белая линия вместе с влагалищем прямой мышцы обеспечивает механическую стабильность передней брюшной стенки. Однако она все-таки растягивается, причем, из-за ориентации коллагеновых волокон, растягивается преимущественно вширь. И когда она становится слишком широкой, развивается диастаз передних мышц живота (ДПМ).
Вопрос в том, что считать нормой. Раньше полагали, что расстояние между передними мышцами в положении лежа с согнутыми ногами не должно превышать ширину двух пальцев. Затем появились более точные данные, и сейчас исследователи чаще всего пользуются одним из двух критериев нормы.
Определение
ученых основано на ультразвуковых измерениях ширины белой линии у 150 нерожавших женщин.
Нормальная ширина белой линии, максимальное значение Швейцарский вариант
| Уровень | Ширина, мм |
| Мечевидный отросток | 15 |
| 3 см выше пупка | 22 |
| 2 см выше пупка | 16 |
специалисты проводили измерения у покойников, при этом они обнаружили, что ширина белой линии увеличивается с возрастом.
Нормальная ширина белой линии, максимальное значение (мм) Французский вариант
| Уровень | Моложе 45 лет | Старше 45 лет |
| Выше пупка, середина расстояния между пупком и мечевидным отростком | 10 | 15 |
| На уровне пупочного кольца | 27 | 27 |
| Выше пупка, середина расстояния между пупком и лонным сочленением | 9 | 14 |
У беременных женщин белая линия растягивается и может достигать 79 мм ниже пупка и 86 мм на 2 см выше пупка. В их положении такие величины нормальны.
Самый распространенный метод диагностики ДПМ — пальпация. Пациент ложится на кушетку, согнув ноги в коленях, и напрягает брюшной пресс, а врач измеряет расстояние между выступающими валиками брюшных мышц (рис. 4). Но этот метод не очень точен, особенно при избыточной массе тела. В последнее время медики предпочитают ультразвуковую диагностику. Эта процедура безопасна даже для беременных и значительно дешевле магниторезонансной и компьютерной томографии.
Есть разные классификации ДПМ. Самая подробная выделяет
расширение только над пупком (на этот вариант приходится более половины случаев); только под пупком; расширение на уровне пупка; по всей ширине белой линии, но шире над пупком (почти треть случаев); по всей ширине белой линии, но шире под пупком (рис. 5). Таким образом, чаще всего белая линия расширена преимущественно над пупком. Возможно, дело в том, что ниже пупка в составе белой линии больше поперечных волокон, она плотнее и хуже растягивается.
Осложнения
Гестационная гипертензия может увеличить риск развития осложнений, таких как:
- преэклампсия и другие гипертензивные расстройства беременности, которые обычно возникают после 20-й недели беременности и могут привести к проблемам с печенью, почками или другими органами
- преждевременные роды
- ограничение роста плода, когда недостаток питательных веществ и кислорода может привести к снижению веса при рождении
- кесарево сечение
- отслойка плаценты, которая возникает, когда плацента отделяется от стенки матки
- мертворождение
Женщины, которые имеют высокое кровяное давление до беременности, должны поговорить с врачом, который будет внимательно следить за женщиной и плодом.
Симптомы
В некоторых случаях высокое кровяное давление во время беременности может не вызывать никаких симптомов. Если высокое кровяное давление возникает в результате преэклампсии, общие симптомы включают в себя:
- отеки, особенно на руках или лице
- головная боль, которая не проходит с лекарствами
- быстрое увеличение веса
- небольшое количество мочи
- расстройство зрения
- рвота или тошнота, которая начинается или усиливается после 20-й недели беременности
- боль в области живота или в верхней правой части живота
Половые органы
Наибольшие изменения во время беременности происходят в половых органах и касаются главным образом матки. Беременная матка постоянно увеличивается в размерах, к концу беременности ее высота достигает 35 см вместо 7-8 см вне беременности, масса возрастает до 1000-1200 г (без плода) вместо 50—100 г. Объем полости матки к концу беременности увеличивается примерно в 500 раз. Изменение размеров матки происходит за счет увеличения размеров мышечных волокон под влиянием гормонов плаценты. Кровеносные сосуды расширяются, число их возрастает, они как бы оплетают матку. Наблюдаются нерегулярные сокращения матки, которые к концу беременности становятся более активными и ощущаются как «сжатие». Эти так называемые схватки Брекстона-Хикса, отмечающиеся в норме с 30й недели беременности, рассматриваются как тренировка перед настоящими схватками в родах.
Положение матки меняется в соответствии с ее размером. К концу 3 месяца беременности она выходит за пределы таза, а ближе к родам достигает подреберья. Матка удерживается в правильном положении связками, которые утолщаются и растягиваются во время беременности. Боли, возникающие по сторонам живота, особенно во время изменения положения тела, зачастую вызваны натяжением связок. Кровоснабжение наружных половых органов усиливается, во влагалище и на половых губах могут появиться варикозное расширенные вены (такие же варикозные вены могут появляться также на нижних конечностях и в прямой кишке).
Высокое артериальное давление во время беременности
Артериальное давление — это показатель давления, которое кровь прикладывает к стенкам кровеносных сосудов с каждым ударом сердца. Женщина может иметь повышенное кровяное давление, или гипертонию, во время беременности. Это происходит, когда кровь оказывает большее давление, чем обычно, на стенки артерий.
Люди с высоким кровяным давлением подвергаются большему риску развития сердечного приступа, инсульта или других проблем со здоровьем, таких как болезни почек.
Во время беременности высокое кровяное давление также известно как гестационная гипертензия. Гестационная гипертензия возникает, если артериальное давление женщины находится в пределах нормы в течение первых 20 недель беременности, а затем повышается до 140/90 мм рт.ст. или выше во второй половине беременности.
Факторы риска
Специалисты не знают точной причины гестационной гипертензии, но, по мнению исследователей, потенциальные факторы риска включают в себя:
- заболевания почек
- возраст младше 20 или старше 40 лет
- сахарный диабет
- наличие в анамнезе высокого кровяного давления
- многоплодная беременность
В большинстве случаев гестационная гипертензия проходит после родов.
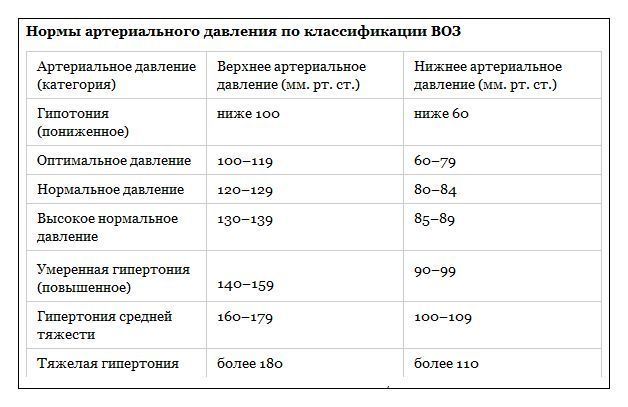
Артериальная гипертония у беременных — какие цифры уже не норма?
Известно, что артериальное давление равное 120/80 мм.рт.ст. — норма, с которой «хоть в космонавты». А вот об артериальной гипертонии у беременных говорят, когда дважды на одной и той же руке с интервалом измерения в 15 минут врач зафиксировал результат ≥ 140/90 мм.рт.ст.
Причины повышения АД у беременных различны, а потому существует классификация, которая важна для оценки рисков и выбора тактики лечения будущей мамы.
Так, повышение артериального давления, имевшееся до зачатия ребенка или до 20-й недели беременности, называют хронической артериальной гипертонией. Оно никак не связано с «интересным» положением женщины, но может осложниться развитием преэклампсии.
В отличие от хронической артериальной гипертонии, повышение АД после 20-й недели беременности и до 3-х месяцев после рождения ребенка — связано непосредственно с состоянием беременности и носит название гестационной артериальной гипертонии. Наблюдается в 6% случаев и имеет благоприятный исход — цифры артериального давления после родов постепенно нормализуются.
Низкое давление во время беременности – симптомы
Низкое давление во время беременности обычно проявляется как группа неспецифических, но неприятных симптомов, которые могут повлиять на многие хронические заболевания. В результате гипотонии беременная женщина может испытывать головокружение, шум в ушах и сонливость.
Нередко появляются нарушения зрения в виде образования темных пятен перед глазами. Будущая мать может также жаловаться на общую слабость и усталость, которые не связаны с физической усталостью.
Гипотония во время беременности часто вызывает головные боли и проблемы с концентрацией внимания, повышенное сердцебиение и холод в коже ног и рук.
Головная боль
В свою очередь, очень низкое давление во время беременности часто связано с обмороком, вызванным гипоксией головного мозга. Это потенциально самый опасный симптом гипотонии, так как следствием обморока может быть неудачное падение и серьезная травма головы или живота. Симптомы низкого давления могут встречаться с различной степенью тяжести.
Признаки и симптомы
Человек может иметь высокое кровяное давление, не зная об этом.
Мониторинг артериального давления является неотъемлемой частью дородового ухода
Важно помнить, что у женщин может развиться высокое кровяное давление до, во время и после беременности. Также необходимо, чтобы женщины проходили регулярные дородовые осмотры, чтобы убедиться, что их кровяное давление и другие показатели жизненно важных функций находятся в пределах нормы
Кроме того, артериальное давление колеблется в ответ на небольшие изменения в жизни человека, такие как стресс, диета, физические упражнения и качество их сна. Вот почему так важно, чтобы люди регулярно проверяли свое кровяное давление.
Причины высокого давления при беременности
Если у женщины ранее была диагностирована гипертония, то не стоит удивляться высокому давлению в период беременности. Наоборот, необходимо ещё более тщательно контролировать изменения состояния и соблюдать рекомендации врача. Если женщина до беременности регулярно принимала лекарства, то их, вероятно, придётся изменить. По крайней мере, необходимо будет убедиться, что препараты не будут вредить будущему малышу. Обычно препараты для беременных подбираются отдельно и индивидуально.
Причинами высокого давления могут быть стрессы, избыточный вес, сахарный диабет, курение и различные заболевания. Не последнюю роль играет и наследственность. Предрасположенность к высокому давлению может проявиться не сразу, если же она есть, то ещё на этапе планирования беременности стоит позаботиться о том, чтобы провоцирующих артериальную гипертонию факторов было как можно меньше.
Как упражняться?
В этой области единомыслие между специалистами не достигнуто, что неудивительно. Они проводят исследования на малых выборках (в группе может быть менее 10 человек), а контроли не убедительны. Обычно контрольная группа не делает определенных упражнений, но что они вообще делают, неизвестно. Основная масса наблюдений касается женщин во время беременности и после родов. В разных исследованиях участвуют пациентки с разной степенью ДПМ и выполняют разные упражнения, что затрудняет анализ, а данные противоречивы.
Не все
считают физическую нагрузку полезной пациенткам с ДПМ.
что от упражнений ни пользы, ни вреда, и не видят связи между регулярными тренировками и ДПМ.
Согласно
сокращение абдоминальных мышц способствует сближению прямых мышц живота, особенно в области пупка. Поэтому укрепление абдоминальных мышц полезно. Вопрос в том, какие именно мышцы нужно укреплять: прямые или поперечные.
считают, что нагружать нужно поперечные мышцы. Не только беременным и родившим женщинам, но вообще всем людям с ДПМ
для укрепления кора и втягивание живота. Специалисты предполагают, что
увеличивает механическую нагрузку на белую линию, что стимулирует образование коллагена. В результате белая линия укрепляется и восстанавливает свои функции. Есть
о том, что нагрузка на поперечные мышцы в течение 12 недель приводит к сужению расстояния между прямыми мышцами живота, возможно, из-за ремоделирования соединительной ткани. Для укрепления поперечных мышц живота рекомендуют пилатес и специальные
упражнений для втягивания пупка и мышц живота.
которые назначали пациенткам 4-месячный курс упражнений, направленных на усиление мышц тазового дна и живота (сжатие мышц тазового дна в пяти позициях, втягивание пупка стоя на четвереньках и лежа ничком, полупланка, подъемы корпуса), результата не добились. Но и эти данные требуют проверки.
Приверженцы укрепления поперечных мышц
женщинам избегать скручиваний, чтобы не растянуть белую линию и не ослабить брюшную стенку. Однако у них есть оппоненты. Они
что нагрузка на поперечные мышцы
расстояние между прямыми мышцами живота по всей длине белой линии. Чтобы его уменьшить, нужно нагрузить прямые мышцы, то есть делать
В то же время скручивания считают фактором риска развития диастаза. Помимо скручиваний, пациенткам советуют
вызывающих выпячивание брюшной стенки и упражнений, затрагивающих косые мышцы живота, подъемов ног в положении лежа, подъемов корпуса, подъема тяжестей, а также сильного кашля, если живот ничем не поддержан.
Может быть, со временем ученые придут к согласию. Недавно
Квинслендского университета (Австралия) под руководством Пола Ходжеса просили 26 пациенток с ДПМ и 17 здоровых участниц выполнять скручивания и напрягать поперечные мышцы, а сами с помощью ультразвука измеряли расстояние между прямыми мышцами в двух точках выше пупка. Чтобы выполнить скручивание, испытуемые, лежа на спине, медленно и плавно поднимали голову и шею над верхним краем лопатки. При этом поперечные мышцы они не контролировали. На втором этапе участницы сокращали поперечные мышцы, не затрагивая косые — им подробно объясняли, как это делать.
Оказалось, что при скручивании прямые мышцы сокращаются и расстояние между ними уменьшается, но белая линия при этом собирается гармошкой (рис. 6). Напротив, при втягивании пупка, которое активирует поперечные мышцы, щель между прямыми мышцами расширяется. Зато при этом напрягается и практически не деформируется белая линия. Исследователи предположили, что, комбинируя оба упражнения, то есть, напрягая поперечные мышцы перед скручиванием, можно будет и прямые мышцы усилить, и белую линию от деформации уберечь, и восстановить брюшную стенку.
Клиницисты считают, что главное при ДПМ — соединить разошедшиеся прямые мышцы и улучшить внешний вид пациента. Скручивания позволяют сблизить мышцы, но деформированная белая линия, скорее всего, будет плохо выполнять свои функции (это предположение предстоит проверить). От такого результата немного пользы. И внешний вид, откровенно говоря, не очень — между валиками передних мышц заметна борозда. Если предварять скручивание напряжением поперечных мышц, талия получается не такая узкая, как после скручивания, зато гладенькая.
Реабилитация при ДПМ, по мнению австралийских ученых, не должна сосредотачиваться исключительно на сужении расстояния между мышцами, надо еще думать о функциях белой линии. Впрочем, результаты этого небольшого исследования предстоит проверить.
Так какие же упражнения помогут предотвратить и вылечить ДПМ? Науке это неизвестно. Но она старается выяснить.
Меры профилактики
Соблюдение простых правил и мер безопасности позволит избежать ненужных рисков и тем более последствий. Врачи особенно рекомендуют вести активный образ жизни, придерживаться правильного питания. Такие меры позволят контролировать давление, а также обеспечить плод всеми необходимыми веществами для его роста и развития.
К числу рекомендаций, позволяющих контролировать артериальное давление, можно отнести:
- ограничение потребления соли;
- соблюдение питьевого режима;
- сбалансированное питание, включение в рацион большого количества свежих овощей и фруктов;
- физические упражнения;
- отказ от вредных привычек.
Врачи настоятельно рекомендуют женщинам из групп риска контролировать артериальное давление, и при появлении тревожных симптомов незамедлительно обратиться к врачу, ведь лечение, начатое своевременно, значительно снижает вероятность развития осложнений.
Пройдите тестТест на выявление риска гипертонииЗнаете ли вы о том, какое у вас артериальное давление? А ведь оно является одним из главных показателей состояния здоровья. Мы предлагаем пройти маленький тест, который позволит вам определиться с этим вопросом и разобраться с тем, что следует предпринять для поддержания АД в норме.
Использованы фотоматериалы Shutterstock
Белок в моче при беременности: особенности диагностики и лечения
Как правило, появление в моче белка сопровождается появлением определенных симптомов. Какими будут эти проявления, а также какой будет степень их интенсивности, напрямую зависит от причин развития протеинурии. Так, к примеру, пиелонефриту свойственны такие симптомы, как: повышенная температура, болезненные ощущения в области поясницы и нижней части живота, общая слабость и учащенное болезненное мочеиспускание.
Наиболее простой и доступный метод диагностики, который помогает выявить наличие в моче белок – это общий анализ мочи. Если результаты окажутся положительными – специалист назначает повторное обследование. Если при повторном анализе результаты тоже покажут содержание белка – назначаются дополнительные методы исследований, например, общий анализ мочи и УЗИ почек, для уточнения причин этого явления.
Лечение врач назначает в зависимости от результатов проведенных исследований. Так, если были выявлены воспалительные процессы, то могут назначаться диуретические и противовоспалительные средства, специальная диета. При острых или хронических болезнях почек могут также быть назначены антибиотики.
Третий триместр
К 30 неделям объем циркулирующей крови достигает максимума, и артериальное давление постепенно повышается, чаще всего не переходя границы нормы. В дальнейшем рост объема циркулирующей крови приостанавливается, несколько опускается дно матки, уменьшается высота стояния диафрагмы, и будущей маме становится легче. Артериальное давление выравнивается и возвращается к показателям, которые были до беременности.
Особое внимание! С 28-й по 32-ю неделю на сердечно-сосудистую систему женщины приходится максимальная нагрузка, поэтому в этом сроке может ухудшиться самочувствие у беременных с заболеваниями сердечно-сосудистой системы