10 неделя беременности
Содержание:
Внешние признаки беременности
Никаких серьезных внешних изменений еще не происходит, так что некоторые женщины даже не подозревают о своем деликатном положении. Однако любой тест уже легко определит беременность, а если внимательно наблюдать за собственным состоянием, можно будет выявить характерные признаки.
Живот на десятой неделе беременности. Он еще не растет и остается плоским, так что со стороны ничего не видно. Но сама женщина может почувствовать некоторые изменения: матка становится больше, уплотняется, из-за чего внизу живота возникает небольшой бугорок, который легко пальпируется. Особенно это заметно у стройных женщин в положении лежа: если лечь на спину, можно будет увидеть характерную выпуклость. У будущих мам со средним и высоким весом наличие бугорка незаметно, но уже может сказываться на одежде: брюки и юбки могут не сходиться.
Грудь на девятой неделе беременности. Становится более округлой и тяжелой, из-за чего бюстгальтеры становятся тесными и неудобным. Железы Монтгомери приобретают более светлый оттенок.
Отечность. Может возникать из-за застоя жидкости, особенно в нижних конечностях. В редких случаях отеки говорят о наличии хронических заболеваний или о серьезных нарушениях в организме – при возникновении такой симптоматики необходимо проконсультироваться со специалистом.
Пигментация кожи. Если высыпания и акне могут пройти из-за гормональной перестройки, то пигментация начинает проявлять себя во всей красе. Это встречается не у каждой женщины и, как правило, полностью проходит после родов. Чаще всего темнеют ореолы сосков и кожа на груди. В некоторых случаях пятна пигментации возникают на лице.
Состояние кожи и волос. Как правило, беременная на десятой неделе уже знает о своем положении, поэтому прекращает использовать химические краски, уменьшает количество косметики. Это (и гормональные изменения) благотворно влияет на качество кожи и волос. Эпидермис становится более чистым, пропадают комедоны и воспаления. Волосы приобретают красивый блеск, становятся более густыми.
Определение срока беременности по ХГЧ
Определение срока беременности по ХГЧ относится к одному из самих точных методов. ХГЧ или хорионический гонадотропин человека представляет собой гормон-белок, который вырабатывают оболочки эмбриона в течение всей беременности. Именно ХГЧ блокирует в женском организме процессы, отвечающие за менструальный цикл, и усиливает выработку гормонов, которые отвечают за сохранение беременности. ХГЧ повышается при зачатии и выступает одним из достоверных признаков наступившей беременности. Уровень ХГЧ повышается с первой недели беременности, то есть в течение 14 дней после зачатия. Данный показатель удваивается с каждым днем, начиная с 3 недели беременности и вплоть до 12 недели. С 12 и по 22 неделю уровень гормона не повышается, а вот с 22 недели снова начинает расти.
Скорость увеличения ХГЧ в крови дает возможность определить отклонения в развитии беременности. Так, при замершей или внематочной беременности, ХГЧ ниже нормы. А резкое увеличение данного показателя свидетельствует о многоплодной беременности либо о хромосомных заболеваниях. Поэтому гинеколог, как и сама беременная должны следить за динамикой концентрации ХГЧ в крови в период беременности. Давайте рассмотрим нормы содержания ХГЧ и влияние данного гормона на определение срока беременности.
|
Дни прошедшие после последней менструации |
Номы уровня ХГЧ для этого периода мЕд/мл |
Срок беременности |
|
26 дней |
0-50 |
12 дней |
|
27 дней |
25-100 |
13 дней |
|
28 дней |
50-100 |
2 недели |
|
29 дней |
100-200 |
15 дней |
|
30 дней |
200-400 |
16 дней |
|
31 день |
400-1000 |
17 дней |
|
32 дня |
1050-2800 |
18 дней |
|
33 дня |
1440-3760 |
19 дней |
|
34 дня |
1940-4980 |
20 дней |
|
35 дней |
2580-6530 |
3 недели |
|
36 дней |
3400-8450 |
22 дня |
|
37 дней |
4420-10810 |
23 дня |
|
38 дней |
5680-13660 |
24 дня |
|
39 дней |
7220-17050 |
25 дней |
|
40 дней |
9050-21040 |
26 дней |
|
41 день |
10140-23340 |
27 дней |
|
42 дня |
11230-25640 |
4 недели |
|
43дня |
13750-30880 |
29 дней |
|
44 дня |
16650-36750 |
30 дней |
|
45 дней |
19910-43220 |
31 день |
|
46 дней |
25530-50210 |
32 дня |
|
47 дней |
27470-57640 |
33 дня |
|
48 дней |
31700-65380 |
34 дня |
|
49 дней |
36130-73280 |
5 недель |
|
50 дней |
40700-81150 |
36 дней |
|
51 день |
45300-88790 |
37 дней |
|
52 дня |
49810-95990 |
38 дней |
|
53 дня |
54120-102540 |
39 дней |
|
54 дня |
58200-108230 |
40 дней |
|
55 дней |
61640-112870 |
41 день |
|
56 дней |
64600-116310 |
6 недель |
Обратите внимание, что значения, указанные в таблице не являются эталоном. Так, в зависимости от особенностей организма женщины и течения беременности изменяются и нормы ХГЧ при определении срока беременности
[], [], []
Какие обследования нужно сделать на 10 неделе беременности
Если женщина к десятой неделе до сих пор не встала на учет по беременности, то ей необходимо сделать это сейчас. При первом обращении в женскую консультацию гинеколог произведет осмотр и выпишет направление на анализы крови и мочи
Особенное внимание на десятой неделе специалисты уделяют результатам анализа на сахар, особенно у женщин входящих в группу риска по сахарному диабету (старше 25 лет, имеющих лишний вес и наследственную предрасположенность к развитию этого заболевания)
Кроме этих исследований врач может назначить анализы на гормоны. Чаще всего исследуют уровень тестостерона в организме беременной женщины и уровень ХГЧ.
Хорионический гонадотропин называют гормоном беременности. Именно его появление позволяет со 100% точностью диагностировать наступившую беременность.
Уровень ХГЧ по мере развития плода увеличивается. Динамика этого возрастания позволяет судить о том, насколько благоприятно развивается беременность и в случае необходимости предотвратить угрозу ее прерывания.
Если есть показания, то на этой неделе проводят биопсию ворсинок плода. Это делается для обнаружения возможных генетических отклонений в развитии плода.
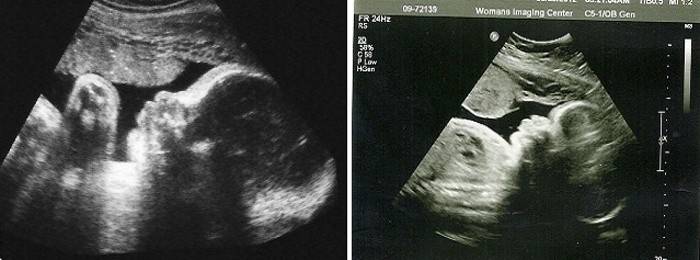
УЗИ в это время обычно не делают (первое плановое ультразвуковое исследование проводится в четырнадцать недель).
Опасности и осложнения
- ЦНС, так как она продолжает развиваться и совершенствоваться практически до родов;
- сердце, в котором под влиянием тератогенных факторов образуются дефекты межжелудочковой перегородки;
- половые органы, формирование которых искажается анатомическими и функциональными дефектами.
К наиболее опасным и вредоносным факторам относят:
- хронические эндокринные заболевания матери, например, сахарный диабет;
- биологические патогены (токсоплазмоз, краснуха);
- химические вещества (ретиноиды, гестогеносодержащие и противосудорожные препараты, антидепрессанты, антибиотики широкого спектра и пр.);
- температурные и ионизирующие воздействия.
Помимо инфекций, медицинских препаратов, рентгеновского излучения, повышенной температуры в бане и сауне, определенную опасность для беременности на ранних сроках представляют и кажущиеся безвредными растительные отвары, настои, экстракты.
Некоторые во всех отношениях полезные и целительные травы обладают высокой абортивной активностью. Их немало, но мы перечислим основные: душица лекарственная, крушина ломкая, барбарис и пижма обыкновенные, одуванчик лекарственный, хмель, тысячелистник, лапчатка и пр.
Стрессы на этом сроке не так опасны, как принято считать. Ежедневные рабочие встряски и случайные бытовые неприятности не принесут ребенку вреда, а вот действительно сильных потрясений лучше избегать.
Прослушивание по неделям
На сроке от 6 до 7 недель единственный способ подсчитать количество ударов – это УЗИ. Если сердцебиения в этот период не слышно, есть вероятность замершей беременности. Во время первого и второго триместров с помощью ультразвукового аппарата не только определяют ЧСС и характер сердцебиения, но и изучают строение сердца в деталях, чтобы выяснить нет ли пороков его развития.
На сроке с 19 по 22 неделю сердцебиение прослушивается простым способом – акушерским стетоскопом. Эта процедура называется аускультацией, и ее проводят во время каждого посещения беременной женщиной врача. С помощью стетоскопа прослушивание удается не всегда. Например, это сделать затруднительно при избыточной массе тела будущей мамы, при многоплодной беременности, креплении плаценты по передней стенке, при многоводии, или же, наоборот, маловодии. В таких случаях назначают выслушивание другими методами.
Если во время УЗИ, которое назначают всем беременным женщинам, заподозрили пороки развития сердца, требуется эхокардиография плода (УЗИ сердца), которую, как правило, проводят на сроках от 18 до 28 недель. Этот метод позволяет изучить все отделы сердца и кровоток в них. Эхокардиографию обычно назначают пациенткам старше 38 лет, при наличии у них или их ранее рожденных детей пороков сердца, при сахарном диабете у будущей матери, а также если она во время беременности болела инфекционными заболеваниями. Еще одной причиной проведения ЭхоКГ является задержка внутриутробного развития будущего ребенка.
На поздних сроках, как правило, не ранее 30 недель, всем будущим мамам проводят кардиотокографию, во время которой происходит запись сердцебиения будущего младенца. Делать КТГ раньше не имеет смысла, поскольку записи будет трудно анализировать и расшифровывать. КГТ может быть назначена и на более ранних сроках в том случае, если другим способом не удается обнаружить сердечные сокращения. Неоднократное проведение такого обследования требуется в следующих случаях:
- при позднем гестозе;
- при рубце на матке после операций;
- при раннем старении плаценты;
- хронических болезнях женщины;
- увеличении или уменьшении объема околоплодных вод;
- при задержке развития плода в утробе матери;
- заболеваниях будущей матери, протекающих с повышенной температурой;
- перехаживании срока беременности.
Оценивают результат КТГ в баллах:
- от 9 до 12 – состояние нормальное, плоду ничего не угрожает, наблюдения продолжаются.
- от 6 до 8 – умеренная гипоксия, возможно, потребуется лечение, необходим повтор КТГ на следующий день.
- 5 баллов – явная гипоксия, угроза жизни плода, показания к кесареву сечению.
Во время КТГ определяют базальный ритм и его вариабельность. Первый показатель – это частота сердечных сокращений, которая в норме должна составлять от 110 до 160 ударов в покое и до 190 при шевелении. Вариабельность ритма показывает, насколько в среднем отклоняется ЧСС от базального, и в норме должна быть равна – 5-25 ударов/мин. Отклонения от нормы могут говорить о нарушениях у плода, но только на основании этих параметров диагноз поставить нельзя. Требуются другие методы обследования.
Ощущения будущей мамы
Ширина матки на 13 неделе – 10 см, высота – около 13 см. Орган легко пальпируется, особенно у худеньких женщин. Живот заметно округляется.
Рост матки может вызывать болезненность в области таза и поясницы. Избавиться он нее поможет смена положения тела, небольшой отдых, массаж поясницы, прием спазмолитиков по назначению врача.
Под влиянием гормонов могут возникать головные боли, переутомление, сонливость. Обсудите с врачом необходимость дополнительного приема витаминов: во многих случаях состояние усугубляется в связи с недостатком железа или магния.
На тринадцатой неделе вы можете заметить некоторую отечность в ногах или на лице. Она обусловлена гормональными нарушениями и повышенной нагрузкой на почки. Учащается и сердцебиение, что связано с увеличенным объемом крови.
Ощущения будущей мамы
Заканчивается 1 триместр, самый непредсказуемый и опасный с точки зрения риска выкидыша. Малыш уже «обжился» в утробе, а тело будущей мамы привыкло к своему новому положению. Чаще всего у женщины на этом сроке беременности хорошее самочувствие: уходят или уже исчезли симптомы токсикоза, снизилась эмоциональная возбудимость.
Что происходит с организмом женщины?
- Матка выросла до 10 см в ширину и несколько сместилась в брюшную полость. Поэтому позывы к мочеиспусканию становятся реже.
- Прибавка в весе в норме составляет 1,5-3 кг. Живот еще не растет или увеличивается незначительно: все зависит от общего строения тела, количества беременностей.
- Снижение количества прогестерона может отразиться на состоянии кожи: возникает сухость, шелушение, акне.
- Могут появиться первые отеки. Под воздействием гормонов увеличивается содержание натрия, который притягивает жидкость.
- Учащается сердцебиение, что связано с увеличением объема кровотока и повышенной нагрузкой на сердце.
Но есть и приятный бонус. Из-за высокой концентрации эстрогенов заметно улучшается состояние волос: они становятся гуще и пышнее.
Что такое плодное яйцо
Плодное яйцо — это зародышевые оболочки и зародыш. Данный период беременности является ее первой стадией развития. А начинается все со слияния двух клеток – мужской и женской.
Дальше оплодотворенная яйцеклетка активно начинает делиться, вначале на две части, потом на четыре и так далее. Количество клеток, как и размер плода, растет постоянно. И вся группа клеток, которые продолжают процесс деления, осуществляет передвижение по маточной трубе к зоне своей имплантации. Данная группа клеток и является плодным яйцом.
Достигнув своей цели, плодное яйцо прикрепляется к одной из стенок матки женщины. Это происходит через неделю после оплодотворения. До этого времени плодное яйцо получает питательные вещества из самой яйцеклетке.
Плодное яйцо 2 недели после внедрения в полость матки, осуществляет питание набухшей слизистой этого детородного органа, который уже подготовлен к процессу развития и питания плода до времени образования плаценты.
Детское место, или плацента, создается из внешней оболочки плодного яйца на 3 неделе, которое в это время уже густо покрыто ворсинками. Данными ворсинками в месте закрепления плодного яйца уничтожаются небольшой участок слизистой оболочки матки, а также сосудистые стенки. Потом они заполняют его кровью и осуществляют погружение в подготовленное местечко.
Вообще, плодное яйцо является самым первым признаком нормально текущей беременности. Его можно рассмотреть на ультразвуковом исследовании уже после двух недель задержки менструации. Обычно в данном случае видно плодное яйцо 3-4 недели. Эмбрион же становится заметен только на 5 неделе беременности. Однако если врач диагностирует отсутствие эмбриона в плодном яйце 5 недели – другими словами, пустое плодное яйцо, тогда УЗИ через пару недель повторяют вновь.
Обычно в такой ситуации случае на 6-7 неделе плод и его сердцебиение начинают визуализироваться. Когда же плодное яйцо в 7 недель по-прежнему является пустым, это свидетельствует о неразвивающейся беременности
Помимо данного осложнения, на раннем сроке беременности могут появиться и другие – неправильное расположение плодного яйца, его неправильная форма, отслойки и прочие.
Именно по этой причине важно пройти ультразвуковое обследование как можно раньше, чтоб можно было изменить ситуацию, в случае, если она поддается коррекции. Поскольку в первом триместре (плодное яйцо до 10 недели) велика вероятность самопроизвольного выкидыша, отслойки и других патологий
Однако достаточно о грустном.
Плодное яйцо на 6 неделе и до этого срока беременности имеет овальную форму. И на ультразвуковом исследовании обычно производится оценивание внутреннего его диаметра – СВД плодного яйца. Так как размер плодного яйца 7 недель или на другом сроке беременности является величиной вариабельной, то есть погрешность в выявлении срока беременности по этому фетометрическому показателю.
В среднем подобная погрешность составляет 10 дней. Срок беременности обычно определяется не только по данному показателю, но также используется значения копчико-теменного размера плода и прочие показатели, которые также очень важны
Обследования и анализы
Если женщина, сделавшая тест на беременность и получившая положительный результат, на этом сроке до сих пор не дошла до врача, то сейчас самое время это сделать. Акушер-гинеколог произведет визуальный осмотр, назначит все необходимы анализы и при необходимости направит на УЗИ. Выявить наличие каких-либо аномалий в развитии плода на восьмой неделе беременности невозможно (это делается на первом скрининге в 11-13 недель), но исследование поможет убедиться в том, что у малыша есть сердцебиение и исключит замершую беременность. Возможно, вам даже отдадут первое фото вашего крохи, но разглядеть на нем подробности вряд ли удастся.
При постановке на учет по беременности будущей маме будет необходимо сдать ряд лабораторных исследований. В обязательный перечень входит мазок на диагностику микрофлоры влагалища, анализ мочи, общий и биохимический анализ крови, кровь на ВИЧ, сифилис, гепатит, определение группы крови и резус-фактора. Кроме того, врач, который будет вести беременность, предложит сделать ЭКГ и пройти осмотры у узких специалистов: окулиста, стоматолога, эндокринолога и других, если будет выявлена такая необходимость.
pixabay.com  / 
Какие обследования необходимо пройти на сроке 12 недель
Несмотря на то, что самое опасное для плода время уже позади, риски замершей беременности существуют на любом сроке, поэтому будущая мама обязательно должна встать на учет в женскую консультацию, если до сих пор еще этого не сделала, регулярно наблюдаться и проходить все назначенные врачом обследования.
Мария Прохорова предупреждает, что самостоятельно определить состояние ребенка не представляется возможным, поскольку шевелений плода женщина пока не ощущает, а параметры сердцебиения невозможно определить в домашних условиях даже с помощью специальных датчиков.
pixabay.com  / No-longer-here
Поэтому будущим мамам рекомендуется встать на учет по беременности как можно раньше. Кстати, за постановку на учет до 12 недель даже полагается некоторое пособие от государства. Выплата небольшая, но все же.
Важно! На сроке 12–13 недель проводится первый пренатальный скрининг, который позволяет выявить возможные пороки развития плода на раннем этапе, если таковые имеются. В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови
Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие
В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови. Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие.
Многим родителям не терпится поскорее узнать пол будущего ребенка. Мария Прохорова поясняет, что на 12 неделе можно лишь предположить, появится на свет мальчик или девочка, но достоверно определить пол можно только по анализу крови. Или придется подождать следующего планового УЗИ, которое делается на сроке 20–22 недель.
В день проведения ультразвукового обследования пациентка параллельно сдает кровь, которая отправляется в лабораторию, где специальная программа рассчитывает генетические риски у плода.
Иногда случается так, что приходят плохие результаты. В таком случае Мария Прохорова призывает в первую очередь не паниковать, поскольку на параметры скрининга влияет много факторов, в том числе, например, расчет возраста. Если будущие родители старше 35 лет, то в программе автоматически закладывается возрастной параметр и результаты будут чуть хуже, чем у более молодых пациенток. В любом случае решение всегда остается за женщиной, и доктор не имеет права склонять ее в ту или иную сторону. Он может только успокоить, поддержать и проинформировать о возможных вариантах развития событий.
Если женщина еще не успела обследоваться при постановке на учет, то первый скрининг можно совместить с классическим обследованием и сдать общий анализ крови и мочи. Кроме того, сейчас самое время посетить узких специалистов. В обязательном списке:
- терапевт;
- стоматолог;
- отоларинголог;
- офтальмолог;
- другие врачи — при наличии показаний.
Профилактика и лечение брадикардии плода
К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Этапы беременности
Примерно в 30% случаев после успешного оплодотворения с помощью ЭКО диагностируется самопроизвольный аборт. В связи с этим ведением беременности занимаются только опытные акушеры-гинекологи. Условно весь гестационный период подразделяют на 3 триместра:
-
1 триместр (1-14 недели) – в первые 12 недель происходит закладка жизненно важных органов и систем плода. Женщины жалуются на появление токсикоза, частое мочеиспускание и изменение вкусовых ощущений;
-
2 триместр (15-26 недели) – развитие плода продолжается, на УЗИ удается распознать пол ребенка. Признаки интоксикации полностью исчезают, общее состояние женщины считается удовлетворительным;
-
3 триместр (27-40 недели) – наблюдается окончательное формирование дыхательной и сердечно-сосудистой системы ребенка. Увеличение массы плода приводит к ухудшению самочувствия будущей матери: изжога, одышка, боли в пояснице.
Симптомы беременности в 10 недель беременности
На протяжении этих 7 дней симптомы схожи как с предыдущими сроками, так и с проявлениями беременности 11 недели. Типичны следующие проявления.
- Сильная усталость. Сейчас женщина может чувствовать себя измотанной и нуждается в дополнительном сне и отдыхе. Это происходит из-за повышения концентрации гормона прогестерона, а также потому, что тело активно работает, чтобы поддержать развитие ребенка.
- Белые или молочные выделения. У женщины может быть больше молочных выделений из влагалища, что совершенно нормально. Однако, если появляется иной цвет или выделения становятся дурно пахнущими, возникает зуд или болезненность при мочеиспускании, нужно немедленно обратиться к врачу. Это могут быть признаки инфекций.
- Перепады настроения. Для женщины в этом сроке типичны перепады настроения: буквально за минуту радость и эйфория сменяются слезами и страхом. Таким образом на тело влияют гормоны беременности, постепенно эмоциональный фон выровняется. Стоит заручиться поддержкой близких, найти успокаивающее занятие, чаще отдыхать.
- Боль в круглой связке. Если женщина вдруг чувствует боль в животе, особенно в боковых отделах, такое ощущение называется болью в круглой связке, которая постепенно растягивается, чтобы приспособиться под новые размеры матки. Помогут легкие упражнения на растяжку и отдых в лежачем положении.
Одним из новых событий в календаре беременности на 10 неделе могут стать потемневшая кожа на лице или коричневые пятна на теле из-за гормональных изменений. Женщина также может почувствовать, что волосы становятся более густыми, блестящими, жирными. Стоит изменить уход за телом, подобрав гипоаллергенные и безопасные средства.
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Лечение у беременных
В большинстве случаев миома матки не требует лечения.
В случае, когда беременность осложняется, проводят симптоматическую терапию, максимально избегая хирургического вмешательства.
В некоторых случаях назначается гормональная терапия на короткий срок, чтобы уменьшить размеры. При выраженной боли рекомендуют нестероидные противовоспалительные препараты.
При местных симптомах во влагалище беременной женщине (зуд, жжение) врачи могут рекомендовать увлажняющий интимный гель «Гинокомфорт». Он не вызывает тератогенного и мутагенного действия на плод, и максимально устраняет вагинальный дискомфорт при миоме матке у будущей мамы.
Миома матки после беременности
В послеродовом периоде миома может осложнить течение массивным кровотечением. В этом случае могут потребоваться медикаментозное лечение, переливание крови или даже хирургическое вмешательство.
- “Абдоминальное родоразрешение беременных с миомой матки” Хрипунова, A., Бухарова, М.Л. Чехонацкая, Акт. вопр. акушер, и гинекологии: материалы 3-го Российского научного форума. — Москва, 2001
- Айламазян, Э.К. “Неотложная помощь при экстремальных состояниях в акушерской практике”, практике Э.К. Айламазян. — Н. Новгород: Изд-во НГМА, 1995.
- Акушерская тактика при ведении беременных с миомой матки / Л.С. Логутова, С.Н. Буянова, И.И. Левашова / Вестник Российской ассоциации акушеров-гинекологов. – 1999
- Базанов, П.А. Миома матки и нарушение репродуктивной функции П.А. Базанов, Н.И. Волков // Пробл. репродукции. — 2002
Популярные вопросы
Обнаружили миому 45мм (Субмукозная) идут кровяные выделения после месячных. Уже 2 недели. Врач говорит про операцию. Жду комиссии. Какая операция делается в этом случае? Меня напугали что возможно удаление матки. Мне 38 еще хочу родить.
О своих репродуктивных планах Вам следует сказать лечащему врачу. Это позволит решить вопрос в пользу органосохраняющей операции- консервативной миомэктомии. Метод- гистероскопический или полосная операция решается коллегиально с учётом технических возможностей , врачебной практики, типа субмукозного узла, его локализации и т.д.
У меня сейчас 7 неделя беременности. Сегодня на малой половой губе обнаружила небольшой прыщик, при прикосновении немного болезненные ощущения, совсем немного, а так не беспокоит никак. Что это может быть? Возможно ли это из-за того, что неделю назад перенесла простуду. Если угроза для будущего ребенка?Чем можно быстрее вывести?Очень переживаю, помогите, пожалуйста.
Из описания не очень понятно, что именно вы обнаружили. В данной зоне могут формироваться фурункулы( как результат травмы, переохлаждения или потертости в данной области), герпетические высыпания, кондиломы и т.д. Разные заболевания требуют дифференцированного лечения. На данном этапе можно воспользоваться местно гелем Гинокомфорт с маслом чайного дерева, нанося средство на измененный участок 1 раз в день на протяжении 5-7 дней. В кратчайшие сроки обратитесь на прием к акушеру- гинекологу для уточнения характера заболевания и назначения специализированного лечения.
Добрый день, мне 31 год, у меня миома. Назначили спрей Бусерелин на 2 мес. Скажите при проявлении побочных эффектов существуют ли какие либо препараты. Очень боюсь т.к по отзывам очень страшный препарат. И через сколько примерно начинают проявляться побочные эффекты?
Здравствуйте! Вам следует придерживаться рекомендаций лечащего врача. При применении данного препарата возникает медикаментозная менопауза. Это может сопровождаться вегетативными проявлениями — жаром, приливами, колебанием настроения, нарушением сна и генитоуринарным синдромом — сухостью в половых путях. Самочувствие поможет улучшить применение климафемина Гинокомфорт, а справится с сухостью гель Гинокомфорт с экстрактом мальвы.
Здравствуйте, мне 47 лет, у меня множественная миома матки, две миомы большая и средняя (76 мм и 40 мм) были с кровотоком по периферии, вчера прошла УЗИ на том же аппарате и тем же врачом, оказалось, что большая в размерах не изменилась, но нет кровотока, может ли такое быть, до вчерашнего дня проходила узи там же 2 раза, раз в полгода и кровоток был ИР 0,5 и ИР 0.55 по периферии, чем это чревато, не может ли быть некроза из за нарушения питания? Может ли она уменьшиться в размерах без кровотока?
Здравствуйте! Уменьшение кровообращения в узлах миомы матки свидетельствует о процессах завершения роста образования. Это требует УЗИ контроля через 3 месяца. При отсутствии болевого синдрома, повышения температуры , УЗИ изменений в узле , описанных как некроз, предположить данный процесс невозможно.