Предполагаемая дата зачатия. акушерский срок беременности
Содержание:
Проблемы шестого месяца
Давление матки на мочевые пути и застой мочи в мочевом пузыре может приводить к развитию инфекции мочевых путей, поэтому нужно строго следить за регулярным опорожнением мочевого пузыря и гигиеной интимной области.
В ответ на шевеления плода могут возникать периодические напряжения стенки матки, это тренировочные или ложные схватки, они готовят матку к родам. В день таких сокращений бывает около 10, они проходят самостоятельно и не причиняют вреда плоду. При повышении тонуса матки нужно прилечь отдохнуть и расслабиться ,полежать на боку, обычно он проходит. Но если эти периодические схватки становятся регулярными болезненными, немедленно нужно вызвать скорую и обратиться в стационар, это могут быть преждевременные роды или их угроза. Повышенный тонус матки опасен для плода, он ограничивает доступ кислорода к плоду, может приводить к отслойке плаценты и патологиям беременности
Важно ограничить физические нагрузки и стрессы, интимную близость и соблюдать строгий режим. Также могут быть назначены медикаментозные препараты для снижения тонуса матки, препараты магния и седативные средства
В этом сроке тревожными симптомами могут стать такие проявления, как кровянистые выделения из половых путей, острые боли в животе, обильные водянистые прозрачные выделения (подтекание вод), ильная отечность рук и ног, лица, избыточная прибавка массы тела, развитие повторной рвоты, головные боли, повышение давления. Все эти состояния требуют вызова скорой помощи и госпитализации в стационар.
Выплаты по ГПД в 6-НДФЛ
Вознаграждения по гражданско-правовым договорам нужно включать в расчет 6-НДФЛ начиная с отчетного периода, в котором они были выплачены физлицу, поскольку днем фактического получения таких доходов является дата их выплаты.
Обратите внимание, что дата подписания акта по выполненным работам, оказанным услугам значения не имеет. В разд
1 расчета 6-НДФЛ нужно отразить суммы налога, удержанного с выплат по гражданско-правовым договорам, если срок его перечисления приходится на последние три месяца отчетного периода:
В разд. 1 расчета 6-НДФЛ нужно отразить суммы налога, удержанного с выплат по гражданско-правовым договорам, если срок его перечисления приходится на последние три месяца отчетного периода:
- в поле 020 включить в общий показатель налога, удержанного за последние три месяца отчетного периода, сумму НДФЛ, удержанного с вознаграждения по гражданско-правовым договорам;
- в поле 021 указать первый рабочий день, следующий за днем выплаты вознаграждения;
- в поле 022 отразить сумму удержанного НДФЛ, срок перечисления которого приходится на дату, указанную в поле 021.
Если вознаграждение выплачивается физлицу по частям, то каждая из них отражается в отдельном блоке полей 021, 022. Это связано с тем, что сроки перечисления НДФЛ с каждой части выплаченного вознаграждения отличаются.
В разд. 2 расчета 6-НДФЛ вознаграждение по гражданско-правовому договору и соответствующий налог нужно отразить нарастающим итогом начиная с отчета за период, в котором была выплата, и до окончания отчетного года следующим образом:
- в поле 100 – указывается ставка, по которой исчисляется налог с вознаграждения по договору (например, 13);
- в поле 110 – общая сумма доходов по всем физлицам с начала года, которые облагаются по такой ставке, включая вознаграждение по гражданско-правовому договору;
- в поле 113 – облагаемая по ставке, отраженной в поле 100, общая сумма доходов по всем физлицам с начала года по гражданско-правовым договорам, предметом которых является выполнение работ (оказание услуг);
- в поле 120 – общее количество физлиц, которые получили выплаты, отраженные в поле 110;
- в поле 130 – общая сумма налоговых вычетов по НДФЛ, предоставленных по выплатам из поля 110, в том числе вычеты по вознаграждению по гражданско-правовому договору;
- в поле 140 – сумма НДФЛ, исчисленного со всех указанных в поле 110 доходов (с учетом вычетов), включая налог, исчисленный с вознаграждения по гражданско-правовому договору;
- в поле 160 – общая сумма НДФЛ, удержанного с начала года, включая налог, удержанный с вознаграждения по гражданско-правовому договору.
Если вознаграждение по гражданско-правовому договору выплачено в последний день отчетного периода, срок уплаты НДФЛ с него будет истекать в следующем отчетном периоде. В таком случае вознаграждение нужно отразить в разд. 2 расчета 6-НДФЛ за тот период, в котором оно выплачено, без отражения в разд. 1 этого расчета. В разд. 1 выплата вознаграждения будет отражена в расчете за следующий отчетный период.
Чек-лист 23 недели беременности
- Чтобы снять отечность, прилягте, расположив ноги на подушке или любом ином возвышении. Так вы поможете обратному оттоку крови и уменьшите дискомфорт.
- Не пропускайте плановые приемы у гинеколога, даже если вас ничего не беспокоит. Все осложнения успешно поддаются лечению при своевременной диагностике.
- Несмотря на ощутимо округлившийся живот, не забывайте о физических упражнениях. Йога, плавание, прогулки помогут вам укрепить мышцы и улучшат общее самочувствие.
- Запишитесь на курсы для беременных. Вы узнаете о том, как вести себя в родах, как дышать, наладить грудное вскармливание и ухаживать за новорожденным.
Посетите занятия для будущих мам в Медицинском женском центре. Их ведут опытные акушеры-гинекологи и педиатры. Здесь вы сможете узнать о беременности, родах и восстановлении после них, задать волнующие вопросы специалистам.
Ощущения будущей мамы
Растущая матка давит на желудок, поэтому беременная испытывает изжогу и тяжесть в желудке. Питайтесь небольшими порциями, проконсультируйтесь с врачом о том, какие препараты помогут снять дискомфорт.
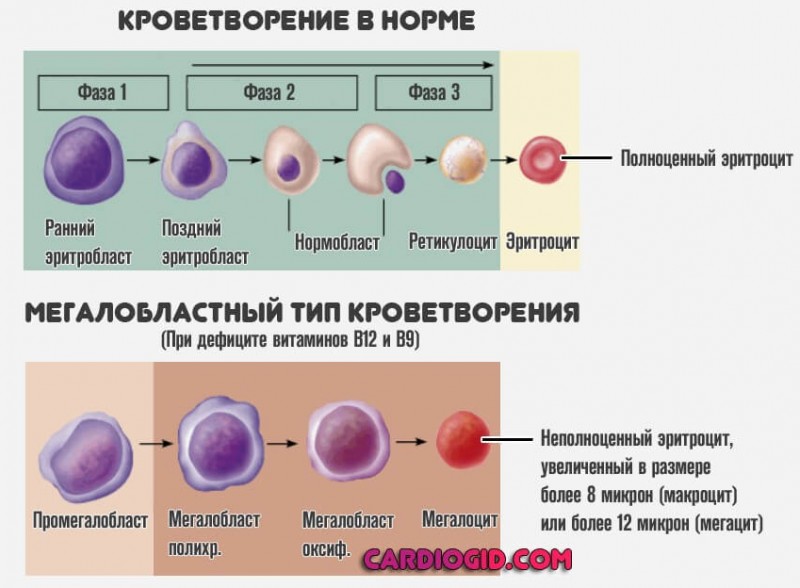
Из-за большого объема циркулирующей крови у вас участилось сердцебиение. Уменьшилось количество эритроцитов, и снизился гемоглобин. Чтобы не допустить анемии, следите за своим рационом, в нем должно быть достаточно богатых железом продуктов. Если вы стали часто испытывать головокружения, сдайте общий анализ крови. При пониженном гемоглобине необходим прием препаратов, только диетой уже не обойтись.
Многие женщины отмечают, что уже в 5 месяце беременности в молочных железах образуется молозиво. Из соска выделяются капельки желтоватой или полупрозрачной жидкости. Специально выдавливать ее не нужно. В целях гигиены можно использовать вкладки для бюстгальтера.
Что можно и что нельзя
Советуем вам не забывать о физической активности даже после появления внушительного животика. Благодаря спорту и движению ткани лучше насыщаются кислородом, а значит, и малыш не будет страдать от гипоксии. Крепкие мышцы помогут легче переносить трудности беременности и родов. Среди множества видов спорта мы особо рекомендуем плавание, йогу, пилатес, пешие прогулки, занятия на фитболе.
Если вы себя хорошо чувствуете, не отказывайте себе и в интимной близости. Вы не сможете повредить малышу, но ваши положительные эмоции и эндорфины обязательно передадутся ему.
Можно ли летать на 6 месяце беременности?
Второй триместр – оптимальное время для путешествий на самолете. Однако перед поездкой проконсультируйтесь с вашим гинекологом, нет ли у вас противопоказаний. Обычно, если вынашивание протекает спокойно, никаких ограничений нет. Только не забудьте захватить обменную карту.
Развитие плода на 23 неделе
Малыш весит уже около 500 г. Его рост – 29,5 см. Теперь он постоянно совершает дыхательные движения, заглатывая околоплодные воды. Из-за этого возникает икота. И мама знает об этом, ощущая легкие вздрагивания в животе.
Становятся длиннее пальцы, появляются ногти. Они будут расти на протяжении всего дальнейшего внутриутробного развития. Чтобы новорожденный не поранился ими, педиатры рекомендуют надевать специальные «варежки»-антицарапки. Кожа плода выглядит несколько обвисшей. Все потому, что сейчас подкожный жир не успевает за темпами ее роста. Сквозь тонкую кожу все еще видны кровеносные сосуды.
Пока размеры матки позволяют, малыш шевелит ногами и руками, хватает пуповину, отталкивается от стенок и переворачивается. Он слышит не только ваш голос, но и все звуки вокруг. Резкие пугают его, а мамин – всегда успокаивает. Шевеления плода могут быть ответом на ваши поглаживания или обращения к нему.
Диагностика боли на поздних сроках беременности
Установить точную причину болевого синдрома может опытный гинеколог. В процессе приема врач собирает анамнез на основании жалоб пациентки. Ряд состояний требует гинекологического осмотра и взятия мазка на анализ. Например, диагностика боли на поздних сроках беременности с кровотечением. При влагалищных выделениях может потребоваться исследование крови на биохимию, ВИЧ, проверка на гепатит и сифилис, а также коагулограмма (свертываемость крови) и общий анализ мочи.
Максимально достоверным способом остается УЗИ, с помощью которого медики дифференцируют нарушения функций поджелудочной железы, заболевания почек, состояние матки и плода и т.п.
К дополнительным методам обследования относят – МРТ, ФГДС (фиброгастродуоденоскопия).
Возможные осложнения
8 месяц беременности может быть омрачен такой патологией как гестоз, или поздний токсикоз. Его точные причины неизвестны, но установлено, что предрасполагающими факторами являются сахарный диабет, многоплодная беременность, наследственность, гипертоническая болезнь.
Проявляется в виде повышенной отечности и повышения артериального давления. В анализе мочи обнаруживается белок. Гестоз может быть одной из причин, почему женщину тошнит на поздних сроках вынашивания. Другими тревожными симптомами являются шум в ушах, боль в правом подреберье, головные боли и головокружения.
Что происходит с будущей мамой
На 16 неделе женщина обычно чувствует себя очень хорошо: настроение улучшается, аппетит повышается, сон нормализуется. Живот заметно округляется, и от окружающих уже не скрыть своего положения.
Некоторые могут ощутить первые шевеления малыша, особенно если беременность не первая.
Изменения матки
Сейчас она уже достаточно крупная, располагается на 7-8 см ниже пупка. Это расстояние измеряет гинеколог во время вашего планового визита. Оно позволяет оценить соответствие темпов развития срокам вынашивания.
Иногда на 16 неделе беременная может жаловаться на то, что живот будто каменеет. Такое ощущение связано с тонусом матки. Он может быть физиологичен: возникает после нагрузки или стресса, исчезает после отдыха и расслабления. Но если тонус длительный и сопровождается кровянистыми выделениями, необходимо лечение в условиях стационара.
Состояние кожи
Пигментные пятна часто возникают в период беременности под влиянием гормональных изменений. Волноваться и бороться с ними нет смысла: они исчезнут сами после родов.
С ростом живота вы начнете замечать, как чешется кожа в этой области. Это тоже нормально. Используйте увлажняющие масла или кремы, чтобы справиться с этим ощущением.
Пищеварение
Частая проблема на 16 неделе – изжога, запоры, повышенное газообразование. Эти неприятные симптомы связаны с давлением растущей матки на внутренние органы. Питайтесь дробно, небольшими порциями, уточните у врача, какие лекарства вам можно принимать для облегчения таких состояний.
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
Кому подходит самообразование
Возможные осложнения
Лечить зубы лучше всего в процессе планирования беременности или во 2 триместре. Но что делать, если зубная боль появилась на поздних сроках? Если риска нет, то вмешательство рекомендуется отложить на послеродовой период. С другой стороны, если кариес поверхностный, и лечение минимальное, то незачем откладывать его. Лучше всего обсудить этот вопрос со стоматологом, который оценит объемы необходимой терапии.
Совсем не кстати на 9 месяце беременности простуда. Легкая ОРВИ пройдет за несколько дней, но если поднимается температура, нужно срочно обратиться к врачу. Длительная лихорадка влияет на развитие плода. Ее обязательно необходимо купировать, для чего обычно используется парацетамол – препарат, разрешенный к применению на всем протяжении беременности.
Тошнота и рвота
Эти неприятные симптомы на поздних сроках могут быть связаны с нарушением диеты. Попросту – вы съели что-то «не то». При отравлении рвота однократная, после нее обычно становится легче.
Если же тошноте сопутствует отечность, головокружение и повышение артериального давления, возможно, речь идет о гестозе беременных. В этом случае следует незамедлительно обратиться в стационар. Единственное лечение на поздних сроках – экстренное родоразрешение.
Что происходит с эмбрионом на 6 неделе беременности?
На 6 неделе беременности размер эмбриона примерно соответствует размеру сладкого горошка или зернышка граната. Он совсем крохотный, всего 6–7 мм в длину. За предыдущую неделю он вырос примерно в 3 раза, а за следующую увеличится вдвое.
Будущий малыш все еще похож на головастика, он согнут в форме буквы «C», у него есть хвостик, но уже обозначилась голова, начало формироваться лицо, появились зачатки ручек и ножек: они пока еще представляют собой почки, зачатки, но уже могут немного шевелиться. Появились зачатки носа, глаз, ушей, подбородка, шеи, щек, век. Уши пока еще представляют собой крохотные углубления в области шеи. Позже они поднимутся на свои привычные места и приобретут окончательный внешний вид. Зачатки, которые дадут начало глазам, пока представляют собой небольшие темные точки, просвечивающие сквозь кожу. Поначалу они находятся по бокам головы, в последующем постепенно смещаются к носу. В глазных яблоках уже есть хрусталик, радужка, роговица, сетчатка. Вы не сможете узнать, какой цвет глаз у вашего будущего малыша, но он уже предопределен на уровне генов. Система кровообращения эмбриона все больше усложняется. Сердце бьется с частотой 100–160 ударов в минуту, вдвое быстрее, чем у мамы. Раньше представлявшее собой простую трубку, теперь оно разделяется на 4 камеры. Из нервной трубки, которая проходит вдоль тела эмбриона, формируется головной и спинной мозг, нервы, позвоночник. В головном мозге возникают электрические волны: если бы ребенку в это время провели ЭЭГ, то их можно было бы зарегистрировать. Начинают формироваться большие полушария головного мозга. Активно идет формирование внутренних органов: развивается кишечник, появляются зачатки будущих легких и бронхиального дерева, почек, печени, главная эндокринная железа – гипофиз. В зачатках половых желез появляются первые простейшие половые клетки. Питание эмбриона происходит через плаценту и пуповину.
Анализы и обследования
В этом месяце предстоят визиты к врачу и обследование, чтобы вовремя выявить возможные отклонения в здоровье и проблемы. При очередном визите измеряется вес и давление женщины, определяется окружность живота высота стояния дна матки, прощупывается положение плода и основные его части тела, прослушивание сердцебиения специальным стетоскопом. Также необходим осмотр конечностей женщины с выявлением скрытых отеков и нарушений в строении вен.
Перед каждым визитом к врачу женщина сдает общий анализ мочи для контроля за работой почек, выявления в моче белка или глюкозы. При повышенном риске диабета также будет назначен общий анализ крови и кров на глюкозу.
В этом сроке проводится второе плановое УЗИ плода, в этом месяце вам с точностью скажут пол ребенка, если малыш не повернется к монитору спинкой. Прежде всего, в рамках этого УЗИ будет проведено детальное обследование плода – выявление тяжелых аномалий развития и генетической патологии, дефектов в строении внутренних органов и систем. Также проводится осмотр матки и шейки матки с определением их состояния, исследуется положение и толщина, строение плаценты, пуповина и околоплодные оды с определением их количества и прозрачности. Может быть также проведена доплерография – процедура по исследованию маточно-плацентарного кровотока, дающая понятие о том, как хорошо плод питается, нет ли у него фето-плацентарной недостаточности при выявлении отклонений от номы беременную посылают на дополнительные обследования.
В этом месяце также будут проведены следующие контрольные анализы – общий анализ крови с определением уровня гемоглобина, биохимический анализ крови и определение печеночных ферментов. При наличии у женщины отрицательного резус-фактора проводят контроль уровня антител к резус-фактору. При наличии показаний будут проведены гормональные исследования и консультации специалистов.
Фельдшер лаборант кдл
Признаки беременности вторым ребенком
Во время грудного вскармливания менструации обычно прекращаются, но это не значит, что беременность невозможна. Овуляция может произойти в любой момент, как и зачатие второго ребенка.
В этом случае признаки беременности оказываются и вовсе «смазанными»: месячных нет, субъективных ощущений тоже. Определить факт зачатия можно по поведению первого малыша: если кроха отказывается от груди — есть вероятность, что вкус грудного молока изменился из-за наступления беременности. Но более точным средством диагностики станет тест или лабораторное исследование крови.
pixabay.com  / 
Причины неразвивающейся беременности
Основные причины, по которым беременность может замереть, можно условно разделить на несколько больших групп:
- Врожденные и приобретенные аномалии матки.
- Патологии эндометрия (внутренней слизистой оболочки матки).
- Острые инфекции.
- Генетические/хромосомные нарушения.
- Гормональные нарушения.
- Патологии свертывающей системы крови.
- Иные причины.
К врожденным патологиям внутренних половых органов относятся:
- двурогая матка (аномалия, при которой полость матки полностью или частично разделена перегородкой на две части — рога);
- полное удвоение матки (у женщины две матки и два влагалища, у каждой матки всего по одной маточной трубе);
- однорогая матка (развита только одна половина матки и имеется одна маточная труба);
- седловидная матка (матка имеет почти нормальное строение, но в центре ее дна имеется углубление).
Врожденные патологии матки выявляются примерно у 10-25% женщин с замершей беременностью. Приобретенные аномалии часто диагностируются у пациенток, перенесших кюретаж (гинекологическое выскабливание матки, в ходе которого удаляется верхний слой слизистой оболочки). Также они могут быть следствием предыдущей замершей беременности. К приобретенным аномалиям внутренних половых органов относят:
- истмико-цервикальную недостаточность (преждевременное раскрытие шейки матки при беременности);
- субмукозную миому (доброкачественное новообразование, развившееся из мышечного слоя матки);
- возникновение внутриматочных спаек.
Патологические состояния эндометрия способны стать причиной неудачной имплантации эмбриона или недостаточного питания плода. Это приводит к замиранию беременности. Наиболее частыми нарушениями, из-за которых гибнет плод, являются хронический эндометрит и синдром регенераторно-пластической недостаточности эндометрия (состояние, в результате которого слизистая оболочка матки атрофируется).
Острые инфекционные заболевания далеко не всегда вызывают гибель плода, чаще они становятся причиной развития врожденных аномалий у ребенка (глухоты, пороков сердца, задержки умственного развития и т.д.). И все же в ряде случаев даже ОРВИ может спровоцировать замирание беременности. А к наиболее опасным для плода инфекциям относят краснуху, цитомегаловирус, герпес, токсоплазмоз, хламидиоз, гонорею.
Генетические и хромосомные нарушения часто становятся причиной замирания беременности на ранних сроках (до 8 недели). В некоторых случаях плод гибнет позднее — на 13-20 неделе, но такое происходит гораздо реже. В результате генетических и хромосомных нарушений у плода может сформироваться кариотип (хромосомный набор), несовместимый с жизнью. В этом случае в дальнейшем развитии эмбриона нет смысла, и он погибает. Патологические гены способны передаваться как от отца, так и от матери (а иногда аномалии обусловлены несовместимостью генов женщины и мужчины), а хромосомные нарушения возникают непосредственно в процессе деления клеток после оплодотворения. Они могут быть качественными (наблюдаются дефекты в строении хромосом) или количественными (хромосом больше или меньше, чем нужно).
Гормональные нарушения могут появиться из-за наличия у будущей мамы заболеваний эндокринной или репродуктивной систем или аутоиммунных нарушений. Беременность способна замереть в двух случаях:
- при недостатке прогестерона (гормона, отвечающего за подготовку матки к имплантации эмбриона);
- при избытке мужских половых гормонов в организме женщины.
Патологии свертывающей системы крови у матери могут стать причиной сбоя процесса имплантации плодного яйца, повреждения маточно-плацентарных сосудов или нарушения функций плаценты. Все это способно привести к замиранию беременности.
Иногда причины неразвивающейся беременности так и остаются неизвестными. К возможным факторам, повлиявшим на гибель плода, в таких случаях относят генетическую несовместимость родителей ребенка или наличие в организме матери аллоиммунных антител, способных вызвать резус-конфликт.
Как развивается эмбрион в 7 недель
Вашей беременности 7 недель, развитие плода и ощущения меняются стремительно. Малыш продолжает расти, его размеры сейчас 5-13 мм, как у некрупной ягоды черники. Но каждый час в нем образуются тысячи клеток, стремительно растут органы и ткани:
- сердце уже четырехкамерное, появляются крупные артерии и сосуды;
- формируются первичные нейронные связи, мозг разделяется на полушария;
- закладываются кости скелета и зачатки зубов;
- продолжают формироваться легкие и бронхи;
- плацента становится с каждым днем плотнее, завершается развитие пуповины, совсем скоро она начнет передавать питательные вещества от матери к плоду.
Эмбрион еще не может воспринимать окружающие звуки или эмоциональное состояние мамы, так как нервная система еще не развита. Однако в это время нарушить развитие будущего ребенка могут такие негативные факторы, как инфекции и травмы матери, неконтролируемый прием лекарственных препаратов.
Проявления токсикоза в первые дни после зачатия
Медицина до сих пор не может дать ответа на вопрос, почему у одних женщин токсикоза не бывает вовсе, а другие буквально лежат пластом. Организм каждой женщины индивидуален, как и реакция на развитие в нем новой жизни. Эти симптомы не зависят ни от физической подготовки будущей мамы, ни от образа ее жизни. Хотя установлено, что если до наступления беременности женщина была истощена физически или психологически, вынашивание ребенка будет более сложным.
По словам врача, легкие проявления токсикоза не опасны и не требуют обращения за медицинской помощью. Но если рвота возникает чаще, чем пять-шесть раз в день, это повод проконсультироваться с врачом. Специалист может порекомендовать противорвотные препараты или безопасные домашние средства для снятия тошноты. Облегчают состояние женщины минеральная вода с добавлением сока лимона, частое питание небольшими порциями.
В случаях тяжелого течения токсикоза нельзя отказываться от госпитализации. Если рвота происходит до 10 раз в сутки, организм теряет слишком много воды и питательных веществ. Компенсировать потерю можно только своевременной лекарственной терапией, которая обычно быстро улучшает состояние женщины.
pixabay.com  / 
Может ли боль быть признаком беременности
Каждая беременность особенная, и ощущения могут быть разными. Но к боли, возникающей на ее фоне, нужно относиться настороженно. Болевые ощущения не характерны для процесса развития плода в матке.
Если на фоне наступившей беременности возникают тянущие или ноющие боли внизу живота — это может говорить о повышенном тонусе матки. Такое состояние опасно, так как может привести к прерыванию беременности. Женщине необходима консультация врача и дополнительное обследование для уточнения степени тонуса. Скорректировать состояние можно приемом спазмолитических препаратов, абсолютно безопасных для мамы и ребенка.
Куда сложнее справиться с головной болью. По словам Екатерины Жумановой, если мигрени и головные боли беспокоили раньше, через некоторое время после зачатия они могут усилиться. И для улучшения состояния необходима помощь врача.
Важно выяснить причину головных болей. Если они вызваны повышением давления — необходимо нормализовать его
Если нарушением оттока венозной крови из-за физиологических изменений — можно подобрать обезболивающие препараты. В терапии беременных врачи используют безопасные для матери и ребенка средства, которые помогают нормализовать состояние женщины.
Через сколько появляются признаки беременности
Считается, что сам факт зачатия должен вызывать характерный отклик со стороны женского организма. Ведь в теле произошло настоящее событие — оплодотворение яйцеклетки. И любая женщина просто не может этого не заметить.
На самом деле, признаки беременности в день зачатия выявить невозможно, как невозможно увидеть их и в течение ближайшей недели. По словам Екатерины Жумановой, оплодотворение яйцеклетки происходит в период овуляции, который обычно приходится на 14-й день менструального цикла. После этого оплодотворенная яйцеклетка начинает меняться. Она увеличивается в размерах, спускается в матку и закрепляется в ней. Но для организма эти процессы вовсе не так значимы, как принято считать.
pixabay.com  / 
Живот на 6-м месяце беременности
На 6-м месяце беременности живот будущей мамы размером с баскетбольный мяч. Чтобы в будущем избежать растяжек на животе, а заодно и снизить нагрузку на позвоночник, рекомендуется приобрести дородовый бандаж. В этот период возможно появление зуда в районе живота, что является естественным. По рекомендации врача возможно использование специальных кремов или мазей.
После 20 недель беременности матка начинает готовиться к родам, периодически сокращаясь, что проявляется так называемыми схватками Брэкстона-Хикса. Такое сокращение длится около 30 секунд, как правило, безболезненно, но может быть неприятным.