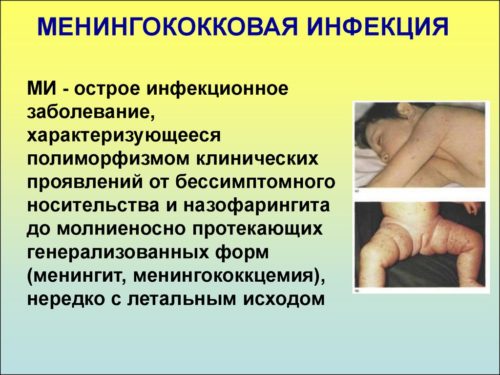
Энтеровирус у детей: симптомы и лечение вирусной инфекции
Содержание:
- Диагностика герпангины
- Герпангина
- Симптомы чесотки
- Детская и неопасная?
- Почему аденовирусными инфекциями чаще всего болеют дети
- Гидроксихлорохин и мефлохин
- Кишечная инфекция у детей, профилактика
- К каким докторам следует обращаться если у Вас Энтеровирусная инфекция:
- Симптомы ОРВИ
- Методы лечения
- Что провоцирует / Причины Энтеровирусной инфекции:
- Диагностика чесотки
- Кожные заболевания похожие на стрептодермию
- Профилактика норовируса
- КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
- Возбудитель энтеровирусной инфекции
- Прогноз и профилактика энтеровирусной инфекции у детей
- Острый бронхиолит
Диагностика герпангины
Обычно не требуется никаких дополнительных методов диагностики, врач выставляет диагноз, основываясь на физикальном обследовании и анамнезе болезни.
Возможные осложнения
Как при болезни рука-нога-рот, так и при герпангине, главными осложнениями являются обезвоживание и асептический менингит. Поэтому вам следует строго следить за признаками обезвоживания и уровнем головной боли у ребенка, и при подозрении на осложнения — немедленно обращаться к врачу.
Осложнения встречаются довольно редко, большинство детей выздоравливает в течение 10 дней.
Во время болезни ребенка, все члены семьи должны соблюдать максимально тщательную гигиену: разделять посуду на индивидуальную, и часто мыть руки и обрабатывать их антисептиками.
Герпангина
Герпангина является вирусным заболеванием, которое вызывается теми же вирусами Коксаки, и проявляется образованием болезненных язв (афт) в зеве и ротовой полости, выраженной болью в горле и лихорадкой.
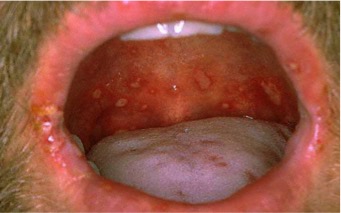
Герпетическая ангина является распространенной детской инфекцией. Чаще всего она возникает у детей в возрасте от 3 до 10 лет, однако может поражать людей в любой возрастной группе.
Симптомы герпангины
- Лихорадка
- Головная боль
- Потеря аппетита
- Боль в горле: постоянная или только при глотании
- Язвы в полости рта и горла, которые могут также сопровождаться единичными элементами сыпи на ногах, руках и ягодицах (как при болезни рука-нога-рот).
Афты обычно имеют размер от 1 до 6 мм, белого или беловатого-серого цвета, с красной каймой по краям. Они могут быть очень болезненными.
Симптомы чесотки
Клещ в организме провоцирует бурную аллергическую реакцию. В зависимости от вида чесотки симптомы могут различаться.
И все же есть несколько общих характерных проявлений у болезни:
- ощущение зуда, которое усиливается в ночное и вечернее время;
- присутствие на коже клещевых ходов в виде беловатых или грязно-серых полос, а также папул, везикул, пузырьков;
- локализация кожных высыпаний на запястьях, кистях, стопах, локтях, животе;
- наличие стафилококкового импетиго на кистях, запястьях, стопах, фурункулов на туловище и ягодицах;
- невозможность облегчить состояние с помощью антигистаминных, противовоспалительных средств.
При нетипичных проявлениях чесотки на коже образуются болезненные корки, напоминающие местами сплошной роговой панцирь. Если поднять корку, под ней можно обнаружить множество клещей.
Выраженность симптомов зависит от индивидуальной реакции организма на аллерген, а также от личной гигиены.
После повторного заражения симптоматика менее выражена и клещей обнаруживается гораздо меньше.
Детская и неопасная?
Ветряную оспу относят к детским заболеваниям. Это не значит, что ей болеют только дети, просто если вероятность заболеть очень высока, то, скорее всего, ждать, когда ты заболеешь, недолго — детство ещё не успеет закончиться. До 6-ти месяцев ребёнка защищает врождённый иммунитет, а вот дальше риск заболеть возрастает. Пока ребёнок воспитывается дома, у него не так много мест, где он может встретиться с вирусом, а вот когда он начнёт социализироваться – пойдёт в детский сад или школу, встреча становится практически неизбежной.
Детских болезней достаточно много, и, как правило, заболевание стараются предотвратить, для чего проводится иммунопрофилактика – ребенку делают соответствующие прививки. Прививок от ветряной оспы в Национальном календаре профилактических прививок – нет. Вернее, всё же есть, но эту прививку рекомендуется делать лишь тем, кто находится в группе риска (в первую очередь тем, у кого проблемы с иммунитетом – ВИЧ-инфицированным, онкобольным, тем, кто страдает тяжелыми хроническими заболеваниями). Почему так?
Считается, что ветрянкой болеют один раз: формируется устойчивый специфический иммунитет, который сохраняется всю жизнь. То есть достаточно переболеть в детстве, и больше ты с этой болезнью не встретишься. Во всяком случае, данное утверждение справедливо для подавляющего большинства. В детстве же ветрянка переносится легко. А вот если детство позади, а встречи с ветрянкой не было, то лучше её избегать и впредь. Взрослые переносят это заболевание гораздо хуже. Так что, если вы – не болевший ветрянкой взрослый, то лучше подстраховаться и сделать прививку.
Почему аденовирусными инфекциями чаще всего болеют дети
Первые 6 месяцев жизни дети практически не болеют аденовирусной инфекцией. Это связано с тем, что в этом возрасте дети обладают пассивным иммунитетом, унаследованным ими от матери. Потом врожденный иммунитет утрачивается, и дети начинают болеть.
До 7 лет ребенок успевает переболеть аденовирусной инфекцией несколько раз. Каждый раз организм вырабатывает специфический иммунитет к конкретному виду аденовирусов, но поскольку их несколько, ребенку приходится болеть неоднократно. После 7 лет, как правило, приобретенный иммунитет есть уже ко всем видам аденовирусов, и аденовирусная инфекция им уже не страшна.
Со временем иммунитет утрачивается, поэтому аденовирусной инфекций могут болеть и взрослые люди.
Гидроксихлорохин и мефлохин
Препаратами на основе хлорохина врачи уже больше 70 лет лечат малярию и аутоиммунные заболевания (например системную красную волчанку). Ученые обнаружили, что активное вещество эффективно и против вируса SARS-CoV-2. В марте китайский холдинг Shanghai Pharmaceuticals предоставил России для лечения COVID-19 препарат гидроксихлорохин (производное хлорохина). Минздрав не выявил противопоказаний и разрешил применение, передав в больницы более 68 тыс. упаковок, несмотря на то что в России гидроксихлорохин не зарегистрирован.
Ученые до сих пор спорят, насколько обосновано применение гидроксихлорохина. Исследования французского инфекциониста Дидье Рауля показали положительные результаты. Но Associated Press опубликовало данные американских исследований. Анализ историй болезни пациентов, которых лечили при помощи препарата, показал, что гидроксихлорохин помогает хуже, чем стандартные средства.
Федеральное медико-биологическое агентство РФ в апреле провело клинические испытания мефлохина (утвержденный в России аналог гидроксихлорохина). Ученые выясняли, насколько этот противомалярийный препарат эффективнее и безопаснее. По предварительным данным исследования с участием 347 пациентов, после применения мефлохина в 78% случаев отмечена положительная динамика. Окончательные выводы ФМБА предоставит в конце мая.
Кишечная инфекция у детей, профилактика
Не будем тратить много времени на описание путей заражения. В данном случае основной путь заражения — это безусловно попадание возбудителя непосредственно через рот в организм человека или с не вымытыми руками, или через загрязненные продукты и предметы гигиены. Дети чаще всего заражаются ротавирусной инфекцией. Происходит это потому, что до 3х лет большинство детей особенно восприимчивы к ротавирусу, а в жарком климате, куда мы все стараемся попасть летом, ротавирус живет везде, даже в холодильниках. Это не значит, что нельзя заразиться какой-либо другой кишечной инфекцией. Диарея, например, может быть вызвана так называемой «болезнью путешественников», причиной которой является уже не вирус, а бактерия — кишечная палочка, которая живет в том конкретно регионе, в который Вы приехали, и попадает в организм обычно с водой, которую все местные пьют, и с ними за это ничего плохого не происходит, поскольку они все имеют стойкий иммунитет к данной палочке, а у нас с вами этого иммунитета нет, поэтому мы пару дней дружим с унитазом.
Но от болезни путешественников все-таки можно уберечься: мыть руки перед едой и пить только бутилированную воду. А вот от ротавируса уберечься гораздо сложнее, поскольку он может оказаться где угодно, и в том числе, к сожалению, попасть прямо в пищу на столе.
Раз мы с Вами знаем, что ротавирус больше всего любит детей, то возникает закономерный вопрос: а может есть от него прививка? Да, есть. Вакцина против ротавируса называется Ротатек. Если Вы сразу после рождения малыша начинаете планировать какие-то дальние поездки через год или два после его рождения, то конечно лучше будет сразу позаботиться о прививке грудничка от ротавируса.
Внимание! Сделать прививку от ротавируса после года будет уже нельзя, поскольку инструкция к препарату подразумевает трехкратную схему вакцинации в период с 2х до 8 месяцев. Вакцина вводится через рот, это живая вакцина, и у нее могут быть противопоказания, поэтому перед тем, как сделать прививку от ротавируса, необходимо проконсультироваться с детским врачом иммунологом.
К каким докторам следует обращаться если у Вас Энтеровирусная инфекция:
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Энтеровирусной инфекции, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы ОРВИ
Все неприятные симптомы заболевания – не столько разрушительное влияние вируса, сколько реакция иммунитета.
- Лихорадка. Повышение температуры тела – это часть мер, которые предпринимает организм для уничтожения источника инфекции. Для ОРВИ характерно повышение температуры тела до субфебрильных цифр (37,5°С—38,0°С). Фебрильная лихорадка более свойственна гриппу, аденовирусной и энтеровирусным инфекциям. Повышенная температура чаще всего снижается на 2-3-й день болезни; более длительно (до 5-7 дней) фебрилитет держится при гриппе и аденовирусной инфекции.
- Насморк. Увеличение носовой секреции связано с повышением проницаемости сосудов, при этом количество лейкоцитов в слизи может многократно повышаться, меняя цвет назального отделяемого с прозрачного на бело-желтый или зеленоватый. Следует отметить, что изменение цвета отделяемой слизи на желтый или зеленый не является однозначным признаком присоединения бактериальной инфекции.
- Чихание. Рефлекторная реакция, обеспечивающая удаление из верхних дыхательных путей раздражающих агентов, в частности, назальной слизи.
- Кашель. При ОРВИ кашель развивается либо вследствие воспалительных процессов в гортани, где имеются кашлевые рецепторы, либо в результате постназального затека, когда слизистое отделяемое стекает из носа в гортань.
- Боль в горле. Вызывается воспалением слизистой оболочки глотки или ее пересыханием при дыхании ртом.
Методы лечения
Методы лечения основаны на принципах доказательной медицины и рекомендованы Союзом педиатров России.
-
Антивирусные препараты.
Ингибиторы нейраминидазы: Осельтамивир (Тамифлю, Номидес, Инфлюцеин), и Занамивир (Реленза).
Рекомендованы только при гриппе А и В и в первые 24-48 часов болезни, на другие вирусы эти лекарства не действуют. Прочие антивирусные препараты имеют крайне ограниченную доказательную базу и не рекомендуются для лечения ОРВИ у детей. -
Жаропонижающее.
Для детей рекомендуются только два препарата: Парацетамол до 60 мг/кг/сут или Ибупрофен до 30 мг/кг/сут в виде сиропа, суспензии или суппозиториев.
У детей старше 3 месяцев без хронической патологии применение жаропонижающих оправдано при температуре выше 39-39,5°С.
Детям младше 3 месяцев, пациентам с хронической патологией или в случае выраженного дискомфорта от высокой температуры, препараты можно начинать давать при температуре 38-38,5°С.
Повторную дозу жаропонижающего средства вводят только после нового повышения температуры.
Чередование этих антипиретиков или применение комбинированных препаратов не имеет существенных преимуществ перед монотерапией одним из этих лекарственных средств. -
Элиминационная терапия и туалет носа.
Введение в нос физиологического раствора 2-3 раза в день обеспечивает удаление слизи и восстановление работы мерцательного эпителия. Можно использовать как обычный физраствор, так и готовые препараты, например, Аква Марис, Аквалор, Аква-Риносоль, Линаква, Физиомер и др.Очищение носа при ОРВИ – наиболее эффективный метод купирования кашля, так как при назофарингите кашель чаще всего обусловлен раздражением гортани стекающей носовой слизью. -
Деконгестанты.Сосудосуживающие препараты применяют коротким курсом, не более 5 дней, чтобы не вызвать привыкания. Деконгестанты не укорачивают длительность насморка, но могут облегчить симптомы заложенности носа, а также восстановить функцию слуховой трубы.
У детей 0-6 лет применяют фенилэфрин 0,125%, оксиметазолин 0,01-0,025%, ксилометазолин 0,05% (с 2 лет), у старших – более концентрированные растворы. -
Гидратация.Обильное теплое питье способствуют разжижению секретов и облегчает их отхождение.
-
Леденцы или пастилки с антисептиками
Детям старше 6 лет можно использовать леденцы или пастилки, содержащие антисептики. Это поможет в устранении кашля при фарингите, который связан с «першением в горле» из-за воспаления слизистой оболочки глотки или ее пересыханием при дыхании ртом.
Что провоцирует / Причины Энтеровирусной инфекции:
Современная классификация энтеровирусов была разработана в 2000 году на основании накопленных к этому времени данных о генетической структуре и филогенетических взаимоотношениях разных представителей рода Enterovirus. В данный род входит семейство Picornoviridae, которое, в свою очередь включает 5 видов неполиомиелитных энтеровирусов, а именно Enterovirus А, В, С, Д, Е. Полиовирусы по данной классификации составляют отдельный вид в составе рода Enterovirus. В состав вида А входят вирусы Коксаки А2–8, 10, 12, 14, 16 и энтеровирус 71.
Вид Enterovirus В является самым многочисленным и включает все вирусы Коксаки В и ЕСНО, за исключением ЕСНО 1, а также вируса Коксаки А9 и энтеровирусов 69, 73, 77, 78-го типов. Вид Enterovirus С объединяет оставшихся представителей вирусов Коксаки А, в том числе 1, 11, 13, 15, 17–22, 24-го типов. Виды Enterovirus D и Е сравнительно немногочисленны и включают 2 (Enterovirus68 и 70) и 1 (А2 plaque virus) представителя соответственно. Кроме того, в состав рода входит значительное количество неклассифицируемых энтеровирусов. Таким образом, род Enterovirus включает в себя более 100 опасных для человека вирусов. Они распространены повсеместно и высокоустойчивы к воздействиям физико-химических факторов.
Диагностика чесотки
Болезнь предварительно диагностируют по характерным признакам, а также после визуального осмотра. Однако для подтверждения диагноза врач обязательно направит на прохождение нескольких тестов.
Есть разные методы обнаружения чесоточного клеща:
- тонкий срез эпидермиса острым скальпелем;
- извлечение паразита специальной иглой;
- соскоб с кожи с использованием щелочи или молочной кислоты.
Чаще применяют два последних метода. Задача врача обнаружить необходимые места для взятия биоматериала на анализ. А именно: чесоточные ходы, где может находиться паразит. Для успешного обнаружения таких ходов применяют красящие вещества – спиртовой раствор йода или анилиновые красители.
Для того, чтобы при взятии материала на анализ, активизировать клещей, кожу предварительно нагревают или смазывают маслом.
Если все же не удается найти возбудителя, применяют метод диагностики ex juvantibus. Это назначение противочесоточных препаратов. При наличии чесотки, такие препараты дают хорошую динамику, состояние больного улучшается.
Кожные заболевания похожие на стрептодермию
Диагноз стрептодермии устанавливается не только по внешним проявлениям болезни, а на основе анализов. Есть другие кожные патологии, по внешним признакам очень схожие. Схема лечения для них совершенно иная:
- Атопический (аллергический) дерматит. Высыпания похожи на стрептодермию. Однако кожа зудит не только в области высыпаний. Признаки интоксикации отсутствуют. В анамнезе будет выявлена аллергия. Появляется болезнь при контакте с аллергеном.
- Экзема. Также появляются участки кожи с покраснением или посинением. Место поражения зудит. Больной ощущает постоянный сильный зуд. Появляется при контакте с аллергеном или является осложнением при хронической стрептодермии.
- Опоясывающий лишай или герпес. Это вирусное заболевание, вызываемое вирусом герпеса. Высыпания в области живота, пояса, далее распространяется по всему телу. Начинается с высокой температуры, головной боли, слабости. Гнойнички имеют внутри прозрачную жидкость, они группируются, создавая островки. Опоясывающий лишай вызывает очень болезненное состояния, даже иногда требуется обезболивание сильнодействующими препаратами.
- Ветрянка. Это вирусное заболевание. Начало быстрое, высыпания возникают на разных участках тела и быстро распространяются повсюду. Гнойнички содержат внутри прозрачное содержимое. Болезнь протекает с общей интоксикацией организма, лихорадкой и повышенной температурой тела. Если появляется гной и желтая корочка, значит, присоединилась бактериальная инфекция.
- Стафилококковая пиодермия. Она разрушает сальные железы и может перерасти в фурункулез. Наиболее подвержены лобок, волосистая часть головы, конечности, подбородок.
- Отрубевидный лишай. Он характеризуется наличием розовых, красных или коричневых пятен. Иногда они бывают белого цвета. Кожа в месте поражения шелушится. Если капнуть йод на пятно, то оно окрасится в более интенсивный цвет. Обычно таким образом распознают именно этот вид лишая.
Если и другие кожные заболевания, которых насчитывается десятки. Требуется тщательное исследование, чтобы установить вирусную, грибковую, бактериальную сущность болезни.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология — наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Профилактика норовируса
Избежать заражения норовирусной инфекцией не всегда возможно, но соблюдая правила личной гигиены, можно ограничить распространение вируса. Приведенные ниже советы помогут избежать распространения вируса.
- Регулярно и тщательно мойте руки с мылом, особенно после туалета и перед готовкой пищи.
- Пользуйтесь индивидуальным полотенцем и бельем.
- Дезинфицируйте все поверхности и предметы, которые могут быть заражены вирусом. Лучше всего использовать чистящее средство с хлором.
- Стирайте одежду и постельное белье, которые могут содержать вирус. Стирайте их по отдельности в горячей воде, чтобы убить вирус.
- Смывайте зараженные фекалии и рвотные массы в унитаз и проводите уборку области вокруг него.
- Не ешьте сырые и немытые продукты, ешьте устриц, купленных только у проверенного продавца. Известно, что устрицы являются разносчиками норовируса.
Если вы заболели норовирусной инфекцией, избегайте прямого контакта с другими людьми и не готовьте пищу для них, по крайней мере, в течение 48 часов после того, как ваши симптомы прошли. Вы все еще можете быть заразны, даже если у вас уже нет тошноты и поноса.
Не ходите в больницу, если в последние 48 часов у вас появились типичные симптомы кишечного гриппа. В некоторых больницах требуется, чтобы перед посещением прошло 72 часа. Норовирус представляет большую опасность для уже больных людей и легче передается им. Если у вас в последнее время были симптомы кишечного гриппа, вас могут попросить перенести встречу с врачом.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Острый бронхит чаще носит характер «нисходящей» инфекции. Он обычно развивается (нередко в сочетании с трахеитом) либо сразу после острого респираторного заболевания или одновременно с ним, либо после воздействия химических или физических факторов, нарушающих механизмы естественной защиты дыхательных путей и приводящих к начальному неинфекционному воспалению. Инкубационный период инфекции продолжается 3-5 дней. В это время у больного преобладают симптомы острого респираторного заболевания (общее недомогание, насморк, головная боль, фебрильная или субфебрильная лихорадка и, как правило, умеренная гиперемия зева) либо симптомы раздражения дыхательных путей (в первую очередь сухой кашель). Диагноз «острый бронхит» выставляют при наличии остро возникшего кашля, продолжающегося не более 3 нед (вне зависимости от наличия мокроты), при отсутствии признаков пневмонии и хронических заболеваний лёгких, которые могут быть причиной кашля.
ЖАЛОБЫ
Заболевание начинается с появления мучительного сухого кашля. Через 2-3 дня кашель может стать влажным с отделением слизистой мокроты. При присоединении бактериальной инфекции мокрота становится слизисто-гнойной, реже гнойной. Иногда при тяжёлых длительных приступах кашля в мокроте появляются прожилки крови. Кашель сопровождается саднящей болью за грудиной и болью соответственно расположению диафрагмы. Нередко кашель нарушает сон больного. При присоединении бронхиолита развиваются экспираторная одышка, цианоз и прочие признаки дыхательной недостаточности. Слабость, повышение температуры тела до фебрильных значений обычно связаны с острым респираторным заболеванием, либо с развитием бронхиолита.
ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ
Голосовое дрожание и перкуторный звук обычно не меняются. Аускультативно выявляют жёсткое дыхание, хрипы: на ранних стадиях заболевания — сухие, различной тональности, а с появлением мокроты — влажные, меняющие свой характер после откашливания.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
В общем анализе крови выявляют умеренный нейтрофильный лейкоцитоз и небольшое увеличение СОЭ. Возможно появление СРБ, повышение концентрации сиаловых кислот, α2-глобулиновой фракции белков плазмы. Бактериоскопия мокроты, окрашенной по Граму, позволяет оценить тип патогенной микрофлоры и обоснованно назначить антибактериальный препарат. Всем кашляющим и выделяющим мокроту более 2 нед необходима бактериоскопия мазка мокроты, окрашенного по Цилю-Нильсену, для исключения туберкулёза. Бактериологическое исследование мокроты даёт возможность более точно идентифицировать возбудителя и оценить его чувствительность к антибиотикам.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
• Исследование функции внешнего дыхания (ФВД) позволяет своевременно выявить нарушения бронхиальной проходимости, которые могут быть диагностированы при проведении спирометрии, записи кривой «поток-объём» либо при широко доступной пикфлоуметрии (см. главу 19 «Бронхиальная астма»). Обструктивный синдром особенно характерен для бронхиолита.
• Рентгенологическое исследование органов грудной клетки показано при сохранении симптомов острого бронхита более 10 дней (в пределах этого срока при благоприятном течении заболевания должна быть положительная динамика) либо в случае когда пациент с кашлем последние 2 года не проходил планового флюорографического обследования. При остром бронхите локальные изменения лёгочной ткани (очаги, инфильтраты, фокусы, кольцевидные тени) отсутствуют, иногда наблюдают усиление лёгочного рисунка.
Возбудитель энтеровирусной инфекции

Энтеровирусы составляют значительную группу семейства пикорнавирусов и относятся к РНК-содержащим, что можно считать редкостью для вирусов. В группу энтеровирусов входят и вирус Коксаки, и эховирусы, и полиовирусы, вызывающие развитие полиомиелита. Всего возбудителей энтеровирусной инфекции насчитывают около 60, но наиболее распространенными являются только 10 штаммов, и на долю их активности приходится более 70% заболеваний.
Энтеровирусы отлично чувствуют себя в окружающей среде, выдерживая длительные морозы. Они выживают в кислой среде, что помогает им активно размножаться в органах ЖКТ, несмотря на желудочный сок, содержащий соляную кислоту.
Губит возбудителей энтеровирусной инфекции высокая температура: при нагревании до 50°С патогенные организмы теряют способность к болезнетворной активности, а при 70°С разрушаются. Энтеровирусы чувствительны к некоторым обеззараживающим веществам и дезинфектантам, но совершенно не поддаются воздействию антибиотиками.
Заразиться энтеровирусной инфекцией можно при контакте с природным резервуаром вируса, но чаще вспышки заболеваний провоцируются передачей вируса от человека к человеку — воздушно-капельным путем, контактным, энтеральным способами. Мерами профилактики служат соблюдение правил личной гигиены (мытье рук) и обработки пищи.
Особенностями данной группы вирусов является сезонность (летний и осенний период, однако при сниженном иммунитете и пребывании в больших коллективах вспышки инфекции могут отмечаться в любое время года) и высокая подверженность болезням пациентов детского возраста: до 90% заболевших — дети, причем 50% дошкольники, и 50% — дети школьного возраста.
У болезни может наблюдаться длительный скрытый период, когда вирус присутствует в организме годами, но никак себя не проявляет, дожидаясь благоприятных для размножения условий.
Прогноз и профилактика энтеровирусной инфекции у детей
В большинстве случаев заболевание заканчивается полным выздоровлением. Более сложно делать прогнозы при таких состояниях как:
- энтеровирусный энцефалит;
- энтеровирусный миокардит у новорожденных;
- энтеровирус, осложненный другими инфекциями и вирусами;
- генерализованная форма патологии и другие редкие формы заболевания.
Если у ребенка диагностирована энтеровирусная инфекция, то его необходимо изолировать от общества и детских учреждений образования. Стандартный карантин имеет продолжительность 2 недели. В помещении, где предположительно ребенок мог заразиться энтеровирусом, необходимо непременно провести комплексные мероприятия по дезинфекции.
Всем контактным лицам рекомендована неспецифическая профилактика, включающая применение лейкоцитарного интерферона как детям, так и взрослым пациентам. Специфическая вакцина против энтеровирусной инфекции не разработана.
Острый бронхиолит
Острый бронхиолит — острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мелкопузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают респираторно-синцитиальный вирус, вирусы парагриппа, несколько реже — аденовирусы, ещё реже — микоплазмы и хламидии.
Клиническая картина острого бронхиолита
Обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции — до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубноготреугольника, одышка экспираторная или смешанная, тахипноэ. Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры вдыхании, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации — рассеянные влажные мелкопузырчатые хрипы на вдохе и выдохе. Значительно реже выслушивают средне- и крупнопузырчатые влажные хрипы, количество которых изменяется после откашливания.
Осложнения осторого бронхиолита у детей могут развиться при прогрессировании дыхательных расстройств. Увеличение РаС02, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии; очень редко возникают пневмоторакс и медиастинальная эмфизема.
Лабораторные и инструментальные исследования
При рентгенографии органов грудной клетки определяют признаки вздутия лёгких, в том числе повышение прозрачности лёгочной ткани. Возможны ателектазы, усиление прикорневого лёгочного рисунка, расширение корней лёгких. При исследовании газового состава крови выявляют гипоксемию, снижение Ра02и РаС02 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся. Показатели периферической крови могут быть не изменены или выявляют невыраженные увеличение СОЭ, лейкопению и лимфоцитоз.
Острый обструктивный бронхит у детей
Острый обструктивный бронхит — острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
Клиническая картина острого обструктивного бронхита
Признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже — на 2-3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойными, часто меняют положение тела. Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экспираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный. При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Лабораторные и инструментальные исследования
На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы. При исследовании газового состава крови обнаруживают умеренную гипоксемию. В анализе периферической крови возможны небольшое увеличение СОЭ, лейкопения, лимфоцитоз, при аллергическом фоне — эозинофилия.
Диагностика
Чаще всего острый бронхит у детей необходимо дифференцировать с острой пневмонией. Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей, тогда как при пневмонии физикальные изменения асимметричны, выражены признаки инфекционного токсикоза, значительно нарушено общее состояние. Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой.