Хронический гайморит
Содержание:
Симптомы, жалобы и признаки
Острое воспаление придаточных пазух начинается с ринита (насморка), который не проходит в течение длительного периода. Вместо нормального разрешения, выделения становятся более густыми и практически полностью блокируют носовое дыхание.
Далее у пациентов, возникает ощущение давления в голове и лице, которое усиливается при постукивании, наклоне вперед, резких движениях. Чиханье и кашель так же усиливают болезненность.
В зависимости от области синусита, есть отличия в локализации болезненности, например:
- При фронтите или лобном синусите чаще болят лоб и глаза.
- Если боль ощущается в висках и задней части головы, воспаление происходит в этмоидальных клетках или клиновидной пазухе.
- Если поражены верхнечелюстные (гайморовы) пазухи, боль локализуется в скулах и верхней челюсти. Иногда ощущается как зубная боль и может распространяться даже на нижнюю челюсть.
Если синусит своевременно не лечится, то могут развиться нарушения зрения, орбитальные симптомы (отек орбиты), головная боль становиться более интенсивной. При продолжающемся регрессивном протекании, увеличивается риск и более тяжелых осложнений – некоторые из них потенциально смертельные.
Какие последствия несвоевременного лечения гайморита?
О том, что несвоевременное и неправильное лечение гайморита может привести к хроническому гаймориту, мы уже говорили. Также несвоевременное лечение может вызвать осложнения со стороны других органов и систем, вплоть до летального исхода.
Гнойный нелеченый гайморит может привести к тому, что гной из гайморовой пазухи через тонкую орбитальную стенку переходит в глазную орбиту. Это может стать причиной таких осложнений, как:
- флегмона глазницы
- ретробульбраный абсцесс
- абсцесс вен глазницы и т.д.
Эти процессы могут привести к потере зрения.
Также выделяют такие осложнения гайморита, как:
- риногенный менингит
- риногенный абсцесс мозга
- риногенный тромбоз кавернозного синуса
- риногенный сепсис и т.д.
Все эти состояния — угроза здоровью, а иногда и жизни человека, и требуют длительного лечения в условиях хирургического стационара и реанимации.
Поэтому, еще раз повторюсь, своевременное обращение к лор-врачу и правильно подобранная терапия позволяют избежать нежелательных последствий и осложнений.
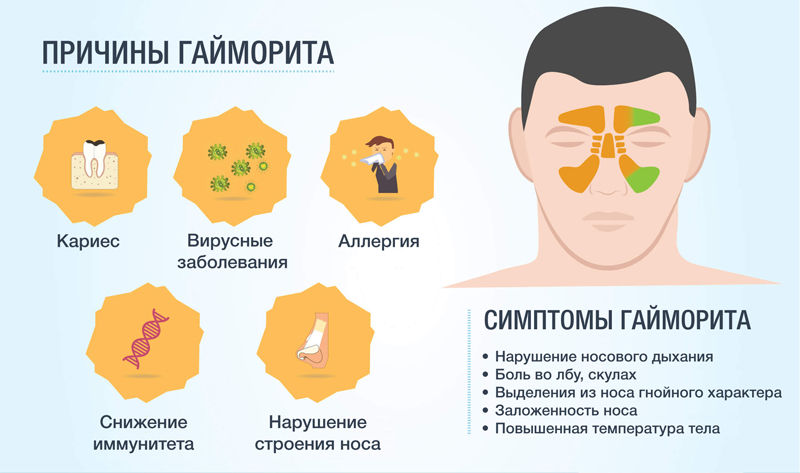
Причины гайморита
Чаще всего гайморит возникает как осложнение простудных инфекционных заболеваний (таких как грипп, ОРВИ). Способствовать возникновению и развитию гайморита могут пониженный иммунитет, особенности строения носовых ходов (например, искривлённая носовая перегородка), подверженность аллергическому насморку, повышенная чувствительность вегето-сосудистой системы к раздражителям (так называемый вазомоторный ринит).
Изнутри пазухи выстланы оболочкой, которая вырабатывает слизистый секрет. Если человек здоров, выработанное незначительное количество слизи без проблем выводится через соустье пазухи в носовую полость, и с этим постоянным потоком из пазух удаляются попавшие туда вместе с воздухом микроорганизмы и пылевые частицы.
Как только начинается насморк, отекает слизистая носовой полости, иногда – включая слизистую соустий. Вход в пазуху перекрывается. Если отёк значительный, в пазуху перестаёт поступать кислород, создавая благоприятные условия для развития анаэробных патогенных микроорганизмов. В пазухе возрастает давление, возникает распирающее ощущение, а потом боль. Патогенные бактерии вырабатывают токсины, которые, попадая в кровь, способны вызвать признаки общей интоксикации. Развивается воспаление слизистой уже самой пазухи, то есть собственно гайморит. Слизь превращается в гной, который, имея более вязкую консистенцию, даже уже при спавшем отеке, не может выйти из пазухи естественным образом. Иногда гной заполняет всю пазуху, при этом острота болевых ощущений возрастает.
Обычно воспаление не ограничивается только одной пазухой, а затрагивает сразу и гайморовы, и лобные пазухи, а также решетчатый лабиринт в глубине носа. В этом случае говорят о полисинусите (синусит – это воспаление любой околоносовой пазухи; гайморит является частным случаем синусита).
Гайморит, проявившийся в виде изолированного воспаления только одной пазухи, может иметь одонтогенное происхождение, то есть быть следствием воспаления в зубочелюстной области. Если гайморова пазуха имеет значительный объём, её от верхушек корней зубов отделяет лишь тонкая кость, а в отдельных случаях верхушки корней зубов прилегают непосредственно к слизистой оболочке пазухи. В этом случае запущенное воспаление в области четырёх самых дальних верхних зубов или непрофессиональная операция по удалению зуба могут привести к инфицированию слизистой гайморовой пазухи.
Симптомы синусита
Выделяют острую и хроническую формы синусита, которые отличаются своими симптомами.
Острый синусит. Симптомы:
- Насморк, длящийся более 7-10 дней, без признаков улучшения состояния;
- заложенность носа, слизистое или гнойное отделяемое из носа;
- стекание слизи по задней стенке глотки, обильное выделение гнойной мокроты по утрам;
- головная боль, тяжесть и боль в области воспаленной пазухи. Иногда боль в области зубов, глаза, скулы, щеки;
- повышенная чувствительность кожи лица в проекции пораженной пазухи;
- повышение температуры тела (до 38°С и выше). Как правило, этот симптом наблюдается в остром случае. При хроническом процессе температура тела повышается редко или держится на субфебрильных отметках (37-37,50°С);
- слабость, быстрая утомляемость, раздражительность. Светобоязнь, слезоточивость, ухудшение аппетита, нарушение сна;
- ослабленное обоняние или его отсутствие;
- отечность щек и век.
Хронический синусит. Симптомы:
Симптоматика при хроническом синусите зависит от формы заболевания. Вне обострения симптомы могут быть очень скудными или отсутствовать. Чаще всего беспокоят следующие проявления:
- заложенность носа, затруднение носового дыхания;
- скудное слизистое или гнойное отделяемое из носа, может быть в виде насыхающих корок;
- постоянное подтекание из носа, провоцирующее возникновение трещин и ссадин у входа в нос;
- стекание слизи по задней стенке глотки;
- сухость в глотке;
- головная боль;
- неприятный запах изо рта.
При обострении заболевания могут появляться симптомы, характерные для острого синусита.
Как понять, что у пациента развился гайморит?
Для простоты понимания клинической картины при гайморите рассмотрим местные и общие симптомы заболевания.
Местные симптомы гайморита
В первую очередь появляются жалобы на затруднение носового дыхания и чувство заложенности в носу. Через некоторое время больной начинает замечать, что перестал ощущать запахи. Постепенно появляется отделяемый секрет из носа. На ранних стадиях это прозрачная слизистая жидкость, а затем она приобретает слизисто-гнойный, тягучий характер. Больной испытывает головную боль и боль в области пораженной пазухи. При наклонах головы или при резких движениях боль усиливается.
На фоне заложенности носа пациент вынужден постоянно дышать через рот, что вызывает сухость и дискомфорт в горле. Нередко появляются жалобы на чувство заложенности, простреливающие боли в ушах, что также связано с переходом воспалительного процесса в носоглотку, где расположены соустья внутренней слуховой трубы. Отделяемая жидкость из носа заставляет больного постоянно пользоваться носовыми платками. Тем самым появляется характерная мацерация кожи в области преддверия носа, заметная врачу.
Общие симптомы гайморита
Это повышение температуры тела до 37 или 38 градусов (фебрильная и субфебрильная температура), общая слабость, усталость, боль в мышцах, быстрая утомляемость, нарушение аппетита, нарушение вкусовых ощущений, раздражительность.
Лечение хронического верхнечелюстного синусита
Лечение хронического гайморита проводится комплексно, консервативная терапия заболевания нередко дополняется хирургическими вмешательствами. Такой подход позволяет устранить текущий инфекционно-воспалительный процесс, справиться с осложнениями и предупредить рецидив.
В большинстве случаев достаточно амбулаторного лечения. Госпитализация показана при присоединении осложнений, тяжелом течении заболевания.
Консервативная терапия включает промывания полости носа, пункцию и промывание верхнечелюстной пазухи (самое то главное!), применение противомикробных, противовоспалительных, местных сосудосуживающих и муколитических препаратов. Вне фазы активного обострения возможно использование физиотерапии.
Лечение гайморита
Такую серьезную болезнь нельзя лечить самостоятельно. Доверьте свое здоровье профессионалам. Специалисты медицинского центра «Клиника К+31» проведут полный цикл лечения гайморита, начиная от диагностики, и заканчивая выпиской пациента и конечным осмотром. В центре есть уникальные методики лечения:
- Прокол при гайморите – избавление от жидкости, застоявшейся в носовой полости.
- Ямик процедура при гайморите – откачивание гноя сразу из нескольких пазух.
- Процедура «Кукушка» при гайморите – промывание без проколов.
Эти и другие методы позволят эффективно и безопасно вылечить даже гайморит при беременности, у детей и пожилых людей.
Диагностика заболевания
Врач может определить заболевание, основываясь на ваших ответах на вопросы об имеющихся симптомах, физическом осмотре, риноскопии (визуальный осмотр полости носа при помощи света и носового зеркала). Но для определения тактики лечения может потребоваться дополнительное обследование.
Дополнительные диагностические исследования при полипозе:
- Эндоскопическое исследование. Эндоскопом врач может провести тщательный осмотр носовой полости.
- Рентгеновская томография. Изображения, полученные путем рентгеновской компьютерной томографии (РКТ), дают информацию об объеме поражения полипозом носовой полости или синусов. Эти исследования могут также помочь врачу выявить присутствие других аномалий, таких как деформация перегородки носа, увеличение раковин носа. По снимкам РКТ врач может заподозрить отличный от полипоза опухолевый рост (злокачественный или доброкачественный).
- Выявление аллергии. Врач может назначить дополнительное исследование для выявления аллергии: риноцитограмму, исследование крови на IgE, эозинофильный катионный белок, скарификационные пробы. Это нужно для того чтобы выявить наличие аллергической патологии, которая способствует развитию полипоза.
- Тест на кистозный фиброз (муковисцидоз). Ребенка с диагнозом хронический полипозный синусит необходимо обследовать на муковисцидоз. Это наследственное заболевание, нарушающее секрецию желез, которое ведет к хроническому воспалению дыхательных путей, развитию полипоза.
Диагностика заболевания
Лечение гайморита занимается врач оториноларинголог. На основании жалоб пациента, врач проводит общий осмотр носовой полости и пазух носа. При гайморите наблюдается общий отек, воспаление, гнойные выделения из пазух носа. Дополнительно проводится рентген исследование верхнечелюстных пазух, на снимке при гайморите наблюдается характерное потемнение. Для уточнения диагноза и определения характера отделяемого проводится диагностическая пункция содержимого пазухи. Наличие и степень развития воспалительного процесса можно определить с помощью анализов крови и мочи.
Для дифференцированной диагностики типа и характера воспаления проводится – КТ, эндоскопическое исследование пазух носа, УЗИ, МРТ, цитологическое исследование патологического отделяемого и определение его чувствительности к антибиотикам и другие исследования. При аллергической природе гайморита необходимы исследования для выявления типа аллергена. Комплексная диагностика заболевания помогает врачу не только выявить гайморит, но и определить наиболее эффективное лечение патологии.
Часто задаваемые вопросы
Почему удаление кисты гайморовой пазухи проводится под местной анестезией, не больно ли это?
Сама операция по удалению кисты верхнечелюстной пазухи занимает 15-20 минут. Тройничный нерв хорошо поддается воздействию современного анестетика, по аналогии со стоматологическими манипуляциями. Поэтому болевые ощущения отсутствуют и нет необходимости в общей анестезии.
Какие осложнения могут быть после операции по удалению кисты верхнечелюстной пазухи?
Как правило, операция протекает без осложнений, Пациента может беспокоить небольшой отек щеки первые 2-3 суток.
Может ли киста вновь вырасти?
Да может, у людей, склонных к аллергии.
Есть два самых распространенных вида хирургического вмешательства: гайморотомия и эндоскопия. Расскажите, как проходят операции и в чем их отличия?
Если врач пришел к выводу, что у пациента хроническая стадия заболевания, то для лечения необходима операция.
Гайморотомия (операция по Колдуэлл-Люку) – распространенный метод оперативного вмешательства. В ходе операции хирург делает разрез под губой, открывая гайморову пазуху. Обычно, при хроническом гайморите воспалена слизистая и закрыто естественное соустье гайморовой пазухи на фоне утолщенной слизистой. В норме слизистая носовой пазухи имеет толщину 0,01 мм, то есть кость покрыта тонкой пленкой, но в случае хронического процесса толщина слизистой может увеличиться до 2-3 см. Увеличенная слизистая может сама закрывать соустья пазухи. Врач полностью удаляет воспаленную слизистую и накладывает дополнительные соустья, то есть объединяет гайморову пазуху и полость носа своеобразным отверстием. Отрицательная сторона операции — это большая травматичность – разрез под губой долго заживает. Во время гайморотомии есть риск повредить тройничный нерв, и впоследствии у пациента могут возникать фантомные боли в области лица.
На нынешнем этапе, с внедрением компьютерных технологий, хронические гаймориты оперируют эндоскопически. Операция с использованием эндоскопа проводится полностью через нос. Эндоскопом проникают через нос, открывая естественные соустья пазухи, которые хирургически расширяются. Через это же естественное соустье хирург проникает в пазуху и удаляет измененную слизистую. Преимущество эндоскопии в том, что она не оставляет следов на лице, хирурги не открывают и не травмируют кость, нет опасности повредить тройничный нерв, операция проводится естественным путем.
Факторы, провоцирующие гайморит
Риску заболеть гайморитом подвергаются люди с деформированной перегородкой носа. Гипертрофированные (увеличенные) нижние раковины носа тоже способствуют развитию болезни , поскольку закрывают выход в соустье. Провоцировать гайморит могут и другие анатомические изменения носовой полости.
Различные образования, то, что сами лор врачи обычно называют «плюс ткань»: полипы в полости носа и околоносовых пазух, кистозные образования и иные разрастания также повышают риск заболевания гайморитом.
Ослабленная местная иммунная защита вследствие перенесённой болезни, аллергия и заболевания аутоиммунного типа тоже могут способствовать развитию воспаления .
Провоцировать развитие гайморита могут и факторы окружающей человека среды: загазованность, вредные условия на производстве, пыль и прочее.
Симптомы гайморита у взрослых
Гайморит протекает одинаково неприятно у людей любого возраста вне зависимости от пола. Болезнь у взрослых характеризуется:
- Болезненными ощущениями в области носа, которые нарастают со временем. Обычно их почти нет утром, зато к вечеру они усиливаются. Иногда болеть начинает уже не конкретное место, а целая голова.
- Закладывается нос, а голос становится гнусавым.
- Наблюдаются прозрачные или зеленоватые (гнойные) выделения из носа.
- Если нос очень сильно заложен, то возможен гайморит без насморка, т.е. без выделений.
- В острой стадии заболевания температура достигает 38 градусов, а иногда и больше. Но если гайморит перешел в хронический, то скачков температуры не наблюдается.
- Нарушается сон.
- Снижается аппетит.
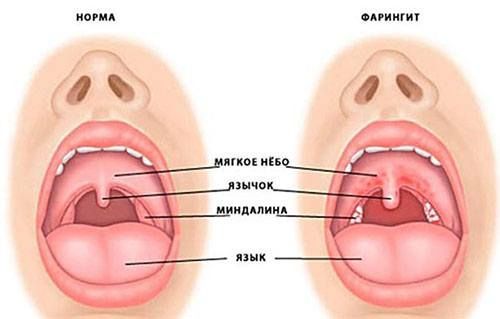
- Может возникнуть тонзиллит или фарингит, в результате чего появится боль в горле и кашель.
При более запущенной форме болезни также могут наблюдаться потеря обоняния, слезоточивость, потливость, неприятный запах изо рта и носа, странный привкус при принятии пищи.
Анатомия пазух
В черепе человека есть 4 типа пазух:
- лобные (в области лба);
- верхнечелюстные, они же гайморовы (в области щёк под глазами);
- пазухи решётчатой кости, или клетки решётчатого лабиринта (в области между носом и глазом);
- клиновидные (в самой середине черепа, за глазными яблоками).
Пазухи представляют собой своеобразные пустоты, которые уменьшают вес черепа, участвуют в формировании и звучности голоса, в процессе обоняния, а также служат амортизаторами при травмах лицевого скелета.
Они также выполняют защитную функцию: при попадании в носовую полость чужеродных частиц и бактерий происходит раздражение слизистой оболочки носа, начинается чихание, и частицы эвакуируются из организма вместе со слизью. Но если защитные силы организма ослабевают, в пазухи из носовых ходов могут попасть бактерии и вызвать сильное воспаление, что мы и наблюдаем при развитии острых проявлений болезни.
ЯМИК и баллонная синусопластика, что это, как проводится и какова эффективность?
синус-эвакуация с помощью специального катетера ЯМИККогда используется?
- тяжелое течение гайморита или гайморит, не поддающийся лечению стандартными схемами;
- сочетание гайморита с воспалением других придаточных пазух носа (с фронтитом, этмоидитом, сфеноидитом);
- выраженный отек слизистой;
- хронический гайморит.
Противопоказания к промыванию носа с помощью катетера ЯМИК:
- склонность к носовым кровотечениям;
- возраст старше 70 лет и младше 6-ти лет;
- выраженное разрастание полипов;
- судорожный синдром, эпилепсия.
Как проводится процедура?Плюсы катетера ЯМИК:
- высокая эффективность в очищении пазух и снятии воспаления в них, подходит для лечения хронического гайморита;
- безболезненность и отсутствие риска травмирования слизистой оболочки носа;
- оказывает лечебный эффект не только на гайморовы, но и на все околоносовые пазухи;
- возможно использование в педиатрической практике у детей старше 6 лет;
- безопасно для беременных женщин.
Баллонная синусопластика (Аккларент).Показания к проведению баллонной синусопластики:
- хронический гайморит;
- заблокированные устья носовых пазух выраженным отеком или полипозными разрастаниями;
- запущенные формы гайморита, не поддающиеся медикаментозному и местному лечению;
- гайморит в сочетании с другими синуситами;
- необходимость взятия биопсионного материала из пазух носа;
- полипы в околоносовых синусах, с помощью данного метода возможно удаление полипозных разрастаний;
- остеомиелит верхней челюсти и прочие.
Как проводится баллонная синусопластика:под местной анестезиейвозможны послеоперационные осложнения:
- кровотечение из послеоперационной раны или ее инфицирование;
- образование спаек.
Плюсы баллонной синусопластики:
- высокая эффективность, возможность полного излечения процессов в носовых синусах, которыми пациент страдает многими годами;
- полное восстановление проходимости синусов носа;
- быстрый результат;
- малая инвазивность (небольшое проникание вглубь ткани оперируемого органа);
- операция практически бескровная;
- не требует госпитализации, на следующий день можно приступить к работе и обычному образу жизни;
- местное обезболивание;
- осложнения возникают крайне редко.
цена
Разновидности остеом
В зависимости от происхождения остеомы бывают:
- Гетеропластические – формируются из соединительной ткани. Сюда относятся остеофиты. Обнаруживаются не только на костях, но в мягких тканях и органах – в диафрагме, местах крепления сухожилий, оболочках сердца и др.
- Гиперпластические – формируются из костной ткани. В эту группу входят остеоидные остеомы и остеомы.
Рассмотрим подвиды, которые относятся к двум основным группам.
1) Внутренние и наружные остеофиты.
- Внутренние называются «эностозы», они вырастают в канал костного мозга. Обычно одиночные, кроме остеопойкилоза. Не дают симптомов и обычно случайно обнаруживаются, когда человеку делают рентгенографию.
- Наружные называются «экзостозы». Они вырастают на поверхности костей, могут появляться без причины или из-за определенных патологических процессов. Беспричинные экзостозы обычно появляются на костях черепа, лицевых и тазовых костях. Могут не давать симптоматики и быть только эстетическим дефектом либо давить на соседние органы. В некоторых случаях случается перелом ножки экзостоза и происходит деформация костей.
2) Остеома – не отличается по структуре от костной ткани, обнаруживается обычно на лицевых и черепных костях, включая придаточные пазухи носа. Костная остеома в два раза чаще диагностируется у мужчин, в зоне лицевых костей – в три раза чаще. Почти всегда это одиночные опухоли, однако при болезни Гарднера могут вырастать множественные образования на длинных трубчатых костях. Безболезненны, не дают симптомов, но при сдавливании соседних структур появляется различная симптоматика. Отдельно выделяют множественные врожденные остеомы черепных костей, которые сочетаются с другими пороками развития.
3) Остеоидная остеома – высокодифференцированная костная опухоль. Однако имеет другую структуру – состоит из богатых сосудами элементов остеогенной ткани, зон разрушения костной ткани, костных балочек. Обычно бывает не боли 1 см в диаметре. Это частое заболевание, составляющее примерно 12% от всех доброкачественных костных опухолей.
Лечение синусита
Хотя и острый синусит обычно лечится консервативными мерами – в любом случае, следует обратиться к специалисту для детального обследования.
Консервативное лечение острой формы включает:
- Противоотечные назальные капли и спреи.
- Интранзальные промывания.
- Муколитические препараты.
- Симптоматическое лечение – противовоспалительные, жаропонижающие средства.
- Только в редких случаях следует назначать антибиотики.
- Промывание пазух по Проетцу (кукушка).
В случае хронического синусита преимущественно рекомендуется оперативное лечение из-за этиологических причин нарушения вентиляции пазух.
Виды хирургического лечения синусита:
- Синусотомия – в зависимости от локализации воспаления подразделяется на фронтотомию, гайморотомию, этмоидотомию и сфенотомию.
- При наличии деформированной перегородки – септопластика.
- При увеличении носовых раковин – вазотомия.
Более современным и минимально-инвазивным методом является эндоскопическая техника проведения таких операций (FESS). При которой используется эндоскопический зонд с микрохирургическими насадками. Что так же позволяет проводить комплексные операции одномоментно, без длительного последующего восстановительного периода.
Какие могут быть последствия?
Многие пациенты почему-то недооценивают гайморит, и воспринимают его как обычное проявление насморка. Столь беспечное отношение может сказаться на здоровье человека не самым лучшим образом. Более того, подобное воспаление может создавать реальную опасность жизни и здоровью больного. Острые формы гайморита, как правило, проявляются после домашнего самостоятельного лечения.
Любой воспалительный процесс, который возникает в голове, опасен уже сам по себе, потому что его очаг слишком близко расположен к головному мозгу, поэтому вероятность распространения инфекции на оболочки и развития менингита крайне велика. Менингит очень трудно лечится, и, как правило, после перенесённой болезни человек остаётся инвалидом на всю жизнь.
Стенки верхнечелюстных пазух очень тонкие, поэтому, при неправильном или несвоевременном лечении, инфекция может распространиться на глазницу и привести к серьёзным проблемам со зрением.
Затруднённое дыхание через нос неизбежно приводит к дефициту кислорода в крови, а недостаток кислорода может пагубно сказаться на нормальной работе сердца и почек. Сбои в работе сердца, в свою очередь, могут привести к нарушению функций внутренних органов и сказаться на общем состоянии человека. Эти состояния в запущенном виде не всегда удается успешно лечить даже в условиях стационара.
Мы привели достаточно аргументов, чтобы показать всю серьёзность заболевания. Поэтому при подозрении на гайморит первым шагом на пути к выздоровлению должен быть поход к ЛОР-врачу.
Как протекает заболевание?
Одновременное воспаление в обеих пазухах провоцирует ярко выраженные признаки:
- болевые ощущения в области обеих пазух, лба, около носа; при надавливании на эти участки или при наклоне головы болевые ощущения усиливаются;
- головная боль;
- заложенность носа с обеих сторон;
- повышенное слезотечение;
- выделения из носовой полости различного цвета (от прозрачных до жёлто-зелёных) в зависимости от тяжести воспаления;
- постоянное чувство распирания в области гайморовых пазух;
- повышение температуры тела до 38°С;
- слабость, недомогание.
При хронической форме заболевания симптомы менее ярко выражены. Больной может жаловаться на длительную заложенность носа. Из-за постоянно нарушенного носового дыхания, мозг не насыщается кислородом в полной мере, и человек, страдающий двусторонним гайморитом, быстро утомляется, испытывает проблемы с памятью, у него снижается работоспособность.
Причины и механизмы возникновения болезни
Среди основных предпосылок, вызывающих воспаление, можно выделить:
- перенесённые вирусные заболевания;
- больные зубы (кариес, пульпит);
- аллергические реакции;
- искривлённая носовая перегородка;
- новообразования и анатомические особенности носовой полости, мешающие нормальному дыханию через нос (например, при разросшихся аденоидах у детей, кисты, полипы);
- наличие очага хронической инфекции в организме;
- травмы носа.
Наиболее распространённая причина появления воспалительного процесса — попадание в пазухи инфекции. Острая форма возникает, как правило, под воздействием вирусов. Источником хронического воспаления чаще выступают бактерии (стафилококк, стрептококк и другие).
На втором месте можно выделить болезни носоглотки. Если больной страдает от частых насморков, слизистая оболочка находится в постоянном отёчном состоянии, это мешает выходу слизи. В итоге она накапливается и превращается в благоприятную среду для размножения бактерий, и как следствие, возникает воспаление пазух.
Люди, часто страдающие воспалительными заболеваниями глотки, также имеют в организме постоянный источник инфекции, поэтому у людей с хроническим тонзиллитом всегда велика возможность заболеть гайморитом.
При искривлённой перегородке воздух не может беспрепятственно циркулировать в носовой полости, соответственно и затруднён выход слизи, что также служит частой причиной появления воспалительного процесса. Решить проблему позволяет хирургическая операция по исправлению перегородки.
Близость гайморовых пазух к верхней челюсти обусловило возможность проникновения инфекции из зубов. Такие воспаления называются одонтогенными. Чтобы их избежать, необходимо тщательно следить за гигиеной полости рта и вовремя лечить проблемные зубы.
Воздействие аллергенов на организм приводит к продолжительному насморку, отёчности слизистой оболочки носа и сужению каналов, выводящих образуемую слизь. В результате она накапливается, и возникает воспаление.
При отсутствии должного лечения острой формы, она перерастает в хроническую с характерными гнойными выделениями из носа. Чтобы этого избежать, необходимо проводить терапию на самой ранней стадии.
Лечение остеом
Если опухоль не причиняет больному неудобств, то специалисты медицинского центра «СМ-Клиника» рекомендуют наблюдательную тактику. Если небольшая остеома останавливается в росте, то ее не нужно лечить и удалять.
Лечение остеомы проводится только хирургическим путём. Показания к удалению следующие:
- слишком большой размер;
- боли, вызванные остеомой;
- косметический дефект.
Удаление проводится, если остеома сдавливает соседние органы, причиняя боль и дискомфорт, является эстетическим дефектом, меняет форму костей, вызывает сколиоз, ограничивает подвижность человека, провоцирует болевой синдром. Чаще всего специалисты центра «СМ-Клиника» удалению подлежат опухоли на пазухах носа, челюстях, в слуховых проходах, на бедренных и коленных суставах.
Подготовка к операции стандартная. Это анализы крови и мочи, ЭКГ, флюорография, консультации с терапевтом и анестезиологом. Вмешательство проводится под общим наркозом, в стационаре нужно провести от 1 до 3 дней, в зависимости от объема проведенной операции.
В «СМ-Клиника» работают одни из лучших челюстно-лицевых хирургов и нейрохирургов, которые проводят минимально травматичные операции с применением современных техник и инструментов.
В ходе операции рассекаются мягкие ткани, доступ может быть наружным и внутренним – через слизистые оболочки рта и носа. Удаляется опухоль и часть мягких и костных окружающих ее тканей, чтобы избежать рецидива.
Основные способы удаления:
- кюретаж – наружный доступ, удаление опухоли, выскабливание очага новообразования;
- полное удаление – показано при остеомах в клиновидной пазухе;
- эндоскопическое удаление – проводится при малых размерах опухолей и сложностях доступа к ним, обязательно применяется КТ для контроля над ходом вмешательства, длительность операции – около двух часов.
Если удаление было проведено не полностью, то в 10% случаев возникает рецидив
Поэтому важно обращаться в надежную клинику и к опытному хирургу
Еще один метод удаления остеом – выпаривание лазером. На опухоль направляется лазерный луч, который фактически выжигает ее. Обычно эта методика применяется при небольших новообразованиях.
Лечение гайморита у взрослых
Лечение гайморита у взрослых должно быть безотлагательным, качественным и эффективным. Именно такое лечение могут предоставить лучшие специалисты клиники «Лор-Астма». Наши специалисты подбирают метод лечения для каждого пациента индивидуально, что дает возможность ему быть более специфичным и продуктивным. В качестве лечения гайморита у взрослых наши специалисты применяют различные современные методики в виде инновационных технологий, без применения проколов и других операционных вмешательств.
-
Рентген пазухдо лечения
-
Рентген пазухпосле лечения
Лечение гайморита в нашей клинике направлено на:
- Обеспечение оттока патологического содержимого их пазух носа;
- Полную ликвидацию патологических агентов, которые привели к развитию гайморита;
- Укрепление полученного результата и предотвращение возникновения рецидивов в последующем.
Лечение гайморита у взрослых, как уже указывалось выше, в нашей клинике применяться с помощью современных и уникальных методик, которые позволяют осуществлять отток содержимого из пазух, предотвращают распространение инфекции на соседние органы и структуры, а также позволяют укрепить местный и общий иммунитет, ускоряя процесс выздоровления.
Следует отметить, что применяя лазерную терапию для лечения гайморита у взрослых, врачам удается добиваться усиления и закрепления эффекта от лечения медицинскими препаратами, устраняя результаты воспалительных процессов. Кроме того, в лечении гайморита в нашей клинике врачи применяют надежное и высококлассное медицинское оборудование, что дает право терапии быть совершенно безболезненной, качественной и максимально быстрой. Лечение гайморита у взрослых в клинике «Лор-Астма» всегда приводит к достижению Вашего полного выздоровления. Ведь в любом случае для Нас существует лишь одна цель — вернуть Вам состояние полного здоровья!
Специальное интервью о безоперационном лечении гайморита на канале ТДК
3 ноября 2011 года главный врач клиники доктор медицинских наук А.С.Пурясев был приглашен на канал ТДК, где в прямом эфире в передаче “Наши дети” ответил на важные вопросы о заболеваниях дыхательных путей и о безоперационном лечении гайморита. Передача вызвала большой интерес у зрителей, в чем вы можете убедиться, посмотрев видео на нашем сайте.
“Гайморит без проколов”, журнал Женское здоровье, июль 2011 г.
На вопросы читателей журнала “Женское здоровье” о безоперационных методах лечения гайморита отвечает главный врач клиники «ЛОР-Астма», доктор медицинских наук Александр Сергеевич Пурясев.