Беременность близнецами: первые признаки, узи
Содержание:
Как проводится анализ?
Такое исследование может проводиться как в обычной поликлинике, так и в частной лаборатории. В первом случае этот тест является полностью бесплатным. Будущая мама может сама решать, где она хочет проводить такое исследование.
Приходить на сдачу анализа следует натощак. Последний прием пищи должен быть не менее чем за 8 часов до проводимого исследования. Ужинать накануне данной лабораторной процедуры следует, по возможности, легко и без употребления жирных продуктов. Злоупотреблять белками перед проведением данного анализа также не следует, так как это может привести к нарушению исследуемых свойств крови.
Для выполнения исследования берется венозная кровь. Ее требуется совсем немного. Обычно для теста требуется около 5 мл. Для получения результата обычно требуется ожидать от нескольких часов до 1-2 дней.

Общие сведения
Хорионический гонадотропин человека (сокращенно ХГЧ, ХГТ, HCG в английском языке, ХГЛ в украинском языке) – это гормон, который при нормальном состоянии организма вырабатывается исключительно во время беременности. Гормон ХГЧ вырабатывается после зачатия – он синтезируется оплодотворенной яйцеклеткой, а после того, как формируется трофобласт (это предшественник плаценты), этот гормон продуцируется его тканями. Именно поэтому уровень ХГЧ определяется только после зачатия.
Хорионический гонадотропин состоит из двух разных субъединиц – альфа и бета. При этом альфа идентична с субъединицами альфа гормонов гипофиза. Когда речь идет, о ХГЧ — что это такое, рассматривается его В-субъединица
Важно понимать, рассматривая, что такое бета ХГЧ, что это уникальная субъединица, поэтому ее нельзя спутать с другими гормонами. Говоря об исследовании на хорионический гонадотропин человека, подразумеваем, что разница между ХГЧ и бета-ХГЧ отсутствует
Что такое ХГЧ при беременности? Его определение и расшифровка – это очень важный этап диагностики ряда патологий как плода, так и женщины. При некоторых состояниях, которые будут описаны в этой статье, значения ХГЧ либо сильно понижены, либо увеличены. Рассматривая, что это за анализ, нужно учесть, что при небольших отклонениях от нормы диагностической ценности это исследование не имеет. Поэтому некоторые заболевания и состояния будущей мамы (перенашивание беременности, инфицирование внутриутробное, хроническая фетоплацентарная недостаточность) определяют посредством других методов.
После того, как были получены результаты ХГЧ, расшифровка их проводится в динамике, так как у каждой женщины уровень ХГЧ при беременности меняется по-своему. Следовательно, по одному результату нельзя судить о ситуации в целом.
Важно, чтобы полученный результат анализа ХГЧ на беременность обязательно рассматривал квалифицированный специалист. Ведь расшифровка теста ХГЧ очень важна, так как позволяет скорректировать некоторые проблемы развития плода
Так как свободная бета субъединица гонадотропина является уникальной, тест, где определяется норма ХГЧ при беременности, также называют бета-ХГЧ. Норма – если при беременности HCGb в крови появляется спустя несколько дней после зачатия. Но, тем не менее, если, например, ХГЧ 8, что это значит, после первого анализа определенно сказать нельзя. Для подтверждения беременности понадобится повторный анализ. В целом норма fb-HCG – очень важный показатель развития плода.
Сдавая ХГЧ в «Инвитро», «Гемотест» «Хеликс» и в других клиниках, женщине нужно понимать, что это за показатель, когда покажет беременность такой тест и др. Об этом пойдет речь в статье ниже.
Причины биохимической беременности
Механизм развития и причины ПСВ пока что не установлены. Согласно одной из гипотез, отторжение эмбриона происходит при наличии сбоев в функционировании эндокринной и иммунной систем.
У большинства женщин с наступлением гестации снижается реактивность организма, что связано с выработкой эмбрионом специфических белковых факторов. Именно они угнетают клеточный иммунитет, что впоследствии препятствует отторжению зародыша.
Согласно результатам многолетних наблюдений, преклинический спонтанный выкидыш может быть вызван следующими причинами:
- недостаточная продукция прогестерона;
- аутоиммунные нарушения;
- патологии крови (тромбоцитоз, тромбоцитопения);
- иммунные нарушения;
- дисфункция гипоталамических центров;
- генетические аномалии зародыша.
По мнению большинства репродуктологов, самопроизвольный аборт на ранних сроках гестации вызван иммунологическими изменениями. Чаще всего ПСВ встречается у женщин, перенесших серьезные заболевания – генерализованная стафилококковая инфекция, паротит, грибковая миометрия и т.д.
Описание
Резус-фактор (Rh) — это антиген (белок), который находится на поверхности эритроцитов, причём наиболее иммуногенным является антиген D (RhD), присутствие которого и определяет положительный резус-фактор (Rh+). Исследование выполняется с 9 полных недель беременности, т. е. с 10 недели.Для проведения исследования необходимо предоставить копию УЗИ.
Если резус-отрицательная (Rh-) женщина беременна резус-положительным (Rh+) плодом, её иммунная система начинает вырабатывать анти-D-антитела, вызывающие разрушение эритроцитов плода. Как правило, анти-D-антитела отсутствуют при первой беременности Rh+ плодом, протекающей без осложнений, однако сенсибилизация матери возникает в процессе родов. При каждой последующей беременности или при повреждении плаценты увеличивается риск развития гемолитической болезни плода. 98% случаев гемолитической болезни новорождённых связаны именно с D-резус-антигеном. При раннем проявлении резус-конфликт может стать причиной нарушения развития плода, преждевременных родов или выкидышей.Ген RHD
Делеция гена RHD в обеих гомологичных хромосомах обуславливает отрицательный резус-фактор. Наличие гена в гомозиготном или гетерозиготном состоянии определяет положительный резус-фактор у обследуемого. В случае если резус-положительные отцы являются гетерозиготными по резус-фактору, то у резус-отрицательных матерей даже при наличии отягощённого анамнеза плод в 50% случаев будет резус-отрицательным. Таким образом, для женщин с резус-конфликтной беременностью появилась возможность проведения пренатальной диагностики с целью определения резус-фактора на ДНК плода, выделенной из ворсин хориона (10–15 недель беременности) или из амниотической жидкости при проведении амниоцентеза (24 неделя беременности).
Если результаты молекулярно-генетического анализа показывают, что плод является резус-отрицательным, то отпадает необходимость в проведении последующих инвазивных процедур, и такие пациентки исключаются из дальнейшего обследования по тяжести развития гемолитической болезни плода. Кроме того, определение гетерозиготного генотипа по резус-фактору (RHD+/RHD-) у отца даёт основание для проведения преимплантационной диагностики при наличии отягощённого акушерского анамнеза (гибель детей от гемолитической болезни) и резус-сенсибилизации у матери. В результате при ЭКО будущей матери будут перенесены только резус-отрицательные эмбрионы.
Так как антирезусную профилактику иммуноглобулином человека рекомендовано проводить на 28 неделе первой и последующих беременностей, то определение резус-фактора плода на ранних сроках является необходимым. Определение Rh- плода в 1–2 триместре беременности позволит сократить расходы на регулярное определение титра анти-D-антител и антирезусную профилактику.Показания
Беременным (Rh-)-женщинам с 12 по 27 неделю беременности, если (Rh+)-отец является гетерозиготным носителем гена RhD (Генотипирование системы RhD).Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи.Интерпретация результатов
При отрицательном результате теста, статус плода считается с высокой вероятностью резус-отрицательным, однако рекомендуется повторять тест на более поздних сроках беременности (но не позднее 27-ой недели) для подтверждения.
Положительный результат теста считается показанием к введению антирезусного иммуноглобулина, однако вопрос о его введении должен решаться только акушером-гинекологом на основании и других методов диагностики резус-конфликта.
При отсутствии антител к Rh-фактору по результатам ИФА и положительном молекулярно-генетическом тесте, рекомендуется введение антирезусного иммуноглобулина в период от 28 недель беременности (для профилактики ГБН) и не позднее 72 часов после родов (для профилактики Rh-конфликта при следующей беременности).
Общая характеристика
Хорионический гонадотропин начинается врабатываться в организме женщины сразу после прикрепления яйцеклетки к стенке матки
Уже 50 лет женщины во всем мире могут самостоятельно узнать о беременности, купив в аптеке специальный тест. Принцип действия основан на определении уровня хорионического гонадотропина человека.
Чувствительное покрытие на тесте вступает в химическую реакцию с этим веществом. В результате проявляется полоска, которая тем ярче, чем большая концентрация гормона. Вместе с контрольной появляется 2 полоски, что является свидетельством наступления беременности.
Хорионический гонадотропин начинается врабатываться в организме женщины сразу после прикрепления яйцеклетки к стенке матки. Каждый день количество удваивается, и через неделю начинает выделяться с мочой.
К 20 неделе достигает высокой концентрации, иногда 150000 мМе/мл, потом начинает уменьшаться. Поэтому уместно проводить тестирование через 1-2 недели после предполагаемого зачатия.
Достоверность результата связана с тем, что при отсутствии беременности уровень ХГЧ в моче женщины не превышает 5 мМе/мл. Большинство тестов способны определять уровень 20-25 мМе/мл, есть более чувствительные варианты. Достоверность результата составляет 91-95%, что ниже, чем при лабораторных исследованиях. Но для большинства женщин этого достаточно.
Когда проводить тестирование
В среднем большинство тестов способно показать результат за 3-5 дней до первого дня месячных
В среднем большинство тестов способно показать результат за 3-5 дней до первого дня месячных. Если у женщины регулярный менструальный цикл, несложно высчитать время для удачного проведения тестирования. Это можно делать, начиная с 24 дня цикла.
В это время уже проходит 10-14 дней после овуляции, если произошло зачатие, ХГЧ уже вырабатывается в достаточном количестве.
Но достоверность результата на раннем сроке диагностики связана с чувствительностью теста:
- сверхчувствительные тесты, определяющие 10 мМе/мл можно применять с 7 дня от предполагаемого зачатия;
- при чувствительности 15 мМе/мл – от 10 дня;
- 20-25 мМе/мл – не ранее чем через 15 дней.
Но не все женщины стараются провести тест так рано, только те, которые ждут беременности. Чаще такое тестирование проводится уже после задержки менструации. В это время яркая, четко видимая полоска показывает на наличие беременности.
Правила проведения тестирования
Проводить тестирование желательно утром
Большинство тестов определяют беременность с достоверностью от 95%, есть более точные. Но это зависит не только от качества. При неправильном использовании точность падает до 70%. Поэтому нужно соблюдать инструкцию, без этого даже дорогое высокочувствительное приспособление покажет ложные результаты.
Главное, проверить срок годности теста, целостность упаковки
Важно, в каких условиях он хранился, так как сырость может привести к непригодности
Проводить тестирование желательно утром, так как в течение дня употребляемая жидкость снижает уровень ХГЧ
Но это правило важно только при проведении тестирования на ранних сроках, до задержки
Чтобы понять, что показывает тест, нужно знать значение полосок:
- первая – контрольная, показывает, что тест пригоден к использованию;
- если вторая полоска не появляется, беременности нет;
- слабо окрашенная вторая полоска или недостаточно четкая – концентрация ХГЧ невелика, нужно повторить тестирование через 2-3 дня;
- яркая и четкая вторая полоска – 99% вероятность наступления беременности.
Возможные ошибки
Возможность ошибки не исключена
Точность результата связана не только с качеством теста. Достоверным тестирование будет, если у женщины регулярный менструальный цикл, беременность протекает без отклонений, соблюдаются инструкции по применению. Но не исключена возможность ошибки.
Иногда при использовании тестов появляется ложноположительный результат, из-за чего они получают отрицательные отзывы.
Но причиной неправильной диагностики может стать наличие опухолей репродуктивных органов, недавно проведенный аборт или выкидыш, прием некоторых препаратов. Также нельзя пользоваться просроченным тестом.
Такое бывает при внематочной беременности, употреблении большого количества жидкости или мочегонных препаратов.
Три неделя после ЭКО. Развитие эмбриона
На третьей неделе беременности после ЭКО у зародыша происходит формирование нервной трубки. Фаза гаструляции завершается, и эмбрион теперь имеет форму нейрулы. На месте будущего позвоночного столба формируется постепенно углубляющийся изгиб. Смыкаясь, края углубления образуют нервную трубку – предшественницу головного и спинного мозга ребенка. Также происходит формирование зачатка сердца.
В этот же период начинается рост плаценты – уникального органа, обеспечивающего защиту и питание плода. Из трофобласта и эктодермы образуются амнион и хорион. Амниотическая полость заполняется околоплодными водами, а хорион начинает активно продуцировать ХГЧ. Размеры эмбриона достигают значения в 4 мм и его уже можно увидеть на УЗИ.
Полезные рекомендации
Если вас ждет большое пополнение в семье, что само по себе более проблематично для вашего организма, то вам нужно с удвоенным усердием следить за здоровьем.
Питание. Поскольку в вас живет двойное счастье, то и калорий вам нужно вдвое больше. Но должны вы их получать из «правильных» продуктов. Чтобы малыши получали все необходимое, вам в день разрешается потреблять 3,5 тысяч калорий. Употребляйте:
- каши;
- говядину;
- лосось;
- печень;
- соевую фасоль;
- картофель в мундирах или запеченный;
- репу;
- шпинат;
- овощи;
- кисломолочные продукты.
Вам крайне необходим витамин С. Его много содержится в помидорах, овощном соке, сладком перце, цветной капусте.
Наряду с основными приемами пищи добавляйте перекусы. Прекрасно подойдут орехи, йогурты и фрукты. Тем более что их всегда можно взять с собой в сумочку. Кушайте чаще меньшими порциями. Помните о воде. Именно она способна придать сил и энергии.
А вот алкогольные напитки, кофе, жирная жареная пища, цитрусовые сейчас для вас табу. Следует ограничить до минимума и употребление шоколада.
Физические нагрузки. Конечно, организм терпит не шуточные нагрузки, но специальные упражнения не только не повредят, но и помогут подготовиться к родоразрешению. Упражнения не должны доставлять дискомфорта.
Вы можете заниматься:
- аквааэробикой;
- йогой;
- пилатесом.
Делайте специальные комплексы упражнений в домашних условиях. Обязательно утвердите с гинекологом, чтобы быть уверенной, что они полностью безопасны для вас.
Ходьба и прогулки на свежем воздухе также принесут много пользы.
Важно! Если во время занятий вы почувствовали малейший дискомфорт, головокружение, затуманивание зрения, сильную отдышку и сердцебиение, боли в пояснице, животе – прекратите тренировку. Если самочувствие не улучшиться через 20 минут – обратитесь за консультацией к доктору
Особенности течения беременности двойней
Если у женщины подтверждается многоплодная беременность после ЭКО, за ней устанавливается более строгий и тщательный медицинский контроль. Таким пациенткам следует:
- ни в коем случае не пренебрегать визитами к ведущему беременность гинекологу, строго придерживаться его рекомендаций – при многоплодной беременности врача посещают чаще;
- соблюдать богатую минералами и питательными веществами диету, получать дополнительную витаминную поддержку – это необходимо для полноценного развития детей;
- особенно тщательно следить за самочувствием, гулять на свежем воздухе, делать зарядку, отказаться от вредных привычек;
- по мере возможностей ограничить любые негативные воздействия – стрессы, нервное и физическое перенапряжение, инфекции и т.д.
При многоплодной беременности возрастает риск возникновения осложнений, среди которых:
- задержка внутриутробного развития – из-за дефицита витаминов и микроэлементов может возникнуть недостаточное дозревание органов и систем плодов;
- преждевременные роды;
- маленький вес детей при рождении;
- синдром исчезнувшего близнеца – в некоторых случаях сначала регистрируется пара плодов, но один из эмбрионов гибнет на ранних сроках и рассасывается; оставшийся плод развивается нормально;
- детский церебральный паралич – тяжелый врожденный неврологический порок;
- фето-фетальный трансфузионный синдром – дисбаланс кровотока плодов;
- патологические процессы в женском организме – обострение хронических заболеваний, поздний токсикоз, нарушения метаболизма, высокое артериальное давление, сбои в работе почек, преэклампсия и эклампсия (повышение давления до таких значений, что появляется угроза жизни матери и детей).
В некоторых критических ситуациях на определенном сроке беременности может быть проведена редукция (удаление) одного из плодов.
Многоплодная беременность – это очень сильная нагрузка на женский организм. Если он и без того ослаблен хроническими заболеваниями, приведшими к бесплодию, которые и стали причиной проведения ЭКО, вынашивание двойни может быть пациентке не по силам или иметь очень тяжелые последствия и для матери, и для детей. Поэтому многоплодная беременность после ЭКО требует тщательного медицинского контроля и наблюдения у специалистов, имеющих опыт работы с подобными случаями.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Динамика в течение беременности
Важно отметить, что по мере роста и развития плодов в матке увеличиваются и показатели данного гормона. К моменту родов концентрация его в крови существенно снижается
Этот процесс является физиологическим. Самые первые дни после имплантации, соответствующие ранним срокам беременности, сопровождаются стремительным нарастанием уровня данного гормона.
Оценка динамики увеличения ХГЧ при ЭКО может проводиться немного по-другому. Некоторые мамочки пользуются для этого специальным календарем, который включает в себя определенные дни после подсадки в полость матки эмбрионов. В этом случае именно по ним и производится оценка развития беременности.

Врачи используют данные значения лишь с ориентировочной целью. Выявить какие-то определенные отклонения только по оценке ХГЧ с помощью дневного или недельного метода нельзя. Для выявления патологических состояний многоплодной беременности обязательно выполняется ультразвуковое исследование и другие биохимические анализы. Назначает их врач после проведения обязательного клинического осмотра будущей мамы.
10 ДПП пятидневок – тест
Наверняка оценить эффективность ЭКО можно только через 2 недели после подсадки бластоцисты. Начиная с 7-го дня после процедуры, внешняя оболочка зародыша (хорион) начинает продуцировать специфический гормон. Тест на ХГЧ следует проводить спустя 14 дней после экстракорпорального оплодотворения.
Следует учитывать, что о наступлении беременности свидетельствует показатель ХГЧ свыше 29 мМЕ/л. Стандартные тест-полоски могут обладать как высокой, так и низкой чувствительностью. Некоторые из них указывают на беременность уже при 10 мМЕ/л, а другие – только при 150 мМЕ/л и выше.
Истинные причины многоплодной беременности
Многоплодие образуется как на стадии оплодотворения сперматозоидом яйцеклетки, так и в первые недели беременности.
Монозиготные близнецы (в 30% случаев многоплодия)
Они рождаются, если на момент зачатия был оплодотворен один ооцит (яйцеклетка) одним сперматозоидом. Далее зигота начинает делиться, и от того, в какой промежуток времени это случается, зависит формирование и развитие плода.
- Разделение в течение первых 3 дней с момента слияния двух клеток. В этом случае формируется моноамниотическая дихориальная двойня, когда двух (или более) малышей объединяет один хорион, из которого будет формироваться плацента. Каждый эмбрион развивается в собственной плаценте независимо от других эмбрионов.
- Разделение произошло до 7 дней. У обоих (нескольких) плодов будет общий хорион и амниотический мешок (монохориальная диамниотическая двойня). Каждый плод будет иметь свою плаценту, но между собой они будут разделены перегородкой, что гораздо лучше, чем общая плацента.
- Разделение на 8-е сутки. Процесс приведёт к формированию эмбрионов с общим амниотическим мешком и общим хорионом (монохориальная моноамниотическая двойня). Малышей объединит общая плацента, что опасно. Один плод будет питаться за счёт другого, и такая беременность должна проходить под особым контролем.
- Разделение после 13-й недели после зачатия. Результат приведёт к развитию сиамских близнецов, когда два организма срастаются между собой.
Дизиготные близнецы (70% многоплодия)
Рождаются в результате оплодотворения двух яйцеклеток двумя сперматозоидами. Родившиеся малыши порой настолько непохожи один на одного, что их не всегда принимают за братьев или сестёр. Они имеют примерно 50% общих генов, что характерно для всех родных братьев и сестёр. Такую беременность легче переносить, потому что каждый плод имеет свою хорионическую и амниотическую оболочку. Дети рождаются как однополыми, так и разного пола. Узнать, кто родится, мальчик или девочка, можно здесь.
|
Признаки близнецов |
Монозиготные |
Дизиготные |
|
Общая группа крови |
100% |
46% |
|
Цвет глаз |
99,5% |
28% |
|
Предрасположенность к бронхиальной астме |
19% |
4,8% |
|
Склонность к гипертонии |
70% |
13% |
|
Вероятность заболеть корью |
98% |
94% |
Нормы
ХГЧ выявляется и в моче, и в крови. Причем современные тест-полоски настолько чувствительны, что улавливают даже маленькое содержание гормона, а цифровые тесты могут определить не только наличие беременности, но и срок: 1–2, 2–3 или 3+.
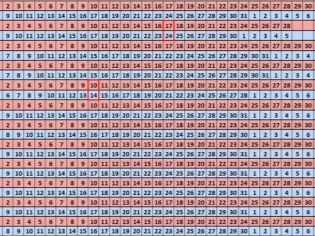
Что касается ХГЧ в крови, то в общем случае он должен быть на уровне, соответствующем таблице – минимальном, среднем или максимальном. Для удобства в таблице приводятся показатели по ДПП – дням, прошедшим после переноса эмбриона: на 8, 9, 11, 15, 17 и так далее. Значений для 3, 4 и вплоть до 6 дня в таблице нет.
Но уже с 7 дня уровень гормона в крови быстро растет. Если 45 мЕд/мл является максимально допустимым показателем на 11 день, то если ХЧЧ равен 45 на 12 день, это уже среднее показание.
На 16 день среднее значение ХГЧ достигает 260 мЕд/мл, минимальное – 68, а максимальное – 400. К 18 дню показатели увеличиваются до 650, 220 и 840, соответственно, к 19 дню среднее значение вырастает до 980, минимальное – до 370, максимальное – до 1300 мЕд/моль.
Имея под рукой таблицу, подвергнутое расшифровке значение ХГЧ в анализе определит срок беременности. Например, 21 дню после ЭКО будет соответствовать среднее показание 1960, но нормальным будет любой результат в диапазоне от 960 до 3100 мЕд/мл, на 22 день средним считается 2680, а разброс – от 1050 до 4900 Мед/мл. Минимальный показатель равен 1440 мЕд/мл на 23 день, а если кровь сдавалась в 26 день, то ожидать следует показатель от 4200 до 15600 мЕд/мл.
Значения уровня ХГЧ 55, 806, 3400, 605, 230, 1890, 600 можно и нужно интерпретировать только в соотношении с количеством дней, прошедшим после переноса, сами по себе они означают только повышенный уровень гормона в крови и, соответственно, наличие беременности.
Но и здесь есть исключения. У некоторых женщин содержание ХГС в крови растет медленно, не позволяя получить достоверный результат анализа. Причин этого может быть несколько. Одна из них – поздняя имплантация. У эмбриона нет четкого графика, современная наука определяет лишь примерные временные промежутки, в течение которых должно произойти оплодотворение, плодное яйцо достигает матки, а эмбрион имплантируется в ее стенку.
Известно также, что после ЭКО имплантация наступает позднее, чем при естественном зачатии – примерно через 10 дней после переноса. Соответственно, и уровень ХГЧ растет медленнее, а значит, тест покажет беременность на несколько дней позже. Это нужно учитывать при самостоятельной расшифровке анализа.
При двойне анализы, наоборот, показывают ХГЧ в два раза выше средних значений, приведенных в таблице, поскольку в матке развивается не один, а сразу два эмбриона. На основании этого врач может сделать вывод о многоплодной беременности. Исключением является наличие у будущей матери сахарного диабета, сильного токсикоза или гестоза, которые могут влиять на анализ.