Как правильно тужиться во время родов
Содержание:
Как правильно тужиться во время родов: основные рекомендации
Самое главное на этом этапе родовой деятельности не самовольничать, а четко следовать командам врача. Поскольку ему виднее (в прямом смысле слова), когда нужно помочь потуге, а когда расслабиться. При этом нужно дышать так, чтобы максимум сил, которых осталось уже не так много, потратить на натуживание. Но вернемся все-таки к тому, как правильно тужиться при родах. Для этого мысделали подборку наиболее полезных рекомендаций:
1. накануне потуг постарайтесь следовать таким советам:
• дышите спокойно и как можно глубже – и на вдохе, и на выдохе. При этом вдыхать воздух постарайтесь глубоко в живот;
• в преддверии очередной потуги немного задержите выдох, подавшись вперед и прижав подбородок к груди. При этом крепко обхватите руками свои коленки, разведите их настолько, насколько сможете, подожмите к подмышкам и ожидайте максимальной высоты потуги;
2. во время потуг делайте следующее:
• тужиться при родах начинайте постепенно, ориентируясь на свои ощущения, то есть во время пика позыва;
• на следующей потуге уже давайте максимум усилий, помогая малышу двигаться. При этом тужиться нужно вниз, задействуя диафрагму и все, что ниже нее, а не в лицо и глаза. И делать это нужно до тех пор, пока не ощутите, что вам катастрофически не хватает кислорода и нужно срочно вдохнуть;
• старайтесь с приходом каждой новой потуги не снижать своих усилий по проталкиванию малыша вперед. Возникающие в результате этого боли и жжение в области промежности нужно, по возможности, игнорировать. Более того, если правильно тужиться в родах, эти неприятные ощущения должны усиливаться, сигнализируя о том, что ребеночек уже совсем близко к выходу;
• контролируйте свое дыхание – оно должно быть плавным, ровным и ритмичным. И никаких резких выдохов и отрывочных вдохов – они могут сводить все ваши усилия и усилия вашего ребеночка к нулю;
• есть в том, как тужиться при родах, еще один существенный момент — не кричите. Крик — это весомая затрата энергии, которая могла бы ускорить рождение малыша и сократить ваши мучения;
• запомните такой простой норматив для рожениц, который вы должны выполнять: не меньше 3-х потуг за 1 схватку – без отдыха и перерывов.
3. в перерывах между схватками постарайтесь расслабиться и отдохнуть – настолько, насколько это возможно. И еще раз повторимся – слушайте медперсонал, принимающий у вас роды.
Именно врач или акушерка – ваш координатор действий в отношении того, как и когда тужиться при родах. Иначе, при форсировании процесса можете пострадать вы (из-за разрывов тканей или расхождений костей таза), а при затягивании – малыш (из-за гипоксии). При этом, конечно же, прислушивайтесь и к себе: роды – механизм, заложенный в женщину природой. Поэтому само тело вам будет давать подсказки и на уровне ощущений, и на уровне подсознания. Но самое главное – не бойтесь и настройтесь на то, что скоро все закончится, и вашу малютку положат вам на грудь. Нужно только сильно постараться и немного потерпеть.
Самые популярные мифы об эпидуральной анестезии
Итак, от боли мы успешно избавились. Пора поговорить о мифах, которые так портят репутацию доброму делу.
Миф 1: у меня откажут ноги
Правда: не откажут. Да, действительно, у пациента может появиться ощущение «потери ног». Это всего лишь выключение так называемого «мышечного чувства». Есть у нас такие чувствительные нервы, которые посылают в головной мозг сигналы не о боли, температуре, структуре поверхности и плотности материала, а о положении конечностей и тела в пространстве. В области поясничного отдела позвоночника нервные корешки смешаны: они включают в себя и нервы нижних конечностей, и нервы органов малого таза, и нервы поясничной области, и нервы нижней части брюшной стенки. Поэтому блокада чувствительных корешков на уровне поясничного отдела позвоночника приведет к безразборному (неселективному) выпадению всех видов чувствительности. Степень выраженности (глубина) потери чуствительности зависит от препарата, его концентрации и объема вводимого раствора, но всегда это обратимое явление. То есть спустя несколько часов пациент вновь ощутит и положение ног, и качества предметов, которых коснется его кожа, и боль (если причина боли не будет устранена к тому моменту).
Может на время пропасть и способность двигаться. Если речь идет о перидуральной блокаде на уровне поясничных позвонков, то введение большого объема (более 10 мл) высококонцентрированного раствора местного анестетика вовлечет в процесс не только чувствительные (задние) корешки спинного мозга, но и двигательные (передние). В любом случае, это временный, абсолютно обратимый процесс. Вам куда бегать? Вы в родильном отделении лежите, рожать готовитесь! Отдохните, поспите пока.
Правда: не после, а во время. Действительно, пока будет действовать эпидуральный блок, ни мочевой пузырь, ни прямая кишка не напомнят о себе. Но этого не опасайтесь: вы уже опорожнили свой кишечник в приемном отделении роддома (будьте уверены!), а заботливую акушерку не затруднит поставить вам на время мочевой катетер. Кстати, катетер вы совершенно не почувствуете на фоне эпидурального блока – это плюс.
После прекращения взаимодействия местного анестетика с нервными волокнами Вы сможете управлять работой своих тазовых органов, как и прежде. С одной оговоркой: если сам процесс рождения ребенка не причинит какой-либо травмы этих органов или нервов, проходящих в мягких тканях родовых путей. И это НИКАК не связано с обезболиванием родов.
Миф 3: из-за эпидурального обезболизвания я не смогу тужиться
Правда: сможете. Эпидуральная анальгезия не оказывает ослабляющего влияния на матку. Тонус матки во время родов повышается автоматически. Потуги роженицы – это создание опоры для матки во время родов. Эта опора создается напряжением мышц передней брюшной стенки (брюшного пресса) и диафрагмы. Это произвольно контролируемый процесс со стороны женщины. И даже если вы потеряли чувствительность мышц брюшного пресса, вы сможете сделать глубокий вдох, задержать дыхание и приподнять плечи на несколько секунд от кровати. Браво! Вот и удалось! Причем, во время такого натуживания вы не ощущаете схваткообразной боли и продвижения младенца по родовым путям.
Миф 4: травмы родовых путей намного серьезнее на фоне обезболивания
Правда: это совсем не так. Причина разрыва мягких тканей во время родов – несоответствие эластичности мягких тканей матери размерам плода. Если у женщины уже были травмы половых путей, имеются рубцы, то риск повторного разрыва велик. Если женщина страдает хроническим воспалительным заболеванием половых путей, то риск их разрыва велик. Однако эпидуральная анестезия никак не влияет на свойства мягких тканей организма. Зато в случае разрыва (бонус!) зашивание пройдет совершенно безболезненно, без дополнительных методов обезболивания (общий внутривенный наркоз не понадобится).
Миф 8: укол в спину – это ужасно больно!
Правда:12-часовой период болезненных родовых схваток и доли секунды ощущения укола тонкой иголочкой – судите сами… Скажите анестезиологу, что Вы боитесь этого укола. Он предпримет все меры, чтобы не причинить Вам дополнительных страданий. Если стоящий перед Вами анестезиолог не вызывает у Вас доверия по какой-то причине, у Вас есть законное право попросить привлечения другого специалиста.
Миф 9: после эпидуральной анестезии может появиться грыжа межпозвоночного диска
Это точно не правда.
Тела позвоноков и диски между ними образуют столб, расположенный гораздо глубже, чем проникает пункционная игла. Это просто по другую сторону от спинного мозга. До диска еще 2-3 см – это очень много! Никогда анестезиолог не достает иглой диск. Точка.
Почему возникает запор?
Запор — это замедленная, затрудненная и неполная дефекация.
Чаще всего запоры бывают из-за неправильного питания. Чтобы в нашем организме всё функционировало без проблем, мы должны получать белки, жиры, углеводы, растительную пищу, содержащую пищевые волокна, клетчатку и, конечно же, воду в достаточном количестве. Пищевые волокна не перевариваются, притягивают к себе воду, набухают и увеличивают массу кала, что помогает кишечнику нормально работать. Если же их не хватает, калу труднее выходить.
Запор может появиться на фоне стресса и других психологических факторов. Если человек постоянно спешит, нервничает, нерегулярно ест, испуган или напряжен, кишечник прекращает нормально работать. Из-за этого может исчезнуть рефлекс на дефекацию и нарушиться ее привычный ритм.
Еще одна причина запоров — гиподинамия, то есть недостаток движения. Это встречается у лежачих и возрастных людей, пациентов больниц, которым прописан постельный режим.
Иногда запор может возникнуть после операции: например, из-за спаек, которые образуются в брюшной полости.
У пожилых людей запор может быть из-за возрастной атонии кишки — это постепенное снижение тонуса мускулатуры кишечных стенок, из-за которого им становится труднее сокращаться. Есть и другие болезни, симптомом которых может быть запор: раздраженная толстая кишка, мегаколон (расширение толстой кишки), долихосигма (удлиненная сигмовидная кишка), острый геморрой, трещины прямой кишки, опухоль прямой кишки, эндокринные патологии. Иногда эта проблема появляется из-за повреждения спинного мозга, расстройства кровообращения, ослабления мускулатуры передней брюшной стенки и тазового дна.
Запор может быть признаком отравления — например, свинцом, ртутью, таллием. Также с этой проблемой можно столкнуться после приема некоторых медикаментов: мочегонных, снотворных, препаратов от депрессии, при злоупотреблении слабительными препаратами.
Первый контакт с ребёнком
Ну вот и закончился самый страшный этап – схватки и потуги. Наступают счастливые минуты первой встречи, когда малыша выкладывают маме на живот. Так же как и женщина, ребёнок испытывает огромный стресс во время рождения. Меняется среда обитания, температура, свет
Очень важно во время первого контакта осуществить кормление. Так малыш почувствует мамину защиту, и ему станет намного спокойнее и комфортнее
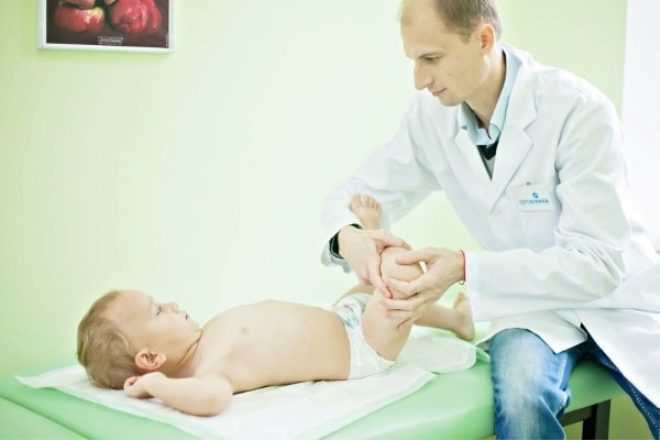
Обязательно перед тем, как дать кроху маме, его одевают и пеленают. Ведь температура в помещении значительно отличается от той, которая была в утробе. После первого контакта детский врач осматривает ребёнка, оценивает его рефлексы, измеряет вес и рост, и только тогда малыша и маму отправляют в палату совместного пребывания.
Поначалу ухаживать за малюткой помогает персонал больницы. Акушерка научит правильно прикладывать к груди и пеленать ребёнка. Не избежать малышу в роддоме первой прививки от туберкулёза – БЦЖ. Возможно, придётся сдать и анализ крови, который может определить тяжёлые пороки развития. Однако не стоит пугаться, ведь своевременное лечение поможет избежать последствий.
Почему при мочеиспускании возникает жжение и дискомфорт?
Наиболее частыми причинами жжения при мочеиспускании являются:
- Цистит – воспаление мочевого пузыря.
- Уретрит – воспаление мочеиспускательного канала (уретры).
При цистите жжение во время мочеиспускания сопровождается учащенными позывами к мочеиспусканию (особенно в ночное время). Также могут наблюдаться недержание мочи, боли в нижней части спины и над лобковой костью, примеси крови в урине. В редких случаях повышается температура тела.
Цистит может развиться из-за следующих факторов:
- Введения в мочевой пузырь катетера или медицинских инструментов (это способно спровоцировать проникновение бактерий в мочевой пузырь).
- Мочекаменной болезни.
- Сужения мочеиспускательного канала.
- Нарушения оттока мочи.
Об уретрите явно говорят, помимо жжения при мочеиспускании, выделения из мочеиспускательного канала. Они могут быть густыми, зеленовато-желтоватыми или жидкими прозрачными. У мужчин выделения из уретры наблюдаются чаще, чем у женщин.
Уретрит может развиться из-за различных патологий:
- ИППП (инфекций, передающихся половым путем), чаще всего мочеиспускательный канал воспаляется на фоне гонореи, хламидиоза, трихомоноза.
- Активного размножения дрожжевых грибков Candida.
- Сбое кровообращения в подслизистых слоях мочеиспускательного канала.
- Механического повреждения уретры (при катетеризации или в ходе хирургического вмешательства).
- Нарушения целостности слизистой оболочки мочеиспускательного канала вследствие изменения химического состава мочи, что происходит при сахарном диабете (в урине повышается уровень глюкозы), подагре (в моче присутствуют оксалаты), интоксикации ядами, длительном приеме лекарственных препаратов.
Кроме того, неприятный симптом может быть обусловлен наличием инфекции в почках или мочеточниках.
Жжение при мочеиспускании у женщин может быть обусловлено наличием гинекологических заболеваний (вагинита, кандидоза и т.д.):
- Инфекция проникает в мочеиспускательный канал из половых органов.
- В самом мочеиспускательном канале инфекции нет, жжение возникает при попадании мочи на пораженные участки внешних половых органов.
У мужчин частая причина жжения при мочеиспускании – простатит. Выводные протоки предстательной железы выходят в мочеиспускательный канал. Поэтому при воспалении простаты инфекция может легко проникнуть в уретру.
Факторы риска, повышающие риск развития патологических процессов в мочевом пузыре или мочеиспускательном канале:
- Переохлаждение.
- Стрессы.
- Использование неподходящей косметики для интимной гигиены.
- Аллергические реакции (общие или местные).
- Изменение гормонального фона.
- Несоблюдение правил интимной гигиены.
- Наличие лобковых вшей.
Справка! У женщин жжение при мочеиспускании может также наблюдаться при беременности, так как в этот период под влиянием гормонов организм претерпевает изменения, за счет чего могут возникать нарушения во многих органах и системах.
Периоды родов
О своих родах молодая мама может рассказывать вечно. Для нее все начинается в момент появления схваток, а заканчивается с выходом детского места. Между тем, врачи выделяют три основных этапа родовой деятельности, попутно объясняя роженице как нужно дышать во время каждого из них.
Правда, предшествует им подготовительный этап. Длится он, как правило, сутки. Ввиду того, что на этом этапе шейка лишь готовиться к родам, особого дискомфорта он не вызывает. Происходит размягчение тканей, приоткрывание самой шейки. Возможно появление незначительных схваток, которые со временем будут усиливаться.
Больно ли женщине в этот момент? Нет, если у нее нет патологий, омраченных нерегулярными, выраженными схватками. Выявить их может только врач. Причем диагностируются они чаще всего у рожениц, которые испытывают сильнейший страх вследствие предстоящих родов, сопровождающийся нарушениями сна, хронической усталостью.
Обратите внимание, что любые сложности во время подготовительного периода никак не влияют на дальнейшее течение родов. Здесь, как в лотерее: обязательно повезет, если рожать правильно и с хорошим специалистом
Периоды родов:
Первый – продолжительный, дискомфорный, даже болезненный, все зависит от порога чувствительности женщины. Для него характерны регулярные схватки, благодаря которым шейка матки постоянно раскрывается.
Причем плод в моменты ее сокращений по родовым путям практически не продвигается. Медики выделяют несколько фаз, во время которых схватки могут усиливаться или ослабевать, давая роженице возможность немного отдохнуть.
Весь процесс завязан на работе мышечных волокон, которые приводят к утолщению и размягчению стенок матки в определенных местах. Впоследствии пузырь лопается или прокалывается, а шейка матки раскрывается на 10 см. До этого момента роженица обычно спокойно передвигается, иногда ей колят спазмолитики, анальгетики например, при родах с эпидуральной анестезией.
Второй – это период изгнания плода. Он характеризуется появлением сильных, продолжительных схваток, которые провоцируют опущение головки в область малого таза и продвижение крохи к выходу. В это время развиваются потуги – те самые маточные сокращения, увеличивающие давление в брюшной полости и облегчающие процесс рождения малыша.
Именно для успешного его осуществления женщине необходимо научиться правильно дышать, чтобы не навредить. Тем более что природа позаботилась о появлении сильного желания тужиться, которое молодые роженицы могут спутать с желанием опорожнить кишечник.
Интересно, что иногда потуги возникают еще когда шейка раскрывается лишь на 8 см
Тогда важно правильно дышать и не тужиться, чтобы не травмировать шейку матки. В родовом периоде следует прислушиваться ко всем рекомендациям врача, так как проходя по родовым путям ребенок то и дело поворачивается или разгибается и рискует сам травмироваться
Во время потуг нужно помогать крохе продвигаться, в противном случае те могут ослабевать и вовсе сойти на нет. Чем это грозит? Оперативным вмешательством. В норме период длится 15 – 30 минут, но при выявлении осложнений продолжается вплоть до появления малыша на свет.
Третий – послеродовой период. Характеризуется отделением детского места и уменьшением матки в объемах. Начинается, как правило, спустя 10 минут после окончания второго периода и длится около 20 минут.
В случае возникновения осложнений послед отделяют под наркозом. Если имеет место травмирование родовых путей с последующим маточным кровотечением, последнее останавливают, вводят лекарства, кладут лед на низ живота.
Причины запора
Запор развивается при длительной задержке в просвете кишечника каловых масс, из которых стенками кишки впитывается слишком много воды. В результате стул становится сухим и твердым.
Запор у взрослых может быть вызван многими причинами, и точно их определить удается не всегда. Однако, в большинстве случаев, к запору приводят:
- недостаточное количество в рационе клетчатки, которая содержится во фруктах, овощах и крупах;
- резкое изменение образа жизни или характера питания;
- невозможность своевременно сходить в туалет;
- привычка терпеть позывы к опорожнению кишечника;
- малоподвижный образ жизни;
- недостаточное употребление жидкости;
- повышенная температура тела (лихорадка);
- недостаточный или избыточный вес;
- тревожность или депрессия;
- психологические последствия сексуального насилия и травм.
Лекарства вызывают запоры?
Иногда, запор может быть следствием приема лекарств. Чаще других запоры вызывают следующие типы медицинских препаратов:
- антациды, содержащие алюминий (лекарства для лечение диспепсии);
- антидепрессанты;
- противоэпилептические средства (используются для лечения эпилепсии);
- антипсихотики (лекарства, которые используют для лечения шизофрении и других психических расстройств);
- добавки с кальцием (БАД с кальцием);
- наркотические анальгетики, например, кодеин или морфин;
- диуретики (мочегонные средства);
- препараты железа для лечения анемии (малокровия).
Как правило, функция кишечника восстанавливается, как только вы прекращаете прием указанных выше лекарственных средств. Однако нельзя самостоятельно бросать лечение, даже если оно связано с появлением запоров. Обязательно обратитесь к врачу, который назначил вам данный препарат, чтобы специалист помог вам подобрать аналогичное лекарство взамен или снизил дозу.
Редкие причины запоров у женщин и мужчин
В более редких случаях запоры могут быть связаны с фоновыми заболеваниями, такими как:
- синдром раздраженного кишечника (СРК);
- диабет;
- гиперкальциемия — когда в крови повышен уровень кальция;
- пониженная функция щитовидной железы;
- мышечная дистрофия — наследственное заболевание, связанное с атрофией мышечной ткани;
- рассеянный склероз — заболевание, повреждающее нервную систему;
- болезнь Паркинсона — заболевание головного мозга, связанное с нарушением координации движений;
- травмы спинного мозга;
- анальная трещина — разрыв кожи анального отверстия;
- воспалительные заболевания кишечника — связаны с раздражением и отеком стенки кишечника (болезнь Крона, язвенный колит);
- колоректальный рак.
Запоры при беременности
Около 2 из 5 женщин испытывают трудности с опорожнением кишечника во время беременности, особенно на ранних сроках. Это связано с действием гормона прогестерона, который обладает эффектом миорелаксанта — расслабляет мышцы.
В норме кишечное содержимое передвигается по пищеварительной системе к заднему проходу с помощью перистальтики — волнообразных сокращений мышц кишечной стенки. Увеличение количества прогестерона во время беременности замедляет перистальтику, что приводит к задержке каловых масс в кишке и трудностям с дефекацией. Однако есть безопасные способы лечить запоры и во время беременности.
Плохое питание
Причиной запоров у детей может быть переедание, недостаток жидкости или избыточное употребление молока
Кроме того, для детей, как и для взрослых, важно, чтобы в рационе было достаточно клетчатки
Приучение к горшку
Убедитесь в том, что вы не оказываете чрезмерного давления на ребенка, приучая его самостоятельно пользоваться горшком или туалетом. Необходимо, чтобы в этот период малыш не испытывал стресса
Ребенку важно научиться выполнять «туалетный ритуал» самостоятельно. Ваш чрезмерный контроль за посещением ребенком туалета или пользованием горшком может вызывать у него чувство неуверенности и тревоги, что иногда провоцирует запоры
«Туалетные страхи»
У некоторых детей необходимость сходить в туалет связана с тревогой и стрессом и даже превращается для них в фобию. Одной из причин может быть боль и трудности при опорожнении кишечника. Иногда дети боятся посещать туалет в школе.
Все эти факторы приводят к тому, что ребенок начинает сдерживать позывы к дефекации, вместо того, чтобы своевременно сходить в туалет. Со временем развивается дурная привычка откладывать на потом этот важный ритуал, что еще больше усугубляет проблему запоров и ухудшает состояние.
Когда начинать тужиться при родах
Каждая будущая мамочка должна не только заранее поинтересоваться, как тужиться при родах, но и знать, когда можно приступать к этой ответственной миссии. Для начала врач должен определиться, на каком отрезке родовых путей расположена головка плода. Начинать тужиться можно только в том случае, если плод уже прошел большую часть родового пути и его головка расположена на тазовом дне. Если женщина начнет напрягаться раньше времени, она быстро израсходует свои силы, поэтому будет совершенно не готова тужиться, когда это будет действительно нужно. Кроме того, подобная спешка может нарушить маточно-плацентарное кровообращение и привести к дефициту кислорода для ребенка.
Потребность направить все свои силы на то, чтобы как следует потужиться, у всех женщин появляется в разное время. Если такое желание возникло, когда головка ребенка расположена низко, однако шейка матки не успела полностью раскрыться, тужиться нельзя, иначе это может привести к разрыву шейки матки.

Техники дыхания при схватках и потугах
Правильное дыхание на каждом этапе родов имеет свои особенности. В начале схваток нужно:
- глубоко на 4 счета вдохнуть носом;
- медленно на 6 счетов выдохнуть ртом, губы сложить трубочкой.
Интенсивные схватки поможет пережить техника поверхностного дыхания: (подробнее в статье: как пережить интенсивные схватки во время родов?)
- сделать неглубокий вдох ртом;
- совершать многочисленные поверхностные вдохи-выдохи (как щенок при жажде).
Ускоренное дыхание притупляет боль, позволяет отвлечься от переживаний и сосредоточиться. При болезненном раскрытии шейки матки следует изменить тактику:
- глубоко вдохнуть носом;
- пропевая любую из гласных букв, выдохнуть ртом (словно задувая свечу);
- выдох и вдох должны быть продолжительными, одинаковыми по времени.
Дыхание между схватками должно быть медленным, направленным на восстановление сил между болевыми приступами. Во время потуг женщина переходит на родильный стол, где находится под наблюдением акушера. Тактика дыхания в этот период меняется, во многом роженице помогает специалист:
- По команде следует дышать «на счет», как описано выше. Сконцентрироваться на упражнении поможет муж или близкий человек.
- Дыхание должно быть глубоким, чтобы обеспечить дополнительное давление на диафрагму. Это позволит ребенку скорее найти путь, отталкиваться ножками от матки. Выпускать воздух ртом следует тогда, когда его совсем не хватает.

Задерживать потужное дыхание следует надолго. Правильной технике научит специалист во время посещения курсов для беременных. С воздухом в грудной клетке следует тужиться в низ живота, помогая вытолкнуть ребенка мышцами пресса и диафрагмы
Важно следить, чтобы напряжение и силы уходили в таз, а не в голову. Иначе возможно повреждение сосудов лица, глаз
Напрасные усилия вредны для здоровья и замедляют роды. Можно навредить и малышу, который при этом испытывает гипоксию. Доктор будет рядом и подскажет, как правильно дышать в определенный момент, откорректирует технику исполнения.
При выходе головки ребенка наружу нельзя тужиться. Из-за этого мышцы влагалища могут порваться. Следует дышать поверхностно, как собачка.