У ребенка долго не проходит насморк или кашель, что делать?
Содержание:
Нужно ли лечить кашель от соплей у детей: мнение медиков
Если у малыша уже был кашель, который вызвали сопли, и появляется он довольно часто, врачи советуют приобрести увлажнитель воздуха. Теперь он должен быть основным методом профилактики простудных заболеваний. Ночью под голову малыша рекомендуется подкладывать невысокую подушку.
Если у грудничка прозрачные сопли жидкой консистенции, нет температуры и прочих признаков простуды, лечить кашель лекарствами не рекомендуется. Это адаптация организма к условиям окружающей среды.
Возможно, это аллергия, от которой можно избавиться, устранив аллерген (пыль, шерсть и слюна домашних животных, неправильное питание мамы при грудном вскармливании, непереносимость смеси).
Также не стоит лечить остаточный кашель после перенесенных простудных и вирусных болезней. Он требует лечения в том случае, когда слизь зеленого либо желтого цвета. Такие сопли приводят к хроническому синуситу.
Первая помощь при скоплении слизи
Как только носовые пазухи забились, следует немедленно прекратить пить горячую жидкость (она еще больше травмирует носоглотку), только комнатной температуры. Лучше отдавать предпочтение морсам, компотам, очищенной воде, натуральным сокам и имбирном чае с медом и лимоном. Какие действия могут помочь облегчить состояние?
-
Ингаляции. Наиболее эффективные – травяные отвары, содовые растворы и картофель.
-
Промывание. Рекомендуется использовать физрастворы, например, фурацилин.
-
Закапывание. Специалисты советуют закапывать нос свекольным и луковым соками.
Однако не стоит забывать об индивидуальной непереносимости, поскольку то, что может помочь одним – навредит другим. Нельзя пить фруктовые соки, на которые есть аллергия или по той же причине закапывать нос домашним средством. Всё сугубо индивидуально.
Боль в горле у ребенка: что и как в этом случае делать родителям?
консультация педиатра в медицинском центре «Онни»
Боль в горле – это распространенный симптом заболеваний верхних дыхательных путей у детей и подростков. В большинстве случаев при боли в горле родителям ребенка не о чем беспокоиться: это частый симптом простуды (ОРЗ, ОРВИ), который проходит сам даже без какого-либо лечения. Однако иногда боль в горле может быть признаком серьезной проблемы, которая может потребовать лечения.
Стрептококковая инфекция
Стрептококковая ангина или тонзиллит — эта инфекция, вызванная определенным видом бактерий стрептококка – бета гемолитическим стрептококком группы А (БГСА). Наряду с болью в горле у детей может быть жар, головная боль, боль в животе, иногда с рвотой, и мелкая розовая сыпь на теле (словно кожу потерли мелкой наждачной бумагой). Все эти симптомы могут также наблюдаться и при вирусной инфекции, поэтому единственный способ действительно узнать, является ли это воспаление горла опасной инфекцией БГСА — это провести экспресс анализ (можно вызвать специалиста на дом), либо сделать мазок для посева и выделения чистой культуры возбудителя. Если обычную ангину можно лечить без применения антибиотиков, то БГСА ангина требует их назначения, чтобы предупредить возможные тяжелые осложнения, такие как проблемы с сердцем, поражения почек и суставов.
Перитонзиллярный (паратонзиллярный) или заглоточный абсцесс. Это заболевание редкое, выглядит как скопление гноя позади миндалин (перитонзиллярное) или в задней части глотки (ретрофарингеальное), которое может быть опасным, создавая угрозу для заражения крови. К симптомам относятся покраснение и отек только на одной стороне горла, сильная боль в горле с лихорадкой и ригидностью (жесткостью) шеи ребенка.
Стоматит. Воспаление слизистой оболочки рта вызывается бактериями или вирусами, и может приводить к болям во рту и в том числе — в горле. Заболевание проходит само собой, но может сделать еду и питье очень болезненным или дискомфортным, поэтому у некоторых детей со стоматитом (особенно очень маленьких детей), которые «щадят» себя от боли отказываясь от еды и питья, возникает обезвоживание. В таких случаях необходимо местное лечение, препараты должен назначить врач, цель терапии — покрыть поврежденные участки или снизить их болезненность, чтобы облегчить еду и питье.
Химические ожоги горла. Маленькие дети любопытны и не обладают слабыми навыками самосохранения. Если они случайно выпьют что-то, что является сильной кислотой или щелочью, то это может обжечь рот и горло. Бытовая химия, такая как отбеливатели, средства для прочистки труб, для чистки унитазов, некоторые моющие средства и даже некоторые косметические средства, такие как выпрямители для волос или жидкости для снятия лака, могут нанести очень серьезные повреждения слизистым оболочкам ротовой полости, в том числе – и горлу. Если взрослый не был свидетелем проглатывания химического вещества, то необходимо проверить такую возможность, если ребенок вдруг стал жаловаться на внезапную и сильную боль в горле.
Причины и лечение хронической заложенности носа
Искривление носовой перегородки
Наиболее распространенным наблюдаемым анатомическим изменением формы в полости носа является искривление перегородки носа, называемое отклонением перегородки. Перегородка состоит из плоских хрящевых элементов в переднем отделе и костных в заднем отделе носа. Покрыта перегородка слизистой оболочки носа. Кривизна, изгиб или образование шипов могут происходить на всех участках и влиять на носовое дыхание.
На рисунке показаны наиболее частые изменения формы перегородки носа, которые приводят к затрудненному носовому дыханию. Искривление происходит во всех отделах полости носа, но чаще в области нижнего носового прохода.
Лечение. Целенаправленная хирургическая коррекция неправильного положения перегородки носа, называемая септопластика, является эффективным методом лечения. Защищая слизистую оболочку носа, сужающие элементы корректируются при сохранении перегородки носа.
Изогнутая часть хряща перегородки носа удаляется после разреза слизистой, выпрямляется и снова вводится в карман слизистой оболочки.
Более подробно об операции септопластика можно прочитать в данном материале: Операция по исправлению носовой перегородки или септопластика
Аллергия и гормональный фон
В средних носовых раковинах причинами заложенности обычно являются костно-хрящевые патологии, в то время как в нижней части воспалительные утолщения слизистой более распространены. В частности, аллергия вызывает здесь сильные реакции с характерными изменениями слизистой оболочки.
Отек слизистой оболочки носа может возникать в дополнение к аллергии, которая возникает сезонно, как аллергия на пыльцу («сенная лихорадка») или в течение всего года (например, «аллергия на домашнюю пыль»). Кроме того, профессиональная аллергия и пищевая аллергия также приводят к типичной реакции в носу.
Часто наблюдаются аллергические симптомы, но соответствующий тест остается отрицательным. Эти неаллергические риниты или простудные формы основаны на разных причинах. Таким образом, метаболические нарушения или нарушения иннервации слизистой оболочки носа часто являются причиной «эозинофильного ринита» или «вазомоторного ринита».
Кроме того, гормональные изменения во время беременности, прием гормональных препаратов могут привести к типичному «заложенному носу».
Это не редкость проглатывание определенных лекарств или вдыхание раздражающих газов и паров, будь то на рабочем месте, дома или в окружающей среде, приводит к нарушениям регуляции слизистой оболочки носа и носового дыхания.
Лечение. В дополнение к медикаментозному лечению в виде специальных назальных спреев и противовоспалительных веществ используются в первую очередь физические сопутствующие процедуры. Хирургические меры, такие как плавные коррекции носовых раковин, изолированные или в сочетании с септопластикой носа, могут навсегда устранить проблему с заложенность носа.
Полипы носа
Хронические воспалительные нарушения слизистой оболочки околоносовых пазух часто характеризуются типичными утолщениями слизистой оболочки, которые называются полипами носа. Они обычно возникают в этмоидальных клетках, специальном отделе околоносовых пазух. Оттуда полипы попадают в носовую полость и закупоривают дыхательные пути. Известно несколько различных причин, хотя точный механизм их формирования не был окончательно выяснен.
Подробнее о полипах носа в этом материале: Полипы носа – все о заболевании: причины, симптомы, лечение
Лечение. Эндоскопическая микрохирургическая хирургическая процедура позволяет восстановить вентиляцию и, кроме того, пути дренажа секрета, сохраняя при этом слизистую оболочку, структуру носа и околоносовых пазух. Это в результате оказывает противовоспалительный эффект при лечении слизистых оболочек носа и придаточных пазух. Кроме того, такая процедура защищает от неизбежного рецидива носовых полипов.
Указанные возможные причины затрудненного носового дыхания и доступные варианты лечения в любом случае требуют консультации с ЛОР-врачом. Который не только выявит причину хронической заложенности носа, но и подберет наиболее оптимальный алгоритм лечения (возможно и консервативный).
Почему першение и насморк могут возникать без повышения температуры
Насморк и першение в горле без температуры могут возникать в результате неправильного лечения респираторных вирусных инфекций. Недолеченные риниты — главная причина постоянных обострений. Опасно длительное применение сосудосуживающих средств. Такие средства приносят облегчение, но спустя 2-3 недели непрерывного применения нарушают нормальное функционирование сосудов носовых ходов.
Не будет температуры при аллергиях, механическом повреждении слизистых. Длительное пребывание в запыленном помещении вызывает состояние разбитости, как при ОРВИ, но тоже не сопровождается повышением температуры тела.
Как развивается насморк
У
детей насморк длится от недели до 10 дней и имеет три стадии:
- начальная
стадия, когда сосуды слизистой носа сужаются, появляется сухость, жжение и
возникают позывы к чиханию. Эта стадии длится несколько часов. - катаральная
стадия, в этот период происходит расширение сосудов слизистой носа, за счет
чего возникает заложенность носа, ощущения заложенности ушах. В эту стадию возникает слизистое
отделяемое из носа. Длится она несколько дней. - стадия
выздоровления, выделения из носа становятся густыми, а если присоединяется
бактериальная флора, то приобретают зеленый или желтоватый цвет. Исчезает
заложенность носа и улучшается общее самочувствие.
Особенность устройства смотровой ямы
Проектируя смотровую яму для собственных нужд, ориентируйтесь на удобство работы для себя. В первую очередь это высота рабочего пространства или глубина ямы. Здесь они делятся на два типа:
- «Стоячие». Предназначены для работы стоя, в полный рост.
- «Сидячие». Операции выполняются, сидя на поперечном сиденье. Его можно установить на ролики, а по стенам пустить направляющие и легко перемещаться по яме. Этот способ экономит 500–600 мм глубины и материал для стен.
В обоих случаях край ямы должен находиться примерно на уровне плеча мастера. Этот принцип не влияет на конструктив, только на глубину.
Разрастание аденоидов как причина постназального затека
Отдельной причиной, характерной для детского возраста, становятся аденоиды. При них кашель и «подхрюкивание» тоже могут входить в список симптомов патологии, особенно если речь идет о воспалении аденоидов, аденоидите.
Когда аденоиды опухают и разрастаются, они провоцируют выделение большего количества слизи. Нос закладывает, дышать ребенку становится по ночам или в тихий час сложнее, слизь стекает по стенке глотки, и после сна ребенок кашляет особенно активно.
Если причина опухания аденоидов временная – например, респираторная инфекция, то лечения аденоидам не требуется. Как правило, неосложненные ОРВИ у детей под контролем врача и с соблюдением его рекомендаций проходят в течение 7-10 дней, и затем размер аденоидов возвращается к норме.
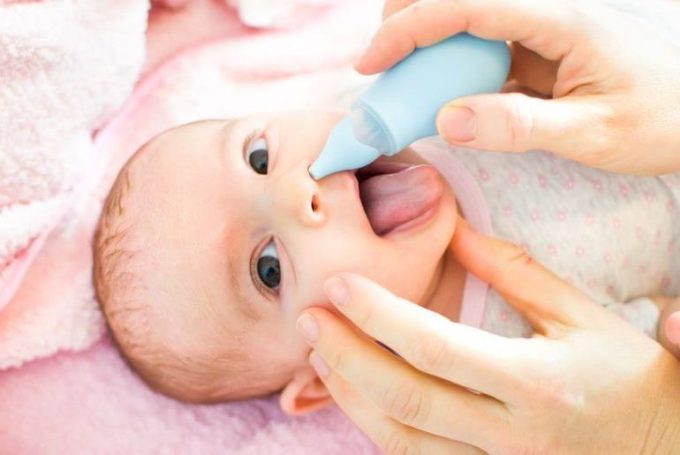
Как лечить насморк у грудничков?
Первое, что необходимо сделать для облегчения состояния ребенка при насморке, — прочистить носовые ходы. Для этого можно использовать специальный назальный аспиратор или маленькую спринцовку с мягким наконечником. Перед очищением в каждую ноздрю закапывают по 1-2 капли физиологического раствора. Затем с максимальной аккуратностью удаляют скопившуюся слизь.
После промывания можно закапать в нос противовирусное средство. Детские врачи часто назначают препарат Деринат. Он активно борется с вирусами, а также имеет репаративные свойства: восстанавливает целостность слизистой оболочки носа и горла, тем самым препятствует присоединению вторичной инфекции. Назальные капли Деринат могут использоваться для лечения простуды с первых дней жизни ребенка. Перед применением следует проконсультироваться с врачом.
Очищать носовые ходы от слизи нужно по мере необходимости. Иногда в самом начале болезни эту процедуру требуется проводить через 1-1,5 часа. Однако при правильном лечении состояние быстро улучшается, необходимость в столь частых промываниях исчезает.
Какие методы диагностики применяются при заложенности носа?
Назальная эндоскопия. При эндоскопии носа можно точно определить даже небольшой и узкий патологический участок, который вызывает закупорку носового дыхания. Особенно это касается симптомов заболеваний околоносовых пазух, которые могут иметь только минимальные признаки в области боковой стенки носа.
Компьютерная риноманометрия. Это синхронная регистрация перепада давления в носу и объема вдыхаемого воздуха через нос — определяется объективность заложенности носа. Кроме того, определяется зависимость проходимости воздуха и отечными участками носовой полости. Таким образом, возможно точное указание на хирургическое или консервативное лечение.
Комплексная диагностика патологий носового дыхания также включает обонятельные тесты и тесты на аллергию, для которых сегодня доступны современные экспресс-методы обследования.
Самочувствие будущей мамы и болезни 2-го триместра
По мере роста животика меняется и организм женщины. Матка увеличивается в размерах, и после 12-14-й недели выходит из малого таза. При этом связки еще не растянулись, из-за чего могут возникать боли живота во втором триместре.
Связочные боли, которые как будто тянут матку вниз, неопасны. Они не угрожают здоровому течению беременности. Однако если тянет живот и возникают дискомфортные и тем более болезненные ощущения, необходимо обязательно посетить врача, даже если дата очередного визита еще не подошла.
У болей внизу живота может быть множество объяснений. Кроме растяжения связок, их могут вызывать безобидные и естественные схватки Брекстона-Хикса, которые обычно свидетельствуют о переутомлении женщины, потребности в отдыхе или смене положения тела.
Болями могут проявляться и опасные состояния. Например, тонус матки во 2-м триместре, при котором существует угроза преждевременных родов. Или воспалительные процессы в почках, мочевом пузыре, что требует консультации специалиста и лечения.
pixabay.com  / 
При возникновении болей внизу живота посетить врача будет не лишним. Обязательно это нужно сделать при:
- обильных или непривычных по цвету и консистенции выделениях во 2-м триместре (белых, зеленоватых, творожистых);
- повышении температуры тела без признаков простуды или вирусного заболевания;
- кровянистых выделениях;
- острой боли.
Увеличившаяся матка давит на внутренние органы, что может приводить к обострению хронических заболеваний или развитию специфичных состояний беременных
Могут усилиться проявления геморроя, поэтому для предупреждения запоров во 2-м триместре крайне важно соблюдать здоровую диету, богатую овощами и фруктами. И не забывать о физической активности — она тоже стимулирует моторику кишечника
Могут беспокоить и другие проблемы.
Отеки. Возникают обычно к вечеру, если женщина проводит на ногах весь день. Несмотря на то, что в декретный отпуск уходят только после 30 недель, уже в этот период будущей маме требуется больше отдыхать. Если есть возможность прилечь днем, нужно положить ноги на подушку, приподняв их чуть выше уровня головы. Если такой возможности нет, от отеков 2-го триместра помогут избавиться компрессионные чулки. Они также снижают риск обострения или развития варикозного расширения вен.
Цистит. Воспалительный процесс в мочевом пузыре может развиваться из-за анатомических изменений, резких ограничений питания, переохлаждения. Он проявляется болью и резью при мочеиспускании, в моче могут наблюдаться следы крови. Диагностируют его по анализу мочи, в которой выявляются лейкоциты. Если при посеве мочи обнаруживаются микроорганизмы, врач назначает антибиотики. Цистит при беременности 2-го триместра может приводить к серьезным осложнениям: хроническому воспалению или развитию пиелонефрита — воспалению почек. Для его профилактики нужно полноценно питаться и регулярно, по назначению врача, сдавать анализ мочи. Это станет профилактикой еще одного грозного заболевания беременных — бессимптомной бактериурии, которая может протекать совершенно незаметно. И обернуться развитием цистита или пиелонефрита.
pixabay.com  / 
Молочница. Обильные, творожистые или с зеленцой влагалищные выделения возникают на фоне роста грибковой микрофлоры. Несмотря на дискомфорт, которые они доставляют, врачи не считают молочницу заболеванием. Скорее — дисбактериозом, который может возникать как в кишечнике, что проявляется нарушениями стула и дискомфортом в животе, так и во влагалище. Это состояние типично для будущих мам. Из-за гормональных изменений среда влагалища меняется. Из кислой, подавляющей грибковую микрофлору, она становится щелочной, что позволяет грибкам активно размножаться.
Для нормализации кишечной микрофлоры используют препарат «Пимафуцин». Для местного применения назначают препараты «Пимафуцин», лактобактерии и бифидобактерии в виде свечей. В 90% случаев молочница у беременных проходит сама, но после 37-й недели в обязательном порядке проводится санация влагалища для предупреждения заражения плода грибковой инфекцией при прохождении по родовым путям.
Как бороться с затеком и кашлем?
Но если с аденоидами у ребенка все в пределах нормы, то что поможет от этого назойливого покашливания?
Обилие слизи в носоглотке отмечается на фоне насморка, причем как с выделением слизи наружу, так и без него – если нос заложен. Тогда все понятно: надо бороться с причиной ринита – вирусами, бактериями, аллергенами. Часто у детей избыточное выделение этой слизи продолжается еще несколько дней или недель после острых респираторно-вирусных инфекций, и тогда постназальный затек проявляется так называемым «остаточным кашлем», который в норме проходит сам.
Однако в некоторых случаях этот синдром протекает скрыто и проявляется только хроническим кашлем (особенно после сна) вместе с попытками «хмыкать», чтобы прочистить горло, неприятными ощущениями. Что делать с таким «тихим» постназальным затеком?
Идти к врачу. У избыточного выделения муконазального секрета всегда есть причина, и с ней надо бороться. В такой скопившейся слизи активно размножаются бактерии, и если источник раздражения не убрать, возникнет замкнутый круг: болезнь-назальный затек-болезнь.
Лечат детей с такой симптоматикой по-разному, так что не стоит пытаться подобрать препарат самостоятельно. Если в недавнем анамнезе есть ОРВИ или у ребенка поллиноз, а на улице цветет его любимый аллерген, то препараты первого выбора будут из группы лекарств, разжижающих слизь (муколитиков), противоотечных или антигистаминных средств, а при поллинозе могут быть добавлены назальные глюкокортикостероиды. Кроме того, последние исследования показывают эффективность глюкокортикостероидов (мометазона) также и при разрастании аденоидов (International Journal of Pediatric Otorhinolaryngology).
Выбор большой, так что делать его должен специалист после осмотра ребенка, опроса родителей, а лучше – еще и после цитологического исследования соскоба со слизистой носоглотки.
Важно!
К врачу нужно идти обязательно. Хронический кашель может быть признаком не постназального затека, а многих других патологий – от бронхиальной астмы (она не всегда протекает с яркими приступами) до проблем с сердцем, желудком и даже заражения паразитами.
Кроме лекарств (и еще до их назначения) нужно сделать следующее:
- Увлажнять воздух в доме – специальными приборами, емкостями с водой у батареи, влажными полотенцами, аквариумом;
- Если ребенок – любитель душа, попробуйте переключить его на время на частые вечерние ванны с теплой водой;
- Давать больше пить – это поможет слизи разжижаться и легче отходить;
- Укладывать спать на подушку повыше (если речь о ребенке старше трех лет). Это поможет слизи не скапливаться у задней стенки.
Если причина в аллергии на домашние аллергены или пыльцу, нужно почаще проводить влажную уборку в спальне, использовать пылесос со специальным воздушным фильтром, который лучше задерживает все частицы.
Использованы фотоматериалы Shutterstock
Когда лечение запаздывает
Если вовремя не обратить внимание на кашель и частый насморк у ребенка, последствия могут быть серьезными. Когда патогенные микроорганизмы проникают глубже в дыхательные пути, возможно развитие:
- ангины,
- гайморита,
- фарингита,
- трахеита,
- бронхита,
- пневмонии.
Если ребенок часто болеет насморком и страдает от кашля, это приводит к сбоям в работе иммунной системы. В результате могут активизироваться все патогены, присутствующие в организме, что неизбежно ведет к новым болезням ЛОР-органов.
Оставлять без внимания частый насморк и кашель у детей нельзя. В таких случаях необходимо как можно скорее обратиться к специалисту и пройти диагностику.
Почему у грудных детей возникают насморк и кашель?
Молодые мамы должны знать, что не всегда заложенность носа у ребенка является поводом для беспокойства. Существует физиологический насморк новорожденных. Он появляется в первые дни жизни из-за того, что слизистые оболочки детского носика адаптируются к изменившимся условиям. Иногда слизь, необходимая для увлажнения носовых ходов, выделяется в большем количестве, чем нужно. В результате может показаться, что у ребенка ринит.
Насморк, начавшийся одновременно с кашлем, является признаком инфекционного заболевания. Грудные дети могут страдать как от банальной простуды, так и от более серьезных недугов. Так, новорожденные не застрахованы от воспалительных процессов в легких, бронхах, носоглотке, гортани, трахее. Точно установить диагноз и назначить правильное лечение может только квалифицированный врач.
В некоторых случаях насморк и кашель у грудных детей являются признаками аллергии. Чаще всего недуг проявляется в 5-6 месяцев, когда вводят первый прикорм.
Лечение
При появлении у детей кашля не стоит переживать, обычно это свидетельствует о начале роста зубов. По словам специалистов, он начинается у малышей в полугодовалом возрасте. Стоит подготовиться к этому процессу заранее: купить специальные прорезыватели, капли для носа (Аквамарис), показать чадо квалифицированному доктору.
В домашней обстановке ребенок должен быть окружен вниманием, терпением и заботой родных. Если появились какие-либо осложнения, требуется врачебная помощь
Особенно это касается случаев, когда появляются расстройства детской пищеварительной системы и отказы от еды.
Профилактика
Только назначенным лечением, конечно, не обойтись. Необходимы профилактические меры, как при хронической форме заболевания.
Что это значит? Нужно полагаться не только на усилия врача, но и самостоятельно следить за своим образом жизни. Чтобы круглогодичное заболевание отступило и перестало обостряться, следуйте следующим правилам:
- Делайте ежедневную влажную уборку дома;
- регулярно меняйте постельное белье;
- следите за влажностью в доме;
- используйте увлажнители и очистители воздуха;
- своевременно мойте и вычесывайте домашних животных;
- исключите из питания аллергенные продукты.
Выполнение этих нехитрых правил значительно облегчит состояние и позволит забыть о заболевании надолго или даже навсегда.
Актуальные услуги:
Почему не проходят кашель и сопли у ребенка?
В норме простуда и ее проявления проходят за 7-14 дней. Если спустя 2 недели симптомы сохраняются, нужно искать причины этого. Рассмотрим основные из них.
- Неправильное лечение. Чаще всего кашель и насморк у ребенка не проходят из-за неграмотной терапии. Некоторые мамы считают простуду пустячной болезнью. Они поят детей отварами трав и кормят цитрусами. Такая тактика лечения помогает бороться с симптомами, но не воздействует на причину ОРВИ. Зачастую нельзя победить вирусы народными рецептами. В борьбе с ними гораздо эффективнее противовирусные препараты.
- Присоединение бактериальной инфекции. Мало кто задумывается, что после длительного насморка могут быть осложнения. Зеленые сопли, примеси гноя в выделениях из носа могут быть симптомами бактериального ринита или гайморита у ребенка. Помимо насморка заболевания сопровождаются кашлем, т.к. мокрота раздражает глотку. Защитный рефлекс направлен на очищение дыхательных путей.
- Повторный случай ОРВИ. Если у ребенка долго не проходит насморк, возможно, простуда развилась повторно. Вторичное инфицирование распространено среди детсадовцев и школьников. Ребята часто приходят на занятия с насморком или кашлем. После ОРВИ иммунитет у ребенка ослаблен, поэтому вирусам легче пробить оборону. В результате болезнь начинается заново.
Бывает ли кашель при ангине?
Ангина может протекать как с кашлем, так и без него, — это основное что нужно знать и помнить пациенту. При отсутствии кашля главное вовремя обратиться к врачу и своевременно диагностировать патологию для того, чтобы принять необходимые меры для лечения и соблюдать постельный режим с целью избежать осложнений.
По поводу источника кашля мнения врачей серьезно разделились. Одни врачи являются сторонниками теории о том, что кашель является верным спутником ангины. Они считают кашель первичной патологией, которая возникает в ответ на сильное воспаление горла и небных миндалин. Кашель – это естественный защитный механизм организма, который указывает на патологию носоглотки, глотки, дыхательных путей и возникает рефлекторно при раздражении слизистой оболочки. Кашель может быть обусловлен сильным воспалением, при котором слизистая подвергается гиперемии и отечности. Также в дыхательных путях образуется слизь, жидкость, которая раздражает рецепторы горла и вызывает кашель. При помощи кашля все инородные и чужеродные агенты выталкиваются из организма.
Другие же врачи являются сторонниками теории относительно того, что кашель является вторичной патологией, которая возникает в том случае, если присоединяются сопутствующие заболевания, обусловленные бактериальной, вирусной, и даже грибковой природой. Часто врачи рассматривают кашель как осложнение ангины, при котором воспаление с миндалин распространяется на другие органы, затрагивает всю носоглотку и глотку, а иногда даже и бронхи. Также кашель может указывать на наличие вторичного заболевания, которое развилось в результате присоединения бактериальной и вирусной инфекции на фоне сниженного иммунитета. Часто бывает, что мучительный кашель возникает уже после того, как ангина вылечена. Поэтому, только избавившись от симптомов ангины, говорить о выздоровлении еще рано.
Диагностика
На данный момент не существует специфического теста, позволяющего подтвердить или исключить РБ. Диагноз ставится на основании жалоб пациентки и исключения других патологий полости носа.
Выбор лечебной тактики
Солевые растворы
Прежде чем рассматривать более серьезные лекарства, следует начать с наших любимых солевых растворов. Следует отметить, что речь идет не про обычные солевые растворы, а гипертонические солевые растворы (с повышенным содержанием соли, примерно 19-23 г/л). Такие спреи продаются во всех аптеках, но сразу вам их не продадут (нужно попросить). Несколько исследований отмечают достоверную эффективность в снижении заложенности при использовании их при АР, хроническом риносинусите. Также сравнительные исследования показывают их большую эффективность по сравнению с обычными изотоническими растворами. Примеры: Физиомер — гипертонический раствор (мой любимый), Аквалор-заложенность, или Аквалор-сильный насморк, Аквамарис Стронг.