Диагностика риска развития атеросклероза
Содержание:
Как рассчитать индекс атерогенности?
Для расчёта этого показателя проводятся лабораторные исследования. Нужно определить количество общего холестерина и концентрацию ЛПВП.
При подозрении на проблемы лучше провести исследование обмена жиров в более полном размере, проанализировать липидный спектр крови, при котором определяют показатели:
- ЛПВП, защищающих организм от образования бляшек;
- ЛПНП, образующих холестериновые отложения;
- общего холестерина;
- триглицеридов, производимых тканями печени, и выделяемых в кровь в составе ЛПОНП.
Показатель атерогенности чень просто высчитать. Для этого используется простая формула:
КА = (ОБЩИЙ ХС – ЛПВП): ЛПВП
https://youtube.com/watch?v=_9M4cA2jEos
Большой анализ и простой расчет

Для того, чтобы рассчитать коэффициент атерогенности, необходимо произвести несколько биохимических лабораторных тестов, а именно: определить концентрацию общего холестерина и уровень липопротеинов высокой плотности (антиатерогенных). Однако в большинстве случаев людям, имеющим проблемы или подозрения на них, целесообразно исследовать жировой обмен в более широком масштабе, то есть, фактически произвести анализ показателей липидного спектра:
- Общего холестерина, в состав которого входят липопротеины высокой, низкой и очень низкой плотности (поэтому при расчете КА ЛПВП мы отнимаем – чтобы оставить ЛПНП + ЛПОНП);
- Липопротеинов высокой плотности (ЛПВП), которые обладают защитными свойствами в отношении формирования атеросклеротических бляшек;
- Липопротеинов низкой плотности (ЛПНП), образующих холестериновые бляшки на стенках кровеносных сосудов;
- Триацилглицеридов (ТГ) – сложных эфиров высших жирных кислот, которые образуются в печени и выделяются в кровь в составе липопротеинов очень низкой плотности (ЛПОНП). Высокая концентрация ТГ в крови затрудняет проведение анализа.
Индекс атерогенности рассчитывается по формуле:
Это выражение можно заменить другим соотношением:
В последнем случае для расчета коэффициента атерогенности, кроме ЛПВП, возникает необходимость осаждения липопротеинов низкой плотности и расчета липопротеинов очень низкой плотности через концентрацию триглицеридов (ХСлпонп = ТГ (ммоль/л)/2,2). Кроме этого, в некоторых лабораториях врачи используют иные формулы, когда в расчетах участвуют вышеназванные липопротеины. Например, расчет коэффициента атерогенности можно представить и таким образом:
Очевидно, что на колебания КА и переход за границы нормы влияет концентрация параметров липидного спектра, в основном, общего холестерина, подразумевающего липопротеины низкой и очень низкой плотности тоже, и антиатерогенные ЛПВП.
Расшифровка коагулограммы
Расшифровка коагулограммы проводится лечащим врачом. Самостоятельно понять, о чем идет речь в анализе не просто. Для этого необходимо обладать некоторыми знаниями касательно данной темы.
Итак, в результате могут быть указаны следующие показатели: АЧТВ, Фибриноген, Волчаночный коагулянт, Тромбоциты, Протромбин, ТВ, D-Димер и Антитромбин III.
АЧТВ — это время, за которое кровь способна свернуться. Какие-либо отклонения от нормы могут свидетельствовать о развитии осложнений или диссеминированного внутрисосудистого свертывания.
Фибриноген представляет собой специфический белок, которые основан компонентом тромба, образуется он в процессе свертывания крови.
Волчаночный коагулянт представляет собой группы специфических антител. В норме этого показателя вовсе быть не должно, но если он присутствует, то, скорее всего речь идет об аутоиммунных заболеваниях.
Тромбоциты — это кровяные элементы крови, они образуются в костном мозге. Их значительное снижение обычно вызывается недостаточным питанием.
Протромбин — это белок, который находится в плазме крови. Именно из него в случае необходимости производиться тромбин.
ТВ это тромбиновое время. За этот период производится фибрин под действием тромбина. Любые отклонения от нормы способны свидетельствовать о патологии печени.
D-Димер — это показатель, который отвечает за процесс тромбообразования. Он важен для своевременного выявления тромбозов.
Антитромбин III – белок, замедляющий свертываемость крови.
По всем этим показателям и производиться расшифровка анализа. Коагулограмма это серьезная процедура, к которой необходимо готовиться.
Что еще нужно знать про скрининг на липидный профиль
Должен ли пациент с уровнем холестерина ниже 200 мг / дл (5,18 ммоль / л) проходить скрининг на липидный профиль?
Если уровень холестерина не превышает 200 (5,18 ммоль / л), и в семье не было сердечных заболеваний или других факторов риска, полный липидный профиль не нужен. Тем не менее рекомендуется определить уровень холестерина ЛПВП. Если общий холестерин ниже 200 (5,18 ммоль / л), а ЛПВП-холестерин выше 40 (1,04 ммоль / л), липидный профиль можно не сдавать.
Почему в некоторых скринингах при высоком уровне триглицеридов нет результата по холестерину ЛПНП?
В большинстве липидных профилей холестерин ЛПНП рассчитывается по другим липидам, включая триглицериды. Однако расчеты нельзя использовать, если уровень триглицеридов превышает 200 мг / дл (2,3 ммоль / л). В этом случае определение концентрации холестерина ЛПНП требует специальных методов – прямого метода определения ЛПНП-холестерина или ультрацентрифугирования липопротеинов.
Что такое ЛПОНП?
Липопротеин очень низкой плотности (ЛПОНП) – одна из трех основных частиц липопротеинов. Другие липопротеины: высокой плотности (ЛПВП) и низкой плотности (ЛПНП). Каждая из частиц состоит из холестерина, белков и триглицеридов в разных количествах, специфичных только для данного типа фракции липопротеинов:
- ЛПНП содержит наибольшее количество холестерина;
- ЛПВП содержит наибольшее количество из белка;
- ЛПОНП содержит триглицериды.
Поскольку ЛПОНП содержат большую часть циркулирующих триглицеридов и поскольку состав различных частиц относительно постоянен, можно оценить количество холестерина ЛПОНП, разделив значение триглицеридов (в мг / дл) на 5.
В настоящее время не существует простого прямого способа определения холестерина. ЛПОНП, поэтому обычно используется приблизительное значение, рассчитанное по триглицеридам. Расчет не достоверен, если концентрация триглицеридов превышает 200 мг / дл. Повышенный уровень холестерина ЛПОНП может означать повышенный риск сердечных заболеваний или инсульта.
Что такое не-ЛПВП-холестерин?
Холестерин не-HDL рассчитывается путем вычитания HDL-C из общего холестерина. Он отражает «атеросклеротический» холестерин, который может накапливаться в артериях, создавать атеросклеротический налет и вызывать сужение и закупорку кровеносных сосудов.
В отличие от ЛПОНП-Х, этот расчет не зависит от концентрации триглицеридов. Результат холестерина не-ЛПВП может быть использован для оценки риска сердечно-сосудистых заболеваний, особенно при высоком уровне триглицеридов, так как высокие уровни не-HDL-C связаны с повышенным риском.
Каковы факторы риска (помимо высокого уровня холестерина ЛПНП) развития ишемической болезни сердца?
Факторы риска:
- курение;
- возраст от 45 лет;
- низкий уровень холестерина ЛПВП (ниже 40 мг / дл (1,04 ммоль / л);
- гипертонию (140/90 или выше, или прием лекарств для снижения артериального давления);
- случаи преждевременных сердечных заболеваний в семье у ближайших родственников.
Причины понижения
Почему бывает пониженный коэффициент атерогенности изучено недостаточно, несмотря на всю серьезность подобного отклонения от нормы. Среди основных причин называют:
- заболевания печени, в которой синтезируется 80% всего холестерина;
- искусственное ограничение жиров животного происхождения в рационе питания – диеты, лечебное голодание, вегетарианство;
- проблемы с системой пищеварения, в результате которых нарушается всасывание жиров в кишечнике;
- гипертермия на фоне инфекционных процессов в организме, требующая больших энергетических затрат;
- анемии, как следствие недостаточности системы кровообращения;
- стресс;
- интоксикации, пищевые отравления;
- неправильный или бесконтрольный прием статинов;
- чрезмерные физические нагрузки, в том числе – спортивные;
- прием препаратов: эстрогенов, антимикотиков, антибиотиков.
В чем опасность
Повышенный коэффициент атерогенности – неблагоприятный признак, но он способен колебаться на протяжении всей жизни. У разных людей с одним уровнем общего холестерина показатели КА могут разниться. Это зависит от преобладания липопротеинов низкой или высокой плотности в кровотоке. Плохой холестерин (ЛПНП и ЛПОНП) всегда вызывает повышение индекса атерогенности. Это, по сути, прогностический признак, который оценивает риск либо атеросклероза вообще, либо его осложнений в частности.
Латентность, бессимптомность атеросклероза на протяжении многих лет составляет его главную опасность для человека. Ели заболевание диагностируют только по его осложнениям, скорее всего, исход будет трагичным.
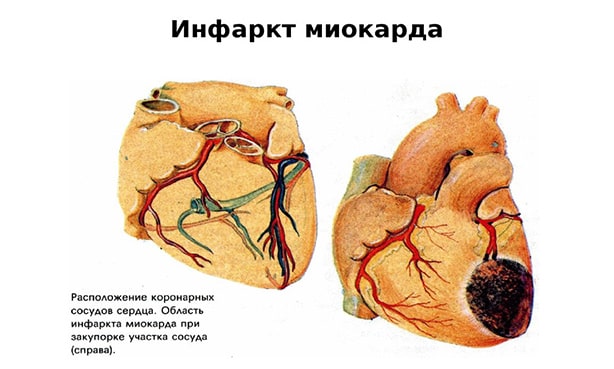
Самым грозным осложнением атеросклероза, которое можно предупредить, зная индекс атерогенности пациента в самом начале патологии, является инфаркт миокарда.
Все ткани и органы получают достаточное количество крови с питательными веществами и кислородом только при условии нормальной работы сердечной мышцы. Сужение коронарных артерий в результате формирования в них холестериновых бляшек нарушает питание самого сердца, уменьшает его сократительную способность, вызывает гипоксию тканей, недостаточное поступление питательных веществ к ним. При перекрытии просвета коронаров всего на 15% уже существует риск стенокардии, тахикардии, ослабления сократительной способности миокарда. При холестериновом блоке питания сердца развивается инфаркт с возможным летальным исходом.
Нестерпимые боли за грудиной, страх смерти, холодный пот – признаки некроза сердечной мышцы, требующие немедленного вмешательства врачей. В чем роль КА в этом случае? Ее трудно переоценить. Высокий индекс атерогенности предупреждает человека о таком варианте развития ситуации. Все остальное зависит от поведения самого пациента, от того, как он распоряжается полученной информацией. Соблюдение рекомендаций врача, разработанных для каждого конкретного человека с высоким КА в индивидуальном порядке, в прямом смысле слова продлевает ему жизнь.
Второе тяжелое осложнение высокого КА, а значит, атеросклероза – инсульт. Головной мозг, как ни один другой орган, нуждается в постоянном питании, поступлении глюкозы и кислорода. Любое отклонение от нормы вызывает непоправимые изменения в нейроцитах. Атеросклероз церебральных артерий проявляется одышкой, сильными головными болями, потерей сознания, нарушением глотания, параличом, комой. Исход при несвоевременном вмешательстве врачей – смерть. КА также предупреждает человека о таком сценарии, заставляя его бережно относиться к собственному здоровью.
Если коэффициент атерогенности повышен
Образование холестериновых бляшек.
При современном образе жизни это довольно распространенное явление, особенно в возрасте 45 лет и более. Причем это не обязательно значение в районе 4 либо 5, часто встречаются пациенты, у которых коэффициент атерогенности повышен до 6, 7 и даже 8. Это значит лишь одно – организм не в состоянии выводить такое количество холестерина, который попросту откладывается на стенках сосудов. Последствием данной патологии может быть инфаркт и даже инсульт, поэтому пренебрегать подобным состоянием, особенно в пожилом возрасте, очевидно, не стоит.
Причины
Причинами высоких значений КА могут быть:
-
Продукты, повышающие коэффициент атерогенности.
Несбалансированное питание. Около четверти холестерина организм получает с пищей и если в рационе человека преобладают жиры животного происхождения. Ими богаты жирные сорта мяса, сало, колбасные изделия и полуфабрикаты, сливочное масло, молоко и молочные продукты с высокой жирностью. Также значительное количество вредного холестерина образуется в процессе жарки и прочих подобных способов приготовления, при которых используется большое количество масел.
-
Признаки сахарного диабета, который часто является причиной повышения индекса атерогенности.
Ожирение и сахарный диабет. Зачастую, эти 2 термина очень тесно связаны, поскольку второе является последствием первого. Но как ожирение, так и сахарный диабет, как правило, 2-го типа, способствуют повышению индекса атерогенности, за счет нарушения обмена веществ (в том числе и жирового).
- Вредные привычки. Сколько бы не существовало споров на счет влияния вредных привычек на организм, то, что чрезмерное употребление алкоголя и табакокурение также способствует повышению индекса атерогенности. Как алкоголь, так и табачный дым, тем или иным способом повреждают сосуды, сердце, нарушают работу печени, что ухудшает кровообращение и дестабилизирует выработку холестерина.
- Заболевания печени. Более половины холестерина вырабатывается в печени. Поэтому многие заболевания органа, влияют на баланс ЛПНП и ЛПВП, что в свою очередь влияет на КА.
Лечение
Принцип лечения заключается в снижении выработки и употребления ЛПНП – атерогенных фракций холестерина и параллельном повышении выработки ЛПВП – полезный фракций холестерина. Стоит понимать, что это довольно длительный процесс, который, в зависимости от степени отклонения от нормы, может затянуться на несколько месяцев и даже на 1-2 года.
Понизить коэффициент атерогенности можно следующими методами:
Овощи и фрукты, способствующие нормализации коэффициента атерогенности.Питание. Первое, что назначают врачи – это грамотная гипохолестериновая диета, подразумевающая ограничение либо полное исключение из рациона продуктов, богатых на холестерин. К ним относятся жирные сорта мяса, жирные молочные продукты, яичный желток, кофе, шоколад, фаст-фуд. И напротив, необходимо увеличить употребление рыбы, растительных масел, зелени, овощей и фруктов. Они не только отличаются крайне низким уровнем холестерина либо полным его отсутствием, но и содержат большое количество клетчатки.
Корректировка образа жизни. Для обеспечения положительного эффекта, необходим комплексный подход
Потому важно избавиться от вредных привычек, табакокурения, ограничить употребление алкоголя, обеспечить себе здоровый сон и режим работы/отдыха. Да-да, даже столь простые меры способны повлиять на скорость лечения.
Лечение заболеваний, спровоцировавших отклонение
При наличии патологий эндокринной системы, печени либо пищеварения, прежде всего, необходимо направить усилия на их излечение. Только устранив источник нарушений, можно нормализовать коэффициент атерогенности.
Прием лекарственных препаратов. При серьезном повышении показателей, врачи прибегают к использованию фармацевтических препаратов группы фибратов и статинов последних поколений. Это специальные лекарственные препараты, предназначенные для купирования выработки печенью ЛПНП, а также увеличения синтеза ЛПВП. Наиболее эффективными и проверенными являются Фенофибрат, Аторис, а также Розувастатин. Выпускаются лекарственные средства в форме таблеток. Дозировку и длительность приема назначается врачом в индивидуальном порядке, как правило, основываясь на возраст пациента, степень повышения КА, а также наличие заболеваний в анамнезе.
Каким анализом определяется
Контроль состояния липидного обмена необходим, чтобы исключить атеросклероз в качестве провоцирующего фактора сердечно-сосудистых заболеваний или бесплодие в случае низкого уровня холестерина в крови. Пониженный уровень холестерин не менее опасен, чем высокий, поскольку симптоматика гипохолестеринемии на ранних стадиях отсутствует, единственным способом выявления патологического процесса остается лабораторная диагностика. Липопротеины любой плотности, индекс атерогенности определяется биохимическим анализом крови самостоятельно, но чаще в составе комплексного липидного профиля или липидограммы.
Подготовка к сдаче теста
Предподготовка к лабораторному анализу крови стандартна, но обязательна, поскольку помогает минимизировать возможные факторы недостоверности результатов:
- в отличие от выявления гиперхолестеринемии, диета перед сдачей анализа при подозрении на низкий холестерин назначается только накануне: нужно воздержаться от жирной пищи, ужин сделать максимально легким;
- за день до тестирования не следует нагружать себя физически, по возможности не перенапрягаться умственно, эмоционально;
- алкоголь не употребляется за сутки перед сдачей анализа крови, курение категорически запрещено за час до теста;
- сдается кровь в утренние часы, натощак, в удобном положении сидя;
- врача обязательно предупреждают обо всех препаратах, которые принимает пациент.
Ход исследования
При подозрении на пониженный холестерин часто используют экспресс-метод диагностики. Это удобно и быстро. Анализатор напоминает глюкометр. Работает на батарейках. Для определения уровня холестерина достаточно тест полосок и капли крови пациента (после прокола кожи пальца руки специальным ланцетом). Три секунды, ответ готов. Память анализатора рассчитана на 100 предыдущих результатов. Использование мини-прибора возможно в домашних условиях.
Безусловно, это ориентировочный анализ, но он дает возможность принять решение о необходимости дальнейшего обследования пациента или фиксирует норму холестерина, не вызывающую опасений. В последнем случае пациенту рекомендуют самостоятельный контроль за липидами или регулярную сдачу экспресс-теста в поликлинике. При росте или падении уровня холестерина, проводится детальное дообследование.
В лаборатории кровь берут из вены, в положении пациента обязательно сидя (положение стоя или лежа влияет на достоверность результатов). Ответ готов максимум через три дня.
Трактовка результатов
Коэффициент атерогенности понижен не часто. Но если он определяется, не имеет тенденции к самостоятельному повышению, пациента необходимо лечить. Для постановки диагноза очень важна достоверность результатов анализа. Повлиять на снижение КА могут:
- новомодные диеты, основанные на голодании;
- нарушение всасывания жиров в желудочно-кишечном тракте на фоне проблем с пищеварением;
- ожоги любого генеза: от солнечных с большой площадью поврежденной поверхности до термических, электротравм;
- гипотиреоз;
- миеломная болезнь;
- талассемия;
- мегалобластная анемия;
- инфекции разной этиологии;
- сепсис;
- цирроз печени в терминальной стадии;
- злокачественные опухоли печени, билиарной системы;
- туберкулез, тяжелые патологии легких;
- прием эстрогенов (противозачаточные таблетки, курс лечебной, заместительной терапии);
- физические, эмоциональные нагрузки.
Показания к исследованию
Чтобы узнать индекс атерогенности нужно получить результат липидограммы. Основные показатели данного анализа — общий холестерин, ЛПВП, ЛПНП, ЛПОНП и триглицериды. Расчет ИА проводится в лаборатории автоматически или его вычисляет врач лабораторной диагностики.
Определение липидного статуса входит в обязательный стандарт комплексного обследования при диспансерных осмотрах. В дополнение биохимический анализ крови назначают пациентам для контроля эффективности гипохолестериновой диеты и приема препаратов, снижающих липиды.
Исследование назначают всем людям, попадающих в группу риска.
В эту категорию входят пациенты при:
- инсулинозависимом сахарном диабете;
- стойком увеличении ЛПНП в крови;
- гиподинамии (особенно у лежачих больных);
- хроническом алкоголизме;
- курении;
- ожирении;
- артериальной гипертензии;
- отягощенной наследственности с преобладанием инфарктов, инсультов;
- возрасте у мужчин старше 45 лет и женщин старше 55 лет;
- злоупотреблении продуктами с насыщенными жирами.
При наличии у ребенка сосудистых патологий и выявлении повышенного общего холестерина (часто на фоне мутации генов, отвечающих за жировой обмен), врач назначает прохождение анализов на липидный статус регулярно.
Причины отклонения от нормы
Повышение и понижение ldg может определяться в результате разных заболеваний:
- патологии легких или закупорка их сосудов тромбом;
- злокачественные новообразования;
- атрофия или травмы костей и мышечных тканей;
- инфаркт миокарда с отмиранием среднего слоя сердечной ткани;
- патологическое изменение состава крови с выраженным разрушением эритроцитов;
- нарушение функционирования почек и печени;
- инфекционный мононуклеоз
- патологии щитовидной железы.
Отклонение ldg в клетках от нормальных параметров у беременных женщин, помимо перечисленных причин, может быть в связи с преждевременного отслоения плаценты.
Причины высокого коэффициента
Уровень атерогенности способен увеличиться из-за следующих факторов:
- наследственные патологии, имеющие в основе атеросклероз;
- избыточный вес пациента;
- вредные привычки такие, как алкоголизм, курение, наркомания;
- эндокринные патологии, сахарный диабет в частности;
- постоянное нервное напряжение;
- гиподинамия;
- употребление продуктов, содержащих животные жиры в больших количествах.
Главное правильно сдать анализы. Дело в том, что КА может оказаться повышенным во время месячных, при беременности.
Голодание обладает обратным эффектом в отношении коэффициента атерогенности. Дело в том, что организм начинает активно использовать свои жировые запасы. Они попадают в кровь и ухудшат анализ крови, если он будет произведён в это время.
Коэффициент атерогенности – что это такое
Чтобы разобраться, что такое коэффициент атерогенности и что он показывает, следует изучить некоторые физиологически аспекты. Все пациенты, страдающие заболеваниями сердца и сосудов, имеют повышенный уровень холестерина крови. Основная масса этого химического соединения имеет эндогенное происхождение (вырабатывается печенью, железами внутренней секреции), а остальное количество (около 20%) поступает извне с едой.
Холестерин состоит из двух фракций, которые имеют разную плотность (ЛПВП, ЛПНП, ЛПоНП). Коэффициент соотношения этих фракций между собой носит название коэффициента атерогенности.
Липопротеины, имеющие низкую плотность и липопротеины очень низкой плотности (ЛПНП, ЛПоНП), называют «плохими». Эти молекулы прилипают к внутренней выстилке сосудов, и, накапливаясь, способствует появлению атеросклеротических бляшек. Диаметр сосудов уменьшается, а риск сердечно – сосудистых осложнений возрастает.
Липопротеины высокой плотности (ЛПВП) или «хорошие» липиды, обладают мощным антиатерогенным (антиатеросклеротическим свойствам).
Индекс атерогенности – индикатор качества метаболических превращений жиров. Увеличение значения гласит, что организм непосредственно склонен к гиперхолестеринемии. Вычисление КА позволяет определить у пациентов вероятности возникновения угрожающих кардио-васкулярных патологий. В случае дисбаланса плохого и хорошего холестерина увеличивается вероятность ишемических болезней жизненно важных органов, атеросклероза, ожирения.
Коэффициент атерогенности – что это такое?
Холестерин – основной липид плазмы человека, физиологическое предназначение которого состоит в том, что он входит в состав клеточных структур и необходим для синтеза других веществ (витамин D, стероидные гормоны, желчные кислоты).
Благодаря холестерину осуществляется передача нервного возбуждения по всем органам и системам, он является одним из депо энергии в организме.
Липопротеиды – сложные белки и транспортная форма холестерина, выделяют следующие их группы:
- ЛПНП и ЛПОНП (липопротеины низкой плотности и липопротеины очень низкой плотности). Самые богатые холестерином группы белков, их еще называют «плохим» холестерином, так как они осуществляют транспортирование избыточного холестерина из крови в ткани, преимущественно в артериальных сосудах, чем и провоцируют отложение холестериновых отложений.
- ЛНВП (липопротеины высокой плотности). Вторая фракция транспортных белков, необходимая для поддержания нормального уровня холестерина в крови. Эту группу липопротеинов называют «хорошим» или антиатерогенным холестерином, потому, что он захватывает избыток холестерина из периферических тканей и переносит их в печень.
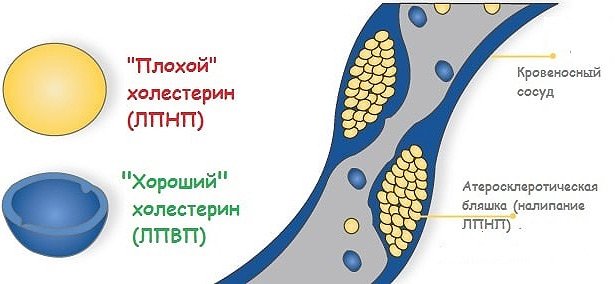
Атерогенность холестерина зависит от того, к какому классу липопротеидов он принадлежит
Как помочь своим сосудам?
Если физические нагрузки ограничены по причине другого заболевания, нужно посетить врача и разработать индивидуальный план посильных физических упражнений. Но не забывать: движение – жизнь!
При отсутствии противопоказаний особо ленивые, не привыкшие покидать уютную квартиру, могут организовать себе физкультуру дома – по 30 – 40 минут через день. Ну, а «быстрые на подъем» в выходные дни могут отправляться на прогулки пешком, кататься на велосипеде, играть в теннис, плавать в бассейне. И полезно, и приятно, да и время при желании всегда найдется.
Что касается диеты, то совсем не обязательно пополнять ряды вегетарианцев. Будучи от природы «хищником», человек нуждается в продуктах животного происхождения, которые содержат не синтезируемые человеческим организмом аминокислоты. Просто предпочтение желательно отдавать нежирным сортам мяса и рыбы, а термическую обработку производить паровым методом или варить (не жарить!). Хорошо к диете добавить различные чаи, снижающие уровень холестерина (зеленый чай, настои и отвары целебных трав).

И, наконец: если человек хочет получить адекватный результат своего липидного спектра и КА, то должен прийти на анализ крови не только натощак, а поголодать часов 12-16 накануне – тогда не будет напрасных волнений, а исследование не нужно будет повторять.