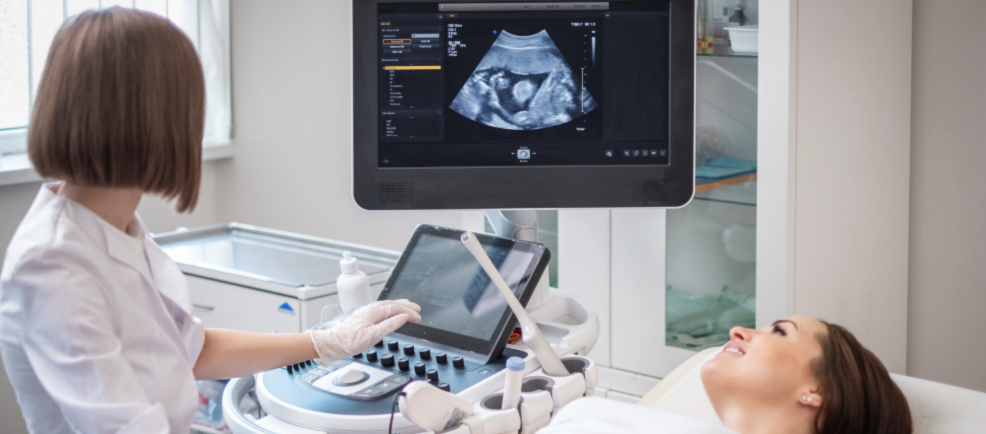
Узи диагностика при беременности
Содержание:
Сколько должна прибавить в весе будущая мама?
Прибавка веса во второй половине второго триместра происходит быстрее чем ранее – по 450–900 граммов в неделю. В среднем будущая мама к 20 неделе беременности успевает прибавить 4,5 кг. Общая прибавка веса к моменту родов зависит от того, какая масса тела была у женщины до беременности:
· Средняя масса тела: 11—16 кг.
· Повышенная масса тела: 7–11 кг.
· Низкая масса тела: 13–18 кг.
· Беременность двойней: 16–20,5 кг.
Прибавка веса может быть неодинаковой, но она не должна ускоряться внезапно и очень сильно: чаще всего это говорит о том, что организм будущей мамы задерживает лишнюю жидкость, и развивается серьезное осложнение беременности – преэклампсия.Рассчитать прибавку веса у мамы при беременности по неделям
В каких случаях нужно обратиться к врачу?
Будущая мама должна внимательно относиться к своему здоровью и при возникновении любых необычных симптомов обращаться к акушеру-гинекологу. Здесь действует правило: «лучше перелет, чем недолет». Не бойтесь лишний раз потревожить врача.
Однозначно должны насторожить следующие симптомы:
· Если выделения из влагалища изменили цвет, стали неприятно пахнуть.
· Если долго беспокоят боли в животе, паху, пояснице.
· Если стало повышаться артериальное давление.
· Если будущая мама стала неожиданно намного быстрее прибавлять в весе.
· Если любые симптомы беременности выражены очень сильно, причиняют беспокойство.
· Если появились признаки ОРВИ: повышенная температура тела, насморк, кашель, боль в горле, чихание.
· Если появились симптомы, которые могут свидетельствовать об острой кишечной инфекции: повышение температуры тела, боль в животе, тошнота, рвота, диарея, примеси слизи, крови, непереваренных частичек пищи в стуле.
Расшифровка полученных данных
Во время исследования все показатели записываются в специальную документацию, после чего приступают к расшифровке. Существуют определенные нормы, которым должен соответствовать ребенок на том или ином этапе развития. На втором УЗИ изучают такие показатели, как:
- КТР – 15-16 мм.
- Бипариетальный размер (расстояние между висками) – 45-53 мм.
- Лобно-затылочный размер – от 56 до 68 мм.
- Окружность головы малыша – 154-186 мм.
- Окружность живота – 137-167 мм.
- Длина ребенка – примерно 16 сантиметров.
- Вес малыша должен быть в пределах 280-350 гр.
Также измеряют длину плеча и предплечья, голени и бедра. Немаловажным является состояние плаценты:
- Структура – 0 степени зрелости.
- Показатель околоплодных вод. В расшифровке отмечается объем вод: много- или маловодие. В них не должно быть взвесей.
- Оптимальная толщина – 22 мм, но допустимы колебания 16,7-28,6 мм.
Измеряется длина пуповины, в норме она должна составлять от 50 до 70 см, показатели толщины – 2 мм, объем циркулирующей в ней крови (ОЦК) – около 35 мм в секунду. Врач исследует напряжение матки, то есть ее тонус. Если он повышен, то создается угроза прерывания беременности – выкидыша. Часто в таком случае женщине рекомендуют лечь в стационар на сохранение.
| ← 19 неделя беременности | 21 неделя беременности → |
Цели исследования
Диагностику проводят для того, чтобы
- Выявить наличие пороков и аномалий развития
- Узнать срок беременности
- Установить количество плодов (один, два и более)
- Определить расположение плаценты
- Диагностировать возможные процессы в малом тазу, их отрицательное воздействие на плод.
Аномалии и пороки, их выявление, описание, вопрос пролонгирования – основная цель врачей.
В случае серьезных пороков, которые не могут быть совместимы с жизнью, во 2 триместре еще можно прервать беременность без особо отрицательных воздействий на здоровье матери.
Исследование, выполненное квалифицированным специалистом, помогает выявить танатофорные дисплазии, эктопию сердца, анэнцефалию, голопрозенцефалию, миеломенингоцеле и т.д.
Среди патологий также обнаруживают:
- Голопрозенцефалия – нет разделения мозга на полушария, он представлен полусферой с одной полостью.
- Анэнцефалия – Полушария головного мозга отсутствуют (частично или полностью). Нет мягких тканей, костей свода черепа.
- Танаторфорные дисплазии (летальная форма хондродисплазии) – укорочение конечностей.
- Менингоцеле – грыжа спинномозговая, разновидность spina bifida, развивающаяся из-за патологии нервной трубки.
- Эктопия сердца – его ненормальное, атипичное расположение.
Что происходит с плодом на 20 неделе беременности?
На двадцатой неделе длина тела плода достигает 16,5 см от макушки до ягодиц и почти 24 см от макушки до пяток, масса – 290 граммов. Теперь он в длину примерно с банан.
20 неделя – это срок, на котором длину тела плода впервые начинают оценивать от головы до пят. На более ранних сроках это невозможно, так как поначалу ноги будущего ребенка слишком короткие, потом они прижаты к туловищу.
Плод начинает активнее заглатывать окружающую его околоплодную жидкость. Для его пищеварительной системы это своего рода тренировка. В его кишечнике образуется первичный стул – меконий. Он отойдет вскоре после рождения. Помимо околоплодных вод, в состав мекония входит слизь, которая вырабатывается клетками слизистой оболочки кишечника, отмершие клетки.
В целом организм будущего ребенка уже сформирован. Сейчас он продолжает расти, созревать и крепнуть. Особенно активно созревает нервная система. Между нервными клетками образуются новые связи. Нервные волокна покрываются миелином – особой оболочкой, которая ускоряет проведение нервных импульсов. Совершенствуются движения, слух, зрение, обоняние, чувство вкуса. Ребенок все лучше слышит, как работает мамино сердце, кишечник, речь мамы и окружающих людей, различные звуки извне. Плод пока еще имеет относительно небольшие размеры, поэтому ему просторно в матке, он продолжает переворачиваться, кувыркаться, совершает активные движения ручками и ножками.
Внешний вид плода все больше напоминает новорожденного. Его кожа перестает быть прозрачной за счет образования в ней пигмента меланина и роста подкожного жирового слоя. На головке растут волосы, но если бы вы могли на них взглянуть, вы не поняли бы, какого они цвета. Ручки и ножки удлиняются, причем, ножки в большей степени.
Кожу плода покрывает особая сыровидная смазка. Во время беременности она защищает кожные покровы от мацерации околоплодными водами, во время родов облегчает продвижение по родовым путям.
Какие патологии выявляет
Болезнь почек у беременных женщин особенно опасна, поскольку в большинстве случаев они бессимптомны. Ультразвук почек во время беременности может правильно диагностировать такие заболевания, как:
- Пиелонефрит – воспаление почек – наиболее распространённая патология у беременных, требующая срочной госпитализации;
- Мочекаменная болезнь – появление в мочевыделительных органах (почках, мочеточниках, мочевом пузыре) твёрдых камнеподобных образований;
- Киста – доброкачественное новообразование с содержанием жидкости (мочи) внутри;
- Опухолевидные образования;
- Абсцесс – гнойное воспаление, при котором разрушается паренхима, а на повреждённых участках образуются гнойные полости;
- Гломерулонерит – иммуновоспалительное заболевание, при котором поражаются мелкие сосуды почек (клубочки);
- Гидронефроз – расширение почечной лоханки в результате нарушения оттока мочи и её скопления;
- Пиогидронефроз – осложнение пиелонефрита, характеризующееся образование гнойным воспалением в тканях почки и расширением лоханочной её системы;
- Нефроптоз – опущение одной или обеих почек;
- Нарушение проходимости мочевыводящих путей;
- Аномалии развития почки – подковоподобное строение, отсутствие одной почки, неполное или полное удвоение органа и т.д.;
- Дивертикулы мочевого пузыря – выпуклость в виде мешочка на стенке органа.
Ультразвуковое исследование почек позволяет выявить лишь структурные изменения почек вследствие развития патологии. Основная диагностика проводится с помощью различных анализов мочи.
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Что можно и нельзя
Кроме широко известных и понятных всем запретов на алкоголь и никотин во время беременности, мы также не рекомендуем:
- употреблять больше 300 мг кофеина в день, то есть около 2 кружек, так как большие дозы кофеина вредят развитию плода;
- заниматься верховой ездой, теннисом, дайвингом, футболом и другими травмоопасными видами спорта;
- есть термически необработанную рыбу и морепродукты, яйца и мясо, мягкие сыры с плесенью, пить непастеризованное молоко, так как эти продукты иногда вызывают паразитарные заболевания и кишечные инфекции.
Зато вопреки стереотипам, во время беременности можно есть шоколад и цитрусовые, красить волосы, а также при отсутствии противопоказаний – летать на самолете и заниматься сексом.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Движения плода в животике мамы
Если выполнить ультразвуковое исследование на шестой неделе беременности, то уже в это время можно заметить, что эмбрион очень активен. Он уже использует матку как гимнастический зал. Но малыш настолько мал, что будущая мама не ощущает его движений. Самый ранний срок, на котором можно почувствовать «толчки» и «пинки» в животе – 14 недель. У большинства беременных женщин это начинается только на 18 неделе беременности, а у кого-то – после двадцатой.
На 20 неделе размеры тела будущего ребенка уже достаточно сильно увеличиваются, активность значительно повышается. Поэтому многие будущие мамы чувствуют, как малыш «толкается». Ощущения бывают самыми разными. Поначалу они немного непонятные, напоминают «порхание бабочек», «трепыхание маленькой рыбки». Иногда женщина по ошибке полагает, что это перемещаются газы в кишечнике. Со временем толчки ощущаются все более явственно. Но они все еще настолько слабые, что их нельзя почувствовать рукой, положив ее на живот. Это удается сделать, как правило, только после 23 недели беременности.
Иногда будущая мама может почувствовать внезапную боль в грудной клетке, которая затем так же быстро исчезает. Чаще всего это происходит из-за того, что ребенок находился в тазовом предлежании, его головка упиралась в ребра, а потом он решил совершить кувырок и занять более «правильное» для родов положение – головкой вниз.
Могут ли движения ребенка в животике быть болезненными для мамы? Да, иногда может возникать боль. Чаще всего это случается, когда плод прижимает ручку или ножку к вашим ребрам или брюшной стенке. Боль бывает острой или тупой, может возникать онемение. При этом зачастую невозможно точно сказать, из-за чего возникли болевые ощущения: из-за активности малыша или из-за серьезных осложнений, например, отслойки плаценты. Поэтому всякий раз, когда будущую маму беспокоят боли в животе, грудной клетке или области таза, лучше обратиться к врачу.
Как часто ребенок совершает движения в норме? Пока никаких жестких норм нет. Поначалу движения плода слабые и нерегулярные, они приобретают определенную регулярность лишь к началу третьего триместра. В это время врач женской консультации попросит вас считать «толчки» в животе и объяснит, как это правильно делать. Методики бывают разными. Некоторые доктора говорят женщинам, что они должны чувствовать примерно по 10 ощутимых толчков в течение дня. Другие советуют выделить час времени, в течение которого вы должны спокойно сидеть или лежать, и за это время в норме нужно насчитать 3–4 толчка.
Что делать, если ребенок стал совершать движения реже, чем обычно? Если вы уже привыкли к определенному режиму двигательной активности малыша и с определенного момента начали замечать, что толчки в животе стали реже, чем обычно, это может быть проявлением патологии со стороны плаценты. Плод получает недостаточное количество кислорода и питательных веществ. Нужно обратиться к врачу. Акушер-гинеколог может назначить УЗИ для оценки состояния плаценты и другие исследования.
Физическая активность
Ежедневные физические упражнения важны для здоровья будущей мамы и малыша, они помогают предотвратить некоторые осложнения во время беременности, подготовиться к родам. Акушеры-гинекологи рекомендуют выполнять гимнастику примерно по 30 минут (не более 45) ежедневно. Если до беременности вы вели малоподвижный образ жизни, то начинать нужно с малого, с 15 минут в день, постепенно увеличивая продолжительность. Будущей маме полезно выполнять три вида упражнений: аэробные, на растяжку и специальные упражнения Кегеля для мышц тазового дна.
При некоторых осложнениях беременности и сопутствующих заболеваниях у будущей мамы физическая активность должна быть ограничена или вообще противопоказана. Поэтому перед тем, как начинать, стоит проконсультироваться с врачом. Во втором и третьем триместре противопоказаны упражнения, во время которых нужно долго стоять, лежать на спине.
Во время беременности полезны разные виды физической активности, начиная от работы по дому и заканчивая занятиями в секции йоги (желательно записаться в специальную группу для будущих мам), бассейне. Противопоказаны виды спорта, в которых присутствует риск падения (езда на велосипеде – лучше купить домашний велотренажер), удара в живот (игры с мячом, единоборства).
Противопоказания к выполнению аэробных упражнений во время беременности:
· Тяжелые расстройства со стороны сердечно-сосудистой системы, легких.
· Истмико-цервикальная недостаточность (ИЦН) – состояние, при котором шейка матки не может адекватно удерживать плод.
· Беременность двойней в сочетании с повышенным риском преждевременных родов.
· Вагинальные кровотечения во время второго и третьего триместра.
· Предлежание плаценты – патология, при которой плацента прикрепляется к стенке матки очень низко и частично перекрывает выход из нее – внутренний зев. Это грозит сильным кровотечением, которое приводит к снижению артериального давления, анемии.
· Преэклампсия – серьезное осложнение беременности, которое сопровождается повышенным артериальным давлением.
Некоторые «тревожные звоночки» однозначно говорят о том, что пора прекратить физические упражнения и срочно обратиться к врачу: кровотечение из влагалища, одышка, головокружения, головные боли, боли в грудной клетке, сильная слабость, боли в животе, снижение активности движений плода, обильные водянистые выделения из влагалища (возможно, отхождение вод).
Что показывает УЗИ
Во время УЗИ диагност и генетик смотрят на параметры развития и особенности структур основополагающих органов плода.
С помощью ультразвука можно определять:
- работу сердечно-сосудистой системы;
- активность и рост мозга;
- возможную задержку развития;
- рост костей;
- работу легких;
- функционирование пищеварительной системы;
- наличие генетических или хромосомных болезней у плода.
На видео представлена методика 4Д УЗИ во втором триместре. На момент съёмки плод 19-недельный. Автор — Марина Киселёва.
Уточнение срока беременности
На 20 неделе с помощью УЗИ обследования высчитывается точный срок беременности. Это делается по показателям развития малыша на основании таблицы норм .
Количество эмбрионов
УЗИ позволяет узнавать точное количество плодов и даже услышать стук сердца малыша. Если женщина беременна двойней или тройней, во втором триместре УЗИ точно покажет, сколько в матке развивающихся эмбрионов.
В случаях если женщина ожидает двух и более малышей, врачи следят за тем, чтобы развитие детей было равномерным
Важно, чтобы у плодов не было существенного отличия в росте и каждый получал свою порцию кислорода и питательных веществ
Расположение плаценты
Расположение плаценты – еще один показатель дозревания плода и беременности во время этого УЗИ.
Врачи смотрят на следующие показания датчика о плаценте:
- толщина плаценты колеблется в пределах до 25 мм;
- длина от выхода из малого таза до нижнего края плаценты не более 70 мм;
- степень зрелости плаценты – 0;
- плодный пузырь должен быть не поврежденным.
Предлежание плода
Врач должен посмотреть на дисплее полное изображение расположения ребенка (предлежания плода) внутри материнской утробы. Это дает ему возможность оценить, какая наиболее крупная часть тела будущего малыша находится около выхода из матки.
Бывают два типа предлежания ребенка в матке:
- Головное предлежание считается нормой. Расположение головы ближе к выходу позволяет вести процесс родов без осложнений.
- Тазовое расположение – менее удачный вариант, однако, причин волноваться нет. В медицине научились работать с таким положением ребенка в утробе. Кроме того, на 20 неделе ребенок может переворачиваться несколько раз в течение суток, и положение тазом к выходу не носит диагностического характера.
Развитие плода
В возрасте от 18 до 20 недель у ребенка уже достаточно чётко развиты основные органы жизнедеятельности.
На УЗИ в 20 недель беременности видно развитие следующих органов малыша:
- Мозг имеет практически завершенную структуру. Нервная система уже развита, и нервные клетки уже содержаться в этой структуре.
- Позвоночник к этому моменту полностью сформирован. Видны позвонки, мышцы и сухожилия между ними.
- Появляются волосяные покровы: ресницы и брови растут на лице ребенка.
- Нос и уши почти приобрели свой конечный вид.
- Сердце совершает от 120 до 160 ударов в минуту.
УЗИ скрининг 2 триместра
Во втором триместре в нашей клинике можно пройти трехмерный или четырехмерный ультразвуковой скрининг. 3D и 4D УЗИ – относительно новые процедуры, которые по ряду параметров превосходят обычный двухмерный скрининг.
На какой неделе проводится скрининг 2 триместра?
Второй скрининг беременности нужно сделать на сроке 16-20 недель. Оба этапа – ультразвуковое исследование и анализ крови – могут быть пройдены в один день.
На 16-20 неделе беременности плод уже достаточно большой. Это позволяет разглядеть лицо малыша, увидеть, насколько пропорционально развиваются конечности, определить, правильно ли формируются внутренние органы. 4D УЗИ показывает подвижность плода и определяет пол малыша.
Вот основные характеристики, которые анализируются на УЗИ скрининге 16-20 недели:
- Бипариетальный размер головы (БПР).
- Длина бедренной и плечевых костей (ДБК и ДПК соответственно).
- Окружность головы (ОГ).
- Объем околоплодных вод (индекс анатомической жидкости, ИАЖ). Если этот параметр заметно ниже нормы, возможны проблемы с состоянием костей и развитием нервной системы.
- Место прикрепление пуповины. Отклонения от нормы по этому параметру говорят о рисках гипоксии плода, нарушений в функционировании сердечно-сосудистой системы, других нарушений. Но по-настоящему тревожным сигналом это становится только при наличии отклонений в других анализах.
- Длина шейки матки у мамы. Слишком короткая шейка матки на сроке 16-20 недель повышает риск выкидыша.
При УЗИ-диагностике принимается во внимание то, как визуализируется плод. Плохая визуализация может говорить об отеке и гипертонусе матки
Но с другой стороны, к ней иногда приводят лишний вес женщины и особенности положения малыша в животе мамы.
Будущим мамам не стоит заниматься самостоятельная расшифровкой УЗИ-скрининга 2 триместра. Это задача профессионалов, никакие таблицы с нормами из интернета не помогут адекватно интерпретировать результаты. Кроме того, выводы делаются на основе всего комплекса показателей. И еще один важный момент — результаты не дают однозначного ответа о заболевании или аномалии у малыша, они говорят лишь о наличии рисков. Сделать окончательные выводы позволяют дополнительные исследования. При этом они необязательно должны быть инвазивными. В нашем центре доступен неинвазивный генетический тест Prenetix.
Другие возможные патологии мочевыделительной системы плода
Выделяют ряд других заболеваний почек, которые могут быть обнаружены у ребёнка:
- Пузырно-мочеточниковый рефлюкс – восходящий ток мочи из мочевого пузыря в мочеточник. В будущем такому ребёнку необходимо наблюдаться у уролога, в некоторых случаях требуется хирургическое вмешательство;
- Расширенный мочеточник – нарушает мочевыделительную функцию. Возможен как благоприятный прогноз, так и необходимость хирургической коррекции сразу после рождения;
- Удвоение почек – аномалия развития органа, встречается в 10% случаев среди остальных патологий. Может поражать как одну почку, так и обе сразу. Выглядит как гидронефроз, имеющийся лишь в верхних отделах органа;
- Поликистоз почек – замещение паренхимы почки множеством кист различных размеров. При поражении значительной площади почек представляет собой серьёзную опасность;
- Мультикистозная дисплазия – опасное заболевание, встречающееся в 1,5% случаев. Оно возникает из-за прекращения тока мочи на уровне почечных лоханок. Такой орган не функционирует. При двустороннем поражении рекомендуется прерывание беременности, поскольку у ребёнка практически нет шансов выжить.