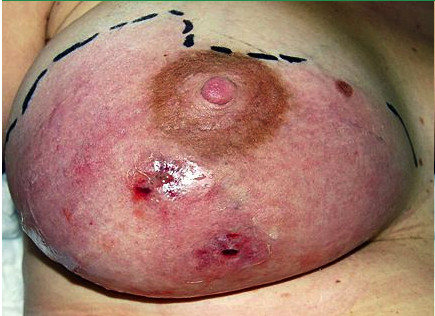
Расцеживание при лактостазе с физиотерапией
Содержание:
- Введение
- Позы для кормления при лактостазе
- Разновидности лимфостаза
- Лечение лактостаза
- Что нужно делать для профилактики лактостаза и мастита?
- Симптомы мастита
- Специальные упражнения при лактостазе
- Что нельзя делать после маммопластики
- Лечение мастопатии календулой
- Рекомендации
- Что провоцирует / Причины Лактационного мастита в послеродовый период:
- Популярные вопросы
- Лечение мастопатии боровой маткой
- Помощь при развитии застоя молока в молочной железе
- Лимфостаз при мастэктомии
- Общие принципы
- Лечение лактостаза в домашних условиях
- Лечение мастопатии золотым усом
- Хирургическое лечение
- Осмотр и пальпация молочных желез
Введение
Желчный пузырь является одним из «особенных» органов, способных в прямом смысле готовить сюрпризы. Такие сюрпризы представляют собой неожиданный приступ сильных болей в животе справа где-то под ребрами, который мы называем «желчная колика».
Желчный пузырь служит чем-то вроде резервуара, собирающего и хранящего желчь до нужного момента, а затем выбрасывает ее для нужд пищеварения. Если желчь начинает плохо «храниться» или «застаиваться», то изменяется ее состав. Дальше все зависит от того, насколько далеко зашел процесс…
Но начинается все с нарушения нормальных сокращений желчного пузыря — он сокращается либо слишком быстро и сильно, либо слишком слабо и медленно. Оба этих нарушения приводят к неправильному желчевыделению и изменению состава желчи, а в долгосрочной перспективе — к образованию камней.
Чаще всего к этому приводят погрешности в питании, когда мы переедаем или едим много жирной, жареной, копченой пищи. У некоторых людей дополнительный вклад в развитие болезней желчного пузыря вносит высокий уровень холестерина, нарушение гормонального фона, прием некоторых лекарств, наследственная предрасположенность. Стрессы, эмоциональное и нервное напряжение также ведет к нарушению функций желчного пузыря. Именно поэтому последней стадией, желчнокаменной болезнью, чаще страдают женщины после критического возраста. Хотя в последние годы болезни желчного пузыря сильно «помолодели» и очень часто выявляются даже у детей!
Ощущения, расположенные вверху живота (в области желудка) или под ребрами справа чаще всего связаны с заболеванием желудка или желчного пузыря, а в редких случаях даже кишечника. Отличить их друг от друга самостоятельно очень сложно. При осмотре живота врач с легкостью определяет, что именно привело к появлению симптомов. Подсказать может связь с приемом пищи: при появлении симптомов после еды вероятнее всего проблема связана с желчным пузырем или желудком. Если симптомы с приемом пищи четкой связи не имеют, есть основания предполагать проблему с кишечником.
Позы для кормления при лактостазе
Лактостаз может случиться в любом участке молочной железы. В зависимости от этого, положение ребенка при кормлении будет различным. Все позы запоминать не нужно, нужно запомнить одно правило: подбородок ребенка разворачивается в сторону уплотнения.
Так, поза «из-под руки» отлично подойдет матерям, у которых уплотнение располагается под мышкой. При лактостазе в нижней доле железы удобна поза «лежа на боку» и кормление нижней грудью, или же поза «сидя лицом к маме» для подросших деток. Если лактостаз располагается ближе к грудине, то кормить нужно этой грудью лежа на боку, но наперевес (то есть, чтобы больная грудь была верхней). Уплотнение в верхней части железы отлично рассасывается, если мама и малыш устроятся валетом лежа на боку. Можно для такой ситуации использовать и другую позу, склонившись над ребенком в перевернутом положении по отношении к нему.
Разновидности лимфостаза
В зависимости от причины развития лимфодемы различают:
- первичную, или врожденную форму;
- вторичную, или приобретенную форму заболевания.
Врожденная патология развивается на фоне нарушений формирования лимфатической системы во время внутриутробного развития. В редких случаях на нарушение лимфотока может влиять наследственный фактор. Случаи первичного лимфостаза составляют около 6% от общего числа пациентов с данным заболеванием.
Приобретенная форма лимфодемы возникает под воздействием неблагоприятных внешних факторов. Первые симптомы часто дают о себе знать в детском и подростковом возрасте, позже усиливаются в период беременности и лактации, что обусловлено гормональной перестройкой организма при половом созревании и вынашивании плода. Возможно резкое прогрессирование лимфостаза после беременности или получения тяжелой травмы.
Лечение лактостаза
При лактостазе необходимо обеспечить максимально возможное опорожнение молочной железы. Расширению протоков способствует умеренное согревание, массаж груди. Для снижения вероятности рефлекторного стаза рекомендован качественный отдых, исключение стрессов, ограничение ношения сжимающего грудь белья. Спать рекомендуется не на спине и животе, а на боку.
Кормление надо стараться осуществлять как можно чаще (но не чаще 1 раза в два часа). При начале кормления сразу необходимо приложить ребенка к «больной» груди. Дело в том, что для высасывания молока из застойной области ребенку приходится прикладывать максимум сосательных усилий, а когда он уже поел, то может лениться и отказываться сосать. Однако здоровая грудь так же требует тщательного опорожнения. Кормление необходимо осуществлять в удобном и комфортном для младенца положении, обеспечивая ребенку максимальный контакт с соском и облегчая сосание. Если ребенок сосет грудь недостаточно часто и интенсивно, необходимо производить сцеживание излишков молока.
Усилению оттока способствует массирование груди поглаживающими движениями в направлении соска.
Массаж молочной железы, сцеживание и кормление необходимо осуществлять, преодолевая болезненность до тех пор, пока симптоматика лактостаза не стихнет. Настойчивость усилий способствует качественному опорожнению желез и продолжительной полноценной лактации.
Иногда при раскрытии спазмированного протока во время кормления может отмечаться некоторое пощипывание и жжение в груди.Сцеживаемое молоко может содержать включения («молочные зерна»), нитевидные волокна, бить избыточно жирным на вид. Это нормальная, здоровая консистенция грудного молока, обеспечивающая младенцу полноценное питание. В промежутках между кормлениями и сцеживаниями болезненность можно облегчать, применяя местные холодные компрессы.
Перед сцеживанием или кормлением железу необходимо держать в тепле. При необходимости грудь можно согреть смоченным в теплой воде полотенцем, принять теплый душ. Использование горячей воды и согревающих компрессов опасно возможным присоединением инфекции, поэтому резкое избыточное согревание не рекомендуется.
После прогревания грудь массируют круговыми движениями от ее основания к соску. При массировании долька, где локализуется лактостаз, довольно хорошо определяется на ощупь, отличаясь от окружающей ткани повышенной плотностью. Уплотнение необходимо массировать с особой тщательностью. Именно уплотненная болезненная область нуждается в сцеживании в первую очередь. После сцеживания можно приложить к груди ребенка и дать ему отсосать остатки молока.
Продолжительный лактостаз (более суток) и после расцеживания может сохранять на 1-2 дня болезненность в области имевшего места застоя. Если и после боль не утихает, а усиливается, возникает лихорадка, гиперемия, можно предполагать развившийся мастит (воспаление молочной железы). Необходимо прекратить прогревания железы (тепло способствует прогрессированию инфекции) и срочно обратиться к врачу.
При лактостазе любые согревающие компрессы вредны, а спиртовые компрессы помимо вероятности стимулирования бактериальной флоры вмешиваются в гормональную регуляцию лактации, что только способствует развитию лактостаза.
Избыточно активный массаж также может вести к негативным последствиям: механическим повреждениям долек и протоков, появлению новых очагов застоя и повышению температуры тела (при интенсивном обратном всасывании молока и инфильтрации окружающих тканей в поврежденных дольках).
Лечение лактостаза народными средствами без обращения к врачу категорически не рекомендуется, особенно матерям, осуществляющим лактацию впервые. Неправильное осуществление лечебных мероприятий способствует развитию осложнений лактостаза и снижению качества молока вплоть до полного прекращения лактации. Самостоятельной сцеживание зачастую весьма болезненно и может быть неэффективно. Маммолог может помочь при расцеживании и разработке протоков. Хороший специалист может сделать сцеживание вовсе безболезненно.
Аппаратное сцеживание молокоотсосом по своей эффективности не уступает ручному, но при лактостазе перед использованием молокоотсоса необходимо тщательно размассировать больной участок. Одной из эффективных методик рассасывания застоя молока является ультразвуковой массаж молочной железы. Способствует сокращению млечных протоков окситоцин. Его назначают в инъекциях и вводят внутримышечно за 20-30 минут до кормления.
Что нужно делать для профилактики лактостаза и мастита?
Предупредить болезнь всегда легче. Что нужно делать для того, чтобы свести риск лактостаза и мастита к минимуму?
Совместное пребывание в родильном доме, кормление малыша по его желанию.
При невозможности прикладывания ребенка к груди (например, при тяжелом состоянии ребенка) начать регулярно сцеживаться, приурочив сцеживания к кормлению ребенка. Нужно обсудить все вопросы с медицинским персоналом.
Научиться сцеживаться правильно.
При сильных приливах молока сцеживаться по чуть-чуть, лишь до облегчения состояния. Затем дать рассосать грудь малышу.
Подобрать удобный мягкий бюстгальтер. Лучше купить его после установления лактации, чтобы не ошибиться с размером. Ношение бюстгальтера не является правилом, дома или ночью можно обойтись майками.
Оберегать молочные железы от травмирования (удары, сдавливание неудобной одеждой), т. к. при этом нарушается проходимость молочных протоков.
Стараться кормить ребенка в разных позах в течение дня (сидя, лежа)
Это способствует хорошему опорожнению разных долек молочной железы.
При большом размере груди важно научиться правильно ее поддерживать, не сдавливая железу и не пережимая протоки. Правильнее всего сделать букву «U» большим и указательным пальцами и расположить их под грудью.
Находиться рядом во время ночного сна (не обязательно спать в одной постели, важно спать в одной комнате)
Так мама скорее услышит забеспокоившегося малыша и вовремя приложит его к груди.
Научиться расслабляться вовремя кормления, думать о хорошем, не нервничать по пустякам. Это действительно важно для хорошего выделения окситоцина, который способствует оттоку молока.
Симптомы мастита
Проявления и симптомы мастита в начале заболевания одинаковы при всех видах. Это:
- лихорадка, которая появляется внезапно и быстро достигает высоких цифр – до 39 С и выше;
- признаки интоксикации – озноб, жар, , отсутствие аппетита;
- резкая боль в молочной железе, которая усиливается при ощупывании или попытке кормления (в молоке при этом может обнаруживаться гной или кровь);
- молочная железа становится плотной, отечной, горячей на ощупь, меняется цвет кожи (покраснение);
- по мере нарастания воспаления увеличиваются регионарные лимфатические узлы.
В своем развитии острый мастит может пройти несколько стадий:
- серозную;
- инфильтративную;
- гнойную, которая подразделяется на абсцесс (ограниченный гнойник) и флегмону (разлитое нагноение);
- гангренозную, когда ткани железы после гнойного расплавления полностью отмирают.
В свою очередь хронический мастит чаще ограничивается инфильтративной стадией.
При хроническом течении мастита вокруг воспалительного очага формируется капсула из фиброзной ткани, отграничивающая зону воспаления от здоровых тканей. В этом случае лихорадка и другие проявления интоксикации могут быть слабыми, а осумкованный очаг воспаления прощупывается как плотное, спаянное с кожей и малоподвижное образование.
Чем раньше женщина обращается к врачу, тем вероятнее возможность остановить воспаление на начальной стадии.
Специальные упражнения при лактостазе
Кроме массажа при лактостазе эффективна техника, которая включает в себя комплекс упражнений, направленных на нормализацию оттока и притока жидкостей к молочной железе.
- Руки поднимают вверх и сгибают их в локтях. Предплечьями опираются на косяк либо другую вертикальную опору. При упражнении работает грудная клетка, она выполняет упругие пружинящие движения к опоре и обратно.
- Если в груди образовалось уплотнение, то его легко зажимают пальцами противоположной руки и нежно оттягивают вниз. Поднимают свободную руку, сгибают в локте и производят пружинистые отжимания от вертикальной опоры. Если уплотнение выскальзывает из руки, его вновь мягко захватывают.
Основная нагрузка от упражнений приходится на грудную мышцу. Ощущения от техники должны быть комфортными, а результат – устранение лактостаза и рассасывание уплотненных участков.
Читать также:
Противозачаточные таблетки и контрацепция при грудном вскармливании
Что нельзя делать после маммопластики
После выполнения операции есть ряд ограничений, которые постепенно ослабляются по мере восстановления тканей и заживления послеоперационных шрамов, рубцов.
Первые 3 часа после операции нельзя пить жидкости (может возникать рвота), первые 5-6 часов – принимать пищу.
На протяжении 4-5 дней нельзя принимать душ всего тела (можно обмывать нижнюю часть, протирать влажным полотенцем руки и шею, лицо).
В первую неделю нельзя лежать, спать ночью на животе, приподнимать руки выше уровня плеч, поднимать более 1 кг веса, делать резкие движения руками и наклоняться вперед и вниз.
До конца 2 недели после операции нельзя водить машину, заниматься сексом. До конца первого года реабилитации после маммопластики нежелательна беременность – стоит позаботиться о контрацепции.
На протяжении месяца после операции запрещены физические нагрузки, спорт и тренировки. Упражнения с отжиманиями, растяжка грудных мышц проводятся не ранее 24-25 недель после операции.
В течение всего реабилитационного периода стоит избегать резких колебаний веса, серьезных стрессов и нервного перенапряжения, волнений.
В первые три месяца стоит отказаться от приема алкоголя и курения, ограничивать острые блюда, соленые, со специями, жирную и жареную пищу
Важно контролировать прием жидкости, чтобы избежать отеков
В течение как минимум 6 месяцев стоит отказаться от посещения сауны и бани, соляриев, длительного пребывания на солнце, приема горячих ванн.
Лечение мастопатии календулой
Лечение мастопатии календулой состоит из нескольких вариантов применения целебного растения. Самым простым способом является заваривания чая с календулой. Его можно заваривать самостоятельно или в сочетании с ромашкой и мелиссой. Необходимо взять по 5 г каждой травы и залить кипятком. Через четверть часа лекарственный чай будет готов.
Цветки календулы применяются как для лечения мастопатии, так и других онкологических образований доброкачественной природы. Цветки имеют в своем составе витамины, флавоноиды и каротин, благодаря которым календула считается эффективным лекарственным растением.
Лечение мастопатии календулой осуществляется с помощью настойки на основе данной травы. Для приготовления необходимо 30 г календулы залить литром кипятка в кастрюле, накрыть крышкой и на медленном огне довести до кипения и подождать 10 минут. Затем перелив в термос, нужно оставить отвар настаиваться на протяжении 12-ти часов. Прием календулы заключается в 5-ти кратном питье по 100 мл настойки курсом в несколько месяцев.
Не смотря на то, что основными «препаратами» народного лечения мастопатии считаются травы и натуральные овощи, все равно перед их использованием необходимо обратиться к врачу.
Рекомендации
При заболеваниях желчного пузыря рекомендуется стол № 5. Он используется также при лечении болезней печени и поджелудочной железы. Питание при болезнях желудка или кишечника отличается от питания, необходимого при болезнях желчного пузыря. Основные ограничения касаются жирной, жареной, острой и копченой пищи, а также алкоголя. Мы разработали специальное приложение для телефона «Стол № 5», в котором подробно освещены вопросы питания.
Холодом и голодом лечат острейший период острого панкреатита, который иногда возникает из-за желчнокаменной болезни. Поэтому и существует такой стереотип. Также голод иногда используют при желчной колике. При обострении холецистита (не остром холецистите!) стандартом лечения являются лекарства, восстанавливающие сокращения желчного пузыря и препараты урсодеоксихолевой кислоты (урсосан). В начальном периоде обострения используются спазмолитики (мебеверин, дротаверин, гимекромон). Далее возможно использование прокинетиков (итомед), но они не применяются при желчнокаменной болезни, только на ранних стадиях. Эти препараты нормализуют желчевыделение. Использовать желчегонные без результатов УЗИ категорически запрещено!
Что провоцирует / Причины Лактационного мастита в послеродовый период:
К факторам риска лактационного мастита относят:
- недостаточное соблюдение личной гигиены;
- низкий социально-экономический уровень пациентки;
- наличие сопутствующей экстрагенитальной патологии (пиодермия кожных покровов, нарушение жирового обмена, сахарный диабет);
- сниженная иммунореактивность организма;
- осложненные роды;
- осложненное течение послеродового периода (раневая инфекция, замедленная инволюция матки, тромбофлебиты);
- недостаточность млечных протоков в молочной железе;
- аномалии развития сосков;
- трещины сосков;
- неправильное сцеживание молока.
Возбудителем мастита чаще всего является S. aureus в монокультуре, который характеризуется высокой вирулентностью и устойчивостью ко многим антибактериальным препаратам. Значительно реже возбудителями заболевания могут быть также S. pyogenes, S. agalaciae, Haemophilus influenzae, Haemophilus parainfluenzae, E. coli, протей, грибы в виде смешанной инфекции.
Источником инфекции являются носители возбудителей инфекционных заболеваний и больные со стертыми формами патологии гнойно-воспалительного характера из числа окружающих, так как возбудители заболевания распространяются через предметы ухода, белье и т. д. Важная роль в возникновении мастита принадлежит госпитальной инфекции.
Особенности строения молочной железы (дольчатость, обилие жировой клетчатки, большое количество альвеол, синусов и цистерн, широкая сеть млечных протоков и лимфатических сосудов) обусловливают слабое отграничение воспалительного процесса с тенденцией к распространению на соседние участки.
Входными воротами для инфекции чаще всего служат трещины сосков. Распространение возбудителей инфекции происходит интраканаликулярно при кормлении грудью и сцеживании молока, а также гематогенным и лимфогенным путями из эндогенных очагов воспаления.
В подавляющем большинстве случаев маститу предшествует лактостаз, который является основным триггерным механизмом в развитии воспалительного процесса в молочной железе.
При наличии инфекционных агентов молоко в расширенных млечных протоках сворачивается, наблюдается отек стенок протоков, что еще больше способствует застою молока. При этом микроорганизмы, попадая в ткань молочной железы, и обусловливают развитие мастита.
В фазе серозного воспаления ткань железы пропитана серозной жидкостью, отмечается скопление лейкоцитов вокруг сосудов. При прогрессировании воспалительного процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы молочной железы с мелкими очагами гнойного расплавления, которые сливаются, образуя абсцессы. Наиболее частая локализация абсцессов — интрамаммарная и субареолярная.
При гнойном мастите возможно вовлечение в процесс сосудов, образование в них тромбов, в результате чего наблюдается некроз отдельных участков железы, развивается гангренозная форма мастита.
После опорожнения гнойника начинается процесс пролиферации, образуется грануляционная ткань, затем рубец.
Особенностями гнойных процессов железистых органов является плохая способность к отграничению воспалительного процесса, его стремительное распространение с вовлечением в патологический очаг большого количества железистой ткани.
По характеру течения различают острый и хронический лактационный мастит.
В зависимости от особенностей воспалительного процесса мастит может быть серозным (начинающийся), инфильтративным и гнойным. Последний в свою очередь может быть в виде:
- инфильтративно-гнойной, диффузной или узловой формы;
- абсцедирующей формы — фурункулез ареолы;
- абсцесс ареолы;
- абсцесс в толще молочной железы;
- ретромаммарный абсцесс;
- флегмонозной формы (гнойно-некротический);
- гангренозной формы.
В зависимости от локализации очага воспаления мастит может быть подкожным, субареолярным, интрамаммарным, ретромаммарным и тотальным, когда поражаются все отделы молочной железы.
Популярные вопросы
Пару недель назад начала болеть грудь, до этого были сбои в менструальном цикле. Сходила к гинекологу, она сделала УЗИ молочных желез и никаких образований не увидела, сказала сдать кровь на пролактин. Выяснилось, что у меня уровень пролактина почти в три раза выше, и из-за этого галакторея. Прописала мазь Прожестожель мазать на молочные железы и принимать достинекс и цефанорм. Первые дни после мази боль в груди прекратилась. Через неделю грудь снова начала болеть. Продолжаю мазать прожестожелем. Стоит ли идти снова к гинекологу или все же продолжить лечение прожестожелем и достинексом как прописал гинеколог 3 месяца?
Для уточнения генеза гиперпролактинемии необходимо выполнить МРТ гипофиза для исключения пролактиномы, при необходимости — консультацию нейрохирурга, офтальмолога.Лечение следует продолжить. Можно дополнительно подключить Гинокомфорт Масло примулы вечерней по 2 капсулы 2 раза в день, что окажет дополнительный эффект для стабилизации гормонального флона и снимет напряжение в молочных железах.
На данный момент кормлю грудью (почти 1,4) начались выделения, зуд, дискомфорт. Если я сейчас сделаю самостоятельно тест на уровень PH во влагалище, он покажет верные результаты или же гормональный фон будет искажать результаты теста?По тест-полоскам определится Ваше значение кислотности в половых путях, что поможет верно выбрать тактику лечения.
Лечение мастопатии боровой маткой
Эффективность боровой матки основана на имеющемся в ее составе гидрохиноне, который является мощным антиоксидантом. С его помощью проводится активное очищение организма от токсических веществ. Кроме того, обладая антисептическим и противовоспалительным действием, боровая матка уменьшает отечность железистых тканей и болевой синдром.
Дополнительными полезными веществами является витамин С и флавоноиды. Основное лечение мастопатии боровой маткой обусловлено фитогомонами, которые тормозят выработку эстрогенов. Вследствие этого наблюдается нормализация качественного состава гормонов в крови, тем самым уменьшая свое влияние на железистые ткани.
Не рекомендуется принимать боровую матку при беременности, в период кормления грудью, при непроходимости маточных труб и патологии свертывающей системы крови
Также с осторожностью следует относиться к комбинациям препаратов, влияющих на уровень гормонов, так как боровая матка может как усиливать их эффект, так и снижать
Лечение мастопатии боровой маткой имеет некоторые побочные явления, которые могут наступать в результате не соблюдения дозировки и кратности приема. Так, среди них стоит отметить нагрубание и болезненность желез в начале лечебного курса. При передозировке возможно появление головных болей, тошноты и болевого синдрома в области желудка.
Данное средство имеет несколько способов приема. Для приготовления настойки понадобится 100 г травы и литр 40% спиртового раствора. Настаивать следует на протяжении 20-ти дней в затемненном месте. Дозировка соответствует 30-ти каплям, принимаемые три раза в сутки за полчаса до еды. Во время менструации нужно прекратить на время лечение боровой маткой.
Для приготовления отвара необходимо 15 г травы залить теплой водой и оставить на водяной бане на 15 минут. После этого нужно настаивать до 4-х часов. Как только отвар будет готов, его следует принимать по 15 мл 4-5 раз в день. При покупке травы в аптеке, на упаковке должна быть написана инструкция по приготовлению с указанием точной дозировки.
Кроме того в аптеке можно приобрести пакетики для чая на основе боровой матки и ее вытяжку в форме капель. Не стоит забывать о травяных сборах с использованием боровой матки, красной щетки и грушанки круглолистой, которые в совокупности обеспечивают высокий результат.
Помощь при развитии застоя молока в молочной железе
Независимо от того, лактостаз развился у матери или же начинается мастит, план действий примерно следующий:
- Успокоиться и взять себя в руки. Контролировать температуру тела.
- Устранить неприятные ощущения в железе, правильно организовав кормление (частое прикладывание, эффективная для опорожнения поза, хороший захват груди ребенком при кормлении).
- Продолжать кормить ребенка обеими молочными железами.
- Постараться выяснить причину случившегося.
- При наличии гнойных выделений из сосков обратиться к врачу незамедлительно.
В том случае, когда самостоятельно лактостаз не разрешился в течение суток, потребуется помощь специалистов (гинеколог, акушерка, маммолог, хирург, консультант по грудному скармливанию). Они осмотрят молочную железу, дадут советы по устранению уплотнения в железе. Это может быть легкий массаж, сцеживания, компрессы на пораженную область, некоторые лекарственные препараты и народные методы лечения. Самолечение может повредить и привести к осложнениям.
Лимфостаз при мастэктомии
Хирургическое лечение рака молочной железы, как правило, предполагает удаление не только самой опухоли, части молочной железы или всей груди полностью, но также иссечение регионарных лимфоузлов.
Такое хирургическое вмешательство называется лимфодиссекцией. Его цель — снижение риска рецидива заболевания. Раковые клетки легко проникают в лимфатические узлы, и если их оставить, злокачественная опухоль возникнет снова.
Иссечение подмышечных лимфоузлов нарушает ток лимфы, из-за этого развивается отек руки.
- На нулевой стадии отек самопроизвольно возникает и исчезает, толщина рук остается одинаковой.
- На первой стадии отек распространяется от кисти до плеча, пораженная рука увеличивается в размерах (на 4 см в окружности).
- Вторая стадия означает увеличение пораженной руки на 6 см в обхвате (окружности). Появляются кожные симптомы — натяжение, сухость, огрубение, изменение цвета.
- На третьей стадии пораженная лимфостазом рука значительно утолщается (более чем на 6 см в окружности), кожа утолщается и грубеет, на ней появляются трофические язвы, трещины, подкожная жировая клетчатка становится плотной.
Общие принципы
Приступая к физиотерапевтическому лечению, не следует забывать о некоторых правилах. Основное правило: физиотерапия сама по себе не может заменить других методик по расцеживанию. Поэтому ее проводят в комплексе с массажем, правильным кормлением, гигиеническими процедурами.
При этом важна техника и кратность физиотерапевтических сеансов. Слишком частые и интенсивные воздействия не приведут к желаемому результату, а лишь усугубят имеющийся застой молока. Поэтому курс физиотерапевтического лечения предусматривает не более 3-5 сеансов. При этом в один день нельзя проводить сразу все процедуры.
Также нельзя допускать, чтобы датчик аппарата контактировал с соском или ареолой. После процедуры улучшается дренажная функция желез, и молоко нужно сразу же сцедить. Но кормить этим молоком ребенка не рекомендуется. Поэтому женщина должна покормить его непосредственно перед физиотерапевтическим сеансом.
Не следует забывать и о противопоказаниях к физиотерапии при лактостазе:
- начавшийся мастит;
- фиброзно-кистозная болезнь;
- опухоли молочных желез;
- злокачественные опухоли любой локализации;
- лихорадочные состояния;
- обострения имеющихся соматических (неинфекционных) заболеваний;
- тяжелые нервно-психические расстройства.
В последнее время появилось много портативных аппаратов. Эти аппараты пригодны для физиотерапии на дому. Правда, в случае лактостаза это недопустимо. И дело не в самих аппаратах – многие из них являются надежными и качественными. Проблема в другом. Только врач-физиотерапевт может определить, какие виды физиотерапевтического лечения пригодны именно для данной пациентки. И только специалист может выявить противопоказания.
Лечение лактостаза в домашних условиях

Лактостаз груди у кормящей матери и его лечение в домашних условиях — важная задача, справиться с которой помогут грамотные специалисты и рекомендации:
1. Стимуляция оттока молока: прикладывание ребенка к груди не реже 1 раза в 2 часа, или же такое же частое сцеживание. Понемногу избыток молочка будет механически устраняться, уменьшая давление в молочной железе и облегчая состояние женщины. Сцеживаться можно вручную, а можно приобрести для этой цели помощника- молокоотсос.
Виды приборов:
Помповый/молокоотсос с грушей — самые простые и доступные с финансовой точки аппараты. Однако, частое применение довольно быстро может приводить к образованию трещин, поэтому такие молокоотсосы скорее для разового, чем для регулярного использования. К тому же за счет постоянного механического сдавливания помпы рука довольно быстро устает, не сцедив всего положенного объема молочка.
Поршневой молокоотсос — прибор следующего поколения. Он сцеживает молоко и массирует грудь, профилактируя тем самым лактостазы и другие неприятности
Он не издает шума (что очень важно, если мама сцеживается по ночам или неподалеку от спящего малыша) и очень продуктивен за 10 минут позволяет собрать не менее 200 мл молока. Электрический прибор позволяет в первую очередь экономить время
Он сцеживает одновременно обе груди без малейших физических усилий со стороны женщины. Насадки имеют анатомическую форму, молокоотсос имитирует сосание ребенка и профилактирует образование трещин сосков и застоя молочка.
2. Прием теплого душа или даже ванны, особенно перед кормлением. Можно совмещать с аккуратным массажем молочной железы круговыми движениями. Или можно захватить грудь ладонями, одной снизу, другой сверху, и нежными аккуратными движениями промассировать уплотнение по направлению к соску.
3. Обязательна своевременная консультация с грамотным доктором или специалистом по лактации (чтобы исключить мастит, как причину повышения температуры, боли и уплотнения в молочной железе), который оценит состояние груди и даст рекомендации по правильной технике кормления, если необходимо лечению, в том числе подберет специальные мази, разрешенные во время грудного вскармливания.
4. Проверенный временем рецепт народной медицины, согласно которому при лактастазе помогают компрессы из слегка отбитых капустных листьев.
Лечение мастопатии золотым усом
Золотой ус известен в народной медицине как мощное целебное растение, сок которого содержит огромное количество флавоноидов (кепферол и кверцетин) и фитостероидов, а именно активных пигментов и дубильных веществ. Кверцетин имеет активность витамина Р, обладает противоопухолевым, диуретическим действием и способен расслаблять мускулатуру. Также вещество тонизирует организм в целом и укрепляет стенки кровеносных сосудов. Лечение мастопатии золотым усом основано на его способности нормализовать гормональный фон, действуя на эстрогены через фитогормоны.
Кроме того нельзя не упомянуть о наличии витаминов группы В, С и РР. Как само растение, так и сок способны уменьшать атеросклеротические скопления внутри сосуда и оказывать противоопухолевое действие, влияя на доброкачественные и злокачественные процессы.
Лечение мастопатии золотым усом проходит благодаря следующему средству. Для приготовления необходимо около 14-ти междоузлей золотого уса измельчить любым способом и добавить к нему 0,5 л водки. Настаивать нужно на протяжении 15-ти дней в затемненном месте. Кроме того следует регулярно перемешивать, а по истечении времени – профильтровать и перелить в бутылку из стекла. Плотно закрыв, настойка может длительно храниться в холодильнике.
Принимать стоит по 15 мл до приема пищи за 30 минут один раз в сутки длительностью до полугода. Через каждые три недели необходимо отдыхать неделю.
Хирургическое лечение
Оперативное лечение лактостаза может быть использовано только при развитии осложнений. Если речь идет об инфицировании и развитии гнойного мастита и абсцесса, то тогда необходимо использовать хирургическое лечение. Также лактостаз при медленном и затянувшемся лечении может привести к образованию галактоцеле. Это киста, образованная расширенным молочным протоком внутри которого выстелен эпителий и содержится молоко. Такие кисты в значительной мере нарушают процесс дальнейшего кормления и могут нагнаиваться, что также может требовать оперативного лечения. При нормальном течении лактостаза без осложнений, оперативное лечение такой патологии не требуется.
Лечение лактостаза должно проводиться в обязательном порядке, поскольку этот процесс сопровождается многими неприятными и болезненными ощущениями для мамы, а также нарушением нормального питания ребенка. Средств для лечения существует очень много, как медикаментозных – мазей, компрессов, таблеток, так и народных. Выбор способа лечения полагается на саму женщину, но не следует забывать об общих правилах кормления и ухода за грудью.
Осмотр и пальпация молочных желез
Профилактический осмотр молочных желез должен проводиться ежемесячно в одинаковый день цикла, ведь в грудной железе, как и во всей репродуктивной системе, каждый месяц происходят циклические структурные изменения.
Лучше всего проводить самообследование на 5-10 день цикла – именно в этом периоде грудь наиболее расслаблена и хорошо прощупывается. Если обследование проводится у женщины климактерического возраста, то это рекомендуется делать одного и того же числа каждого месяца.
Самоосмотр проводят в помещении с достаточным освещением – чаще всего это делают в душевой или ванной комнате. Желательно наличие большого зеркала напротив. Осмотр обычно не занимает большое количество времени и со временем превращается в привычную стандартную процедуру.
[], [], [], [], [], []