Остеомиелит челюсти
Содержание:
Хронический остеомиелит челюсти
Хроническая форма этого заболевания неприятна не только проявляемой симптоматикой, но и тем, что болезнь может протекать с переменным успехом (то угасая, но снова обостряясь) на протяжении нескольких месяцев. Идет периодическое появление новых свищей и отторжение некротических участков костной ткани. Хроническая форма предполагает периодическое наблюдение у специалиста.
[], [], [], [], []
Хронический остеомиелит нижней челюсти
Хроническую форму болезни чаще констатируют к концу 4 недели, когда формируется секвестр, появляются свищи. Самочувствие больного стабильно удовлетворительное. Нормализуются температурные показатели и уровень белка в крови.
Основной причиной перехода от острой формы к хронической врачи считают несвоевременное купирование острой стадии болезни (удаления зуба…).
[], [], []
Хронический одонтогенный остеомиелит челюстей
Чаще всего хроническому одонтогенному остеомиелиту челюстей подвержены дети 3÷12 лет (период прорезания и замены зубов), а так же взрослые люди, рот которых, в большинстве своем, не санирован.
Профилактика
К профилактическим мерам относятся стандартные моменты, которые озвучиваются в качестве профилактики и для других болезней, нежелательных состояний:
Всесторонняя поддержка иммунитета
Прием витаминов, полноценное питание, отказ от вредных привычек, умеренная физическая нагрузка, снижение уровня стресса — все это имеет важное значение. Своевременное лечение всех воспалений и очагов инфекции в организме — независимо от их локализации и происхождения
Грамотное лечение любых травм (без самолечения и народных методов, а также ожидания, что все пройдет самостоятельно).
Из специфических методов профилактики остеомиелита челюсти можно выделить лечение зубов с кариесом, а также регулярное посещение стоматолога — минимум раз в полгода.
Профилактика остеомиелита челюсти
Если внимательно следить за своим здоровьем и соблюдать ряд правил, то можно существенно снизить риск развития остеомиелита челюсти. Очень сложно предупредить гематогенный остеомиелит, а вот все другие формы этого заболевания вполне поддаются профилактике. Достаточно соблюдать ряд несложных правил:
Придерживайтесь простых правил личной гигиены – чистите зубы по утрам и вечерам и мойте руки перед едой; При любом, даже самом слабом дискомфорте в полости рта нужно посетить стоматолога
Очень важно лечить кариес своевременно, чтобы избежать более тяжелых осложнений. Также не стоит тянуть с протезированием; Никогда не запускайте инфекционные заболевания верхних дыхательных путей; Старайтесь быть осторожным и не допускать травмирования челюсти и лица
Огнестрельный остеомиелит
Данный вид остеомиелита образуется в случае обширных поражений мягких тканей и костей. На возникновение болезни влияют стрессы, пониженный иммунитет с неспособностью сопротивления организма и неподобающая обработка ран.
Общая симптоматика огнестрельного остеомиелита очень похожа на первые проявления посттравматического остеомиелита. Что касается местной симптоматики, то она чаще всего выражена слабо. Отечность конечностей обычно умеренна, сильное выделение гноя не наблюдается.
Первым признаком остеомиелита будет измененность раневой поверхности. Такая поверхность становится тусклой, на ней появляются налеты. В дальнейшем воспаление может распространяться абсолютно на все костные слои.
Обычно огнестрельный остеомиелит заканчивается сращением кости. Что касается гнойного очага, то он перемещается в костную мозоль.
Классификация
По клиническому течению и продолжительности заболевания остеомиелит традиционно разделяют на острый и хронический. По патогенетическому принципу остеомиелит подразделяют на гематогенный и посттравматический, который может развиться вследствие механической, операционной, огнестрельной травмы как непосредственно костной ткани, так и окружающих мягких тканей. Гематогенный остеомиелит может проявляться первично хроническим течением (абсцесс Броди, склерозирующий остеомиелит Гарре, альбуминозный остеомиелит Оллье).
Удобной для практического применения представляется клинико-анатомическая классификация остеомиелита длинных костей у взрослых, принятая в Университете Техасского медицинского департамента — Классификация по Черни-Мадеру. Классификация базируется на двух принципах: структуре костных повреждений и состоянии пациента. Согласно этой классификации, структурные костные повреждения условно разделены на четыре типа:
- I тип (медуллярный остеомиелит) — поражение на большом протяжении структур костномозговой полости длинной кости при гематогенном остеомиелите и при нагноении после интрамедуллярного остеосинтеза;
- II тип (поверхностный остеомиелит) — поражение только кортикальной части кости, что обычно происходит при прямом инфицировании кости или из смежного очага инфекции в мягких тканях; септический сустав классифицируют также как поверхностный остеомиелит (остеохондрит);
- III тип (очаговый остеомиелит) — поражение корковой части кости и структур костномозгового канала. Однако при этом типе поражения кость всё ещё устойчива, потому что инфекционный процесс не распространяется на весь диаметр кости;
- IV тип (диффузный остеомиелит) — поражение всего диаметра кости с потерей стабильности; примером может служить инфицированный ложный сустав, остеомиелит после открытого многооскольчатого перелома.
Осложнения и опасность
Если остеомиелит челюсти не начать лечить как можно быстрее, могут развиться разные осложнения. Часто это абсцессы мягких тканей, сепсис, тромбофлебит лицевых нервов, пневмонии, менингиты и многое другое. В определенных случаях из-за поражения глазного яблока пациент может потерять зрение — причем в таких ситуациях его просто невозможно восстановить.
Список осложнений огромен — и почти все они либо сильно подрывают здоровье пациента, либо грозят ему летальным исходом. Так что первые признаки остеомиелита челюсти должны стать немедленным поводом обратиться к стоматологу. Промедление в этой ситуации крайне опасно — как и самостоятельное лечение либо попытки избавиться от болезни народными способами. В этом случае поможет только современная медицина.
Профилактика остеомиелита челюсти
Основную роль в предупреждении развития остеомиелита челюсти играют следующие факторы:
- профилактика стоматологических заболеваний;
- своевременное лечение, протезирование и имплантация зубов;
- регулярное прохождение осмотров в стоматологических клиниках;
- грамотное и своевременное лечение общих инфекционных заболеваний, особенно инфекционных поражений респираторного тракта;
- тщательная санация ран, образовавшихся в результате травм или хирургических вмешательств.
Лечение остеомиелита челюстной кости должно проходить под контролем опытного врача.
Последствия самолечения
Самолечение не только не способствует быстрому выздоровлению больного, но и влечет за собой развитие абсцессов, флегмон, контрактуры челюсти, сепсиса и других серьезных осложнений.
Остеомиелит верхней челюсти
Остеомиелит верхней челюсти, по медицинским наблюдениям, встречается гораздо реже, но случаи поражения этим заболеванием все-таки есть, поэтому рассмотрим и этот случай.
Медицина рассматривает несколько путей проникновения инфекции, которая поражает верхнюю челюсть.
- Гематогенный путь. Попадание патогенной флоры через плазму. Такое может случиться при помощи обыкновенного укола, а так же в случае переливания крови (вирус может быть занесен с кровью, если сама кровь была инфицирована, либо вовремя процедуры была нарушена стерильность).
- Лимфогенный путь. Приток инфекции через лимфосистему.
- Контактный или риногенный. Проникновение идет из ротовой полости. Это может быть воспалительный процесс, который захватывает слизистую верхнечелюстных пазух (это может случиться при хроническом или остром рините), а так же проникновение патогенной флоры по протокам желез через надкостницу.
- Новорожденный может «подхватить» это заболевание во время родов в процессе наложения щипцов, либо через инфицированные материнские половые органы. Случится это может и во время кормления, через соски (если роженица страдает маститом). Не соблюдение общей гигиены для малыша чревато проникновением инфекции с грязных игрушек или соски, особенно в период, когда начинают резаться зубки.
Особенно опасен остеомиелит челюсти для грудничков, так как заболевание развивается стремительно и главное не упустить время, быстро и правильно поставить диагноз, незамедлительно приступить к лечению. У этой категории пациентов данное заболевание чаще проявляется вторично, как гнойник на базе сепсиса, реже – сепсис развивается на базе острого РВИ (респираторно-вирусная инфекция).
Основными симптомами заболевания, которые одинаковы как для маленьких детей, так и для взрослых, с той лишь разницей, что у грудничков эти процессы протекают более стремительно и с ярко выраженными проявлениями:
- Это заболевание у детей начинается внезапно. Резко поднимается температура до 39÷40о С.
- Малыш капризничает, не хочет кушать.
- Нарастает отек в области нос-щека-глаз.
- На протяжении первых суток глазная щель полностью закрывается, становится нечувствительной верхняя губа, пропадает носогубная складка. Личико становится ассиметричным, как бы перекошенным.
- Увеличиваются в размерах лимфатические узлы со стороны вирусного поражения.
- На протяжении следующих трех суток отечность захватывает не только лицевую часть, но и шею.
- Развивается процесс (у детей в зубных зачатках, у взрослых в корневой системе зуба) нагноения. И идет отторжение секвестров.
- За счет отека сужается или перекрывается носовой ход, что препятствует нормальному дыханию. Постепенно он начинает заполняться гнойными выделениями.
- Уже в первые – вторые сутки после инфицирования, кожа в области отека приобретает розовый оттенок с лоснящейся фактурой. При дотрагивании — резкая боль.
- Уже на первые сутки на альвеолярном отростке, могут появиться локальные инфильтраты. Слизистая оболочка становится гиперемированной, размягченной (костная ткань начинает разрушаться) и увеличивается в размере. Появляется флюктуация.
- Приблизительно на пятый день выявляют некоторое количество секвестры, начинают появляться в носовой полости свищи. Образуются они и на небе, в области внутреннего угла глаза, в районе зубных зачатков. Верхняя челюсть становится паталогически подвижной.
- Достаточно быстро воспаление захватывает и глазницу. Начинается абсцесс век. Любое движение вызывает боль. Глазное яблоко становится неподвижным – развивается флегмона глазницы.
Последствия осложнения при остеомиелите верхней челюсти могут быть страшными, особенно для грудничков. Это и менингит, сепсис, флегмона глазницы, пневмония, абсцесс легкого и мозга, гнойный плеврит…
Лечение
Чтобы лечение остеомиелита челюсти дало результат, необходимо подходить к процессу комплексно. В него входят:
- Оперативная ликвидация гнойных очагов в костях и мягких тканях.
- Исправление тех функциональных нарушений, которые были вызваны инфекционным процессом.
- Назначение антибактериальных препаратов разного вида.
- Противовоспалительные медикаменты.
- Меры, направленные на усиление иммунитета.
- Лечебная диета. В первое время это питание из гипоаллергенных продуктов, в составе которых достаточно питательных веществ.
Важно: пациентов с челюстным остеомиелитом госпитализируют в отделения челюстно-лицевой хирургии. После проведенной операции они должны находиться под контролем врачей и выдерживать постельный режим.. Процесс реабилитации индивидуален для каждого случая
Есть ситуации, когда последствия болезни приходится устранять годами, потихоньку восстанавливая все системы организма. Чтобы не затягивать до такой ситуации, обратитесь за помощью вовремя. В клинике АО «Медицина» работают самые опытные хирурги и стоматологи, которые смогут дать грамотную консультацию и назначить правильное лечение.
Процесс реабилитации индивидуален для каждого случая. Есть ситуации, когда последствия болезни приходится устранять годами, потихоньку восстанавливая все системы организма. Чтобы не затягивать до такой ситуации, обратитесь за помощью вовремя. В клинике АО «Медицина» работают самые опытные хирурги и стоматологи, которые смогут дать грамотную консультацию и назначить правильное лечение.
Прогноз остеомиелита челюсти
Если больной при первых признаках остеомиелита обратится к врачу, то прогноз этого заболевания будет положительным. Если же наступит острая стадия болезни, то однозначный прогноз сделать нельзя – никто не может знать, хватит ли у организма сил для борьбы с болезнью. Во время острой стадии остеомиелита могут возникнуть следующие осложнения:
- Септический шок как следствие интоксикации организма;
- Флебит лицевых вен из-за гнойной инфекции;
- Острая легочная недостаточность;
- Мозговые и легочные абсцессы;
- Менингит и менингоэнцефалит;
- Очень высока вероятность сепсиса;
- Если кость будет повреждена сильно, то есть вероятность появления ложного сустава или патологического перелома, что всегда вызывает челюстную деформацию;
- Многие осложнения, перечисленные выше, способны вызвать летальный исход.
Именно из-за осложнений очень важно как можно раньше начать лечение остеомиелита
Другие заболевания из группы Болезни уха и сосцевидного отростка:
| Абсцесс мозга |
| Абсцесс мозжечка |
| Адгезивный средний отит |
| Адгезивный средний отит |
| Ангина Людвига |
| Ангина при кори |
| Ангина при скарлатине |
| Ангина язычной миндалины |
| Аномалии развития носа |
| Аномалии развития околоносовых пазух |
| Атрезия полости носа |
| Болезнь Меньера |
| Воспалительные заболевания среднего уха |
| Врожденная преаурикулярная фистула (околоушной свищ) |
| Врожденные аномалии развития глотки |
| Гематома и абсцесс носовой перегородки |
| Гипервитаминоз К |
| Гипертрофия лимфоидной ткани глотки |
| Гортанная ангина |
| Дифтерия глотки |
| Дифтерия полости носа |
| Зигоматицит |
| Злокачественные опухоли наружного уха |
| Злокачественные опухоли среднего уха |
| Изъязвление носовой перегородки |
| Инородные тела носа |
| Инородные тела уха |
| Искривление носовой перегородки |
| Кисты околоносовых пазух |
| Лабиринтит |
| Латентный средний отит у детей |
| Мастоидит |
| Мастоидит |
| Мирингит |
| Мукоцеле |
| Наружный отит |
| Наружный отит |
| Невринома преддверно-улиткового нерва |
| Нейросенсорная тугоухость |
| Носовое кровотечение |
| Ожоги и отморожения носа |
| Опухоли носа и околоносовых пазух |
| Орбитальные осложнения заболеваний носа и околоносовых пазух |
| Острый гайморит |
| Острый гнойный средний отит |
| Острый первичный тонзиллит |
| Острый ринит |
| Острый синусит |
| Острый средний отит у детей |
| Острый средний серозный отит |
| Острый сфеноидит |
| Острый фарингит |
| Острый фронтит |
| Острый этмоидит |
| Отоантрит |
| Отогенный абсцесс мозга |
| Отогенный менингит |
| Отогенный сепсис |
| Отомикоз |
| Отосклероз |
| Парез лицевого нерва |
| Перихондрит наружного уха |
| Перфорация барабанной перепонки |
| Петрозит |
| Поражение полости носа при гриппе |
| Поражение полости носа при коклюше |
| Поражение полости носа при кори |
| Поражение полости носа при цереброспинальном менингите |
| Пороки развития уха |
| Профессиональные болезни уха |
| Ретроназальная ангина (острый аденоидит) |
| Рецидивирующий средний отит у детей |
| Ринит аллергический |
| Ринит атрофический |
| Ринит вазомоторный |
| Ринит простой хронический катаральный |
| Ринит хронический гипертрофический |
| Риногенный арахноидит |
| Риногенный менингит |
| Риносинусогенные внутричерепные осложнения |
| Рожа носа |
| Серная пробка |
| Серная пробка |
| Синдром Гольденара |
| Синдром Конигсмарка |
| Синдром Тричер-Коллинза (Франческетти) |
| Синехии носа |
| Синусит хронический |
| Скарлатинозное поражение полости носа |
| Субдуральный (внутриоболочечный) абсцесс |
| Субдуральный абсцесс |
| Тимпаносклероз |
| Тимпаносклероз |
| Травмы внутреннего уха |
| Травмы глотки |
| Травмы наружного уха |
| Травмы околоносовых пазух |
| Травмы среднего уха |
| Травмы уха |
| Тромбоз пещеристого синуса |
| Туберкулез уха |
| Тубоотит (евстахиит) |
| Фурункул преддверия носа |
| Холестеатома наружного уха |
| Хронические воспалительные заболевания полости носа |
| Хронический гнойный средний отит |
| Хронический гнойный средний отит |
| Экзема наружного уха |
| Экзема преддверия носа |
| Экссудативный средний отит |
| Экстрадуральный абсцесс |
| Экстрадуральный абсцесс |
| Язвенно-пленчатая ангина Симановского-Плаута-Венсана |
Лечение невропатии лицевого нерва
Для лечения используется комбинация медикаментозных и немедикаментозных методов. Как правило, врачи назначают лекарственные препараты из этих групп:
- нестероидные противовоспалительные средства (НПВС): ибупрофен, мелоксикам, нимесулид, диклофенак и другие препараты; необходимы для снятия болевого синдрома и воспаления, устранения отека; применяются при невропатии легкой и средней степени тяжести;
- глюкокортикостероиды: преднизолон, гидрокортизон, дексаметазон; обладают противовоспалительным действием, снимают отек; используются при тяжелых формах заболевания, а также при неэффективности НПВС;
- мочегонные средства: фуросемид, лазикс; необходимы для устранения отека тканей;
- сосудистые препараты: пентоксифиллин, никотиновая кислота, кавинтон; стимулируют активный кровоток в зоне поражения, улучшают питание тканей;
- метаболические средства: актовегин; необходимы для стимуляции обмена веществ и регенерации поврежденных структур;
- противовирусные и антибактериальные средства при инфекционной природе патологии;
- антихолинэстеразные препараты: нейромидин, аксамон; улучшают передачу возбуждения от нерва к мышце, помогают быстрее избавиться от паралича мимической мускулатуры;
- витамины группы В: мильгамма, комбилипен; стимулируют регенерацию нерва и улучшают проведение импульсов.
Если нейропатия перешла в хроническую форму, и парез мышц сменился их спазмом, назначаются миорелаксанты: мидокалм, карбамазепин, баклофен. Они замещают антихолинэстеразные средства и способствуют расслаблению мускулатуры. При неэффективности этих средств используются инъекции на основе ботулинического токсина.
Медикаментозное лечение дополняется физиотерапией. В остром периоде используются:
- УВЧ;
- воздействие переменным магнитным полем;
- фонофорез с гормонами.
Через полторы-две недели от начала болезни к этим методам добавляются:
- электротерапия (диадинамические токи и т.п.);
- электростимуляция мышц;
- электрофорез;
- магнитотерапия;
- лазерная терапия;
- дарсонвализация.
Дополнительный эффект обеспечивается грязевыми аппликациями, лечебными ваннами, иглорефлексотерапией.
В острый период также рекомендуется:
- спать только на боку (на пораженной стороне);
- подвязывать лицо платком для предотвращения растяжения парализованных мышц;
- проводить тейпирование мускулатуры: натягивать мышцы с помощью лейкопластыря (длительность от 30-60 минут до 2-3 часов);
- несколько раз в день наклонять голову в сторону поражения и поддерживать мышцы ладонью; длительность процедуры – 10-15 минут.
После затухания острого воспаления рекомендуется выполнять упражнения лечебной гимнастики для разработки пораженных мышц:
- нахмуриваться и поднимать брови вверх;
- широко открывать и зажмуривать глаза;
- расширять ноздри;
- надувать щеки;
- улыбаться с открытым и закрытым ртом;
- вытягивать губы, задувать воображаемую свечу, свистеть;
- высовывать язык и т.п.
Чем больше пациент будет гримасничать, тем быстрее восстановится мускулатура. В этот же период допустим легкий лечебный массаж для стимуляции кровообращения.
Если в течение 2-3 месяцев лечение не приносит эффекта, врачи рекомендуют воспользоваться хирургическими способами лечения. Используются два типа операций:
- восстановление проведения импульса по нерву:
- декомпрессия нервного волокна при его сдавливании в канале височной кости;
- реиннервация: замещение пораженного участка донорским нервом (сегментом подъязычного, диафрагмального или добавочного нерва, а также здоровыми ветвями лицевого);
- пластические операции для устранения косметического дефекта:
- частичное ушивание век (тарзофазия);
- подтягивание кожи лица и т.п.
Выбор конкретной методики лечения зависит от формы заболевания, его причины, степени тяжести и уровня поражения.
Симптомы остеомиелита челюсти
Симптоматика заболевания у детей отличается выраженными проявлениями:
- Резкое повышение температуры тела;
- Капризное настроение, отказ от еды;
- Нарастание отечности в области глаза-щеки-носа;
- Увеличение лимфатических узлов со стороны поражения;
- Закрытие глазной щели в течение суток, минимизация чувствительности верхней губы, исчезновение носогубной складки, асимметрия и перекошенность лица;
- Отек распространяется на область шеи в течение 3 суток;
- Развитие процесса нагноения, отторжение секвестров;
- Сужение или перекрытие носового хода, препятствующее нормальному дыханию. Вскоре заполняется гнойными выделениями;
- Через 1-2 суток после инфицирования кожа в пораженной области становится розоватой и слегка лоснится. При прикосновении к данной области ощущается сильная боль;
- Возможно появление локальных инфильтратов на альвеолярном отростке. Отмечается гиперемия слизистой оболочки, ее размягчение, появление флюктуации – жидкости в ограниченной области с эластичными перегородками;
- Через 5 суток отмечается секвестры, появляются свищи в полости носа. Они могут возникать на небе, около внутреннего глазного уголка, в области зачатков зубов. Специалисты диагностируют патологическую подвижность верхней челюсти;
- Вскоре отмечается переход воспаления на глазницу, появляется абсцесс век. Движения болезненны, глазное яблоко теряет подвижность с развитием флегмоны глазницы;
- Последствия в виде сепсиса, флегмоны глазницы, менингита, абсцесса мозга или легкого, пневмония, гнойный плеврит и других опасных состояний и болезней.
- Симптомы остеомиелита челюсти
Базовая клиническая картина недуга, по мнению специалистов, проявляется в следующих пунктах:
- Признаки, похожие на отравление: сниженный жизненный тонус, повышенная температура тела, плохой сон, частые головные боли, раздражительность;
- Патологическая подвижность близлежащих зубов;
- Острая болезненность в области кариозного зуба, усиление боли, появление пульсирующей боли при пальпации;
- Анализ крови, подтверждающий наличие воспалительного процесса в организме;
- Покраснение и отечность слизистой оболочки ротовой полости;
- Увеличение размера лимфатических узлов, болезненность при их пальпации;
- При несвоевременном обращении к врачу возможно дифференцирование свища с оттоком гнойного содержимого. Болезненность снижается, но костная ткань отмирает.
Симптомы Хронического остеомиелита:
Деструктивная форма хронического одонтогенного остеомиелита челюстей развивается, как правило, из предшествующего острого процесса. Клиническую картину хронического остеомиелита определяют локализация, характер и распространенность процесса. Наиболее часто у детей наблюдают диффузный характер течения процесса с распространением его на несколько отделов челюстей, гибелью значительных участков кости и зачатков постоянных зубов. Такое течение процесса более характерно для детей в возрасте 3-7 лет. В ряде случаев отмечают более благоприятное течение заболевания, когда процесс не имеет тенденции к распространению, локализуется в пределах одного-двух отделов челюсти, чаще в области тела и подбородка. Такое течение хронического одонтогенного остеомиелита характерно и для локализации процесса на верхней челюсти.
Самочувствие детей с хроническим деструктивным остеомиелитом челюстей удовлетворительное. Выявляются признаки хронической интоксикации: бледность кожных покровов, снижение аппетита, нарушение сна, вялость и апатичность.
Для хронического деструктивного процесса характерно наличие свищей (наружных и внутри полости рта), чаще единичных, хотя нередко и множественных. Отделяемое свищей — гнойное. Из устья свищей выбухают сочные грануляции. Иногда свищи отсутствуют. При хроническом остеомиелите верхней челюсти отмечают свищи только в полости рта, которые локализуются в области альвеолярного отростка и по переходной складке.
Нередко наблюдается подвижность интактных зубов, располагающихся в очаге воспаления. В связи с воспалительной инфильтрацией мягких тканей, окружающих челюсть, может быть затруднено открывание рта.
Процесс склонен к обострениям, при которых дети жалуются на боль в области челюсти, появление припухлости. Возникают свищи, тризм. Иногда в окружающих тканях образуются абсцессы и флегмоны. Регионарные лимфоузлы умеренно увеличены в стадии ремиссии, при обострении процесса — резко увеличены, болезненны при пальпации, менее подвижны.
Возможны гибель значительных участков кости и повреждение зон активного роста челюсти: у трети больных отмечают секвестрацию и патологические переломы мыщелкового отростка, которые в дальнейшем приводят к деформации зубочелюстной системы. Данные осложнения наблюдаются в большинстве случаев в возрасте до 7 лет.
Причины возникновения остеомиелита челюсти
Стоматологи выделяют несколько классификаций причин, по которым у пациентов развивается та или иная форма остеомиелита челюсти. Все они группируются в первичные, травматические и патогенные факторы.
К первой группе относятся запущенные случаи и осложнения таких заболеваний, как:
- острый отит;
- ангина;
- конъюнктивит;
- лицевые фурункулы и карбункулы;
- периодонтит;
- зубная гранулема;
- хронический пульпит;
- киста зуба.
Второй блок причин – инфицирование, полученное из-за:
- перелома челюсти;
- ушибов носа и разрыва перегородки;
- огнестрельных ранений;
- неправильно удаленного зуба;
- занеснной инфекции при переливании крови или уколе.
Патогенными источниками развития остеомиелита служат десятки видов болезнетворных бактерий, попавших в кровь, на слизистую оболочку, проникших в небольшую ранку или в открытую кариозную полость, это:
- золотистый стафилококк;
- кишечная палочка;
- клебсиелла;
- стрептококк группы B;
- протей;
- фузобактерии;
- синегнойная палочка.
Также остеомиелит челюсти часто развивается на фоне общего снижения иммунитета как сопутствующее осложнение таких недугов, как:
- сахарный диабет;
- ревматизм;
- полиартрит;
- цирроз печени.
Лечение остеомиелита челюсти
В зависимости от стадии и формы заболевания, лечение остеомиелита челюсти начинается по-разному. Первейшим пунктом является удаление очага гнойного воспаления – пораженного зуба, либо дезинфекция и санация костного участка
На этом этапе важно полностью удалить весь гной, при необходимости – провести дренаж с одновременными пробами выделений на точное определение возбудителя. В крайнем случае, проводится шинирование подвижных зубов
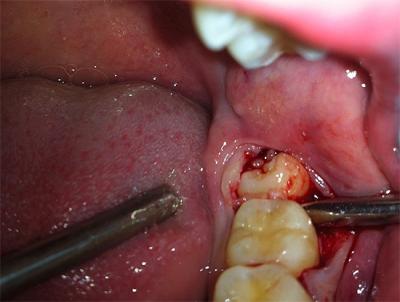
Удаление пораженного зуба
Ход лечения
После купирования острой фазы начинается общая терапия, которая может включать в себя лечение антибиотиками, противовирусными препаратами, назначение капельниц и шунтирования для оттока гнойной жидкости. Сюда же входит физиотерапия – УВЧ, ультразвук, плазмоферез и оксигенация. Цель – не только избавиться от симптомов, но и улучшить состояние организма для дальнейших процедур.
Как только пациенту становится лучше, встает вопрос секвестров – участков омертвевшей костной ткани, не способных к восстановлению. При незначительном поражении они разрушаются и выводятся наружу вместе с гноем. Если некроз обширный, их необходимо удалять хирургическим путем, иначе остеомиелит челюсти перейдет в хроническую форму и будет периодически возвращаться в острой фазе со всеми осложнениями.
Удаление участков омертвевшей костной ткани
Любая форма заболевания требует стационарного лечения под постоянным наблюдением стоматолога, хирурга и терапевта. Консервативные методы, включая курс антибиотиков, длятся не более 25-30 дней, после чего пациента выписывают. Если же операция неизбежна, то госпитализация затягивается до 3-4 месяцев, пока челюстная кость не восстановится.
Лечение хронического остеомиелита
Курс сочетает в себе медикаменты и регулярную физиотерапию. Оперативное вмешательство зависит от глубины поражения челюстной ткани. Если секвестры находятся слишком глубоко, то стоматолог рекомендует периодические консультативные приемы, чтобы не травмировать кость еще сильнее и ликвидировать рецидивы остеомиелита на ранних стадиях.
Если же расположение омертвевших участков позволяет их удалить, то после окончательного выведения инфекции назначается повторная операция. Секвестр удаляют методом выскабливания, а образовавшуюся полость восстанавливают остеоиндуктивным материалом, по аналогии с протезированием и наращиванием челюстной кости.