Опухоль слюнной железы
Содержание:
Диета при гиперактивном мочевом пузыре
Так называется постоянное сокращение мышц мочевого пузыря, приводящее к частому мочеиспусканию, а в тяжелых случаях – к недержанию мочи. Это состояние может быть обусловлено разными причинами – гиперактивностью мышц, нервными расстройствами, травмами спинного мозга, рассеянным склерозом, деменцией, болезнью Паркинсона и диабетом. Такое нарушение часто возникает у женщин в постменопаузе, после гормонального лечения рака молочной железы и других органов.
Пациентам с гиперактивным мочевым пузырем нужно отказаться от напитков с кофеином – кофе, чая и энергетиков. Кофеин раздражает мочевой пузырь, являясь мочегонным средством, и увеличивает выработку мочи, что увеличивает частоту мочеиспускания.
Из рациона нужно исключить кислые фруктовые соки, которые могут изменить кислотность мочи. Также исключаются помидоры, пряные приправы. Нужно отказаться от искусственных подсластителей – аспартама и сахарина, газированных напитков, в которых содержатся кофеин и подсластители.
Британское исследование показало уменьшение гиперактивности мочевого пузыря при увеличении употребления сырых овощей с большим содержанием пищевых волокон. Ученые выяснили, что овощи позволяют избегать запоров, при которых создается повышенное давление на мышцы тазового дна, отвечающие за сохранение уретры закрытой. Поэтому при этой болезни важен регулярный стул.
При гиперактивности мочевого пузыря, вызванной нехваткой женских гормонов, нужно употреблять ямс и морковь, которые содержат фитоэстрогены. Эти растительные вещества, близки по составу к женским половым гормонам, поэтому способны смягчать гормональный дисбаланс.
Полезно употребление витамина D. Это показало исследование, в котором участвовали 5000 женщин старше 40 лет, страдающих гиперактивностью мочевого пузыря. При приеме 600 единиц витамина D в день их состояние значительно улучшилось.
Недорогой, но эффективный метод лечения болезни – ограничение жидкости. Исследования показали, что увеличение ее употребления на 25-50% увеличивает частоту мочеиспускания в 2,2 раза.
Патологии опорно-двигательного аппарата
Одним из клинических проявлений заболеваний опорно-двигательной системы является боль в области таза.
| Заболевание | Клинические проявления | Диагностика | Лечение |
|---|---|---|---|
| Остеохондроз крестцово-поясничного отдела |
|
|
|
| Грыжи межпозвонковых дисков |
|
|
|
| Новообразования костей таза, метастазы в позвоночный столб |
|
|
|
| Артроз крестцово-подвздошного сустава |
|
|
|
| Туберкулёз ОДА |
|
|
|
Диета при простатите – воспалении предстательной железы
При этом заболевании поражается предстательная железа, находящаяся у мужчин под мочевым пузырем. Поскольку она со всех сторон охватывает мочеиспускательной канал, при простатите наблюдаются задержка мочи и болезненное мочеиспускание. Может возникать боль внизу живота, отдающая в прямую кишку и повышаться температура. Выделяемая урина нередко содержит примеси гноя.
При этом заболевании нужно избегать продуктов и напитков, в состав которых входят острый перец, алкоголь и пшеница. Все они затрудняют мочеиспускание.
Хороший эффект дает безглютеновая диета, при которой из рациона исключаются продукты, содержащие белок-глютен, входящий в состав многих злаков. Больным нужно выбирать хлеб, каши, хлопья и другие злаковые продукты с пометкой об отсутствии глютена.
Надо пить достаточное количество воды и употреблять пищевые продукты с высоким содержанием клетчатки и цинка. Из напитков предпочтительнее травяной чай.
Пациентам с хроническим простатитом хорошо помогают биологически активные добавки, содержащие цинк. В ходе исследований выяснилось, что употребление 220 мг/день сульфата цинка снижает боль, устраняет нарушения мочеиспускания и другие симптомы простатита. Цинк входит в состав семенной жидкости, поэтому биологически активные добавки улучшают показатели спермограммы.
Как записаться на прием к врачу урологу
Чтобы записаться к врачу-урологу, воспользуйтесь интерактивной формой. В ней приведены поля, которые вам необходимо заполнить. Укажите в них следующие данные:
- Полное имя (фамилию, имя, отчество).
- Желаемую дату приему.
- Контактный номер, по которому с вами можно связаться.
- Адрес электронной почты.
- В поле «Сведения» – краткую информацию о симптомах, которые вас беспокоят.
Нажав на кнопку «Прикрепить файл» вы можете отправить нам документы: снимки, результаты анализов, выписки из истории болезней и другие бумаги, которые могут быть полезны для постановки диагноза. Еще не забудьте отметить на какой прием вы хотите записаться: первичный или вторичный.
Когда все поля будут заполнены, нажмите кнопку «Добавить», и ваша заявка будет отправлена нам. Сразу после этого по указанному контактному номеру позвонит наш специалист, чтобы уточнить дату и время приема записи к урологу.
Если у вас возникли сложности с заполнением формы или вы хотите лично задать интересующие вопросы, свяжитесь с нами по номеру +7 (499) 409-12-45 или +7 (926) 242-12-12.
Возможные болезни
Причины могут быть следующие:
- Аномальное строение мочеточника. Именно слишком узкий орган может приводить к тому, что в лоханке и чашечках происходит застой урины, который провоцирует воспаление и расширение.
- Хронические заболевания мочевой системы могут спровоцировать пиелоэктазию. Повышенное почечное давление, которое может стать следствием цистита или других болезней воспалительного характера.
- Воспаление простаты у мужчин.
- Употребление воды и другой жидкости в больших количествах может негативным образом сказаться на работе почек и привести к снижению почечной экскреции.
- Мочекаменная болезнь, которая может привести к закупорке мочевыделительных каналов камнями.
- Инфекционные заболевания, находящиеся в мочевыделительных путях и каналах.
- Перегиб мочеточника, который может стать следствием опущения почек.
- Пожилой возраст, который может стать причиной снижения функционирования и перистальтики мочеточника.
- Доброкачественная или злокачественная опухоль.
gK5tcESuoFs
Все эти изменения или отклонения от нормы приводят к тому, что урина не может свободно продвигаться из лоханок по мочевыводящим каналам. Она начинает задерживаться, тем самым провоцируя расширение полостей. У детей до десятилетнего возраста пиелоэктазия почек является врожденным заболеванием, развивающимся в утробе матери.
Для своевременной диагностики и квалифицированного лечения необходимо обратиться к специалисту на ранних этапах развития заболевания, а это возможно только, если знать его симптоматику. Но пиелоэктазия почек, не имеет никаких специфических проявлений, так как само по себе это явление – следствие некоторых болезней. Клиническая картина расширения лоханки может быть выявлена только после того, как начнут проявляться симптомы заболевания, провоцирующего его. Диагностировать пиелоэктазию может только специалист на основании проведения ультразвукового исследования.
Камни неинфекционной природы
Как убирают камни в почках в зависимости от состава и особенностей структуры:
- Оксалатные камни. Образуются из кальциевых солей щавелевой кислоты, если моча слишком кислая или щелочная. Имеют плотную структуру и поверхность с шипами, поэтому не растворяются и не выводятся из организма. Для удаления прибегают к дистанционной или контактной литотрипсии. Уменьшить размеры помогают некоторые лекарства, которые также способствуют самостоятельному выведению камней.
- Фосфатные камни. Состоят из кальциевых солей фосфатной кислоты. По структуре мягкие, с гладкой поверхностью, поэтому могут удаляться путем правильно подобранной диеты и медикаментозной терапии, но при больших размерах требуют хирургического вмешательства.
- Цистиновые. Образуются из аминокислот цистина в результате нарушения обмена цистеина. Лечатся путем приема препаратов, которые приостанавливают преобразование цистеина в цистин. При больших размерах камней рекомендовано хирургическое вмешательство.
- Холестериновые. Редко встречаемые типы камней, образующиеся при высоком уровне холестерина в крови. Сильно крошатся, поэтому особенно опасны. Удаляются хирургическим путем, поскольку лекарства чаще оказываются неэффективны.
- Ксантиновые. Образуются при нарушении обмена фермента ксантиноксидазы, из-за чего образуются избытки ксантина. Он плохо растворяется в воде и выводится из организма в неизменном виде. Ввиду мягкой структуры камни поддаются медикаментозному лечению, но при больших размерах назначают хирургическое удаление.
Заболевания половых органов у мальчиков. Нарушения опускания яичек
Яички развиваются как образования внутри брюшной полости и продвигаются к входу в паховый канал в течение 7-го месяца внутриутробного развития. К моменту рождения яички обычно оказываются уже в мошонке, но нередко переход в мошонку происходит в первые 2 нед жизни или даже несколько позднее. Регуляция продвижения яичка осуществляется гормональными стимулами: гонадотропинами, андрогенами и ингибиторного фактора парамезонефрального протока. Самостоятельное опущение яичка после одного года жизни становится маловероятным.
Нередко неопущение яичка констатирует врач или родители ошибочно. Причиной этого бывает повышенный кремастерный рефлекс и подтягивание яичка (яичек) к выходному отверстию пазового канала в момент их пальпации.
[], [], [], [], [], [], [], []
Неполное опущение яичек (яичка)
Можно констатировать в случае его обнаружения в каком-то участке его нормальной миграции по пути в мошонку. Если они (оно) находятся в брюшной полости или внутри пахового канала, то пальпаторное выявление яичек невозможно
При оперативном лечении нередко обращают на себя внимание своими маленькими размерами, мягкой консистенцией, разъединением яичка и его придатка. Характерно наличие большого грыжевого мешка
Сперматогенез обычно грубо нарушен.
Эктопия яичек
При эктопии яички проходят через паховый канал, но по выходе из него нормальное продвижение их нарушается, и они могут находиться в области промежности, бедра или лобкового симфиза. Эктопированные яички легко выявляются пальпаторно, и при операции выглядят как нормальные. Грыжевой мешок чаще отсутствует.
Фимоз
Крайняя плоть плотно соединена с головкой полового члена у мальчиков первого года жизни, и попытки открытия головки в это время предпринимать нельзя. Спонтанная сепарация происходит в интервале от 1 до 4 лет жизни. Повторные баланиты и травмирование крайней плоти при попытках открытия головки приводят к появлению рубчиков и стенозированию выходного отверстия крайней плоти — фимозу.
Гипоспадия
Одна из наиболее часто встречающихся врожденных аномалий мужских половых органов. При этом отверстие мочеиспускательного канала открывается намного проксимальнее, чем в норме.
90 забавных и странных вещей, замеченных в метро, которые делают поездку незабываемой
Как осуществляется классификация рака почки по критериям TNM
TNM – аббревиатура, полученная от tumor, nodus и metastasis, что переводится, как «опухоль, узлы и метастазирование». Это общепринятая международная классификация, принятая с целью планирования эффективного лечения, оценки его результатов и составления прогноза. Для назначения правильной терапии нужно объективно оценить, насколько распространено новообразование, как быстро оно растет, его тип и характер взаимодействия с организмом.
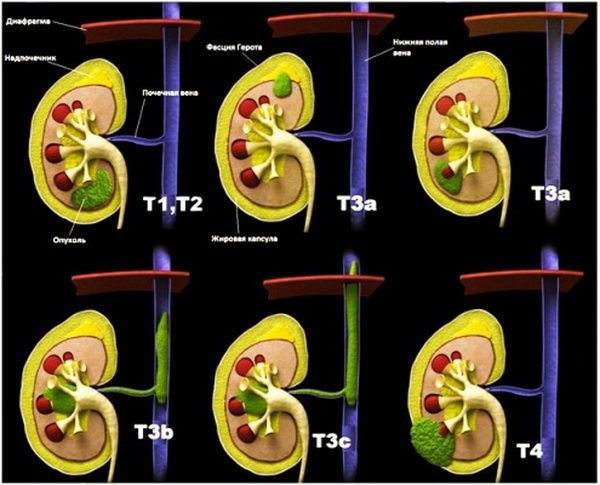
В основе классификации лежат 3 критерия:
- T (Tx, T0, T1 (T1a, T1b), T2, T3 (T3a, T3b, T3c), T4). Указывает на распространенность первичной опухоли, т. е. которая появилась непосредственно в почке.
- N (Nx, N0, N1, N2, N3). Определяет, есть ли в регионарных (ближайших) лимфоузлах опухолевые клетки (метастазы) и насколько они распространены.
- M (Mx, M0, M1). Показывает, распространяется ли опухолевое образование на отдаленные органы и ткани.
|
Стадия |
T |
N |
M |
|
I |
T1 |
N0 |
M0 |
|
II |
T2 |
N0 |
M0 |
|
III |
T1 или T2 |
N1 |
M0 |
|
IV |
T3 |
N0 или N1 |
M0 |
|
IV |
T4 |
любая N |
M0 |
|
IV |
любая T |
любая N |
M1 |
T – первичная опухоль
Расшифровка первых двух обозначений по оценке первичной опухоли:
- Tx – не поддается оценке.
- T0 – данные о новообразовании отсутствуют.
Обозначение T1 – максимальный размер опухоли не более 7 см, она ограничена пределами почки. Эта категория делится еще на несколько подстадий:
- T1a – диаметр опухоли до 4 см.
- T1b – размеры опухоли достигают 4-7 см.
Подкатегории при необходимости позволяют дополнительно уточнить стадию рака почки по THM.
Обозначение T2 – максимальный размер опухоли превышает 7 см. Новообразование также ограничено пределами почки.
Следующая стадия – T3, при которой обнаруживают распространение первичной опухоли на соседние ткани, крупные вены или надпочечник. Но она все еще остается в пределах фасции Герота. Стадия T3 тоже подразделяется на несколько подстадий:
- T3a. Опухолевые клетки в тканях надпочечника или паранефральной клетчатке в пределах фасции Герота.
- T3b. Новообразование переходит на почечную или достигает нижней полой вены ниже диафрагмы.
- T3c. Опухолевое образование прорастает стенку или достигает нижней полой вены выше диафрагмы.
Обозначение T4 присваивается, если опухолевые клетки появляются уже за пределами фасции Герота. Так называется волокнистая соединительная ткань, в которую заключены почки и надпочечники.
N – регионарные лимфоузлы
К регионарным лимфоузлам относятся абдоминальные параквальные и параортальные узлы, а также лимфатические узлы ворот почки. Классификация по критерию N не зависит от стороны поражения. Расшифровка обозначений следующая:
- Nx – нельзя оценить состояние регионарных лимфоузлов.
- N0 – отсутствуют метастазы в регионарных лимфоузлах.
- N1 – метастазами поражен только один лимфоузел.
- N2 – метастазирование наблюдается в более чем одном лимфатическом узле.
M – отдаленное метастазирование
У 25-40% пациентов с раком почки отмечается распространение опухоли далеко за пределы органа. Чаще всего они появляются в легких, мягких тканях, костных структурах и печени. Еще метастазы могут находиться в надпочечниках, коже и центральной нервной системе.
Расшифровка обозначений:
- M0 – отдаленные метастазы отсутствуют.
- M1 – метастазы в отдаленных органах присутствуют.
В Государственном центре урологии имеют большой практический опыт диагностики и лечения рака почки. Мы оказываем медицинскую помощь в рамках ОМС, поэтому вы можете наблюдаться у нас бесплатно. Для этого необходимо записаться на прием к урологу. Свяжитесь с нами, и мы сможем подобрать для вас удобное время для консультации.
16 марта 2020
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Гидронефроз: симптомы
Для гидронефроза может быть характерно незаметное его течение. Заболевание не обладает какими-либо особыми симптомами. Симптомы, проявляющиеся на ранней стадии патологии, обуславливаются причинами, которые и вызывают развитие болезни. Из стабильных симптомов при данном заболевании можно отметить ноющую боль, которая локализуется в поясничной области. Причем она может возникать абсолютно в любое время. Если у больного гидронефроз левой почки, то боль локализуется с левой стороны, а если гидронефроз правой почки, то боль, соответственно — с правой стороны. Болевые приступы очень часто сопровождаются тошнотой, рвотой, повышением артериального давления, вздутием живота. Некоторые случаи отмечаются повышением температуры. Если таковая имеется, то это говорит о проникновении инфекции. В качестве обособленного симптома можно отметить наличие крови в моче. У порядка 20% пациентов отмечается макрогематурия либо микрогематурия. Данные симптомы могут быть проявлены тогда, когда гидронефроз обусловлен наличием мочекаменной болезни.Конечная стадия гидронефроза может отмечаться сопутствующей почечной недостаточностью. Характерны такие симптомы, как появление отеков, уменьшение количества мочи, появление анемии и артериальной гипертензии.При проявлении первых симптомов гидронефроза очень важным является немедленное обращение к специалисту для прохождения обследования.
Гидронефроз почки у новорожденного: диагностика
Детский гидронефроз, как правило, диагностируется еще на момент нахождения в утробе матери. Обнаружить данную патологию можно уже на 20 неделе беременности. Как показывает статистика, врожденный гидронефроз отмечается у 1% новорожденных. Если у плода обнаружены незначительные отклонения, то в процессе формирования показано динамическое за ним наблюдение. Если же патология является ярко выраженной, то встает вопрос о прерывании беременности либо о применении определенного лечения. Диагноз гидронефроз почки у плода ставится на основании проведенных анализов, в ходе которых обнаруживается факт увеличения почечных лоханок в диаметре. Каковы причины возникновения данной патологии? Это могут быть:
Очень часто данное заболевание у новорожденных можно диагностировать только по одному признаку — кровь в моче. В таком случае у больных деток надувается животик. Они постоянно капризничают и чувствуют беспокойство. Однако окончательный диагноз ставится только после проведения комплексного обследования.
Гидронефроз: лечение
Диагноз гидронефроз — это далеко не приговор. Следует учитывать, что проведение правильного лечения способствует восстановлению работы почек и компенсированию их состояния. Однако каждый случай сугубо индивидуален: характер лечения болезни зависит от предпосылок ее появления, степени проявления и темпов, при которых она развивается. Лечение назначает только врач — о лечении в домашних условиях не может быть и речи. Больному может быть назначено консервативное либо хирургическое лечение. Консервативное чаще всего назначается, когда болезнь развивается на ранних стадиях. При данном виде лечения применяются:
Если в процессе развития гидронефроза появляется инфекция, то специалисты назначают прием антибактериальных препаратов. Как правило, консервативное лечение является предшественником хирургического лечения. Хирургическое лечение предполагает проведение органосохраняющей операции. Проводится она для того, чтобы восстановить нормальную работу почек. В ходе проведения операции происходит восстановление проходимости мочевых путей, а если стадия заболевания последняя, то происходит пластика лоханки, а также восстановления ее нормальных размеров.Проведение операции при диагнозе гидронефроз правой почки обладает риском повреждения поджелудочной железы.Удаление почки может быть назначено только в очень запущенных случаях, когда ее функции уже не подлежат восстановлению.
Профилактика гидронефроза
Профилактика гидронефроза предполагает осуществление следующих действий:
Выполнение вышеуказанных профилактических действий позволит избежать появление гидронефроза, а также ускорить выздоровление.
Запись на прием Стоимость услуг
Патологии мочевой системы
Целый ряд заболеваний мочевой системы характеризуется хронической тазовой болью.
| Заболевание | Клинические проявления | Диагностика | Лечение |
|---|---|---|---|
| Нефроптоз | Боли умеренной силы, которые имеют ноющий характер на начальной стадии заболевания. По мере его прогрессирования отдают в область живота и усиливаются, приобретают постоянный характер, сопровождаются появлением крови в моче. |
|
|
| Цистит в хронической форме | Симптом тазовой боли, который сопровождается позывами к частому мочеиспусканию, сопровождающимися неприятными ощущениями, примесями крови в моче. |
|
|
| Врождённое неправильное расположение почек — дистопия |
|
|
|
| Мочекаменная болезнь |
|
|
|
Симптомы гидронефроза почки
При гидронефрозе происходит застой мочи, из-за чего почечные лоханки и чашечки растягиваются, ведь в них накапливается жидкость. Это приводит к увеличению объема самих почек и снижению их функции на 30-40%. На фоне этого наблюдается рост артериального давления, которое при прогрессировании болезни становится постоянно повышенным. Дополнительно человек страдает от утренних почечных отеков. На поздней стадии они наблюдаются не только в области глаз, но и по всему телу.
Другие характерные признаки гидронефроза почки у взрослых:
- боль в области поясницы;
- дискомфорт в нижней и средней части живота;
- повышенная температура тела – 38 °C;
- головная боль и слабость;
- тошнота и рвота;
- утомляемость и сонливость.
Не менее значимую группу симптомов гидронефроза у взрослых составляют расстройства мочеиспускания. Они могут проявляться в виде уменьшения объема выделяемой мочи, что объясняется нарушением ее оттока. Выделяемая моча приобретает темный мутный оттенок.
Первичный и вторичный гидронефроз
Признаки вторичного и первичного гидронефроза мало различимы. Первичная форма заболевания носит врожденный характер и связана с аномалией лоханки, ткани почки или мочеточника. Вторичный гидронефроз – приобретенный, и развивается как осложнение на фоне других заболеваний. Разница в симптомах заключается в том, что при первичной форме они возникают в детском возрасте, а при вторичной – в любом возрасте, когда возникло основное заболевание, вызвавшее проблемы с оттоком мочи.
Признаки гидронефроза на УЗИ
Часто признаки гидронефроза обнаруживают на УЗИ, которое проводят дополнительно для более точного выяснения причины заболевания. На УЗИ обнаруживают расширения лоханки почек, которые дают увеличение органа на 15-20% от исходного размера. На более поздних стадиях органы могут быть увеличены почти в 2 раза. Они представляют собой комплекс многокамерных полостей, в которых прослеживается жидкость.