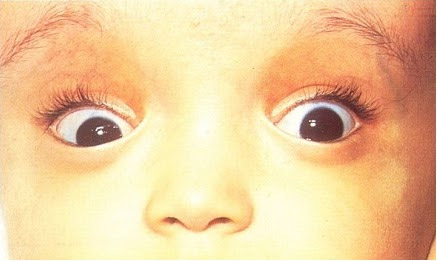
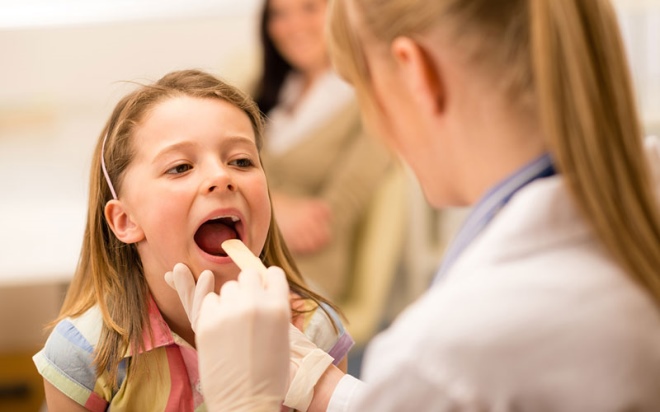
Если у ребенка болит живот
Содержание:
Сыпь при дисбактериозе у взрослых
Нарушение микрофлоры кишечника в большинстве случаев проявляется целым комплексом признаков характерных для заболевания, обусловленных качественным или количественным составом флоры кишечника.Заболевание часто диагностируется на фоне сниженной иммунной системы или нарушении обменных процессов в организме. Поэтому дисбактериоз нельзя оставлять без внимания, он требует должного лечения.
Нарушение микрофлоры кишечника у взрослых может проявляться в разнообразной симптоматике. Чаще всего заболевание имеет аллергический характер, поэтому основными признаками дисбактериоза являются высыпания, зуд кожи и плохое самочувствие. Помимо проявлений на поверхности кожи, у больного появляется боль в животе, отрыжка, потеря аппетита, рвота, запор или диарея.
Сыпь при дисбактериозе у взрослого может развиться на фоне приема антибиотиков, при наличии инфекционного заболевания или вследствие перенесенной операции. Также высыпания могут быть при протекании дисбактериоза на фоне таких заболеваний, как язва, гастрит или панкреатит.
Неправильное и несбалансированное питание также может стать причиной появления сыпи. Если в рационе преобладает жареная, соленая и жирная пища, но отсутствуют кисломолочные продукты и клетчатка, то со временем может произойти нарушение работы пищеварительной системы.
При появлении сыпи и других симптомов необходимо обратиться к специалисту, который на основании анализов и постановления диагноза назначит лечение.
Сыпь у ребенка при дисбактериозе
Сыпь у ребенка является ответной реакцией организма на нарушение состава микрофлоры кишечника, при усвоении организмом минералов и витаминов, поступающих с пищей. Также нередко, помимо высыпаний можно встретить кровоточивость десен. Стоит помнить, что самостоятельное назначение препаратов запрещено, только специалист вправе назначить лечение на основании результатов анализов.
Зафиксированы случаи скрытой формы дисбактериоза у детей при котором заболевание не имеет ярко выраженной симптоматики. У малыша часто возникают простудные заболевания, он плохо спит, не набирает в весе, на коже имеются высыпания, что косвенно может указывать на нарушение микрофлоры кишечника. При возникновении каких-либо подозрений, необходимо обратиться к врачу, который проведет диагностику с помощью анализов.
Стоит помнить, что стул грудничка имеет жидкую консистенцию, поэтому содержание бактерий в кале не всегда свидетельствует о развитии дисбактериоза. Кал необходимо собрать в стерильную емкость в день сдачи анализов и только после подтверждения нарушения состава микрофлоры врач назначает соответствующее лечение.
Нарушение переваривания лактозы (непереносимость лактозы, лактазная недостаточность)
Если у ребенка частый водянистый пенистый стул с кислым запахом, у него можно заподозрить непереносимость лактозы. Лактоза — это молочный сахар, составляющий около 99% всех углеводов любого молока, в том числе и женского. За расщепление лактозы отвечает специальный фермент — лактаза. Если по каким-то причинам активность этого фермента снижена (так называемая лактазная недостаточность), избыток непереваренной лактозы ведет к появлению поноса.
Самым простым и доступным исследованием при подозрении на непереносимость лактозы является определение количества углеводов в стуле.
Для правильного лечения необходимо выяснить причину непереносимости, обязательно посоветовавшись с детским (!) гастроэнтерологом и, возможно, с аллергологом. Если ребенок получал грудное молоко, его не лишают этого полезного продукта. Как правило, рекомендуется сцедить около 1/4-1/3 объема одного кормления и в сцеженное молоко добавить препарат лактазу (фермент, расщепляющий лактозу). В начале кормления ребенку следует дать сцеженное молоко с лактазой, а затем докормить из груди. Дозировка фермента подбирается врачом индивидуально.
Если же ребенок находится на искусственном или смешанном вскармливании, то адаптированная молочная смесь заменяется низколактозной или безлактозной (о подборе лечебной смеси также лучше проконсультироваться с врачом).
По мере взросления, у большинства детей активность фермента лактазы увеличивается, и симптомы непереносимости лактозы полностью исчезают.
Главные ошибки родителей малоежек
Детский аппетит — один из важных критериев здоровья для родителей. Неудивительно, что, обеспокоенные поведением малоежки мамы и папы используют все доступные средства, чтобы накормить ребёнка. В ход идут телевизор, отвлекающие маневры, потакание детским капризам и даже система наказаний за пропущенный обед.
Пренебрежение полезными продуктами и готовность всякий раз давать ребенку только то, что он просит, приводит к нарушениям пищевого поведения и несбалансированному питанию. Телевизор, книги и игрушки во время приема пищи ненадолго отвлекают ребенка и позволяют «запихнуть» в него ложку-другую — но, вместе с тем, формируют у него устойчивую связь «телевизор = еда». Постепенно у детей развивается привычка «неосознанного питания», когда отвлекающий фактор мешает вовремя почувствовать сытость, что приводит к увеличению порций и лишнему весу.
Едой нельзя наказывать или поощрять. Все вопросы завтраков, обедов и ужинов лучше оставлять на территории кухни, тогда прием пищи будет ассоциироваться у ребенка с удовольствием, а не с необходимостью выстраивать свои действия в зависимости от перспективы получить шоколадку.
Несколько хитростей, которые облегчат жизнь родителям малоежек:
Превратите семейные завтраки, обеды и ужины в большое событие. Пусть приемы пищи происходят примерно в одно и то же время, а за стол садится вся семья. Дети любят повторять, поэтому ребенок, наблюдающий, как братья, сестры и родители без разговоров уплетают «невкусное» блюдо, рано или поздно захочет последовать их примеру; Исключите перекусы и сладкие соки между приемами пищи. Стакан фруктового компота вполне может создать у маленького ребенка ощущение сытости, не говоря уже о сладостях; Поиграйте в шеф-поваров: наденьте на малыша фартук и вместе приготовьте необычную овощную пиццу, салат или простое рагу
Игра превратит нелюбимое блюдо в объект для экспериментов и зажжет интерес даже в самых упрямых малоежках; Не растягивайте прием пищи более чем на 20 минут: вынужденное сидение над тарелкой «до тех пор, пока все не съешь» снижает и без того слабый аппетит малоежки; И, пожалуй, самое важное: не превращайте еду в семейный культ, а обеды – в площадь боевых действий
Выражайте ребенку свою поддержку, но также не стоит чрезмерно акцентировать его внимание на проблеме аппетита
И, конечно, на помощь родителям малоежек всегда могут прийти современные решения в виде дополнительного сбалансированного питания. Например, PEDIASURE МАЛОЕЖКА — вкусный коктейль, который понравится даже самым привередливым детям.
В составе PediaSure Малоежка содержатся все необходимые ребенку питательные вещества: белки, жиры, углеводы, 29 витаминов и минералов, Омега-3 и Омега-6 жирные кислоты, пребиотики. Одной бутылочки питания PediaSure Малоежка достаточно для того, чтобы, в зависимости от возраста ребенка (от 1 до 10 лет), возместить от 10% до 17% суточной нормы калорий.
PediaSure Малоежка – отличное решение для малоежек и их родителей: дети пьют его с удовольствием, а мамы и папы спокойны за их здоровье!
Источник использованной литературы Павловская Е.В. Избирательный аппетит у детей // Вопросы современной педиатрии. – 2013; 12 (6): 10-18
почитать другие истории
Ангина
Герпетическая ангина также является достаточно распространенной причиной образования красных точек в горле на небе. Болезнь характеризуется высокой температурой, которая держится в течение нескольких дней, болью при глотании, дискомфортными ощущениями в животе, увеличенными лимфоузлами.
Стрептококковая ангина сопровождается общим недомоганием организма, головной болью, высокой температурой тела. Миндалины становятся рыхлыми и покрываются налетом. В этом случае применяется антибиотикотерапия, но схема лечения должна составляться квалифицированным специалистом.
Причины высыпаний при дисбактериозе
Не всегда появление высыпаний при дисбактериозе говорит о взаимосвязи с аллергией. У взрослых причинами развития дисбактериоза служит неправильное питание, сниженный иммунитет, ранее проведенные операции органов ЖКТ, прием лекарственных препаратов.
Нарушение микрофлоры кишечника у детей зачастую зависит от характера питания. К основным причинам нарушения состава флоры у детей относятся:
-
Перекорм. Многие молодые мамы выбирают метод кормления по требованию, но стоит учесть что ребенок может проголодаться только через 2-3 часа при достаточном объеме молока. При слишком частом кормлении может возникнуть проблема с пищеварением и-за недостаточной выработки ферментов. Пища не переваривается до конца, что приводит к гнилостному процессу и брожению, вызывая колики, вздутие и другие симптомы.
-
Недокорм. Если ребенок съедает только переднее грудное молоко, богатое лактозой, но с недостаточным количеством жиров, то у него могут появиться такие симптомы, как жидкий стул зеленого цвета и вздутие живота. Поэтому необходимо, чтобы ребенок высасывал и заднее молоко, содержащее ферменты и жиры, для этого не следует давать вторую грудь, пока малыш не опустошит первую.
-
Смена смесей. Если малыш на искусственном вскармливании, то дисбактериоз может развиться при переходе на другую смесь. Организму необходимо некоторое время, чтобы он подстроился под новый состав смеси и выработал необходимые ферменты.
-
Ранний прикорм. Нарушение функций ЖКТ происходит, если ребенок до полугода начинает употреблять различные соки, мясные блюда и овощи. Необходимо вводить прикорм согласно возрасту ребенка. При появлении симптомов дисбактериоза необходимо пересмотреть рацион малыша.
В большинстве случаев при устранении неподходящих продуктов и нормализации питания, симптомы дисбактериоза проходят самостоятельно. Более тяжелые формы заболевания, спровоцированные попаданием в организм инфекции, требует комплексного лечения.
Профилактика ротавирусной инфекции
Основная роль в профилактике ротавирусной инфекции принадлежит правилам гигиены. Учитывая способы распространения и передачи вируса необходимо тщательно мыть руки после посещения туалета, прогулки на улице, перед едой.
Важно следить за чистотой детских игрушек, посуды, пустышек и других предметов, которые ребенок может попробовать на вкус. В разгар сезонных вспышек инфекций по возможности не берите с собой детей до 3 лет, когда посещаете места большого скопления людей
Путешествуя за границей, не пейте сырую и бутилированную воду сомнительного происхождения. Не употребляйте напитки со льдом. Тщательно мойте фрукты и овощи.
Если в доме есть больной ротавирусом важно обеспечить правила карантина, так как в первые дни болезни человек очень заразен. У заболевшего должно быть отдельное помещение, личные средства гигиены (полотенце, зубная щетка) и собственная столовая посуда
В комнате, где находится больной нужно ежедневно проводить влажную уборку, проветривать. Тару, в которую собираются выделения больного, необходимо тщательно промывать горячей водой с мылом.
Для детей разработаны меры специфической профилактики ротавирусного гастроэнтерита — вакцинация. В России зарегистрирована вакцина Ротатек. Это препарат, содержащий живые ослабленные ротавирусы пяти наиболее распространенных типов. Вакцину применяют только у детей, рекомендованный период вакцинации от 1,5 до 8 месяцев. Вакцинация старших детей и взрослых считается нецелесообразной, так как с возрастом человек инфицируется этими типами вируса естественным путем и восприимчивость к ротавирусной инфекции снижается.
Вакцина закапывается в рот малышу в 6 недель, затем троекратно с интервалом в 10-14 недель вакцинацию повторяют. Сейчас прививка от ротавирусного гастроэнетрита введена в Национальный календарь профилактических прививок по эпидемическим показаниям. То есть её можно сделать бесплатно при высоком риске заражения. По желанию прививку можно сделать за свой счет в любое время.
Чего нельзя делать при поносе
Не давайте ребенку антибиотики, не посоветовавшись с врачом.
Антибиотики уничтожают не только возбудителей болезни, но и нормальную микрофлору кишечника.
Понос и часто сопровождающая его рвота – естественные реакции организма на инфекцию. Таким способом он пытается вывести
опасные микроорганизмы и ядовитые продукты их обмена – токсины. Не давайте ребенку препараты, которые уменьшают моторику
кишечника (имодиум, интестопан и др.). При этом устраняется симптом, а не причина, токсины не выводятся из организма,
а усугубляют состояние.
При поносе не следует пить чай из шиповника или кислые фруктовые чаи.
Какая ложечка лучше всего подойдёт для подарка?
Выбор серебряной ложки, как и любого другого подарка, должен происходить тщательно, если есть желание презентовать на самом деле стоящую вещь.
Имеет смысл при покупке серебряной ложки обратить внимание на следующее:
- размер;
- качество;
- удобно ли её держать в ручке;
- эстетические характеристики.
Учитывая, что, как правило, такой презент преподносят совсем ещё крохотному ребёнку, то размер ложки будет иметь значение.
Нет сомнений в том, что она должна быть маленькой, поэтому столовая ложка точно не подойдёт. При выборе маленькой ложечки рекомендуется отдать предпочтение кофейной, нежели десертной.
Начиная с прибора небольшого размера, будет возможность не ломать голову над выбором подарка в будущем. По мере взросления малыша ему можно будет подарить чайную ложку, десертную, а потом и вилку.
Важно выбрать изделие должного качества. К товару хорошего производителя, как правило, прилагаются:
- сертификат;
- юридический адрес предприятия;
- указание о составе сплава;
- рекомендация о том, как правильно за изделием ухаживать и чистить.
Не следует приобретать самый дешёвый товар, а также изделие с низкой пробой. Это значит, что при изготовлении ложки было использовано много примесей. Из-за этого ложечка может быстро потерять вид, что расстроит как ребёнка, так и дарителя. Ведь такой подарок преподносится на долгую память.
Ложка на крестины
Не рекомендуется выбирать изделие с позолотой, ведь известно, что золото и серебро плохо сочетаются друг с другом. Золото может блокировать полезные свойства серебра, а это является большим минусом, поскольку пользоваться ложкой будет совсем маленький ребёнок. Кроме того, несмотря на то, что добавление позолоты будет выглядеть красиво, со временем она сотрётся, и подарок потеряет былой вид.
Следует также обратить внимание на то, удобно ли будет ребёнку держать ложечку, ведь рано или поздно малыш сам начнёт её брать в руки. Для маленькой ладошки подойдёт ложка:
- с широким черенком;
- и глубоким ковшиком.
И, наконец, подарок должен быть красивым. Ведь ложечку будут хранить как воспоминание о детстве так и о подарившем её человеке. Можно дополнить изделие гравировкой и написать на ней имя малыша.
Лучше всего покупать серебро с пробой «925». Это означает, что доля серебра составляет 92,5%, а меди – только 7,5%.
Считается, что ложечку нужно дарить сразу в тот момент, когда на свет появился самый первый зубик младенца. Причём сделать это должен тот, кто первым его заметит.
Но учитывая, что сложно представить ситуацию, когда его увидит первым не мама, а бабушка, дедушка, тётя, дядя, крёстные или друзья, подарок сделать можно и немного позже.
Ребёнку и его родителям будет приятно, если им преподнесут такой подарок на день рождения.
Традиция дарить младенцу серебряную ложку на самом деле очень хороша. Такой подарок является приятным и красивым, а также говорит о самых нежных проявлениях по отношению к маленькому ребенку
Внимание всегда приятно
С 4 лет ребенок вполне может мастерить простые поделки самостоятельно. Поделки для детей 4-5 лет можно делать из подручных материалов – бумаги, пластилина и даже из ватных дисков.
В каком возрасте малыш должен научиться сидеть и нужно ли подгонять этот процесс? Читайте в этой публикации.
https://youtube.com/watch?v=hhQMjsFEWdY
https://youtube.com/watch?v=vgmkVrcy2pU
Ферментные препараты
При кишечных инфекциях вирусы вызывают очаговое поражение эпителия тонкой кишки, что приводит к снижению активности лактазы и других пищеварительных ферментов. Все это нарушает процессы переваривания и усвоения питательных веществ и усугубляет диарейный синдром2. Кроме того, у ребенка может быть «фоновое заболевание» желудочно-кишечного тракта, которое оказывает влияние на переваривание пищи.
Ферментные средства при диарее у детей назначаются врачом, компенсируют нехватку в организме собственных ферментов, способствуют восстановлению нормального пищеварения и купированию диареи1,2.
Причины кишечной инфекции у детей
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др.). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция — зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA). Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Как справиться с «плохим аппетитом»?
Но какова бы ни была первоначальная причина потери аппетита, нередко беспокойство матери по этому поводу и уговоры только ухудшают дело, так как у ребенка формируется и закрепляется отрицательный условный рефлекс на кормление с уговорами, что мешает естественному возвращению аппетита.
В любом возрасте важное значение имеет организация и соблюдение режима дня. Четкая смена периодов кормления, бодрствования и сна, установленная вами с учетом особенностей вашего малыша, позволит ребенку выработать необходимые для жизни реакции и рефлексы, сохранять и укреплять здоровье
Начинать прикорм рекомендуется с 6 месяцев: в этом возрасте ребенок ест в среднем 5 раз в сутки, с перерывами в 4 часа. С 9-10 месяцев количество кормлений начинает постепенно уменьшаться до 4 в сутки, т.е. плавно отказываются от ночного кормления. Перерыв между кормлениями в течение дня составляет от 3,5 до 4 часов. Для ребенка до 1 года суточный объем пищи после введения прикорма должен составлять не больше 1 литра. Малыш растет, и режим дня постепенно меняется. Сразу после 1 года частота кормления обычно остается той же, что и на 12-м месяце — четырехразовое кормление с 4-часовыми промежутками. Отменяется ночное кормление. Однако если у малыша есть недобор веса или он ослаблен и у него плохой аппетит, ночное кормление лучше оставить до 1,5 лет.
Питание больного ребенка
Основная задача родителей больного ребенка — как можно чаще его поить (такой режим питья не подходит детям, страдающим тяжелыми заболеваниями сердца и почек), но не заставлять его пить сразу 2-3 стакана жидкости (что может спровоцировать рвоту), а предлагать понемногу, по 20-30 мл (1-2 столовые ложки) подогретой и негазированной минеральной воды, чая, морса, киселя, сока, отвара трав или даже просто воду каждые 10-15 минут.
Что касается еды, то здесь подходит любая легкоусваиваемая пища, не раздражающая слизистую рта и желудка (полужидкие каши, легкие овощные бульоны, кефир, молоко). Давать еду нужно понемногу, чаще, чем обычно (через 1,5-2 часа). Кормить ребенка насильно нельзя и в этом случае: своими действиями вы не только можете вызвать у него отрицательные эмоции, но и усугубить течение болезни, заставив больной организм тратить драгоценные силы на переваривание пищи, а не на борьбу с инфекцией. При улучшении состояния и нормализации температуры тела ребенок сам попросит есть.
Часы кормлений ребенка должны быть постоянными. Организм привыкает к ре-жиму и в установленное время начинает вырабатывать пищеварительные соки, в таких условиях пищеварение происходит более эффективно. Отклонения возможны на 15-30 минут. Изменяться интервалы кормления могут в зависимости от длительности дневного и ночного сна, а также от двигательной активности ребенка.
Режим питания после введения прикорма: завтрак — в 8-9 часов, обед — в 12-13 часов, полдник — в 16-16.30, а ужин — в 19-20 часов. Старайтесь избегать «перекусов» между кормлениями. Правда, и здесь должен быть индивидуальный подход. Если ребенок не может выдержать положенное время между приемами пищи, то можно устроить «перекус», во время которого предложить малышу продукты, вызывающие кратковременное чувство насыщения — фрукты или кефир. А вот пирожки или сладкое печенье давать детям в перерывах между кормлениями не стоит: это высококалорийные продукты, из-за которых ребенок действительно может отказаться от обеда или ужина.
Лечение пиелонефрита у детей
Комплексная терапия пиелонефрита предусматривает проведение медикаментозной терапии, организацию правильного питьевого режима и питания детей.
Цели лечения пиелонефрита у детей – следующие:
- уничтожение вызвавшего пиелонефрит микроорганизма;
- улучшение кровоснабжения почек;
- увеличение объема выделяемой мочи.
Госпитализировать ребенка придется, если:
- ребенку 1 год или менее;
- значительная интоксикация;
- у него высокая температура тела;
- уменьшилось количество мочи;
- сильная боль в области живота или поясницы;
- повышено артериальное давление;
- домашнее лечение не оказало эффекта.
В любом случае, останется ребенок дома или поедет в больницу, 3-5 дней ему нужно будет соблюдать постельный режим. Особенно при повышенной температуре, ознобе, наличии болевого синдрома или симптомов интоксикации. Как только симптомы начинают уменьшаться, двигательный режим расширяется
Очень важно заставлять ребенка мочиться каждые 2-3 часа: так будет и профилактика застоя в мочевыводящих путях, и суточное количество мочи подсчитать можно (если мочиться в утку или бутылочку)
Диета Диета при пиелонефрите – следующая:
- ограничение белка до 1,5 г/кг/сутки;
- соли – не более 2-3 г/сутки.
Для этого блюда солить не нужно, лишь немного досаливать уже в тарелке, исходя из суточной нормы; исключить колбасы, острые блюда, жареные продукты, маринады, консервы, соусы, любые бульоны (супы – овощные, без грибов и мяса); ограничить масло и молочные продукты.
Диета при остром пиелонефрите
Питьевой режим
Нужно дополнительно принимать жидкость в виде клюквенного или брусничного морса, отвара из сушеных яблок, минеральных вод. Расчет дополнительного употребления жидкости – такой:
- детям до 7 лет – выпивать 500-700 мл/день;
- в 7-10 лет – 700-1000 мл; старше 10 лет – 1000-1500 мл.
Курс приема жидкости – 20 дней.
Из лекарственных препаратов назначаются
- антибиотики, эффективность которых оценивается каждые 3 дня. Обычно это аугментин, цефуроксим, цефотаксим, цефтриаксон. После 14 лет врачи выписывают ципрофлоксацин, норфлоксацин или левофлоксацин. Длительность лечения до 4 недель, каждые 10-14 дней возможна смена антибиотика;
- уроантисептики: фурагин, фурадонин, налидиксовая кислота, 5-нитроксолин, палин. Это препараты, способные останавливать рост бактерий. Назначаются после антибактериальной терапии, курс лечения 1-2 недели;
- противовоспалительные препараты: это НПВС (диклофенак, ортофен, вольтарен) глюкоза 5%, реже солевые растворы (натрия хлорид, раствор Рингера) в виде капельниц;
- препараты для улучшения почечного кровотока: эуфиллин, циннаризин;
- кроворазжижающие препараты: трентал и его аналоги пентоксифиллин и курантил;
- иммуномодуляторы и антиоксиданты – по мере стихания воспаления. Это витамин E, бета-каротин;
- отвары трав – после окончания курса антибиотиков и уроантисептиков: противовоспалительные ромашка, шалфей, зверобой; мочегонные полевой хвощ, листья брусники, шиповник, толокнянка; улучшающие регенерацию птичий горец, мята, корень солодки.
Завариваются травы по инструкции к каждой из них. В среднем, это 2 ст.л., которые нужно залить 250 мл горячей воды и держать на водяной бане 15 минут, после чего еще полчаса настаивать. Пьют стакан отвара за сутки, разделив его на 3-4 приема. Травы, имеющие разное действие, можно комбинировать. Курс фитотерапии – 20 дней. Пить травы нужно 3-4 раза в год. Отвары трав можно заменить фитопрепаратами, например, канефроном, уролесаном или цистоном.
В активную стадию назначается также СВЧ-процедура, в периоде стихания заболевания – курс ЭВТ-процедур. Когда же ребенок себя хорошо чувствует, а изменения в моче исчезли, для профилактики хронизации процесса назначают: аппликации парафина на область почек; аппликации грязи на область почек; лечебные (минеральные, термальные, натриево-хлоридные) ванны; питье гидрокарбонатно-кальциево-магниевых минеральных вод. Лечение в стационаре обычно в течение месяца, далее ребенок наблюдается у участкового педиатра и нефролога. После выписки 1 р/месяц контроль анализов мочи, крови, каждые 6 месяцев УЗИ. После острого пиелонефрита, если в течение 5 лет не было рецидива, анализы крови и мочи в норме, тогда ребенка снимают с учета.
Как помочь ребенку лекарствами, когда режутся зубы
Некоторым детям домашние рецепты и другие немедикаментозные методы не помогают. Это связано с разной чувствительностью и восприимчивостью организма маленьких пациентов. Все препараты должны подбираться исключительно врачом. Вполне вероятно, что в анамнезе младенца есть хронические и иные заболевания, при которых медикаментозная терапия строго противопоказана. Самоназначение аптечных средств грозит аллергическими реакциями и другими побочными проявлениями, поэтому лучше не полагаться на отзывы в интернете и советы других мам. Рассмотрим, как помочь ребенку при прорезывании зубов с помощью лекарств.
Калгель
Комбинированный гель обладает анестезирующим и противовоспалительным действием. Действующим веществом является лидокаин, то есть воспаленные и отечные десны будто «замораживаются». Реализуется исключительно по рецепту врача. Необходимо соблюдать точную дозировку и не допускать избыточного применения. Эффект длится продолжительное время.
Камистад
Производится в Германии. Принцип практически идентичен предыдущему препарату, однако в составе присутствует безвредный полидоканол и настойка цветков ромашки. Растительные компоненты способствуют устранению боли, зуда, воспаления, отеков и покраснений. Состав сладкий, поэтому маленький пациент его не выплюнет и будет с удовольствием открывать рот. Нередко назначается врачами при заболеваниях ротовой полости.
Холисал
Гелеобразная субстанция содержит холина салицилат и вспомогательные компоненты. Назначается в том числе взрослым. Разрешено применять в возрасте старше полугода. Действует быстро и избавляет от широкого спектра проблем стоматологического характера. Это одно из лучших средств, чем можно обезболить, когда у ребенка сильно режутся зубы. Недостаток — более высокая стоимость по сравнению с аналогами.
Дентинокс
Паста на основе лидокаина и ромашкового экстракта обеззараживает обработанные поверхности ротовой полости, избавляет от боли, набухания мягких тканей. Неприятные ощущения устраняются за короткий промежуток времени, кроха крепко спит, не плачет без причины, с удовольствием ест материнское молоко или адаптированную смесь из бутылочки. Поскольку гель наносится наружно, при умеренном использовании он полностью безопасен.
Герпетический стоматит
При стоматите пятна в горле бывают от светло-розового до красного оттенка. Участки с сыпью могут сливаться либо находиться вдали друг от друга. Выделяют несколько типов стоматита, среди которых особо распространен герпетический.
Это заболевание сопровождается головной болью, высокой температурой, образуются красные точки на верхнем небе, языке, губах, щеках. Эти точки переходят в пузырьки и взрываются с образованием красных эрозий. Вирус герпеса остается в организме на всю жизнь. При сильном иммунитете он находится в неактивной фазе, а проявляться будет в следующих случаях:
-
При обострении хронических воспалительных процессов.
-
После курса кортикостероидов.
-
При травматизации слизистой оболочки.
-
Во время эмоциональных потрясений, аллергии, авитаминозе.
-
При ослаблении иммунной системы.
Лечение герпетического стоматита должен назначить квалифицированный стоматолог.
Когда нужно обратиться к врачу
Рассуждая о том, что делать при прорезывании зубов у детей, чем лечить воспаленные десны, родители могут не заметить начала патологического процесса, не связанного с естественными признаками. Симптомы, которые не проходят на протяжении нескольких дней, скорее всего, указывают на заболевание, требующее срочного обращения к педиатру.
У полугодовалых малышей снижается иммунитет, приобретенный внутриутробно, а собственный находится только на начальной стадии своего формирования. Кроха уязвим к инфекциям и вирусным агентам. При появлении зубных единиц наблюдается недосып и иной дискомфорт, в результате существенно снижаются защитные функции детского организма.
Тревожные сигналы:
- устойчивое повышение температуры тела до 39 градусов и более, жаропонижающие средства не помогают или показывают незначительную эффективность;
- кашель с отделением большого количества слизи;
- непроходящее расстройство желудка;
- кровь в кале;
- язвы на слизистых оболочках во рту;
- длительный насморк, гнойные выделения из носа;
- запор более 3 дней;
- оттенок эмали отличается от нормы, присутствуют желтые пятна или другие вкрапления;
- коронки расположены неправильно, существенно выступают за границы ряда.
Если малышу исполнился год, а ни одного зуба не появилось, необходимо пройти обследование. Вероятно, проблема возникла из-за недостатка минеральных веществ, нарушения обменных процессов, болезни щитовидки.
Длительный понос
В большинстве случаев подобная симптоматика наблюдается не более двух суток. Однако возможны исключения, когда кроха мучается с диареей до недели. В таком случае рекомендуется в обязательном порядке посетить терапевта. Врач назначит безопасные и эффективные препараты, способствующие затвердению стула.
Если оставить опасный признак без внимания и думать только о том, чем обезболить прорезывание зубов у ребенка, это может привести к сильному обезвоживанию и истощению. Опаснейшими явлениями считаются кровянистые и слизистые примеси в кале.
Температура
Когда градусник показывает 38,5 и более высокие температурные показатели, которые не спадают, нужно обязательно вызвать педиатра. Тело маленького человека еще не обладает совершенной терморегуляцией, подобное состояние крайне опасно и иногда угрожает жизни. Контролировать кроху с сильным жаром должен исключительно специалист.
Затяжной кашель
Незначительное отхождение мокроты и редкие покашливания считаются нормой. Что делать при прорезывании зубов у детей, чем лечить, если кашлевой синдром не проходит, не дает малышам нормально дышать, есть и отдыхать? Такие симптомы наряду с одышкой и хриплым дыханием должны насторожить маму и папу. Вполне вероятно, что на фоне снижения защитных сил организма присоединилась бактериальная или вирусная инфекция.