Псевдотуберкулёз
Содержание:
Как можно заразиться иерсиниозом
Источники инфекции и пути передачи еще полностью не изучены. Y.enterocolitica встречается в воде, пище, животных и человеке. Известно около 60 видов млекопитающих и около 27 видов птиц, у которых возбудитель выделялся с фекалиями. Часто серотипы, выделенные из воды и пищи, не соответствуют тем, которые вызывают заболевание у людей. Это также относится к серотипам, обнаруженным у животных, за исключением свиней и в некоторых случаях кошек и собак.
В странах, где заболеваемость иерсиниозом среди людей наиболее высока, основное животное-резервуар штаммов Yersinia enterocolitica, которые являются патогенными для человека, – свиньи. Поэтому заражение чаще всего происходит после употребления в пищу зараженных пищевых продуктов, в частности, сырой или полусырой свинины или свиных субпродуктов. Особенно опасен контакт с сырым кишечником инфицированного животного. Кроме того, риск заражения инфекцией связан с употреблением непастеризованного молока или загрязненной воды. Проглатывание зараженной пищи способствует способности бактерий Yersinia размножаться при нормальной температуре.
Употребление непастеризованного молока
Иногда заражение может происходить при прямом контакте с животными или через зараженную кровь во время переливания. Проникнув в просвет тонкой кишки, бактерия попадает в лимфатическую систему конца подвздошной кишки, где размножается, а затем попадает в кровь. Способствует развитию инфекции чрезмерное накопление железа в организме, которое возникает при некоторых заболеваниях, например, при гемохроматозе или при заболеваниях с чрезмерным расщеплением эритроцитов, поскольку это важный фактор, стимулирующий рост бактерий.
Резервуар бактерий во многих странах до сих пор неизвестен. Например, серотип 8 был выделен из пищи и воды в бывшей Чехословакии, Однако о случаях иерсиниоза, вызванного этим серотипом у человека, не сообщалось.
Возможна также передача бактерий от человека человеку. Некоторые семейные вспышки болезни произошли после контакта с собакой. В то же время собаки и кошки не считаются важным резервуаром этих бактерий.
Первичное заражение овощей все еще встречаются на полях во время вегетации, а также во время сбора и хранения урожая. Однако первоначальной концентрации инфекции обычно недостаточно, чтобы вызвать заболевание.
Низкая температура, поддерживаемая в овощных хранилищах, способствует интенсивному размножению возбудителя на овощах, что может быть опасно для здоровья в конце зимы и весной. Чаще всего иерсиния встречается в местах гниения овощей. Причиной заболевания могут быть недостаточно тщательно очищенные и промытые гниющие овощи или посуда, где их мыли. Установлено, что иерсиния не разрушается при засолке и сушке овощей.
Профилактика иерсиниоза
Чтобы избежать иерсиниоза:
Избегайте употребления сырой и полусырой свинины.
Употребляйте только пастеризованное молоко и молочные продукты.
Тщательно мойте руки, прежде чем прикасаться к малышу, его игрушкам, бутылочкам или пустышкам.
Мойте руки водой с мылом перед едой и приготовлением пищи, после работы с животными, сырым мясом и субпродуктами.
Избегайте перекрестного загрязнения продуктов на кухне: используйте отдельные разделочные доски для сырого мяса и других продуктов, тщательно мойте столы, посуду и другие поверхности сырой водой после обработки сырого мяса, овощей.
Из-за возможности возникновения внутрибольничных инфекций, вызванных иерсиниозом, в больнице следует принять соответствующие меры для предотвращения распространения инфекции, особенно при переливании крови.
Защищайте почву и водные источники от загрязнения фекалиями людей и животных.
Правильно обрабатывайте и храните выращенные овощи, защищайте их от грызунов, уничтожайте грызунов в овощехранилищах.
Правильно ухаживайте за домашними животными, мойте руки после контакта с ними, осторожно обращайтесь с фекалиями животных при чистке клеток.
Что провоцирует / Причины Псевдотуберкулеза у детей:
Возбудитель псевдотуберкулеза называется Yersinia pseudotuberculosis. Это грамотрицательные палочки, располагающиеся длинными цепями, не образующие спор и цепей, имеющие капсулы. Микроорганизм теряет свои свойства при высыхании и на солнечном свету. Через пол часа он гибнет при нагревании до 60 ˚С. При температуре среды 100˚С он «умирает» через 10 секунд. В течение одной минуты возбудитель псевдотуберкулеза умирает от воздействия обычных дезинфицирующих средств, таких как растворы лизола, сулемы, 2% раствор хлорамина и т. д.
Yersinia pseudotuberculosis особенна тем, что может расти при низкой температуре среды (1—4 °С). Наиболее хорошо он растет при температуре 22—28 °С. Выделяют 8 серотипов по поверхностному антигену, все они приводят к болезням ребенка. Наиболее распространенными сероварами считают 1 и 3.
Микроорганизм активно размножается в кипяченой водопроводной, речной воде. Он содержит эндотоксин и хорошо проникает через естественные барьеры человека. Может образовывать экзотоксин.
Что такое Инфекционный мононуклеоз у детей —
Инфекционный мононуклеоз — многопричинная болезнь, которую вызывают вирусы семейства Herpesviridae. Течение сопровождается ангиной, лихорадкой, увеличением печени и селезенки, полиадепитом. В периферической крови появляются аптипичные мононуклеары.
Согласно международной классификации, бывают такие виды инфекционного мононуклеоза:
- цитомегаловирусный мнононуклеоз;
- мононуклеоз, вызванный гамма-герпетическим вирусом (вирус Эпштейна—Барр);
- инфекционный мононуклеоз другой этиологии;
- инфекционный мононуклеоз неуточненный.
В 50% случаях заболевание вызывается вирусом Эпштейна—Барр, в 25% — цитомегаповирусом, в остальных случаях – герпес-вирусом IV типа. Проявления болезни имеют слабую зависимость от этиологии.
Эпидемиология
Источник инфекции – больные, у которых болезнь проявляется в манифестной или бессимптомной форме, а также вирусовыделители. 70—90% перенесших инфекционный мононуклеоз периодически выделяют вирусы с орофарингеальным секретом.
Вирус находится в носоглотке на протяжении от 2 до 16 месяцев после перенесения болезни. Его можно выявить с помощью смывов. Вирус передается в основном воздушно-капельным путем. Инфекция легко передается через слюну больного человека, потому инфекционный мононуклеоз часто называют «болезнью поцелуев». Дети могут заразиться через игрушки, если на них находится зараженная слюна. Также инфекция передается с донорской кровью, если вирус в ней не был выявлен, и половым путем. Маловероятна, но не исключена передача через воду и еду. Вирус также переходит от матери к плоду.
Инфекция передается быстро и широко благодаря скученности, пользованию общей посудой, постельным бельем. Передавая предметы изо рта в рот, также можно заразиться. Инфекция быстро поселяется в организме, когда снижен общий и шестой иммунитет.
Заболевание циклично, длительность каждой эпидемической волны составляет от 6 до 7 лет. Всплески наблюдаются весной, незначительный подъем уровня заболеваемости припадает на октябрь. Эпидемический процесс прогрессирует в основном за счет стертых и бессимптомных форм болезни. Инфекция поражает в основном мужчин и мальчиков. Самый высокий уровень заболеваемости наблюдается среди дошкольников в детсадах и яслях.
Чаще всего болезнь выражена несвязанными между собой случаями, но эпидемии, как уже было сказано выше, случаются. Стертыми и бессимптомными формами болеют до 40-45% заразившихся.
Классификация
Деление инфекционного мононуклеоза проводят по тяжести, типу и течению. Типичный мононуклеоз сопровождается основными симптомами, такими как увеличение лимфатических узлов, селезенки, печени, атипичные мононуклеары, ангина.
Атипичные формы объединяют стертыe, бессимптомные и висцеральные формы заболевания. По тяжести типичные формы классифицируют на легкие, среднетяжелые и тяжелые. Тяжесть определяют по выраженности интоксикации, увеличению лимфоузлов, характеру поражения ротоглотки и носоглотки, увеличению селезенки и печени. Также берут в учет количество атипичных мононуклеаров в периферической крови. Атипичные формы всегда относят к легким, а висцеральные — к тяжелым. Течение инфекционного мононуклеоза может быть гладким, неосложненным, осложненным и затяжным.
Диагностика Инфекционного мононуклеоза у детей:
В типичных случаях (большинство) диагностика проходит без затруднений. Используют лабораторное подтверждение – поиск ДНК соответствующего вируса методом ПЦР в крови, моче, носоглоточных смывах, спинномозговой жидкости. Серологическая диагностика выявляет в сыворотке крови больных гетерофильных антител по отношению к эритроцитам различных животных. Гетерофильные антитела относятся к IgM. Их обнаруживают с помощью постановки реакции Пауля—Буннелля или Пауля—Буннеля—Давидсона, реакции Томчика или реакции Гофа—Баура и т. д. Для диагностики заболевания определяют также специфические антитела IgM и IgG к вирусам с помощью метода ИФА.
Лечение
При появлении первых симптомов следует записаться на прием к доктору. Дизентерия лечится под контролем инфекциониста. Он обязан назначить медикаменты антибактериального действия. Для детей раннего возраста назначают ампициллин; тем, кто постарше, выписывают фуразолидон, мономицин, бактрим. При ослабленном иммунитете не обойтись без пентоксила и поливитаминов.
Для коррекции пищеварения используются ферментные лекарства (пепсин, панкреатин, мезим). Восстановить кишечную микрофлору помогут бактериальные препараты, а также продукты, богатые на бифидобактерии. Улучшить самочувствие во время спазмов помогут спазмолитики (но-шпа, папаверин). Перед приемом любых медикаментов нужна консультация врача.
Кроме медикаментозного лечения необходимо сбалансировать рацион. В первые дни болезни ребенку нужно обеспечить обильное питье. Следует исключить острые и соленые продукты. Пища подается преимущественно в варенном и перетертом виде. Переход к обычному режиму питания возможен спустя один-два месяца после выздоровления.
О возбудителе
Yersinia enterocolitica – это палочка Грама (-), принадлежащая к семейству Enterobacteriaceae. Внутри вида есть биотипы и серотипы. На данный момент идентифицировано 50 серотипов, но только некоторые из них являются патогенными для животных и человека.
Бактерии этого рода способны не только паразитировать и размножаться в организме животного или человека, но и длительное время сохранять жизнеспособность в окружающей среде: в пище – до нескольких месяцев и даже в жидкой среде (молоко, речная или водопроводная вода). Их можно найти в норах, оставленных грызунами более 4 лет назад.
В отличие от других бактерий иерсины любят холод и прекрасно размножаются при 2-4 °C. Из-за этого бактериального свойства иерсиниоз иногда называют «холодильной» болезнью. Было обнаружено, что во влажных и холодных средах иерсины сохраняют жизнеспособность в течение длительного времени без потери патогенности, например:
- в охлажденном масле в течение 145 дней;
- в молоке в течение 18 дней;
- в охлажденной почве более 10 лет.
Однако в сухой среде воздействие прямых солнечных лучей убивает бактерии в течение 10 минут, и при 100ºC в течение 40 секунд. Эти бактерии чувствительны к дезинфицирующим средствам.
Патогенез (что происходит?) во время Псевдотуберкулеза у детей:
На фазе заражения Yersinia pseudotuberculosis вместе с инфицированными пищевыми продуктами или водой попадает через рот в организм ребенка. Далее он преодолевает желудочный барьер, направляясь к тонкой кишке. Там он внедряется в энтероциты или межклеточные пространства кишечной стенки, что характеризует энтеральную фазу болезни.
Далее возбудитель попадает в регионарные брыжеечные лимфатические узлы и вызывает лимфоаденит. Это называется фазой регионарной инфекции. Из мест первичной локализации возбудитель вместе с выработанными токсинами поступает в кровь, что приводит к генерализации болезни – бактериемии и токсемии. На этом этапе появляются симптомы заболевания у детей.
Далее возбудитель фиксируется клетками ретикулоэндотелиальной системы преимущественно в печени и селезенке. Это знаменует паренхиматозную фазу. Увеличивается печень и (в некоторых случаях) селезенка, нарушается их функционирование. Инфекция может повторно генерализироваться, обостриться, есть вероятность рецидивов. В конечном итоге наступают стойкая фиксация и элиминация возбудителя как результат активизации клеточных факторов иммунной защиты и выработки специфических антител. Данные процессы приводят к выздоровлению ребенка.
В патогенезе псевдотуберкулеза определенное значение имеет и аллергический компонент, который связан с повторным поступлением возбудителя в циркуляцию или предшествующей неспецифической сенсибилизацией организма.
В случае летальных исходов вскрытие показывает изменения в органах, похожие на острый генерализированный инфекционный ретикулез, который поразил в основном лимфатическую систему кишечника, селезенки и печени. Также обнаруживают гиперемию, дистрофические изменения и полнокровие внутренних органов. Есть вероятность геморрагического отека, перибронхитов и панбронхитов, эндо- и пери-васкулитов.
Изменения в кишечнике постоянные. Максимальные изменения находят в терминальном отделе кишки, где она впадает в слепую кишку. Наблюдается картинка эрозивно-язвенного или терминального илеита, мезентериального аденита, лимфангита, острого аппендицита.
Иммунитет. В организме медленно накапливаются гуморальные антитела. Иногда появление специфических антител отмечают только после рецидивов болезни (причина – недостаточное антигенное раздражение). Большую роль в элиминации возбудителя играют фагоцитоз и другие факторы неспецифической защиты. Точно не известно, насколько продолжителен иммунитет, но он считается стойким. Повторные заболевания – крайне редкие случаи.
Симптомы Склеродермии у детей:
Очаговая склеродермия
Для бляшечной формы в начале болезни появляются желтовато-розовые эритематозные бляшки, которые потом становятся очаговыми поражениями – твердыми, восковидными или приобретают оттенок слоновой кости, могут иметь ободок фиолетового цвета. Чаще всего такие очаги располагаются на руках, ногах, торсе.
Для линейной склеродермии в начале болезни типичный такой же (выше описанный) характер изменений в коже. Но в скором времени появляется линейная конфигурация. выглядит она как широкая полоса, располагается часто вдоль сосудисто-нервного пучка любой из конечностей. Склеродермия может проявляться на лбу и волосистой части головы, что называется «удар саблей». При линейной склеродермии у детей поражается не только кожа, но и ткани, которые находятся под ней, что становится причиной больших деформаций. При поражении лица и головы может быть такие увеит и эпилептические припадки у ребенка.
Помимо поражений кожи, также могут быть артриты с утренней скованностью, ограничением движений, но при них воспалительные изменения не выражены. При очаговой форме склеродермии может быть синдром Рейно.
Системная склеродермия
Эта форма заболевания в детском возрасте встречается в крайне редких случаях. Сначала всегда проявляется синдром Рейно с продолжительностью от 2 месяцев до 3-4 лет. Среди других проявлений выделяют:
- парастезии конечностей, торса, лица
- чувство онемения
- «необоснованная лихорадка», сначала субфебрильная
- контрактура пальцев рук
- скованность в кистях
- дискомфорт в суставах
- уменьшение массы тела
Со временем развивается диффузное поражение всех кожных покровов, при котором могут появляться телеангиоэктазии и подкожные кальцификаты. Раньше всего в большинстве случаев происходит поражение кожи лица и рук, а потом оно охватывает шею, живот, грудь и ноги. Почти всегда поражаются и внутренние органы. В пищеводе развивается эзофагит. Изменения в сердце проявляются перикардитом или миокардитом.
Псевдотуберкулез у детей
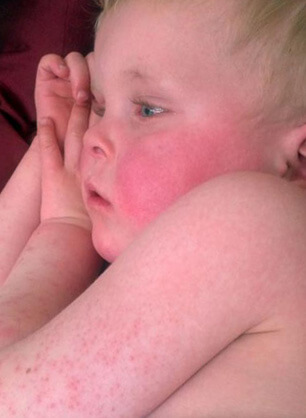
Родители должны знать, что признаки недуга у детей имеют свои особенности. Разобраться с данным диагнозом под силу лишь опытному доктору. Только дипломированный специалист может различить псевдотуберкулез и иерсиниоз друг от друга. Потому при малейшем поводе нужно сразу же обращаться к врачу. Достичь скорейшего выздоровления возможно только при своевременных мерах.
Лечением у детей этой болезни занимается педиатр. Он решает, ложить ребенка в стационар или нет. При выявлении недуга, госпитализация, как правило, обязательна. Могут быть дополнительно назначены консультации других узкопрофильных специалистов. Не стоит пренебрегать этими советами.
Как лечить псевдотуберкулез?
Больные псевдотуберкулезом подлежат обязательной госпитализации в инфекционное отделение. Лечение псевдотуберкулеза проводят комплексно с учетом клинической формы, тяжести и периода заболевания.
Показана диета №2, №4 или №5 в зависимости от преобладания тех или иных проявлений (энтерит, гепатит и др.).
Этиотропная терапия, согласно современным рекомендациям ВОЗ, предусматривает назначение взрослым фторхинолонов, среди которых предпочтение отдают ципрофлоксацину. При наличии менингита назначают пефлоксацин, который проникает через ГЭБ.
При генерализированном течении возможно применение цефалоспоринов, среди которых предпочтение отдают цефотаксиму или цефтриаксону. При тяжелом септическом течении псевдотуберкулеза рекомендуют применение стрептомицина, гентамицина или тобрамицина.
Продолжительность введения препаратов зависит от клинической ситуации.
Возможным на современном этапе считают назначение ампициллина внутрь (при септическом течении — парентерально) или амоксициллина внутрь (при тяжелом течении — внутримышечно) курсами различной продолжительности.
При септических формах заболевания целесообразно введение 2-3 антибиотиков различных групп внутривенно. Важнейшим принципом антибиотикотерапии при генерализированных формах является непрерывность и продолжительность курса лечения (до 10-го дня нормальной температуры тела).
В случаях рецидивов псевдотуберкулеза необходимо проводить повторные курсы антимикробной терапии с заменой препаратов. Патогенетическая терапия включает дезинтоксикационные, десенсибилизирующие, метаболические препараты. При интестинальной форме применяют энтеросорбенты. Назначение пробиотиков и эубиотиков на фоне дисбиоза можно сочетать с ферментными препаратами.
Лечение больных с вторично-очаговой формой псевдотуберкулеза является сложным, его проводят по индивидуальной схеме. В случае рецидивирующего, затяжного течения псевдотуберкулезного полиартрита, при синдроме Рейтера, узловатой эритеме назначают глюкокортикостероиды и нестероидные противовоспалительные препараты.
Иммунокоригирующую терапию назначают после предварительного обследования на фоне иммунодефицита, затяжного течения, вторично-очаговых форм без аутоиммунных нарушений.
Лечение Носового кровотечения у детей:
Обычно лечение требует минимального медицинского вмешательства, только в очень тяжелых случаях (неконтролируемое кровотечение). Доктор оценивает состояние ребенка по результатам риноскопии, его общего состояния, а также на основе показателей пульса, артериального давления и гематокрита.
Основная задача лечения установить первопричину, вызвавшую носовое кровотечение, после чего ребенку назначается:
Введение ватного тампона с перекисью водорода.
- Применение кремов или мазей (вазелин, бацитрацин, неомицин и др.). Смазывающие препараты назначаются с частотой 2 раза в день до полного прекращения при частых кровотечениях. Далее стоит использовать данные средства по мере необходимости. Зона кровотечения чувствительна к рецидивам до полного заживления. Восстановление слизистой может занять от 1 до 5 недель.
- Прижигание перегородки. Данная процедура проводится у детей, страдающих повторяющимися носовыми кровотечениями. Прижигание проводят посредством нитрата серебра, хромовой, трихлоруксусной кислоты. Процедура выполняется после применения местного анестетика.
- Останавливают кровотечение при помощи введения гемостатической губки, тампона с 1% раствором феракрила, эпсилон-аминокапроновой кислоты, консервированного амниона, сухого тромбина.
- Назначают препараты, повышающие свертывание крови: хлорид кальция, викасол, аскорбиновая кислота, гемофобин, глюконат кальция.
- Перевязка артерии.
- Переливание крови (в тяжелых случаях).
- Тампонада носа – заполнение раны тампонами из марли, синтетических или биоматериалов. Тампон удаляют через 24-48 часов. Оставленный на более длительный период тампон может привести к синуситу. Если есть необходимость в более длительном применении, то тампон пропитывают антибиотиками.
Эпидемиология псевдотуберкулеза
Для псевдотуберкулёза характерно многообразие источников и резервуаров инфекции. Первичный резервуар — почва. Существование почвенных и водных паразитарных систем связано со способностью иерсиний переходить в «некультивируемые» формы. Вторичными резервуарами и источниками инфекции выступают 124 вида и 18 отрядов млекопитающих, 4 вида пресмыкающихся, 1 вид земноводных, 7 видов рыб, эктопаразиты грызунов и птиц (блохи, иксодовые и гамазовые клещи), комары и слепни. Основной источник Y. pseudotuberculosis — синантропные, полусинантропные и дикие грызуны, у которых заболевание протекает в острой и хронической формах с поражением ЖКТ. У домовых мышей чаще развиваются генерализованные формы, вызывающие гибель животных.
Люди при контакте с грызунами заражаются крайне редко. Человек не может быть источником инфекции.
Главный механизм передачи — фекально-оральный. Пути — пищевой и водный.
Основные факторы передачи Y. pseudotuberculosis — овощи и зелень, употребляемые без термической обработки, соления (квашеная капуста, солёные огурцы, помидоры), реже — фрукты, молочные продукты и вода. Возможно заражение воздушно-пылевым путём через пыль, контаминированную вирулентными штаммами (сухая уборка помещений, подметание).
Восприимчивость и постинфекционный иммунитет как при иерсиниозе.
Современная эпидемиология псевдотуберкулёза мало отличается от таковой иерсиниоза. Однако для первого более характерны вспышечная заболеваемость, охватывающая большие коллективы людей с вовлечением всех возрастных групп, независимо от пола и профессии, и частое заражение детей. Псевдотуберкулёз относят к широко распространённым в мире инфекциям, встречающимся повсеместно и неравномерно. Подавляющее большинство сообщений о случаях псевдотуберкулеза принадлежит европейским странам. РФ относится к эндемичным территориям. Чаще вспышки регистрируют в Центральной части и на северо-западе РФ, Крайнем Севере, Дальнем Востоке и Субарктике Евразии. Подъёмы заболеваемости регистрируют в весенне-летний (III–V месяцы), осенне-зимний (X–XII месяцы) и летний (V–VII месяцы) периоды.
Online-консультации врачей
| Консультация оториноларинголога |
| Консультация офтальмолога (окулиста) |
| Консультация уролога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация гастроэнтеролога детского |
| Консультация сосудистого хирурга |
| Консультация доктора-УЗИ |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация неонатолога |
| Консультация аллерголога |
| Консультация вертебролога |
| Консультация нефролога |
| Консультация нейрохирурга |
| Консультация радиолога (диагностика МРТ, КТ) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020







