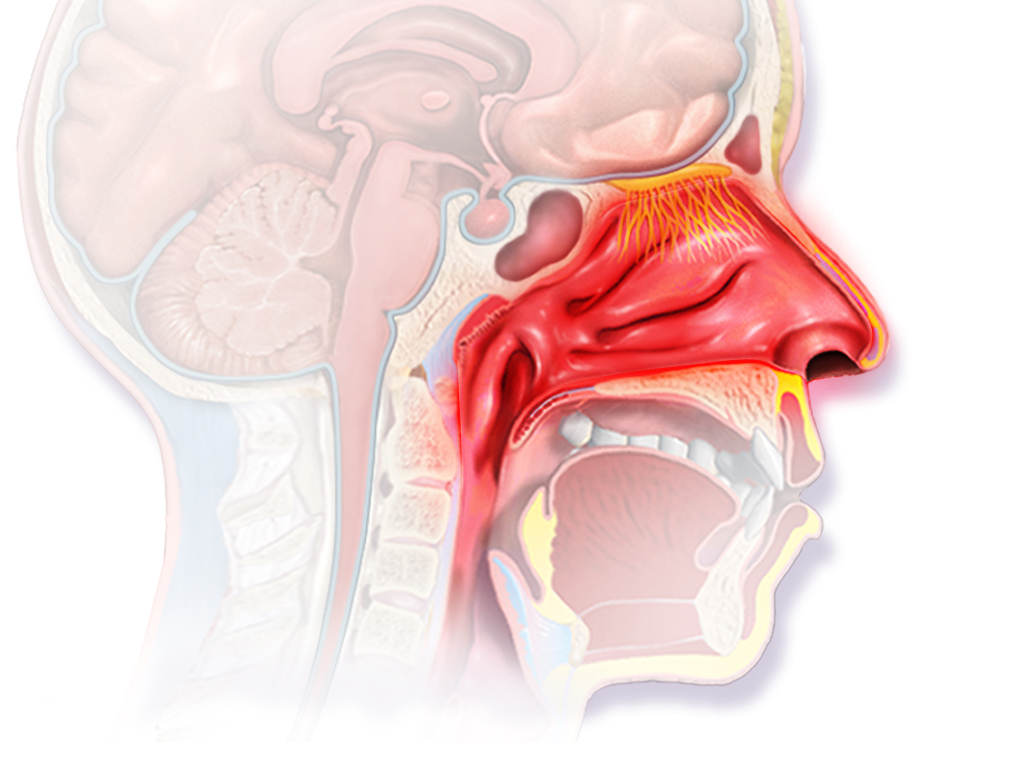
Риноцитограмма соскоба со слизистой оболочки носовой полости
Содержание:
Лейкоциты
Лейкоциты — это большая группа разноплановых клеток, задача которых обеспечить защиту организма. В международной медицине часто фигурируют, как WBC — white blood cells (белые клетки крови). Именно этой аббревиатурой обозначается общее содержание лейкоцитов в бланке анализатора. Причиной повышения WBC служат различные повреждающие факторы: инфекции, травмы, ишемия и некроз тканей и другие. Проще говоря, повышение числа лейкоцитов говорит, что иммунная система активно включилась в борьбу с повреждением. В то же время низкие значения показателя могут говорить о недостаточности иммунитета под воздействием радиации, медицинских препаратов, некоторых вирусных инфекций, а также при заболеваниях, которые сопровождаются нарушениями образования или повышенным разрушением лейкоцитов.
Лейкоцитарные индексы
Помимо этого, в оценке содержания лейкоцитов используются лейкоцитарные индексы, или в старых бланках — лейкоцитарная формула. Общий клинический анализ с последней называется развернутым. Существуют несколько видов лейкоцитов, которые отличаются друг от друга по морфологии и функциональным особенностям. Лейкоцитарная формула отражает их процентное соотношение к общему числу, а в современных анализаторах выводится также абсолютное содержание каждого вида этих клеток. В бланке их можно распознать по следующим аббревиатурам:
- LYM — лимфоциты;
- MXD — агранулоциты (моноциты, базофилы и эозинофилы);
- NEUT — нейтрофилы;
- MON — моноциты;
- EO — эозинофилы;
- BA — базофилы.
Если после аббревиатуры стоит знак “%”, то речь идет о процентном, а знак “#” — об абсолютном их содержании. Изменения в лейкоцитарной формуле могут служить индикатором самых различных проблем в организме. Рассмотрим их подробнее.
Главной задачей нейтрофилов является фагоцитоз — поглощение чужеродных объектов и их разрушение. Они всегда устремляются к участкам воспаления и распада тканей, где и выполняют эту работу, поэтому повышенное их содержание свидетельствует об активном воспалении.
Помимо нейтрофилов функцию фагоцитоза выполняют макрофаги, в которые, в процессе своего развития, превращаются моноциты. Высокий уровень последних также служит маркером воспаления, обычно инфекционного характера.
Эозинофилы принимают участие в реакциях, связанных с аллергическим компонентом. Повышение их числа наблюдается при аллергозах, паразитарных инвазиях, некоторых инфекциях и онкологических заболеваниях.
Базофилы принимают участие в воспалении и аллергии, выделяя гепарин, гистамин и серотонин. Они крайне редко повышаются изолированно, хотя подобное явление при некоторых формах лейкоза несет тяжелое прогностическое значение.
Лимфоциты принимают активное участие в самых различных состояниях, включая иммунодефициты, аллергию, воспаление, аутоиммунные нарушения. Их высокое содержание может являться признаком детских инфекций, вирусных гепатитов, мононуклеоза, туберкулеза и целого ряда других заболеваний.
Оценка лейкоцитарных индексов, и лейкоцитарной формулы, требует понимания патологических и физиологических процессов в организме, и не должна проводиться только лишь на основании табличных данных. Категорически нельзя ставить себе диагноз, опираясь только лишь на результаты анализа.
Диагностика форм ринитов. Оценка клеточного состава в мазках слизистой носа
Для выяснения формы ринита проводится исследование мазка из носа для определения количества различных клеток, содержащихся в слизи из носа. Для этого проводится окраска мазка, аналогично окраске мазка крови и его анализ при помощи светового микроскопа. В мазке при помощи светового микроскопа проводится цитологическое изучение клеточных элементов слизи и их количественный подсчет – эритроцитов, лейкоцитов, эозинофилов, лимфоцитов, нейтрофилов, клеток эпителия, слизи, бактериальной флоры, дрожжевых грибов. Повышение количества лимфоцитов – признак хронического инфекционного заболевания слизистой носа. Увеличение числа нейтрофилов и плоского эпителия – признак острого инфекционного ринита при бактериальном или вирусном инфицировании. Количество эритроцитов может увеличиваться вследствие повышения проницаемости сосудов при инфекционных заболеваниях. Замена мерцательных клеток эпителия на клетки плоского свидетельствует о переходе ринита в хроническую форму. Наличие эозинофилов, превышающее 10% (при норме до 5%), скорее всего, будет свидетельствовать об аллергической этиологии насморка. Отсутствие эозинофилов, нейтрофилов в большой долей вероятности будет признаком наличия вазомоторного ринита.
Причиной бактериального ринита является большое количество микрофлоры, обитающей в носовой полости и в норме (стафилококки, стрептококк). При ослаблении иммунитета, вирусных и бактериальных инфекциях происходит нарушение поверхностного эпителия дыхательных путей, активация микробов носовой полости и возникновение насморка. Причиной аллергического ринита (аллергического насморка) является действие различных аллергенов (аллергены пыли, пыльца растений, лекарства), вызывающих реакции немедленного типа и выброс активных веществ, приводящих к выделению слизи. По некоторым данным более 10% людей страдает этой формой ринита.
Другой разновидностью ринита является вазомоторный ринит, причиной которого являются не инфекции или влияние аллергенов, а воздействие физических и стрессовых факторов на тонус сосудов в носовых раковинах, например холода или резких запахов, заканчивающееся отеком слизистой и повышенным выделением секрета (насморком). Причиной вазомоторного ринита может быть нарушение анатомии носовых проходов, эндокринные заболевания, сосудосуживающих препаратов. Поскольку лечение различных форм ринита отличается, то постановка диагноза становится крайне актуальной.
Помимо анализа «Риноцитограмма» рекомендуется выполнить анализ, подтверждающий наличие аллергии – «Иммуноглобулин Е-общий (IgE)». При интерпретации данных следует учитывать, что повышение количества эозинофилов может быть повышено при неаллергическом рините с синдромом эозинофилии, характеризующегося повышением количества эозинофилов в мазках без других признаков аллергических реакций. Одной из причин возникновения такой формы ринита считается нарушение метаболизма простагландинов.
Лечение острого риносинусита
Чтобы избавиться от острого риносинусита, нужно устранить воспаление, освободить нос от «застоявшегося» содержимого и восстановить проходимость соустьев, которые соединяют пазухи и носовые ходы. Для этого потребуется медикаментозное лечение (антибиотики, противоотечные препараты, иммуномодуляторы), процедуры, а, возможно, и хирургическое вмешательство.
Если случай не слишком запущенный, лечение может ограничиться приемом лекарств и ирригационной терапией (проще говоря, промыванием носа). Лор подберет индивидуальный раствор: если сильнее выражен отек – состав будет одним, если пациента больше беспокоит гной – другим.
Правда, к специалистам больные часто обращаются на тех стадиях, когда этого уже недостаточно. В таких случаях врачи применяют «тяжелую артиллерию», например, пункцию – прокол пазухи для удаления гноя. Впрочем, есть и более современные методы. В их числе – беспункционная «очистка» носа с помощью ЯМИК-катетера. Процедура эффективная (мягкий катетер вводится до носоглотки, что позволяет максимально освободить нос от гноя) и безболезненная – проводится под местной анестезией.
В медицинском центре «Доктор ЛОР» проводят процедуру ЯМИК-катетера, а также применяют весь комплекс эффективных методик для лечения острого риносинусита и других лор-заболеваний. Причем лечат здесь как взрослых, так и самых маленьких пациентов.
Контакты медицинского центра для детей и взрослых «Доктор ЛОР»:
адрес: ул. Мате Залки, 21
тел.:255-08-81, 205-206-5
Как делают онкоцитологию шейки матки
Полученные мазки изучают в лаборатории. При окрашивании стёкол по Папаниколау оценка производится сотрудниками с помощью микроскопического исследования. Если клеток очень много, и они наслаиваются друг на друга, сделать правильные выводы не всегда является возможным, поэтому врачи-лаборанты рекомендуют повторить тест.
Жидкостная онкоцитология отличается большей информативностью, так как биологические образцы получаются более «чистыми» (нет нагромождения клеток, элементов крови и т.д.). Они готовятся и обрабатываются специальной компьютеризованной системой. При необходимости биологический материал можно подвергнуть дополнительным методам диагностики, например, иммунногистохимическому анализу. Поэтому именно жидкостная онкоцитология считается стандартом в диагностике заболеваний шейки матки, в частности, рака.
Где можно получить консультацию и лечение полипов носа в Москве?
Уважаемые пациенты, все вопросы, связанные с консультированием и проведением операции по поводу полипов носа, Вы можете задать мне по указанному контактному телефону. Предпочтительный способ связи через WhatsApp, из-за профессиональной загруженности: могу быть на операции или консультировать пациента. Это удобно как Вам – прежде всего это бесплатно, так и мне – я сразу увижу соответствующее сообщение, и отвечу на него, как появится возможность.
Вопросы о стоимости лечения, условии оказания помощи по ОМС, прием иногородних пациентов и других организационных моментах прошу адресовать непосредственно в медицинские учреждения Москвы и области, где я осуществляю прием. Контактные телефоны их регистратур указаны на странице «Контакты».
Все указанные медицинские центры имеют как лечебную, так и диагностическую базу – поэтому это сократит время и в плане установки диагноза, и непосредственно до получения лечения – в том числе и хирургического.
Дополнительно по теме «Полипы носа»
Полипы в носу: частые вопросы пациентовПолипы носа или полипозный риносинуситОперация по удалению полипов полости носа или полипэктомия
Показания к проведению онкоцитологии шейки матки
Поскольку это скрининговое исследование, мазок на онкоцитологию проводится всем женщинам репродуктивного возраста минимум 1 раз в 3 года. При наличии гинекологической патологии или отягощённой онкологической наследственности обследование проводится чаще (конкретные сроки устанавливает врач). Онкоцитологию рекомендуется сдавать в следующих случаях:
- на этапе подготовки к беременности;
- при обнаружении во время гинекологического обследования подозрительных участков на шеечной части матки (гиперемированные, кровоточащие и т.д.);
- при наличии генитальных бородавок, ВПЧ-инфекции, воспалительных процессов и других фоновых и предраковых заболеваний;
- для контроля во время и после проведения специфического лечения болезней шейки матки;
- для уточнения диагноза (при повышении уровня онкологических маркеров, при обнаружении патологических изменений в ходе ультразвукового исследования и т.д.);
- если у женщины имеется высокий риск развития рака шейки матки (у кровных родственниц были злокачественные опухоли репродуктивной системы, есть хроническая ВПЧ-инфекция, ВИЧ, регулярное воздействие на организм канцерогенных факторов);
- при наличии жалоб (нетипичные для возраста выделения из половых путей, контактные кровотечения, тянущие боли внизу живота и т.д.);
- если женщина рожала несколько раз подряд, были ранние (до 18 лет) или осложнённые роды;
- во время наступления климактерического периода, особенно при приёме МГТ (менопаузальная гормональная терапия);
- при частой смене сексуальных партнёров;
- перед установкой ВМС (внутриматочная спираль).
Мазок на онкоцитологию регулярно проводится женщинам с предраковыми заболеваниями (полипы, лейкоплакия, эритроплакия, дисплазия).
Диагноз и рекомендуемые клинические исследования
Диагноз риносинусит устанавливают на основании:
- Анамнестических данных.
- Клинических проявлений.
- Результатов лабораторных исследований.
- Результатов инструментальных методов обследования.
Для острого бактериального риносинусита характерна связь с перенесенным 5-10 дней назад эпизодом ОРВИ.
У пациентов с одонтогенным и грибковым гайморитом в анамнезе нередко имеются предшествующие сложные пломбировки зубов верхней челюсти, а также длительная история неоднократных обращений к оториноларингологу и повторных диагностических пункций верхнечелюстных пазух, при которых не было получено никакого содержимого.
Для полипозного риносинусита характерно постепенное прогрессирование основных симптомов: затруднение носового дыхания и снижение обоняния. Нередко больных беспокоит мучительное ощущение постоянного стекания очень вязкого секрета по задней стенке носоглотки. Во многих случаях полипозного риносинусита сочетается с бронхиальной астмой, непереносимостью нестероидных противовоспалительных средств, муковисцидозом.
Почему именно ЦЭЛТ?
Эндоскопическая риноскопия — процедура несложная, но требующая мастерства специалиста. В нашей многопрофильной клинике работают отоларингологи высокой квалификации. Они имеют большой успешный опыт проведения данной диагностической процедуры у взрослых и детей. В их распоряжении имеются современное эндоскопическое оборудование и эффективные обезболивающие средства.
Как проводится риноскопия у детей?
Стоит отметить, что в целом процесс проведения эндоскопической риноскопии у детей не отличается от техники проведения, применяемой для взрослых пациентов. Важным является то, насколько хорошо умеет врач наладить контакт с малышом, объяснить ему, как вести себя во время проведения процедуры. При обследовании применяется эндоскоп меньшего диаметра. Маленьким детям осмотр эндоскопом в нашей клинике выполняется под общей анестезией.
Наши врачи
Руин Николай Андреевич
Врач — оториноларинголог
Стаж 11 лет
Записаться на прием
Гоголев Василий Геннадьевич
Врач — оториноларинголог
Стаж 19 лет
Записаться на прием
Жарова Галина Геннадьевна
Врач — оториноларинголог, член европейского общества ринологов, врач высшей категории
Стаж 39 лет
Записаться на прием
Дебрянский Владимир Алексеевич
Врач — оториноларинголог, врач высшей категории
Стаж 33 года
Записаться на прием
Выражаю искреннюю благодарность Дебрянскому Владимиру Алексеевичу!!!!Спустя конечно время…Изначально обратились с аденоидами…..До это этого лечились консервативными методами ….бесконечно лечились…..но это был не наш метод…..Сделали операцию (у Дебрянского В.А.).Внимание, комфорт, …
Читать весь отзыв
Елена Геннадьевна Х
04.12.2020
Хочу выразить свою благодарность прекрасному врачу, Гоголеву Василию Геннадьевичу, за внимательное и профессиональное отношение к пациенту, такт и терпение. Спасибо
Как здорово, что есть такие Доктора!!!!
Читать весь отзыв
Елена К
06.08.2019
Полный перечень услуг вы можете посмотреть на закладке услуги и цены
- Аудиометрия
- Увулопалатопластика
Передняя риноскопия
Процедура проводится при искусственном освещении, используя лобный рефлектор. Носовое зеркало выполняет роль носорасширителя, который врач держит в левой руке.
Первая позиция при осмотре — преддверие носа. Для получения доступа к этой части большим пальцем правой руки врач приподнимает кончик носа. В норме эта часть носовой полости должна быть свободна, присутствуют волосы.
| а — положение носорасширителя в рукеб — положение носорасширителя при осмотре |
Поэтапно процедуру можно представить следующим образом:
Носорасширитель клювом вниз размещается в левой руке врача, ладонь при этом должна оставаться раскрытой.
Винт фиксируется большим пальцем левой руки
Указательный и средний пальцы в этот момент расположены под браншей, раскрывая клюв носорасширителя, безыменный и мизинец — между браншами.
Важно, чтобы кисть руки оставалась подвижной. Для этого локоть опускают.
Ладонь правой руки должна быть в области темени, что позволяет придать голове пациента необходимое для процедуры положение.
Клюв носорасширителя вводится в носовой проход сомкнутым примерно на полсантиметра, а после раскрывается преддверие
Обязательным условием является отсутствие контакта между кончиками клюва и слизистой оболочкой носовой перегородки.
Осмотр правой половины носа совершают, когда голова пациента находится сначала в прямом положении, потом под наклоном, затем откинута назад и вправо. Также исследуется левая сторона.
О здоровом состоянии носовой полости свидетельствуют розовый цвет слизистой оболочки, ровная перегородка, свободные носовые ходы, не увеличенные раковины.
Признаки и симптомы агранулоцитоза
Легкая нейтропения обычно протекает бессимптомно. При тяжелой нейтропении отмечается герпес, лихорадка, изъязвление слизистых оболочек. Чем тяжелее проблема, тем менее устойчив пациент к различным инфекциям, особенно бактериальным. Симптомы инфекции обычно зависят от причины, локализации инфекции.
Герпес при тяжелой нейтропении
Простые, обычно легкие заболевания у такого человека развиваются быстро, легко могут осложниться сепсисом (заражением крови). Таким образом, человек с нейтропенией легко заражается инфекционными заболеваниями, но характерной особенностью является то, что воспалительная реакция в его организме будет очень слабой. Это объясняется тем, что больше нет клеток, которые обычно участвуют в этой реакции.
Как проводится риноскопия в клинике ЦЭЛТ?
В многопрофильной клинике ЦЭЛТ врачами-оториноларингологами проводится традиционная и эндоскопическая риноскопия. Подготовка к этой процедуре не требует никаких специальных мероприятий. Для того чтобы исключить даже минимальные болевые ощущения, наши специалисты применяют эффективную анестезию, средства для которой подбирают в индивидуальном порядке.
Эндоскопическое исследование носа является современным методом диагностики заболеваний носа. Традиционные исследования носа не позволяют получить настолько полную и разностороннюю информацию о состоянии носовой полости и пазух. Эндоскоп, применяемый в процессе исследования, имеет диаметр менее трёх миллиметров, что позволяет проводить диагностические исследования труднодоступных мест. При этом все данные выводятся в увеличенном виде на монитор и позволяют провести оценку состояния слизистой раковин носа, перегородки и соустий пазух.
Онкоцитология для пожилых женщин
Несмотря на то, что у женщин с наступлением менопаузы риск развития заболеваний шейки матки снижается, мазок на онкоцитологию является обязательным исследованием при посещении кабинета гинеколога. Если пациентке на протяжении последних трёх лет проводилось данное исследование, и патологических изменений в строении клеток эпителия на выявлялось, то в постклимактерическом периоде рекомендуется повторять тест 1 раз в два года.
При условии, что мазок выполнялся нерегулярно, или имелись отклонения в его интерпретации, врачи советуют делать анализ каждый год. При отрицательных результатах в течение трёх лет, повторные исследования не проводятся.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Нейтрофилы — норма
Организм производит нейтрофилы в костном мозге, и они составляют 55-70% всех лейкоцитов в кровотоке. Нормальный общий уровень лейкоцитов в крови у взрослого человека составляет от 4500 до 11000 на миллиметр в кубе (мм3).
Когда в организме появляется инфекция или другой источник воспаления, специальные химические вещества предупреждают зрелые нейтрофилы, которые покидают костный мозг и проходят через кровоток в нужное место. В отличие от других клеток, нейтрофилы могут проходить через соединения в клетках, которые выстилают стенки кровеносных сосудов и напрямую попадают в ткани.
Существует много различных причин, почему у человека может быть высокий или низкий уровень нейтрофилов в крови.
Изменения уровня нейтрофилов часто являются признаком значительных изменений общего количества лейкоцитов. Количество и доля лейкоцитов в кровотоке меняются с возрастом и при других состояниях, таких как беременность. Хотя обычный диапазон у всех немного отличается, часто используемые диапазоны включают в себя:
- Новорожденные: от 13 000 до 38 000 мм3;
- Младенец в возрасте 2 недель: от 5000 до 20000 мм3;
- Взрослый: от 4500 до 11000 мм3;
- Беременная женщина (третий триместр): от 5 800 до 13 200 мм3;
Уровень лейкоцитов выше 11 000 мм3 известен как лейкоцитоз, то есть имеет место повышенный уровень лейкоцитов в крови. Нейтрофильный лейкоцитоз определяется, когда человек имеет более 7000 мм3 зрелых нейтрофилов в крови.
Нижний предел уровня нейтрофилов в крови человека составляет 1500 на мм3. Если у человека низкий уровень нейтрофилов, это состояние известно как нейтропения. Чем ниже уровень нейтрофилов, циркулирующих в крови, тем тяжелее нейтропения. Уровни нейтропении:
- Легкая нейтропения: от 1000 до 1500 мм3;
- Умеренная нейтропения: от 500 до 999 мм3;
- Сильная нейтропения: 200-499 мм3;
- Очень тяжелая нейтропения: ниже 200 мм3.
Если уровень нейтрофилов или лейкоцитов незначительно изменен, то не о чем беспокоиться, пока они носят временный характер. Повышенное количество лейкоцитов часто означает, что организм реагирует на инфекцию, травму или стресс. У некоторых людей уровень лейкоцитов и нейтрофилов в природе ниже, чем у других, что обусловлено рядом факторов, в том числе врожденными.
Если уровни нейтрофилов и лейкоцитов значительно изменяются без видимой причины или остаются повышенными или пониженными, врач назначит дополнительные анализы для определения причины.
Сильно высокий или низкий уровень лейкоцитов часто требует неотложной помощи и мониторинга. Люди с тяжелой нейтропенией будут иметь недостаточную защиту от инфекции. Люди с тяжелой нейтрофилией обычно имеют опасный для жизни тип инфекции или другого воспалительного заболевания, требующего лечения, такого как рак.
Тромбоциты
Основная задача тромбоцитов — участие в остановке кровотечений. Они образуют первичную пробку в области повреждения сосуда и участвуют в формировании кровяного сгустка. В бланках автоматических анализаторов обозначаются аббревиатурой PLT, которая происходит от английского слова platelets (буквально, “блюдца”) за их своеобразную форму.
Снижение числа тромбоцитов может сопровождаться кровотечениями и является следствием таких заболеваний и состояний, как малярия, тромбоцитопеническая пурпура, злокачественные новообразования, ДВС-синдром и некоторых других.
Высокий уровень тромбоцитов может стать причиной чрезмерного тромбообразования и нередко не имеет видимых причин. В таком случае состояние обозначается, как эссенциальная тромбоцитемия. Помимо этого причиной тромбоцитоза могут выступать железодефицитная анемия, гемолиз, некоторые инфекционные и аутоиммунные заболевания, поражение костного мозга.
Работа с тромбоцитами в классическом анализе крови на этом исчерпывается, однако, автоматические анализаторы и в этом случае предлагают дополнительные диагностические возможности в виде следующих показателей:
- MPV — средний объём тромбоцитов. Показатель, отражающий размеры клеток, которые напрямую зависят от их возраста. Повышенный MPV может свидетельствовать о гематологических заболеваниях, поражении селезенки, тиреотоксикозе, прогрессировании атеросклероза. Снижение показателя отмечается при некоторых генетических заболеваниях, инфаркта миокарда, детских инфекциях, химиотерапии рака и целого ряда других состояний.
- PCT — отношение общего объема тромбоцитов к плазме крови (тромбокрит). Не является специфическим показателем, широко колеблется физиологически, но позволяет оценить риск развития кровотечений и тромбозов.
- PDW — распределение тромбоцитов по объёму. Показатель не имеет самостоятельного значения и оценивается в связке с другими индексами.
Показания к назначению
 Проведение риноманометрии показано в следующих случаях:
Проведение риноманометрии показано в следующих случаях:
- Наличие хронического ринита. В этом случае процедура проводится для определения эффективности проводимого лечения. С помощью риноманометрии определяется, следует ли продолжать терапию или лучше использовать другие методы лечения.
- Анатомические нарушения в строении передней носовой перегородки. Если искривление незначительное, то значительных проблем с дыханием через нос не возникает. Если присутствует сильная степень искривления, дыхание через нос затруднено, а в некоторых случаях становится невозможным. Прежде чем назначать риноманометрию, доктора визуально определяют степень проблемы и только после этого делают вывод о необходимости проведения оперативного вмешательства.
- Наличие аденоидов. Риноманометрия проводится для определения оптимального медикаментозного или же хирургического лечения.
- Наличие полипов, разрастающихся в носовой полости. Исследование необходимо также для принятия решения о выборе между медикаментозным или хирургическим лечением.
- Храп, от которого страдает не только пациент, но и его близкие. Это опасное для жизни пациента явление может быть вызвано искривленной носовой перегородкой, отеком слизистой носа.
Риноманометрия – это метод исследования, относящийся к абсолютно безопасным и неинвазивным, поэтому отсутствуют противопоказания к его проведению.