Генетическая (наследственная) тромбофилия как одна из причин невынашивания беременности
Содержание:
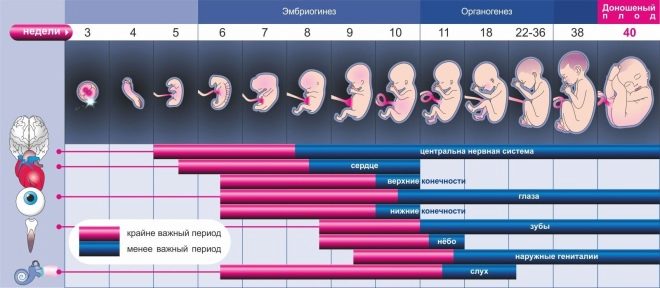
Как развивается плод в фетальном периоде
Рост, размеры и пропорции плода в плодовом (фетальном) периоде постоянно меняются. Например:
- Рост плода ускоряется во 2-м триместре, на 3-5-м месяцах.
- Масса тела значительно изменяется в последние 2 месяца беременности.
- На третьем месяце голова начинает расти медленно, а рост тела, наоборот, ускоряется.
Пропорции тела на 3-м месяце: размер головы равен половине длины тела малыша в сидячем положении (теменно-копчиковый размер).
Пропорции тела на 5-м месяце: размер головы равен трети длины тела в стоячем положении (теменно-пяточный размер). При рождении голова равняется 1/4 этой длины.Уже на 3-м месяце личико малыша становится похоже на человеческое. Глазки и уши смещаются на нормальные позиции. Конечности становятся пропорциональными относительно длины тела. К концу третьего месяца длинные кости и череп начинают костенеть. А внешние половые органы развиваются настолько, что их легко различить на УЗИ.
Четвертый — пятый месяц плод активно растет в длину, а его масса составляет менее 500 гр. Начиная со 2-й половины фетального периода, плод прибавляет в массе. За последние 2 месяца малыш набирает половину веса от массы при рождении и приобретает четкие контуры тела благодаря образованию подкожного жира.
Характерные осложнения во II триместре беременности
Во II триместре беременности продолжается рост плаценты и плода. При этом происходит формирование и развитие высших структур головного мозга плода, нейроэндокринной, вегетативной нервной системы. У плода появляются защитно-приспособительные реакции. После 19-20 недель возрастает интенсивность маточно-плацентарного и плодово-плацентарного кровотока. Функция плаценты обеспечивает возрастающие потребности плода.
Наиболее характерными осложнениями II триместра беременности являются: угроза позднего самопроизвольного выкидыша, кровотечения из-за отслойки плаценты, анемия, ранние формы гестоза, внутриутробная инфекция. Указанные осложнения способствуют формированию фетоплацентарной недостаточности и задержки развития плода.
Из-за увеличивающейся в размерах матки, которая начинает смещать органы брюшной полости в сторону грудной клетки, уже после 15-16 недель может начать беспокоить одышка и изжога. Значительную нагрузку начинают испытывать почки.
У женщин с экстрагенитальными заболеваниями (заболевания почек, гипертоническая болезнь, нейроциркуляторная дистония) с 20 недель существует опасность развития гестоза
В этой связи следует обращать внимание на появление отеков, избыточную и неравномерную прибавку массы тела, повышение артериального давления, появление белка в моче
Следовательно, важным является контроль за нормальным развитием плода и течением беременности, а также предупреждение возможных осложнений.
Беременная должна посещать врача не реже, чем 1 раз в месяц, а в ряде ситуаций и чаще. При каждом посещении врач осматривает пациентку, контролирует прибавку массы тела, измеряет длину окружности живота и высоту стояния дна матки над лоном, определяет артериальное давление, выслушивает сердцебиение плода. Назначает необходимые дополнительные исследования.
В 20-24 недели беременности проводят второе обязательное ультразвуковое исследование, которое необходимо для определения соответствия размеров плода предполагаемому сроку беременности с целью исключения задержки развития плода; выявления пороков развития плода; оценки количества околоплодных вод; изучения состояния плаценты. Важным является также допплеровское исследование, которое проводят при ультразвуковом исследование для оценки интенсивности маточно-плацентарного и плодово-плацентарного кровотока.
Во II триместре беременности в промежутке от 16 до 20 недель для пренатального скрининга возможных аномалий развития плода целесообразно определить в крови уровень a-фетопротеина (АФП), свободного эстриола Е3, ингибина-А и хорионического гонадотропина человека (общий ХГЧ).
Если нет противопоказаний, то после 17 недель можно начать выполнять специальный комплекс физических упражнений для беременных, которые позволяют управлять мышцами промежности и брюшного пресса
Важно также освоить дыхательные упражнения
Медикаментозную профилактику у беременных группы риска целесообразно начинать уже с 14-16 недель беременности под контролем врача. Самолечением заниматься не следует.
Какой период беременности считается самым опасным?
Все перечисленные критические недели являются довольно опасными для беременной женщины и ее будущего малыша
На протяжении всего периода столь интересного положения будущей маме стоит быть осторожной и не рисковать
Однако, все же самыми опасными можно назвать критические периоды, припадающие на первый триместр. Они могут таить в себе опасность не только для соответствующего периода времени, но также иметь последствия и при окончательном результате
Это обусловлено тем, что именно в это время идет закладка всего материала малыша (физического и психологического), и от того, как пройдет эта закладка, будет зависеть вся последующая жизнь крохи
Потому, как раз-таки, в первом триместре беременности, женщине стоить быть максимально осторожной. Ей необходимо прислушиваться к рекомендациям врача и беспрекословно выполнять все его предписания и назначения
Противопоказания к ЭКО у мужчин
В связи с тем, что мужчина участвует только в процессе самого оплодотворения, ограничений для него при экстракорпоральном оплодотворении гораздо меньше и подавляющее большинство из них – относительные, то есть потенциально преодолимые. У будущих отцов наиболее распространенными противопоказаниями к ЭКО являются:
Половые инфекции. Сифилис, гонорея, хламидиоз, микоплзмоз, герпес, ВИЧ и другие венерические заболевания – распространенная причина отказа от проведения ЭКО с использованием спермы их носителя. Однако, существующие методы лечения этих патологий, а также очистки эякулята от возбудителей в подавляющем большинстве случаев позволяют получить чистый генетический материал, пригодный для экстракорпорального оплодотворения.
- Нарушения качества спермы. Другой распространенной, но преодолимой проблемой, с которой сталкиваются мужчины при проведении ЭКО – недостаточное количество или полное отсутствие здоровых и активных сперматозоидов в эякуляте. Качество спермы можно повысить, исключив из жизни будущего отца вредоносные факторы, такие как стрессы, излучение, вредные привычки и т. д. Если это не помогает, врач может отобрать из его спермы наиболее жизнеспособную половую клетку и искусственно внедрить ее в яйцеклетку. При полном отсутствии сперматозоидов в эякуляте их можно извлечь непосредственно из яичка.
- Онкологические заболевания. В отличие от женщин, у мужчин рак не является абсолютным противопоказанием к ЭКО, так как не затрагивает половые клетки. Однако, забор генетического материала у страдающего онкологией отца лучше выполнить до противоопухолевой терапии, так как воздействие химических средств и/или излучения существенно снижает количество жизнеспособных и активных сперматозоидов.
К абсолютным противопоказанием для мужчин при проведении ЭКО можно отнести патологии, при которых их организм не вырабатывает сперматозоиды, из-за чего их нельзя извлечь ни из эякулята, ни из яичек. Это могут быть как врожденные аномалии развития половых органов, приобретенное отсутствие тестикул, некоторые эндокринные расстройства и другие нарушения. В таком случае единственный выход – воспользоваться генетическим материалом мужчины-донора.
Виды гипоксии
По характеру развития состояния врачи выделяют два его типа.
- Хроническая гипоксия плода. Она развивается с первых недель после зачатия на фоне хронических заболеваний матери. И проявляется выраженным отставанием в росте и развитии ребенка. Особенно заметна хроническая гипоксия в третьем триместре, когда малыш должен еженедельно прибавлять в весе 200-300 граммов. А на фоне кислородного голодания его прибавка в весе может составлять всего 50-60 граммов. Главная опасность этого состояния заключается не только в выраженном отставании в развитии. Хроническая гипоксия может привести к гибели плода или вызвать острую асфиксию, которая также может закончиться летальным исходом.
- Острая гипоксия плода. Может развиваться во время вынашивания ребенка и при родах. Это всегда опасное патологическое состояние, которое возникает стремительно и требует незамедлительного принятия мер со стороны врачей. К острому кислородному дефициту может привести отслойка плаценты — полная или на большом участке, что всегда сопровождается кровотечением. Ее провоцирует приступ эпилепсии у матери, при котором нарушается или временно останавливается дыхание у женщины.
Гипоксия плода при родах, вызванная эклампсией, особенно опасна. Она может спровоцировать инсульт матери или привести к гибели женщины и ребенка.
Увеличение веса, отеки
Увеличение веса у беременных женщин увеличивает нагрузку на организм при любой физической активности. Дополнительный вес и гравитация (притяжение) замедляют циркуляцию крови и других жидкостей в организме, особенно в нижних конечностях. В результате у беременных женщин жидкость накапливается, вызывая отеки ног, ног, рук и лица.
Обычно отеки появляются во втором триместре, продолжаясь весь третий триместр. Лишняя жидкость составляет до 25% веса беременной. Состояние можно облегчить избегая длительных периодов стояния, отказом от кофеина и соли, увеличивая потребление калия. Врачи предпочитают бороться с этим состоянием, назначая специальные препараты, разрешенные для беременных. Лекарства подбираются на приеме у гинеколога индивидуально, с учетом других осложнений.
Наиболее опасное время
В определенные периоды внутриутробного развития малыша его будущая мама должна внимательнее относиться к своему здоровью. Эти периоды характеризуются специфическими изменениями, происходящими в детском организме. Если в это время беременная женщина не следует предписанным ей рекомендациям врачей, то впоследствии это может привести к крайне неблагоприятным последствиям. Такое поведение может даже стать причиной формирования у малыша различных внутриутробных дефектов и пороков.
Весь период вынашивания ребенка условно разделяется на несколько периодов. Такое деление в акушерской практике применяется неслучайно. В каждом триместре происходят специфические изменения как в теле будущей мамы, так и у её малыша. Знание определенных закономерностей внутриутробного развития каждого такого периода способствует тому, что доктора могут вовремя определить те или иные патологические изменения. Весь период внутриутробного развития делится на три триместра.
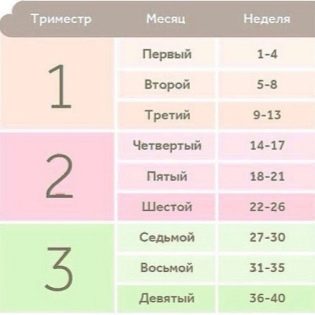

Рассчитать срок беременности
В первом триместре
Этот период начинается с первого дня успешного зачатия и продолжается до тринадцатой недели. В первом триместре есть несколько «критичных» недель. Так, довольно опасное время приходится на 4, 8 и 12 неделю беременности. Акушеры-гинекологи советуют беременным женщинам на этом сроке тщательно следить за своим самочувствием и по возможности избегать сильных физических нагрузок, а также воздействия стресса, так как данный период характеризуется довольно высоким риском спонтанного выкидыша.
На четвертой неделе многие будущие мамы даже и не подозревают о том, что они ждут малыша. Некоторые женщины в это время могут заболеть и начать принимать антибиотики. Это может привести к негативным последствиям, так как в данный период у малыша начинают закладываться внутренние органы. Также к негативным последствиям может привести не только прием антибактериальных средств, но и употребление алкоголя и курение.
Во втором
Данный период начинается после 13 недели и длится до 27. Это время является своеобразным «экватором» беременности. В это время также достаточно интенсивно протекает внутриутробное развитие плода, но при этом будущая мама чувствует себя относительно хорошо. В данный период беременности у многих женщин уже исчезают признаки токсикоза и стабилизируется настроение.
Однако и во время второго триместра есть несколько опасных дней. По мнению специалистов, они приходятся на 16 и 17 неделю. В это время плод уже немного подрос и начинает оказывать механическое давление на шейку матки. Акушеры-гинекологи отмечают, что именно на этом сроке нередко выявляется такая патология, как . Это патологическое состояние опасно тем, что может стать причиной выкидыша или преждевременного отхождения околоплодных вод.
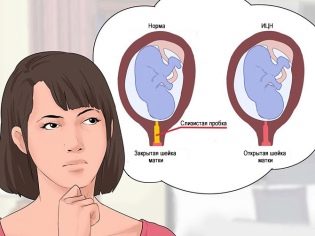
Если у будущей мамы на сроке 16-17 недель была выявлена истмико-цервикальная недостаточность, то ей предписывают особые рекомендации. В некоторых случаях женщина даже может быть госпитализирована в больничное отделение для сохранения текущей беременности.
В третьем
Этот период беременности является завершающим. Он начинается соответственно с 28 недели и продолжается до непосредственного рождения крохи на свет. В это время в организме начинают происходить специфические изменения, которые подготавливают его к предстоящим родам.
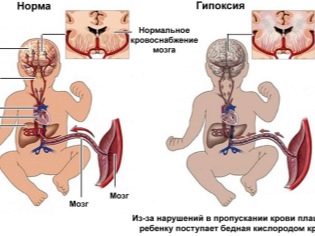
Обычно 3 триместр здоровой беременности протекает довольно стабильно. Однако даже в этом периоде есть несколько опасных недель. Такими критичными периодами акушеры-гинекологи считают 29, 32 и 34 неделю. Они отмечают, что в это время нередко регистрируется внутриутробная . Данное состояние характеризуется снижением поступления кислорода в организм растущего в материнской утробе малыша, что приводит к формированию у него патологических изменений.
Риск развития внутриутробной гипоксии в 3 триместре беременности существенно выше у женщин, которые переболели инфекционными болезнями. Причем они могли заболеть даже в самом начале беременности, а негативные последствия болезней проявились только в это время.

Основные этапы ЭКО
Экстракорпоральное оплодотворение проходит в несколько этапов:
-
предварительная диагностика (пары);
-
гормональная стимуляция;
-
пункция фолликулов;
-
непосредственно искусственное оплодотворение;
-
перенос эмбрионов в полость матки;
-
контроль над развитием беременности.
Обследование
Предварительное обследование является обязательным этапом подготовки к ЭКО. Мужчина и женщина встречаются с репродуктологом, который отвечает на их вопросы и подробно рассказывает обо всех тонкостях искусственного оплодотворения. После этого пару начинают готовить к процедуре. Специалист выдает направление на лабораторные и диагностические исследования.
Результаты диагностики используют для выбора программы ЭКО в Москве.
Гормональная стимуляция
Чтобы повысить шансы на наступление беременности, проводится стимулирование овуляции с помощью индивидуально подобранной гормональной терапии. Схема приема гормональных препаратов всегда разрабатывается индивидуально в зависимости от целого ряда факторов.
Кроме стимуляции овуляции для получения пригодных к зачатию ооцитов, целью терапии является подготовка женского организма к последующему приему эмбриона.
Пункция фолликулов
Как только яйцеклетки созрели для экстракорпорального оплодотворения производится их забор. Пункция фолликулов проводится трансвагинально под постоянным контролем УЗИ. Пункционная игла прикрепляется к ультразвуковому зонду, благодаря чему специалист, осуществляющий процедуру, может наблюдать всю картину на мониторе.
После, ооциты помещают в специальную питательную среду, где они будут находиться непосредственно до начала процесса оплодотворения сперматозоидами.
К этому же времени необходимо получить сперматозоиды (партнера или донора), которые, также, должны пройти специальную подготовку.
Оплодотворение ЭКО
Подготовленные сперматозоиды помещают к яйцеклеткам в «пробирку», где и происходит процесс оплодотворения.
Если сперма содержит недостаточное количество пригодных (подвижных) сперматозоидов, то в яйцеклетку с помощью специальной инъекции вводится, заранее отобранный активный и морфологически правильный сперматозоид, этот метод называется ИКСИ.
Оплодотворенные яйцеклетки переносят в специальный инкубатор, где происходит дальнейшее развитие эмбриона. В эмбриологической лаборатории создаются близкие к естественным условия для полноценного развития эмбрионов.
Перенос эмбрионов в полость матки
Через 3–6 дней после искусственного оплодотворения необходимо перенести эмбрионы в полость матки. При необходимости, перед переносом проводится преимплантационная генетическая диагностика эмбрионов, которая позволяет выявить большинство хромосомных и генных нарушений.
Эмбрионы переносятся в матку через маленькую трубку (катетер).
Деликатное размещение зародышей в правильном месте с минимальным нанесением травм и манипуляций является залогом успеха.
Чаще всего переносят, не более двух эмбрионов. Это повышает шансы на успех и снижает риск наступления многоплодной беременности. Оставшиеся неиспользованными эмбрионы криоконсервируют.
Поддержание беременности
ЭКО беременность чаще всего определяют при помощи показателя ХГЧ (хорионический гонадотропин человека) в крови пациентки примерно через 2 недели после переноса эмбрионов. Чтобы поддержать наступившую беременность, женщине назначают специальную гормональную терапию (на основе прогестерона) – для успешного принятия эмбриона.
Внимательный подход и поддержка опытных специалистов нашего центра искусственного оплодотворения помогли многим парам зачать, выносить и родить здорового малыша. Многие наши пациенты возвращаются в клинику, чтобы провести ЭКО повторно, через несколько лет после рождения своего первенца.
Лечение и профилактика
Предупредить заболевание проще, чем лечить, поэтому профилактика угрозы прерывания, простудных инфекций и токсикоза должна начинаться еще на этапе планирования беременности.
Не позднее 3-х месяцев до зачатия женщине необходимо сделать профилактические прививки от гриппа, поменять режим дня и питания, начать принимать поливитамины и фолиевую кислоту. Кроме того, будущая мать должна обследоваться и пролечить хроническую экстрагенитальную патологию и инфекции, передающиеся половым путем.
Лечение токсикоза
Лечение токсикоза начинается с соблюдения диеты (дробное питание небольшими порциями, исключить острые, жареные и жирные блюда, увеличить количество свежих овощей и фруктов), первый перекус для предотвращения тошноты должен происходить в постели (крекеры, сухофрукты). Беременной следует носить с собой бутылку воды с лимонным соком и фрукты, сухарики или орешки для внеочередного перекуса.
Обязателен полноценный ночной отдых не менее 8 часов и послеобеденный сон, прогулки в лесопарковой зоне, исключение стрессов и любых вредных факторов окружающей среды, в том числе и производственных вредностей.
Из лекарственных препаратов рекомендуется прием хофитола (изготовлен из экстракта полевого артишока), который содержит витамины и инсулин и нормализует обменные процессы. Также показан прием эссенциале (улучшает работу печени), энтеросгеля (энтеросорбента) и церукала (противорвотное средство, назначаемое врачом).
При тяжелой степени токсикоза женщина госпитализируется, и ей назначается инфузионная терапия (питательные вещества, поливитамины и солевые растворы) для предотвращения обезвоживания. По показаниям используют снотворные и успокоительные препараты.
Простудные заболевания в первом триместре беременности следует лечить народными методами (обильное питье травяных и витаминных чаев, ингаляции с лекарственными травами и ароматическими маслами, промывание носа физиологическим раствором и раствором морской соли, обтирание уксусом или водкой для снижения температуры).
Беременная должна помнить, что самостоятельное лечение ОРВИ и гриппа, особенно лекарственными препаратами, опасно для состояния плода. Из жаропонижающих средств допускается только прием парацетамола.
Угроза прерывания лечится только в стационаре, где беременной назначается постельный или полупостельный режим, спазмолитики, препараты прогестерона (утрожестан и дюфастон), успокоительные и лечебно-охранительный режим.
Абнормальный фетальный рост
Задержкой внутриутробного развития плода можно считать дефицит массы от нормы, превышающий 10%. Аномалии роста и развития плода обозначаются, как:
- низкий вес;
- макросомия — слишком крупный вес;
- малый гестационный возраст (SGA) — недостаточное соответствие параметров сроку беременности;
- большой гестационный возраст (LGA) — избыточные параметры относительно срока беременности.
Диагнозы SGA или LGA, основанные на нормативных значениях стандартов роста плода, аналогичны диагностике недоедания у детей с использованием диаграммы веса по возрастам. Педиатрические таблицы соответствия измерений возрасту были разработаны методом наблюдения за нормально развитыми детьми с последовательными замерами через равные промежутки времени.
Кислородное голодание плода при патологиях беременности
Хронические заболевания могут спровоцировать осложнения течения беременности, поэтому женщины, страдающие гипертонией, анемией или другим системным заболеванием, нуждаются в особенно внимательном отношении врача. Они должны строго соблюдать рекомендации специалиста и как можно раньше встать на учет в женской консультации.
Но и у здоровой, на первый взгляд, будущей мамы беременность может протекать не так, как хотелось бы. Невыявленные ранее заболевания сосудов могут привести к образованию тромбов во время вынашивания ребенка. Серьезными и тяжелыми осложнениями беременности являются:
- отслойка плаценты, при которой часть сосудов, питающих плаценту, «отключается» и начинается кровотечение;
- предлежание плаценты — ее патологически низкое расположение, нарушающее кровоснабжение матки. Чем ниже расположена плацента, тем более тонкими становятся стенки матки и тем меньше сосудов питает плаценту и плод в ней;
- преэклампсия — патологическое состояние, вызывающее резкое повышение артериального давления у женщины, что может привести к опасным последствиям, вплоть до гибели матери.
Все эти состояния требуют обязательного медицинского контроля. Они опасны не только асфиксией плода, но и создают прямую угрозу жизни женщины. Лечение матери при их диагностике проводится строго в условиях стационара. А при выявлении преэклампсии врач порекомендует комплекс обязательных мер, которые снизят риск перехода легкой степени патологии в среднюю и тяжелую, а также уменьшат выраженность кислородного голодания плода.
pixabay.com  / 
Причины возникновения преэклампсии и методы ее лечения
Евгений Рафаилович объясняет, что не совсем правильно задать вопрос о том, как лечат преэклампсию, не разобравшись в механизмах ее возникновения. Выбор тактики лечения зависит и от степени гестоза, и от патогенеза, то есть, простыми словами, общих принципов течения и исхода недуга.
Доктор Петрейков:
На сегодняшний день медицинская наука не находит точного ответа на вопрос, что же ставить во главу угла: то ли спазм очень мелких сосудов — капилляров, артериол и венул, то ли первичные повреждения внутренних стенок сосудов.
Евгений Петрейков рассказывает, что если мы будем рассматривать сосуды при преэклампсии в микроскоп, то увидим признаки повреждения внутренней выстилки стенок сосудов. При повреждении сосудов и спазме возникает нарушение фильтрации мочи в почках, белок выходит вместе с мочой, потому что, будем так говорить, нет фильтра, который мог бы этот процесс сдержать. При этом содержание белка в крови падает, и происходит вынужденный спазм сосудов, направленный на то, чтобы держать давление. В этом случае сразу же появляются отеки беременных, связанные с падением онкотического давления, спазмированием и высвобождением жидкой части крови. Так выглядит механизм возникновения отеков.
Впрочем, Евгений Рафаилович поясняет, что для акушера-гинеколога, который видит развитие патологического процесса, даже не столь важно, что первично. Врачу необходимо действовать незамедлительно
Женщину в обязательном порядке госпитализируют и продолжают наблюдение в условиях стационара, при этом медицинское учреждение должно быть оснащено всем необходимым для родовспоможения.
Преэклампсия редко поддается какому-либо лечению, но медики могут попытаться лечить пациентку, если недуг находится на легкой стадии. Беременной назначают прием спазмолитиков, противосудорожных средств, препаратов для снижения давления, а также инфузионную терапию лекарственными растворами для коррекции развития патологических процессов.
Внимание! Стандарты ВОЗ допускают наблюдение за состоянием беременной женщины, страдающей от преэклампсии, в течение 48 часов. Если за это время не наступает видимых улучшений, принимается решение о немедленном родоразрешении вне зависимости от срока и степени физического развития плода! Причем эти улучшения должны носить объективный, а не субъективный характер
Евгений Петрейков:
К сожалению, заранее сказать наверняка, придется ли женщине столкнуться с гестозом во второй половине срока, практически невозможно, однако некоторые клиники сейчас предлагают пройти дополнительное обследование в рамках I скрининга беременности, которое позволяет рассчитать риски развития недуга на основании данных ультразвукового исследования, результатов анализов мочи и крови и измерения артериального давления.
pixabay.com  / 
Осложнения во время родов
1. Аномальное положение плода.
Физиологичное положение плода, подходящее для родов, это голова вниз и ягодицы в матке. Если опухоль находится в нижней части матки, ребенок не сможет повернуться, и голова не будет находиться в нижней части матки. Естественные роды в данной ситуации невозможны.
2. Расположение в нижней части матки миоматозных узлов может привести к блокировке родовых путей. В этом случае необходимо будет выполнить кесарево сечение.
3. То же самое относится и к множественным миомам, которые могут помешать нормальному сокращению матки, массивному послеродовому кровотечению и задержать роды.
Риск для ребенка
Существует влияние миомы на рост и развитие плода. Большая миома в полости матки может привести к нехватке места и затруднить развитие ребенка, что в большинстве случаев приводит к врожденным деформациям у ребенка. Часто у плода развивается кривошея и деформация костей черепа.
Миома также влияет на плацентарное кровообращение, что заставляет плод страдать от нехватки кислорода и питательных веществ.Это приведет к снижению веса при рождении или преждевременному разрыву околоплодного мешка, вызвав преждевременные роды.
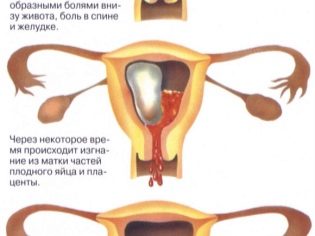
Признаки и симптомы преждевременных родов у беременных с болезнью:
-
Вагинальные кровянистые выделения или кровотечение.
-
Выраженные боли в области живота, таза и пояснице.
-
Ощущение, что ребенок давит на внутренние органы.
-
Ощущение спазмов в животе, как при менструации.
-
Водянистые выделения из влагалища.
-
Диарея, тошнота, озноб, рвота.
Лечение задержки развития и роста плода
Современная медицина позволяет лечить многие патологии ЗВРП, поэтому очень важно вовремя выявить проблему. При небольшом отставании 1 степени необходимо наблюдение, это может быть временное явление и все восстановится
При прогрессировании проблемы, потребуется лечение препаратами, улучшающими маточно-плацентарный кровоток.Гинеколог может назначить:
- Токолитические лекарства, расслабляющие матку: бета-адреномиметики и спазмолитики. Это могут быть таблетки, уколы и капельницы.
- Инфузионную терапию глюкозой, кровезаменителями, снижающими вязкость крови. Препараты вливаются внутривенно.
- Лекарства, улучшающие микроциркуляцию и обмен веществ в тканях. Обычно вводятся внутримышечно.
- Витамины группы С, В, микроэл. магния и т.д. Вводятся внутримышечно.
- Озонотерапию и кислородотерапию.
Что необходимо делать?
При самопроизвольном аборте из-за «детской» болезни следующие беременности вне опасности. Но чтобы не случилось беды, необходимо пройти обследование. При выявлении патологии развития необходимо сделать анализы на наличие антител к некоторым возбудителям инфекционных заболеваний, правда, время вспять повернуть не удастся, но можно уменьшить неблагоприятные проявления в отношении женского организма.
При хронических инфекциях тоже можно благополучно выносить и родить здорового ребенка, но для этого необходимо заблаговременно пройти обследование и весь период вынашивания находится под наблюдением врача-инфекциониста. Специалисты Медицины 24/7 способны подправить нехорошую историю беременностей, запишитесь на консультацию по телефону +7 (495) 230-00-01
Роль плаценты в физическом развитии плода
Фетальный рост в значительной степени модулируется плацентарной функцией, ведь плацента отвечает за дыхание и питание младенца. Плацентарные нарушения приводят к критическим респираторным, печеночным и почечным нарушениям функции плода. В этом случае его рост и развитие затормаживаются.
Ранние проблемы с плацентой возникают из-за неполного вторжения трофобластов, что приводит к ремоделированию (патологическому изменению) миометрических артерий и уменьшению маточно-плацентарного кровотока, что обычно связано с преэклампсией (тяжелое состояние, сопровождающееся отеками, повышенным давлением и другими неприятными симптомами) и ограничением роста плода.Исследования показывают, что способность маточной плацентарной единицы поддерживать плод постепенно уменьшается. Одновременно происходит увеличение диаметра пупочной артерии, изменение скорости и объема кровотока в ответ на растущие потребности плода. Эти параметры фактически покрывают постепенно снижающуюся способность матоплацентарной системы удовлетворять требования для нормального роста и развития.









