Сокращение матки после родов
Содержание:
Профилактика субинволюции матки: что надо делать, чтобы все прошло хорошо?
- В первую очередь беременных с повышенным риском субинволюции ставят на особый учет. К явным факторам риска относятся ранний и поздний возраст пациентки, многоводие, многоплодие, инфекции и патологии половых органов, мочевыводящей системы. К этой же группе риска относят рожениц с быстрыми или затяжными родами, слабыми, неэффективными схватками.
- После рождения ребенка акушер-гинеколог тщательно осматривает плаценту и послед, чтобы выявить вероятность нарушения целостности. При необходимости проводится ручное обследование матки сразу после родов.
- Во время пребывания в роддоме показаны инъекции окситоцина – он поможет матке лучше сокращаться.
- Частое прикладывание ребенка к груди – лучшая профилактика субинволюции. При стимуляции сосков выделяется естественный окситоцин. Это природная защита женского организма от субинволюции.
- Кроме того, в роддоме советуют побольше лежать на животе и прикладывать холод к нижней части живота (например, бутылку или грелку со льдом, обернутые тканью) на 10-15 минут. Это тоже помогает полости матки быстрее очищаться и лучше сокращаться.
Ошибка третья: ставить невыполнимые цели
Хотя кажется, что они вполне достижимы – вон молодые мамы в соцсетях успевают и идеальный порядок навести, и спортом не забыть, и ранним развитием ребенка заняться, и все это в первый месяц… Значит, так можно?
На самом деле так можно только в случае, если за кадром остается куча помощников, а занятия спортом есть только на фотографиях. Не зря есть страны, в до сих пор поддерживается традиция особого отношения к молодой маме в первые два месяца. Да и на Руси плохой свекровью считалась та, что не давала отлежаться невестке несколько недель, а гнала дела делать.
Понятно, что без помощников еда не приготовится и пол сам себя не помоет
Но расставляйте приоритеты: есть важно, а вот сверкать полам или полкам совершенно не обязательно. Работа по дому требует усилий, сопоставимых со спортивными тренировками
И с ними тоже надо подождать.
Хотите узнать, как на самом деле восстанавливаются после родов спортивные тренеры? Рассказываем про их планы тренировок.
Возвращать привычный ритм жизни надо плавно, как после тяжелой болезни. И все, что требует физической нагрузки, стоит оценивать: точно нужно сделать это сейчас, или можно завтра? Лишняя активность вредна также, как и недостаточная. Все время лежать не стоит, но бегать по дому, пытаясь все успеть, как «правильная хозяйка», точно вредно.
Сколько дней длятся выделения
Лохии — это выделения, возникающие из влагалища после родов. Сразу же после операции лохии довольно обильно выделяются. Кровянистые сгустки насыщенного цвета, и могут быть наиболее обильными, если женщина кормит ребёнка своим молоком. Дело в том, что во время сосания ребенком молока в организме выделяется много окситоцина, который способствует интенсивному сокращению матки. Это может вызвать боль внизу живота и привести к усилению кровяных выделений. Обильные выделения продолжаются в течение получаса после кормления малыша, после чего возвращаются к привычному объему.
После оперативных родов продолжительность выделений может быть от 4 до 6 недель. Этого периода хватает, чтобы организм полностью пришёл в норму. Единственным исключением в этом случае может стать осложнения во время операции:
- повреждение смежных органов;
- задержка частей плаценты.
Все это приводит к развитию маточного кровотечения. В этих ситуациях выделения могут длиться намного дольше.
Когда нет осложнений, первые семь суток послеродового периода идут обильные кровянистые выделения со сгустками. Постепенно отторжение проходит, и выделения становятся мажущими, густой консистенции. Такое состояние может длиться несколько недель, особенно если ребёнка не кормят грудью. Как правило, мама, которая кормит малыша своим молоком, быстрее восстанавливается после кесарева сечения. По прошествии некоторого промежутка времени лохии становятся сукровичными, менее обильными и постепенно светлеют. Спустя 6-8 недель у здоровой женщины наблюдаются .
Характеристики нормальных лохий:
- обильные в первые дни;
- постепенное уменьшение объема выделений в послеродовом периоде;
- без неприятного запаха;
- без примесей гноя;
- без неприятных ощущений (зуда, жжения, сильных болей);
- идут на фоне нормальной температуры тела.
Более подробные сведения можно узнать из представленной таблицы:
Важно знать:
после кесарева сечения всех женщин обязательно переводят в реанимацию, где наблюдают в течение суток. Проверяется не только давление или температура, но также характер и обильность кровотечения из влагалища
Такое наблюдение позволяет вовремя выявить возможные осложнения после операции (в том числе гипотонию матки, инфицирование и др.).
В отличие от обычной родовой деятельности, после оперативного извлечения плода матке нужна дополнительная искусственная стимуляция для полноценного сокращения. Обычно для этого назначают специальные медикаменты.
Отклонения от нормы
Выделения у женщин иногда идут меньше или больше нормативного срока. Причины выраженной интенсивности лохий после родов или кесарева сечения полностью зависят от сократительной деятельности матки. Если роженица здорова и наблюдаются отклонения от нормы, то стоит насторожиться и выяснить причину сбоя.
Резкое окончание или малый объем выделений
Если лохии шли интенсивно, но резко прекратились, то стоит незамедлительно записаться к специалисту. Такая ситуация, может означать: матка заполнена сгустками крови, что не дает ей полноценно сократиться. Несвоевременное обращение к гинекологу и отказ от терапии может привести к эндометриту.
Дольше обычного или большой объем выделений
Обильные выделения, длительность которых превышает 6-8 недель после родов, заслуживают пристального внимания специалистов. В этом случае лучше позвонить в скорую помощь. Обильные выделения, превышающие норму, могут означать развитие гипотонического кровотечения. Причиной обильных и длительных выделений также может стать задержка частей плаценты.
Важно знать:
частая замена гигиенической прокладки (более одного раза в час) означает кровотечение. Необходима срочная помощь врача
Тревожные симптомы:
- очень слабые или весьма интенсивные и длительные выделения (не в свой срок);
- внезапное прекращение выделений;
- резкое усиление выделений;
- сильная боль внизу живота;
- появление неприятного запаха (тухлой рыбы и пр.);
- примеси гноя в выделениях;
- появление водянистых прозрачных выделений;
- обнаружение примеси крови в моче и кале;;
- возникновение зуда, жжения и прочего дискомфорта (признак молочницы, бактериального вагиноза или других инфекций);
- повышение температуры тела.
При появлении любого из этих симптомов нужно как можно быстрее обратиться к врачу.
Причины и факторы риска
До сих пор точно не известно, как происходит запуск злокачественного процесса, однако факторы, повышающие вероятность появления онкологии матки, изучены достаточно хорошо. Наиболее значимые из них:
- нарушения выработки гормонов, прежде всего рост уровня эстрогенов;
- ожирение, сахарный диабет, гипертония;
- доброкачественные новообразования матки – гиперплазия эндометрия, полипы, миомы;
- слишком раннее либо позднее начало и завершение менструаций;
- отсутствие родов в анамнезе;
- длительная гормональная терапия;
- наследственная предрасположенность;
- химиолучевое лечение опухоли в других органах;
- отсутствие регулярных половых актов в течение длительного времени.
Наличие одного или нескольких перечисленных признаков еще не говорит о том, что у женщины обязательно появятся симптомы опухоли матки. Однако тем, кто входит в группу риска, необходимо не реже раза в год посещать гинеколога для контроля состояния репродуктивных органов.
Самые популярные мифы об эпидуральной анестезии
Итак, от боли мы успешно избавились. Пора поговорить о мифах, которые так портят репутацию доброму делу.
Миф 1: у меня откажут ноги
Правда: не откажут. Да, действительно, у пациента может появиться ощущение «потери ног». Это всего лишь выключение так называемого «мышечного чувства». Есть у нас такие чувствительные нервы, которые посылают в головной мозг сигналы не о боли, температуре, структуре поверхности и плотности материала, а о положении конечностей и тела в пространстве. В области поясничного отдела позвоночника нервные корешки смешаны: они включают в себя и нервы нижних конечностей, и нервы органов малого таза, и нервы поясничной области, и нервы нижней части брюшной стенки. Поэтому блокада чувствительных корешков на уровне поясничного отдела позвоночника приведет к безразборному (неселективному) выпадению всех видов чувствительности. Степень выраженности (глубина) потери чуствительности зависит от препарата, его концентрации и объема вводимого раствора, но всегда это обратимое явление. То есть спустя несколько часов пациент вновь ощутит и положение ног, и качества предметов, которых коснется его кожа, и боль (если причина боли не будет устранена к тому моменту).
Может на время пропасть и способность двигаться. Если речь идет о перидуральной блокаде на уровне поясничных позвонков, то введение большого объема (более 10 мл) высококонцентрированного раствора местного анестетика вовлечет в процесс не только чувствительные (задние) корешки спинного мозга, но и двигательные (передние). В любом случае, это временный, абсолютно обратимый процесс. Вам куда бегать? Вы в родильном отделении лежите, рожать готовитесь! Отдохните, поспите пока.
Правда: не после, а во время. Действительно, пока будет действовать эпидуральный блок, ни мочевой пузырь, ни прямая кишка не напомнят о себе. Но этого не опасайтесь: вы уже опорожнили свой кишечник в приемном отделении роддома (будьте уверены!), а заботливую акушерку не затруднит поставить вам на время мочевой катетер. Кстати, катетер вы совершенно не почувствуете на фоне эпидурального блока – это плюс.
После прекращения взаимодействия местного анестетика с нервными волокнами Вы сможете управлять работой своих тазовых органов, как и прежде. С одной оговоркой: если сам процесс рождения ребенка не причинит какой-либо травмы этих органов или нервов, проходящих в мягких тканях родовых путей. И это НИКАК не связано с обезболиванием родов.
Миф 3: из-за эпидурального обезболизвания я не смогу тужиться
Правда: сможете. Эпидуральная анальгезия не оказывает ослабляющего влияния на матку. Тонус матки во время родов повышается автоматически. Потуги роженицы – это создание опоры для матки во время родов. Эта опора создается напряжением мышц передней брюшной стенки (брюшного пресса) и диафрагмы. Это произвольно контролируемый процесс со стороны женщины. И даже если вы потеряли чувствительность мышц брюшного пресса, вы сможете сделать глубокий вдох, задержать дыхание и приподнять плечи на несколько секунд от кровати. Браво! Вот и удалось! Причем, во время такого натуживания вы не ощущаете схваткообразной боли и продвижения младенца по родовым путям.
Миф 4: травмы родовых путей намного серьезнее на фоне обезболивания
Правда: это совсем не так. Причина разрыва мягких тканей во время родов – несоответствие эластичности мягких тканей матери размерам плода. Если у женщины уже были травмы половых путей, имеются рубцы, то риск повторного разрыва велик. Если женщина страдает хроническим воспалительным заболеванием половых путей, то риск их разрыва велик. Однако эпидуральная анестезия никак не влияет на свойства мягких тканей организма. Зато в случае разрыва (бонус!) зашивание пройдет совершенно безболезненно, без дополнительных методов обезболивания (общий внутривенный наркоз не понадобится).
Миф 8: укол в спину – это ужасно больно!
Правда:12-часовой период болезненных родовых схваток и доли секунды ощущения укола тонкой иголочкой – судите сами… Скажите анестезиологу, что Вы боитесь этого укола. Он предпримет все меры, чтобы не причинить Вам дополнительных страданий. Если стоящий перед Вами анестезиолог не вызывает у Вас доверия по какой-то причине, у Вас есть законное право попросить привлечения другого специалиста.
Миф 9: после эпидуральной анестезии может появиться грыжа межпозвоночного диска
Это точно не правда.
Тела позвоноков и диски между ними образуют столб, расположенный гораздо глубже, чем проникает пункционная игла. Это просто по другую сторону от спинного мозга. До диска еще 2-3 см – это очень много! Никогда анестезиолог не достает иглой диск. Точка.
Заболевания послеродового периода
Обязательно обратитесь к врачу, если у вас:
- болезненные уплотнения в груди и высокая температура тела — это симптомы лактостаза или мастита;
- боль в месте разреза промежности и появление выделений с неприятным запахом — это признаки инфицирования или расхождения швов;
- сильное (со сгустками алого цвета) кровотечение из влагалища — один из симптомов маточного кровотечения;
- неприятно пахнущие выделения из влагалища вместе с высокой температурой и ознобом могут говорить о наличии воспалительного процесса в матке;
- появление горячих, красных, болезненных, припухших участков на ногах — симптомы начинающегося тромбофлебита.
1
Консультация терапевта в МедикСити
2
Консультация флеболога в МедикСити
3
Проктология в МедикСити
Как правило, родившей женщине может быть необходима помощь сразу нескольких врачей, помимо гинеколога. При необходимости терапевт поможет скорректировать общее состояние мамы, проктолог даст рекомендации в случае обострения геморроя, а флеболог подскажет, как предупредить варикоз.
Лечение субинволюции
Сначала доктор устанавливает причину субинволюции матки. Для этого проводится влагалищное обследование, УЗИ, берутся мазки на патогенную флору. В сложных случаях может потребоваться МРТ.
Лечение назначается по результатам диагностики:
- При задержке в маточной полости частиц плаценты или плодного пузыря их удаляют путем вакуум-аспирации. Так называют щадящий вид чистки матки, выполняемый специальным оборудованием, принцип которого напоминает работу пылесоса. Затем матку тщательно промывают специальным обеззараживающим раствором.
- Для усиления сокращения мышц (при их слабости или растяжении) врач выпишет гормоны — их могут вводить внутримышечно или в матку.
- При инфекции назначаются антибиотики, не противопоказанные при кормлении, жаропонижающие и общеукрепляющие препараты. Выбор лекарств осуществляется врачом индивидуально, исходя из данных анализов и общего состояния пациентки.
Существуют и другие методы лечения, более подробно о них расскажет лечащий гинеколог.
Важно! Необходимо начать прикладывать ребенка к груди как можно раньше — кормление стимулирует матку, возвращая ее в физиологическое дородовое положение. Профилактика субинволюции заключается в своевременном лечении инфекций половой сферы и мочевыделительных путей, грамотной подготовке к родам, а также правильном выборе роддома и врача
Профилактика субинволюции заключается в своевременном лечении инфекций половой сферы и мочевыделительных путей, грамотной подготовке к родам, а также правильном выборе роддома и врача.
Или запишитесь по телефону: 8-800-707-15-60 (бесплатный звонок)
Как лечат при субинволюции матки?
Лечение должно быть комплексным, с включением медикаментозных, инструментальных и физиотерапевтических методик:
- Введение препаратов гормона окситоцина и аналогов, которые усиливают сократительные способности маточного миометрия;
- Антибактериальные препараты – антибиотики широкого спектра действия. Если выявлен конкретный возбудитель инфекционного процесса, то подбирают наиболее эффективный препарат;
- При наличии в полости матки крупных кровяных сгустков, остатков последа, перекрывающих шейку, их удаляют при помощи отсасывания (вакуумная аспирация) или кюретажа (выскабливание). Это необходимый процедуры, которые проводятся с местной анестезией;
- Гинекологический массаж стимулирует сокращения и помогает репродуктивным органам быстрее восстанавливаться.
Кроме того, женщинам с субинволюцией матки показан постельный режим, сведение физических нагрузок и волнений к минимуму, активное грудное вскармливание.
При соблюдении всех назначений врача прогноз благоприятный: если обратиться к специалисту своевременно, матка возвращается к исходным размерам, и патология никак не влияет на способность к зачатию и вынашиванию.
Использованы фотоматериалы Shutterstock
Если полость матки расширена после кесарева
Полость матки может быть расширена более длительное время после кесарева по причинам:
- многоплодной беременности;
- многоводия;
- нарушения коагуляции;
- травматизации во время родов;
- эндометрита;
- эндометриоза в анамнезе;
- новообразований в области половых органов в анамнезе;
- выраженной спаечной болезни.
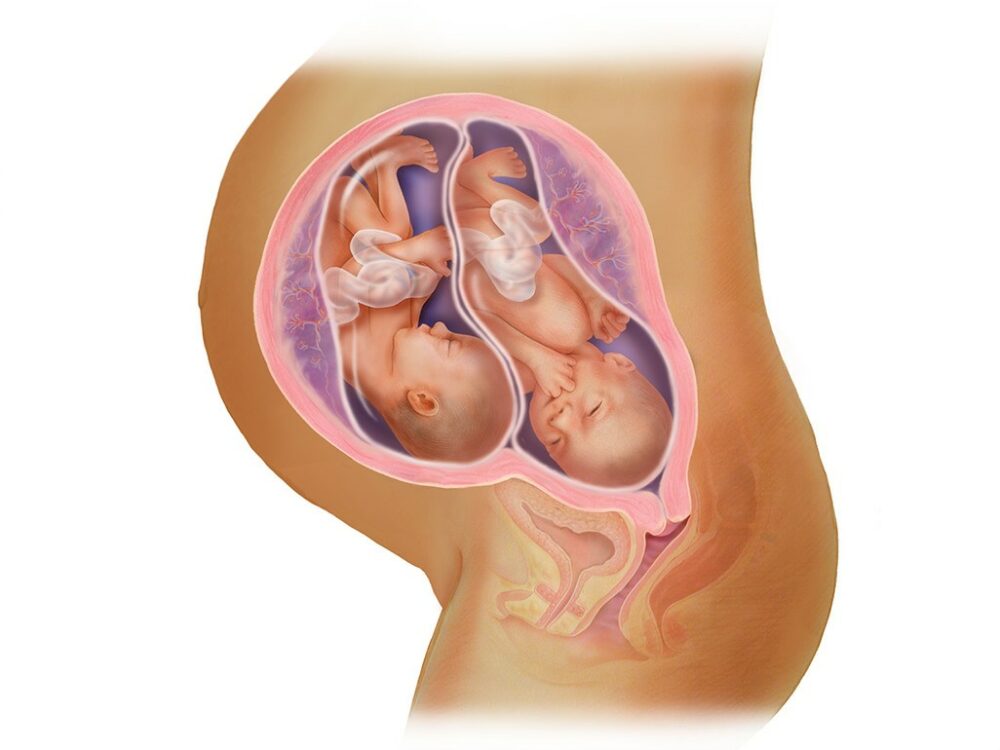 Многоплодная беременность
Многоплодная беременность
Все указанные состояния способствуют увеличению матки в течение беременности и снижению скорости ее сокращения. Если орган сохраняет свои дородовые размеры в течение недели, то это симптомы выраженного нарушения сокращения органа, а также риск внутренних изменений. Все объемные и дисфункциональные изменения в мало тазу также будут способствовать расширению матки.
На ее изменение большое значение оказывает лактация: выделение окситоцина способствует сокращению размеров. После кесарева кормление не всегда начинается сразу, что также вызовет замедление уменьшения параметров органа. В любом случае необходимо обратиться к врачу и сделать УЗИ малого таза, сдать анализы крови на предмет возможных осложнений.
Контроль состояния репродуктивной системы проводят перед выпиской после операции, а также через 4 недели после госпитализации в плановом порядке.
Эрозия шейки матки после родов
Эрозия представляет собой характерное красное пятно на влагалищной части шеечного канала. Оно может быть представлено как небольшой ранкой, появившейся вследствие механических повреждений (истинная эрозия) или воспалительных процессов, так и характерными перемещениями цилиндрического эпителиями, являющимися физиологической нормой для некоторых женщин в определенном возрасте или из-за гормональных нарушений.
Симптомы эрозии шейки матки после родов
Обнаружить эктопию можно только во время планового осмотра у гинеколога и проведения кольпоскопии, поэтому молодая мать не должна пренебрегать посещением врача. Это обусловлено изменением гормонального фона, которое наблюдается после родов, а также возможностью получения микротравм во время прохождения малыша по родовым путям.
Это крайне важно, так как часто эрозия впервые появляется именно после рождения ребенка.
Причины эрозии шейки матки после родов
Среди наиболее актуальных предпосылок к развитию эрозии называют:
- изменения гормонального фона, вызванные беременностью и родами;
- ослабление местного и общего иммунитета;
- механическое раздражение, обусловленное прохождением плода по родовым путям;
- неправильное наложение швов на места разрывов.
Признаки и симптомы эрозии шейки матки после родов
Чаще всего эрозия шейки матки протекает бессимптомно. Обнаружить ее можно во время планового осмотра у акушера-гинеколога с применением кольпоскопии. Если же к эктопии присоединяется воспалительный процесс, могут наблюдаться боли при половом акте, а также кровянистые выделения из половых путей после контакта.
Чем опасна эрозия шейки матки после родов?
Эктопия считается нормальным физиологически обусловленным состоянием, представленным характерным расположением цилиндрического эпителия на влагалищной поверхности шеечного канала. Если эктопия не сопровождается ярко выраженными симптомами, рекомендовано контрольное обследование минимум раз в полгода с целью раннего обнаружения возможных осложнений. При этом хирургическое лечение не проводится. Также желательно каждые шесть месяцев проводить мазок по Папаниколау на онкоцитологию.
Опасность заключается в трансформиции в дисплазию (предрак) и рак шейки матки при травматизации и присоединении онкотипов ВПЧ (HPV — Human Papillomavirus). Их появление может стать причиной проблем в случае повторной беременности.
Проходит ли эрозия шейки матки после родов?
Если эктопия была диагностирована во время беременности, есть шанс ее самостоятельного исчезновения после рождения ребенка по мере нормализации гормонального фона и инволюции. Если же эрозия прогрессирует, потребуется лечение шейки матки после родов с использованием методов крио-, радио-, электрохирургии, лазерной деструкции, химической или диатермокоагуляции.
Что происходит в матке после родов
После родов или аборта внутренняя маточная полость представляет собой сплошную рану. Постепенно мускулы матки сжимаются, скручивая кровоточащие сосуды, а оставшиеся после родов “лишние” ткани рассасываются. Под действием ферментов происходит распад лишнего белка — коллагена, из которого состоят соединительные ткани. Уже на четвертые сутки после родов его уровень снижается до нормальных параметров.
Помимо этого в матке происходит еще множество процессов: отслоение и отторжение оболочки, нормализация толщины стенок и др. Если всё это дает сбой, возникает субинволюция.
Причины заболевания можно разделить на 2 категории: воспаление матки и ее механические повреждения.
- Воспаление может быть вызвано уже присутствующей или занесенной инфекцией, кроме этого, оно может начаться, если в матке остались части плаценты — они не рассасываются, а загнивают.
- В группу механических повреждений, способных вызвать субинволюцию, входит перенапряжение, растяжение и разрывы мышц матки (из-за многоводия или многоплодия, раннего или позднего возраста роженицы, аномалий развития органа и др.) и травмы, полученные при сложных родах, выскабливании и т.д.
Восстановление
О нормальном протекании процесса обратного развития матки после операции говорит общее самочувствие женщины, характер ее выделений.
В первые часы после операции женщине начинают вводить сокращающие препараты. Окситоцин вызывает интенсивные сокращения гладкой мускулатуры матки, что позволяет ей быстрее избавиться от сгустков крови и частиц погибшего эпителия. Сокращается матка довольно болезненно, поэтому женщине после кесарева сечения в обязательном порядке в течение первых 2-3 дней рекомендуются обезболивающие инъекции внутримышечно. Для профилактики инфекции могут быть назначены антибактериальные препараты.

В первые 3-4 суток сокращение идет самыми активными темпами. Выделения имеют яркий алый окрас, допустимы сгустки крови разной величины. После укола окситоцина обычно выделения усиливаются, тянущая боль в пояснице и животе – тоже.
В течение следующих двух недель выделения становятся более слизистыми, сукровичными, желтоватыми или коричневатыми – в них преобладают уже не эритроциты, а лейкоциты. Сокращение матки в этот период идет более медленными темпами, но репродуктивный женский орган неизменно уменьшается с каждым часом. Ощущения у женщины более слабые, некоторые уже не чувствуют тянущих болей ни в поясничной области, ни в нижней части живота.

Через полтора месяца после операции выделения становятся прозрачными или полупрозрачными с преобладанием слизи, поскольку идет интенсивный процесс восстановления эндометрия, в том числе и в месте прилегания бывшей плаценты. Этот процесс не сопровождается в норме никакими болевыми ощущениями. Матка сокращается до прежних размеров через 6-7 недель после кесарева сечения.
Но процессы восстановления эндометрия еще продолжаются. Мускулатура матки после первых родов остается более эластичной и растянутой по сравнению с нерожавшими. Сразу после операции длина матки составляет около 20 сантиметров. Через неделю матка «худеет» в три раза, в начале 8 недели после операции она окончательно принимает прежние размеры, имеет вес около 50-70 граммов, внутренние оболочки восстанавливаются. Место разреза срастается, соединительная ткань в области рубца становится более прочной.
Как следили за ростом высоты стояния дна матки во время беременности, так следят на ее обратным развитием после операции. Нормальным считается уменьшение высоты дна матки на 10 мм каждый день.
Стадии
Развитию опухоли предшествует так называемая нулевая стадия, когда злокачественные клетки располагаются на микроскопическом участке слизистой оболочки. По степени разрастания злокачественного новообразования выделяют четыре стадии рака эндометрия.
- Процесс распространился на весь эндометрий, но еще не затрагивает другие слои маточной стенки. Лимфоузлы не поражены, метастазов нет.
- Злокачественные клетки внедряются в мышечный слой, могут распространиться на шейку матки.
- Поражены все слои маточной стенки, злокачественный процесс распространяется на свод влагалища, поражает регионарные лимфоузлы.
- Опухоль распространилась на соседние органы – кишечник, мочевой пузырь и т.д. Поражены лимфоузлы, метастазы распространились в отдаленные органы – легкие, печень, костные структуры.
Цветность
На цвет влияют следующие факторы:
- Особенность организма сокращать матку
- Состояние тканей и мускулатуры матки, возраст роженицы
- Кровь роженицы, факторы свертываемости
- Естественное вскармливание
- Активность молодой мамы
- Определенного периода времени после родов
Первоначальные выделения после родов — кровянистые со сгустками, повышены эритроциты.
Через 3-4 дня становятся серозными — слизистые с розовыми прожилками, как сопли с кровью, повышены лейкоциты.
Через 10 дней после родов переходят в белые и более жидкие.
Еще через 10-15 дней в них содержится почти только одна слизь из шеечного канала.
Нередко лохии бывают черными. Нормой считаются без неприятного запаха. Связано такое явления напрямую с гормонами.
Через 3 недели после родов изменяется состав слизи, которую производят железа канала матки.
Желтые
Перед началом естественных месячных могут выделяться желтые лохии, это не патология, а совершенно наоборот. Также нормальным считается желтоватый оттенок через десять дней после родов. Это означает заживление. Если чувствуется резкий неприятный запахом и болевые ощущения, то это заражение. Подобные явления указывают на застой и загноение. Иногда заражение случается прямо во время родов. Тогда лохии сразу становятся желтыми, поскольку идет воспаление эндометрия. Нагноение появляется в случае неполного удаления последа из полости матки.
В сокращении матки участвует весь организм, поэтому остатки последа затрудняют его работу. Нередко воспаления сопровождаются температурой. Тогда врач назначит чистку – ручную или вакуумную. После вакуум аспирации выделения становятся другие – сначала скудные, потому что практически все вычищено, а затем нормализуются, потом наступают обычные месячные.
Зеленая слизь
Если женщина не придала значения желтому цвету или по какой-то причине не смогла попасть к врачу и проконсультироваться, то выделения становятся зеленоватыми и часто имеют неприятный тухлый запах. Тогда незамедлительно идите к гинекологу, поскольку все признаки начавшегося эндометрита налицо. Зачастую назначают комплексное несколько этапное лечение, а также нередко помещают в палату для постоянного наблюдения.
Белые
Если выделения слизистые с кровью, полупрозрачными, с белыми прожилками — не о чем переживать. Но если они стали густыми и похожими на творог, это сигналы о начинающейся молочницы. Вроде бы ничего страшного, но если проигнорировать и вовремя не сходить к гинекологу, то проявляются другие симптомы – покраснения, сыпь, жжение и зуд.
Если черное кровотечение можно объяснить гормонами, то молочница возникает, когда женщина пьет антибиотики выписанные врачом. А это, в свою очередь, провоцирует дефицит лактобактерий во внутренних половых органах, из-за чего происходит воспаление. Поэтому если возникло появление творожистых лохий сразу после родов или через несколько дней, то необходимы определенные меры и средства, которые правильно назначит только ваш врач-гинеколог. Не стоит заниматься самолечением, поскольку лекарственных препаратов много, а какой именно нужен, знает только врач.
Красные
В первые 2 дня после родов характерен алый цвет и запах крови. Это выделения травмированной матки — после рождения плода, отделения плаценты, когда поврежденные сосуды еще кровоточат. Кровянистые выделения после родов на 80% состоят из чистой крови. Слизь выделяет железа цервикального канала, с каждым днем она увеличивается, а кровь — уменьшается. Через месяц можно заметить, что сменится цвет на коричневый.
Слизистые
Пока организм после родов восстанавливается, лохии имеют слизистую примесь. Иногда слизи меньше, иногда больше, но они будут, пока слизистая оболочка матка не восстановиться полностью
Обратите внимание на запах, так как наличие неприятного запаха гноя означает воспаление
Розовые
Через 1,5-2 недели после родов выделения приобретают розовый цвет — это смесь кровянистых и прозрачно-белых выделений. Значит заживление матки проходит успешно, раневая ткань вскоре полностью восстановится.
Гнойные
Если лохии любого цвета стали мутноватыми, приобрели неприятный запах или появился зеленоватый оттенок, значит, внутри полости матки или во влагалище начался воспалительный процесс. Здесь матка нуждается в чистоте, но делать какие-либо процедуры не нужно, достаточно следить за своевременным оттоком лохий и личной гигиеной. Иногда в полости матки остается немного последа. Тогда обязательно начнется воспаление с высокой температурой, тут не избежать чистки матки. Выделения с кровью после чистки матки – обычное явление, поскольку снова была травма внутренней полости. Затем лохии становятся такими же, как и после родов.
Почему возникают патологии и как вовремя их заметить
Патологическими являются гнойные выделения, в какой бы послеродовый период они не начались. Причиной гнойных выделений чаще всего является инфицирование, в результате чего возникает воспалительный процесс. Часто выделения с примесью гноя сопровождаются повышением температуры тела и болью в нижней части живота тянущего характера. Внешний вид таких лохий напоминает тягучую смесь.
Также к патологиям следует причислись и водяные полупрозрачные выделения, по консистенции напоминающие воду. Они могут являться признаком гарднереллеза (бактериального вагиноза) или отделения жидкости из лимфатических и кровеносных сосудов.
Сроки заживления хирургических швов
Врач всегда стремится обеспечить заживление первичным натяжением. Однако не все зависит от профессионализма врача. При удачном течении (отсутствии нагноения, минимальной отечности) процесс проходит следующие стадии заживления:
-
Период воспалительной реакции. Обычно длится 5 дней. В это время иммунная система организма уничтожает микробы, разрушенные клетки и инородные частицы. Края раны на этом этапе удерживают только швы.
-
Период полиферации. Длится по 14 день. В это время происходит активное формирование грануляционной ткани за счет выработки фибрина и коллагена, которая фиксирует края раны.
-
Период созревания. Длится до заживления. На этом этапе активно формируется соединительная ткань.
Врач снимет швы, когда рана заживет, и уйдет необходимость в дополнительной поддержке краев. Как правило, швы, наложенные в области лица и шеи, снимают в рок до 5 дней, в области туловища и конечностей — до 10 дней.









