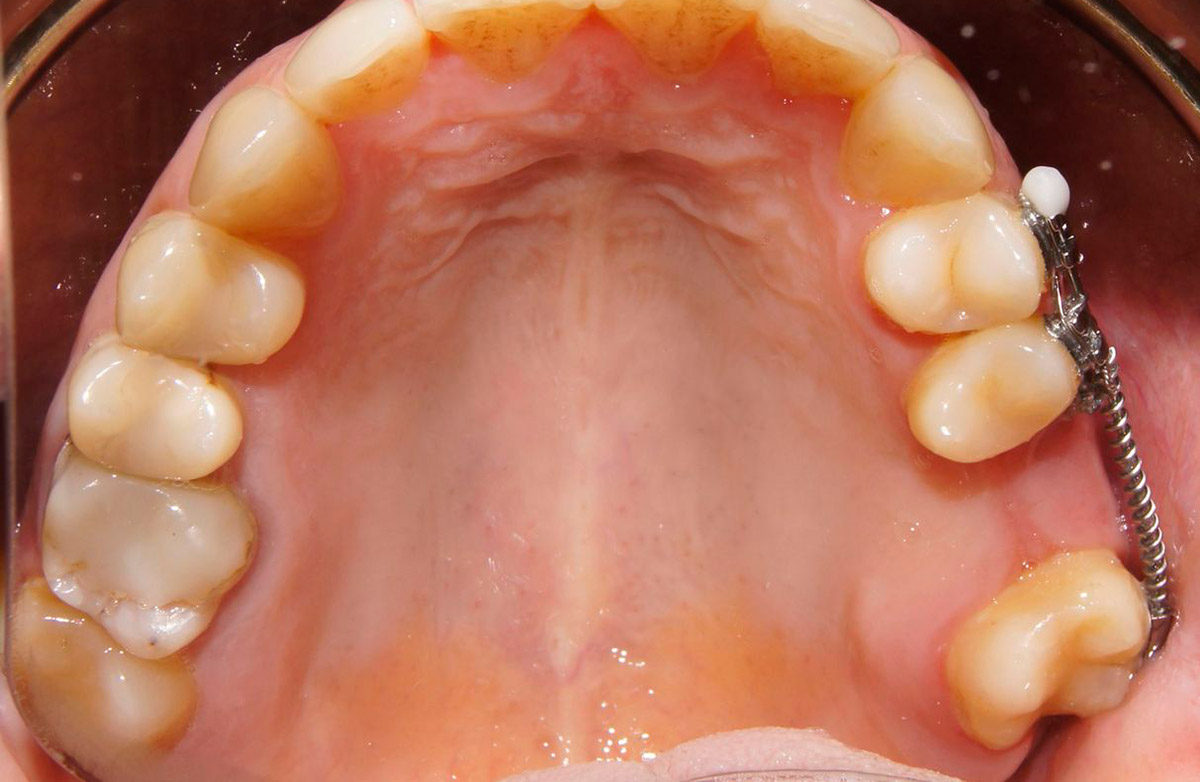
Снятие швов после имплантации зубов больно ли
Содержание:
Мобилизационный период
Спустя 6-7 дней после операции боли стихают и могут не тревожить пациента при отсутствии нагрузок, а отеки значительно уменьшаются. На данном этапе реабилитация после остеосинтеза голени, бедренной кости и плечевой кости включает в себя ряд восстановительных и профилактических мероприятий:
- Лечебная физкультура;
- Физиотерапевтические процедуры;
- Лечебные массажи;
- Восстановление полного объема движений;
- Прием препаратов для внутреннего и наружного применения;
- Соблюдение режима питания, назначенного врачом.
Занятия в бассейне
В послеоперационный период пациентам показаны занятия в бассейнах. Их целью является:
- Улучшение кровообращения и лимфотока;
- Устранение болевого синдрома;
- Восстановление трофических функций;
- Стимулирование регенерации тканей;
- Повышение амплитуды движений в суставах.
Упражнения в воде выполняются намного легче, поскольку для движений прикладывается значительно меньше усилий. Обычно больные приступают к водной физкультуре на 5-ю неделю после операции. Занятия проводятся при температуре воды +32°C, один сеанс длится полчаса.
Положение больного и техника упражнений зависят от локализации травмы. Если был проведен остеосинтез плечевой кости, реабилитация предполагает стоячее положение, пациент заходит в воду по шею или грудь. После операции на голени или бедре нужно лежать на животе или спине, держаться на плаву помогает поручень. Для восстановления бедренной кости показана ходьба в воде.
Лечебная физкультура
При постельном режиме мышцы больного атрофируются и требуют разработки. Лечебная физкультура нацелена на улучшение кровообращения и трофики мышц. Данные мероприятия также помогают в профилактике болей, спровоцированных забиванием мышц. Это необходимо для хорошего сращивания костей.
На первом этапе ЛФК больному показаны следующие упражнения:
- Постепенное сгибание суставов;
- Выполнение круговых движений;
- Поднятие и опускание конечности.
Комплекс дальнейших упражнений определяется индивидуально. Первые занятия проходят под контролем реабилитолога, со временем пациент сможет выполнять рекомендации самостоятельно в домашних условиях.
Лечебный массаж
Травмированный сустав массируется для лучшего кровообращения и снятия отеков. Сеансы массажа начинаются спустя несколько дней после операции. Первые процедуры очень щадящие, зону вмешательства просто поглаживают и постукивают пальцами. Поначалу массаж выполняет специалист по ЛФК. При реабилитации после остеосинтеза шейки бедра или в другой области нижней конечности, со временем пациент сможет выполнять манипуляции самостоятельно.
Физиотерапия
Физиотерапевтические процедуры не требуют активного участия пациентов. Им достаточно находиться в лежачем или сидячем положении. Комплекс методов и интенсивность мероприятий зависят от локализации перелома, типа металлоконструкции и динамики восстановления. При реабилитации могут быть назначены следующие процедуры:
- Магнитотерапия;
- Мануальная терапия;
- Электромиостимуляция;
- Грязелечение;
- Индуктотермия;
- Интерференционные токи;
- PNF;
- Электрофорез и другие процедуры.
Физиотерапия начинается с первых дней реабилитации остеосинтеза бедренной кости, лодыжки и суставов верхней конечности. По мере сращения костей, реабилитолог исключает и добавляет процедуры, нацеленные на восстановление определенных функций.
Многие пациенты перестают посещать сеансы физиотерапии после выписки из больницы. По их мнению, если врач отпустил домой, значит проблема решена и можно ждать полного сращения кости. В реальности процедуры очень важны. Они способствуют правильному срастанию костных тканей, помогают ускорить реабилитацию и предотвратить осложнения, связанные с хирургическим вмешательством и атрофией мышц.
Динамика изменений в груди в восстановительном периоде
В первый месяц после операции грудь достаточно болезненна, ткани отекают, размер груди может быть больше ожидаемого. В области молочных желез могут появиться кровоподтеки и мелкие гематомы. Женщин волнует, сколько держатся отеки груди после операции. Максимальный отек будет в первую неделю, в течение 2-3 недель все эти изменения проходят. Болезненность будет максимальной в первые дни, для ее устранения применяют обезболивающие препараты. Постепенно интенсивность боли ко 2-3 неделе уменьшается, надобность в лекарствах пропадает.
В первые два месяца грудь будет несколько неестественно приподнята, к концу второго месяца импланты полностью приживаются, занимают положенное место, уходит отек тканей, форма груди становится естественной. Восстановление тканей груди проходит весь первый год после вмешательства. Возможно появление проблем с чувствительностью ореолы и соска, жжение или зуд кожи. Эти проблемы допустимы и исчезают к концу первого или началу второго года.
Восстановительный период в домашних условиях
Если операция была серьезной, то пациент выписывается из стационара на четвертый день. Если же вмешательство было незначительным, то на второй. Успех периода восстановления и качество заживления напрямую зависят от соблюдения рекомендаций врача. Иногда от привычного образа жизни приходится отказываться на один год. Примерно через это время также полностью исчезают следы от швов.
Основные правила восстановления дома:
- Обязательно носить компрессионное белье в том режиме, в каком рекомендовал врач. Обычно еще 2-3 месяца после постоянного ношения его надевают в моменты высоких физических нагрузок.
- В первые несколько недель ходить, сидеть и спать нужно, немного согнувшись, чтобы не было натяжения швов. Так ткани лучше срастутся.
- Спать лучше всего на спине с согнутыми в коленях ногами. Самое большое время нужно уделять отдыху.
- В первые три месяца под запретом любые физические нагрузки, в том числе подъем предметов тяжелее трех килограммов, фитнес, легкая атлетика. Упражнения можно делать только те, которые назначил врач.
- Если работа не предполагает физических нагрузок, больничный лист можно закрыть уже через неделю. В противном случае – через месяц.
- До снятия швов можно принимать душ, но не мочить их.
- На протяжении двух месяцев нельзя перегреваться – ходить в баню, сауну, принимать горячую ванну.
- В первые шесть месяцев зону живота нельзя подвергать воздействию ультрафиолета, поэтому нельзя загорать на пляжах или в солярии.
- В послеоперационном периоде важен режим питания. Есть нужно пять-шесть раз в день малыми порциями. В первую неделю нужно исключить продукты, вызывающие метеоризм: капусту, бананы, бобовые, свежие овощи и фрукты, сдобную выпечку, газированные напитки.
- Пока не снимут швы нужно исключить интимную близость, а после – быть аккуратными и не допускать болезненности в зоне живота.
- Прием любых препаратов должен быть согласован с врачом, даже простейшего обезболивающего.
Как происходит образование рубцов –
Образование шрамов – это естественный процесс заживления кожи после ее повреждения (рис.7). Вначале раневая поверхность покрывается корочками, а сам травматический дефект под ними начинает заполняться мягкой грануляционной тканью. Постепенно грануляционная ткань замещается плотной фиброзной соединительной тканью (коллагеном), которую вырабатывают клетки, называемые фибробластами.
Фибробласты активно продуцируют коллаген в месте повреждения кожи на протяжении 3-4 месяцев, что обычно приводит к постепенному возвышению шрама над уровнем кожи и формированию у него бугристой поверхности. Параллельно с этим активно растут кровеносные капилляры – в результате чего шрам становится красным. С течением времени избыточно образованный коллаген начинает постепенно разрушаться, а количество капилляров уменьшается (шрам уменьшается в размерах, становится гладким, менее твердым и более эластичным, менее красным).
Период созревания рубца – выше мы уже говорили, что наружные крем или мазь от рубцов и шрамов – могут дать эффект, только если они будут использоваться в период созревания рубца, во время которого рубец претерпевает активную трансформацию. Например, если в начале этого периода рубец лишь увеличивается в размерах и становится более красным, то со временем начинает происходить обратная его трансформация. Постепенно рубец уменьшается в размерах (за счет деградации излишков коллагена), а также в среднем через 7 месяцев он начинает бледнеть – за счет уменьшения количества капилляров.
Период созревания рубца начинается с момента полной эпителизации раневой поверхности (когда уже не будет корочек), и будет продолжаться в среднем до 1 года. Но у некоторых пациентов этот период может занять только 4-6 месяцев, а у редких пациентов – до 2 лет, и такая разница в сроках зависит от нескольких факторов. Например, от размера исходной раны/ размера рубца, есть ли натяжение кожи в области рубца, а также от возраста (у пациентов младше 30 лет наблюдается более медленная скорость созревания рубцов, чем у пациентов старше 55 лет).
Важно: клинические исследования показывают, что чем медленней протекает скорость созревания рубца, тем будет хуже его окончательный внешний вид
Преимущества и недостатки обрезания
Многие относятся к обрезанию скептически и не понимают всех преимуществ, которые достигаются путем удаления крайней плоти. К основным плюсам относятся:
- значительно снижается риск поражения инфекцией мочеполовых путей;
- полностью исключается возможность возникновения фимоза и последующего прогрессирования в острую форму, именуемую парафимозом;
- отсутствие кожных покровов вокруг головки члена позволяет не беспокоиться об образовании раковых клеток на крайней плоти, большая часть которой удаляется в процессе хирургического вмешательства;
- более безопасный половой контакт для женщин, ввиду значительного снижения возможности развития вирусов ВПЧ;
- иссечение крайней плоти позволяет уменьшить риск заболевания генитальным герпесом и ВИЧ, благодаря отсутствию бактерий, которые собираются под кожным покровом.
Но, как и у любых положительных влияний, у обрезания присутствуют и свои недостатки, которые способны доставить определенные беспокойства мужчине. К их числу относятся:
- острые болевые ощущения, с которыми может столкнуться пациент;
- противоречие определенным нормам эстетического характера;
- проблемы, связанные с гигиеной.
В любом случае, при отсутствии медицинских показаний, принуждать к реализации обрезания никто не будет. Здесь решение принимает сам пациент или родители, в случае если операция планируется для ребенка.
Ответы на часто задаваемые вопросы по обрезанию
Сколько стоит обрезание?
17000 рублей
Какой наркоз используют при операции обрезание?
Обрезание проводят как правило под местной анестезией
Как долго проходит операция обрезание?
Операция длится около 40 минут
Делают ли у вас в клинике женское обрезание?
Нет
Делают ли у вас обрезание по религиозным мотивам?
Нет
Какое обрезание лучше сделать?
Наши урологи рекомендуют делать полное обрезание крайней плоти.
Через сколько времени после обрезание можно заниматься сексом?
Через две недели.
Больно ли делать обрезание?
Нет
Как меняется чувствительность после операции обрезание?
Чувствительность головки полового члена незначительно уменьшается.
Как снять швы после обрезания?
У нас в клинике или вызвать уролога на дом.
Можно ли сделать обрезание на дому?
Нет. Обрезание необходимо сделать только в клинике.
Какой уход за половым членом необходим после обрезания?
Полный покой и обработка антисептиком.
Чем хорошо обрезание?
Много положительных сторон: гигиена, эстетика и многое другое.
Легче ли писать после обрезания?
Да.
Что лучше обрезание скальпелем или лазером?
Лучше лазером.
В каком возрасте лучше сделать обрезание?
Это не имеет существенного значения. Все зависит от показаний к операции. Но лучше сделать раньше.
Влияние обрезания на эректильную функцию
Циркумцизия абсолютно не влияет на репродуктивную функцию. Эрекция будет происходить в том же ритме, что и до удаления крайних тканей. Так же операция не привносит изменений в ощущения во время секса и чувствительности.
В результате многочисленных исследований и анализов, выявлено, что обрезание увеличивает время, требующееся во время полового контакта для семяизвержения. Так же в повседневной жизни будет отсутствовать дискомфорт.
Ощущения неполноценности и проблемы эректильного характера могут возникать лишь на психологическом уровне у мужчин, прошедших данную процедуру в преклонном возрасте. С этими проблемами поможет справиться консультация у уролога и прием антидепрессантов.
Анатомия и некоторые заболевания крайней плоти
Полезная информация по теме:
- Крайняя плоть
- Отек крайней плоти
- Разрыв крайней плоти
- Воспаление крайней плоти
- Покраснение крайней плоти
- Удаление крайней плоти
- Сужение крайней плоти
- Язвы на крайней плоти
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Полезная информация по теме:
- Обрезание взрослым
- Обрезание детям
- Показания к обрезанию
- Противопоказания к обрезанию
- Этапы операции обрезание
Кто должен проводить удаление швов?
В государственных клиниках проводить подобные манипуляции могут как врачи, так и опытные медсестры. Однако если вы хотите помимо удаления швов получить регулярное наблюдение квалифицированным специалистом в максимально комфортных условиях – воспользуйтесь услугой вызов хирурга на дом. Это даст вам возможностьсамостоятельно выбирать время встречи со специалистом, избавит от необходимости долго стоять в очередях и позволит лишний раз не подвергать свое здоровье физическим нагрузкам.
Наша справочная по частным клиникам в Москве «Ваш доктор» поможет найти опытного хирурга в районе, близком к вашему месту проживания и записаться к нему на прием.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Что делать после удаления зуба
После того, как стоматолог завершил все манипуляции по удалению, пациенту необходимо принять следующие меры:
- Тампон, который врач положил на лунку, нужно убрать не позже чем через полчаса. Если у пациента плохая свертываемость крови, можно подержать компрессионную накладку 60 минут;
- Для уменьшения вероятности образования отека мягких тканей полости рта или лица, желательно приложить к щеке что-то холодное. Такая мера лечения будет эффективна только в первые часы после операции. Кусочек льда или замороженного мяса, завернутый в ткань, нужно несколько раз прикладывать к щеке на 5 минут;
- В первые сутки, чтобы избежать воспаления, можно делать антисептические ванночки;
- Нужно мягко, аккуратно, но тщательно проводить все гигиенические процедуры в ротовой полости, не исключая области, где был вырван зуб.
Соблюдение этих правил после удаления будет способствовать скорому заживлению лунки и препятствовать инфицированию.
Типы рубцов
Келоидный рубец. Такой рубец образовывается в случае, если заживление раны проходит с отклонением от нормы. В результате в соединительной ткани на месте травмы происходит повышенное деление клеток и образовывается нарост, который и может спровоцировать возникновение рака. Келоид может увеличивать свою площадь путем захвата здоровой ткани эпителия. Такие рубцы растут постоянно, скорость развития зависит от особенностей организма пациента. Келоиды могут образовываться сразу после заживления, или спустя несколько месяцев. Именно сложность своевременного диагностирования является опасным факторов при развитии келоидов.
Гипертрофированный рубец. Данный вид также является реакцией на анормальное деление клеток при заживлении ран. Его отличие от келоидных – то, что рубцовая ткань остается в зоне первичного повреждения и четко отделена от здоровой. Данный вид также постоянно увеличивается. Однако происходит это не за счет захвата здоровой ткани, а в процессе «выталкивания» краев рубца
Они также могут перерастать в опухоль, поэтому крайне важно при наличии у вас проблемы обратиться к специалисту.
Рубец после проведения Кесарева сечения. При усложненных родах используется метод кесарева сечения, когда плод извлекается через переднюю брюшную стенку. В результате операции остается массивный шов. Вероятность образования рака кожи на таком виде рубца крайне низко. Решение про удаление стоит принимать после консультации с онкологом-хирургом.
Атрофические. Атрофические рубцы являются следствием глубоких повреждений и расположены ниже уровня окружающих тканей.
Нормотрофические. Плоские рубцы, которые находятся вровень с здоровыми тканями дермы, практически не отличаются от кожного покрова, имеет меньшую эластичность. Такие рубцы образовываются вследствие нормального заживления повреждения.
Показания к операции
К пластике рубцов хирургическим методом прибегают для удаления атрофических и гипертрофических рубцов, которые образовались в результате травм, аварий или перенесенных заболеваний. Показанием к операции являются также химические, термические ожоги, бытовые травмы, огнестрельные, ножевые ранения. Основным показанием к оперативному вмешательству является исключение рисков спонтанного рака кожи из рубцовой ткани. Обратиться к помощи хирурга следует также в эстетических целях, когда рубец причиняет дискомфорт, вызывает проблемы личного и социального характера.
Методы пластики рубцов
В зависимости от локализации, при хирургическом вмешательстве рубцы удаляют следующими методиками:
- Иссечение до 5 мм.
- Иссечение от 5 до 10 мм.
- С пластикой местными тканями (большие рубцы).
В первых двух случаях происходит иссечение рубца на ширину до 5-10 мм, что зависит от его типа, особенностей, размера, расположения на теле. Затем для удаления избытка соединительных тканей кожный покров ушивается специальным, очень тонким шовным материалом, способствующим формированию аккуратного, почти незаметного нитевидного следа шириной от 1 до 3 мм.
В отдельных ситуациях требуется применение метода пластики местными тканями, когда необходимо иссекать большие по площади участки кожного покрова. Для этого может применяться пересадка здорового кожного лоскута.
Если широкий рубец на лице или конечностях создает ограничения подвижности суставов, подкожных структур, вызывает боль вследствие натяжения кожи, производится удлинение рубцов (формирование встречных треугольных лоскутов). Тем самым устраняется чрезмерное натяжение кожи и образуется чуть видимый эстетичный рубец.
Как уменьшить послеоперациооную боль
К задачам послеоперационного обезболивания специалисты относят4:
- качественный период восстановления,
- ускорение реабилитации и выписки из стационара,
- уменьшение числа осложнений, в том числе развития хронической послеоперационной боли.
Наиболее эффективной считается так называемая мультимодальная схема4 послеоперационного обезболивания, концепция которой предполагает использование оптимальной комбинации лекарственных средств из разных групп в минимальных дозах4.
Группы препаратов, которые используются как обезболивающие после операции:
- Опиоидные анальгетики. Традиционно считались основой для операционного обезболивания, однако их изолированное применение дает ожидаемый результат всего в 25-30% случаев4, а введение максимально эффективной дозы связано с высоким риском побочных эффектов4, в том числе угнетение дыхания. Также после их отмены часто возникает еще большая болевая чувствительность.
- Нестероидные противовоспалительные средства (НПВС). Формирование послеоперационного болевого синдрома напрямую связано с травмой тканей и воспалением. Поэтому назначение НПВС, как препаратов, обладающих мощным противовоспалительным и обезболивающим эффектом, показано с первых минут после операции, а иногда во время хирургического вмешательства.
Они действуют непосредственно на причину развития повышенной чувствительности, а именно – на выработку простагландинов и других биологически активных веществ, участвующих в воспалительном процессе. Есть методики, которые предлагают использовать НПВС еще за 20-30 минут до разреза, что позволяет снизить интенсивность боли в области послеоперационных швов.4
При назначении с препаратами из предыдущей группы, НПВС дают возможность уменьшить дозу и усилить эффект опиоидов и предупредить их побочные эффекты4.
- Неопиоидные обезболивающие средства центрального действия. Не оказывают влияния на механизмы воспаления, но способны подавлять вторичную повышенную болевую чувствительность на уровне передачи нервных импульсов. Их применение за полчаса до окончания операции обеспечивает спокойное и безболезненное пробуждение после наркоза4. Хорошо зарекомендовали себя в комплексном обезболивании.
- Средства, влияющие на восприятие боли. Вводятся для предупреждения гиперчувствительности и развития хронического болевого синдрома4.
- Регионарное обезболивание (анальгезия). Применение метода основано на прерывании потока болевых импульсов от зоны повреждения к спинному и головному мозгу4.
Для каждого пациента комплексная схема обезболивания подбирается индивидуально
Во внимание принимаются такие факторы, как возраст, пол, объем хирургического вмешательства, сопутствующая патология, психические особенности, чувствительность к боли и ее наличие до операции
Куда обратиться за помощью?
ЛЕЧЕНИЕ ВАРИКОЦЕЛЕ
Варикоцеле у мужчин лечение
Как я уже упомянул, консервативные методы лечения варикоцеле неэффективны. Слабую и растянутую стенку вен нельзя укрепить с помощью лекарств. Поэтому единственным эффективным методом лечения варикоцеле является хирургический. Существуют различные варианты операций при варикоцеле. Расширенные вены могут перевязываться в паховом канале, выше или ниже его. Возможен эндоваскулярный подход — эмболизация и склерозирование расширенных вен. Однако, “золотым стандартом” является микрохирургическая подпаховая (субингуинальная) перевязка — операция Мармара.Рассмотрим особенности каждой из этих операций, применяемых для лечения варикоцеле.
Уход за раной дома
- Не снимайте повязку с раны в течение __________ часа(-ов) после процедуры. Следите, чтобы она оставалась чистой и сухой.
- Снимите повязку через ______ часа(-ов).
- Если врач или медсестра/медбрат сказали вам прикладывать к ране лед, вы можете прикладывать пакет со льдом каждый час во время бодрствования на _________ минут. Делайте это в течение первых 24–48 часов (1–2 дней) после процедуры. Это поможет уменьшить кровотечение, боль и отек.
- Если на рану наложили полоски пластыря Steri-Strips, не снимайте их. Они постепенно отпадут сами в течение первой недели после процедуры.
- Первыми начнут отклеиваться края пластыря Steri-Strips. Подрезайте края ножницами по мере их отклеивания.
- На пластыре Steri-Strips может быть засохшая кровь, это нормально.
- Если ваш врач или медсестра/медбрат сказали оставить полоски этого пластыря до следующего визита, не снимайте их.
- Вы можете принять душ через __________ часа(-ов) после процедуры. Ваш медицинский сотрудник может попросить вас не мочить пластырь Steri-Strips до следующего посещения.
- Пусть слабая струя душа льется поверх раны.
- Промокните рану насухо чистой марлевой салфеткой или чистой сухой махровой салфеткой.
- Не принимайте ванну, не плавайте и не пользуйтесь джакузи, пока рана не заживет.
Чистка раны
Очищайте рану каждый день. Делайте это в течение _____ дней/недель после процедуры или до вашего следующего визита к врачу. Во время очистки раны выполняйте приведенные далее инструкции.
Чтобы очистить рану, вам понадобится следующее:
- одна упаковка ватных палочек (Q-tips);
- одна упаковка нелипких марлевых салфеток;
- бумажный пластырь;
- лейкопластырь (Band-aid), отрезанный по размеру раны;
- раствор ______________________________;
- мазь ______________________________;
- чистая марлевая салфетка или чистая сухая махровая салфетка.
Инструкции по очистке раны
- Подготовьте все необходимое.
- Вымойте руки теплой водой с мылом в течение как минимум 20 секунд или обработайте их спиртосодержащим антисептиком для рук.
- Очистите рану с помощью раствора _____________________.
- Аккуратно промокните рану насухо чистой марлевой салфеткой или чистой сухой махровой салфеткой. Не трите эту область.
- С помощью ватных палочек нанесите мазь ______________________________ на рану.
- Закройте рану нелипкой марлей, обрезанной по размеру раны, или лейкопластырем (Band-aid). Если вы используете нелипкую марлю, зафиксируйте ее бумажной клейкой лентой.
- Закончив, вымойте руки теплой водой с мылом в течение как минимум 15 секунд или обработайте их спиртосодержащим антисептиком для рук.
Выполняйте эти инструкции в течение __________ дней/недель, или пока рана не заживет.
Дополнительные инструкции:
Виды лоскутных операций при заболеваниях пародонта
Гингивэктомия
Гингивэктомия бывает частичной или полной.
Частичная гингивэктомия. Хирурги прибегают к этой методике при следующих показаниях:
- Пародонтальные карманы глубиной до 4 мм;
- Фиброзное уплотнение десны;
- Гипертрофический гингивит;
- Рассасывание костной ткани в горизонтальной плоскости.
Выполняется для очищения и устранения зазоров. Противопоказания: карманы более 4 мм, узкий участок прикрепленной десенной ткани.
Основные этапы операции:
- Обеспечение местной анестезии;
- Выполнение горизонтального разреза ткани десны на 2-2,5 мм выше ее края. Остаток удаляется;
- Производится очистка выбранной области от грануляции и гнойных масс;
- Проводится гемостаз и наложение защитной повязки.
Повязка необходима для стимуляции восстановительных процессов. Она может содержать репин, септопак, дентол С или другой препарат.
Повязка не должна давить на десну, натирать или производить любое другое раздражающее действие. Если повязка причиняет дискомфорт, необходимо сказать об этом врачу как можно скорее. Снимать или корректировать ее самостоятельно запрещено, если стоматолог не давал иных указаний.
Образовавшийся после операции кровяной сгусток постепенно трансформируется в соединительную ткань. Таким образом происходит заживление ранки и восстановление тканей.
Полная гингивэктомия. Этот метод показан при неравномерном рассасывании костной ткани в вертикальной плоскости и наличии внутрикостных карманов.
Примерный план операции (метод по Мюллеру):
- Обеспечение местной анестезии;
- Выполнение горизонтального разреза ткани десны на 0,5-1 мм выше ее края. Остаток удаляется;
- Фрезой спиливается разрушенный слой кости, край сглаживается;
- Удаляются все твердые отложения и новая соединительная ткань;
- На рану накладывается узкий длинный тампон, пропитанный йодоформом. Сверху все закрывается повязкой.
Из послеоперационных процедур назначаются только полоскания антисептическими препаратами. Это делается только в течение первых суток. Следует придерживаться рекомендованной врачом частоты применения, так как недостаточное или слишком частое полоскание может вызвать осложнения
Также особенно важно неукоснительно соблюдать качественную ежедневную гигиену рта, чтобы не допустить повторного размножения бактерий
Операция поднятия десны
Эта методика часто применяется в случае опущения (рецессии) десны.
Этапы операции:
- Обеспечение местной анестезии;
- Выполняются 2 вертикальных и один горизонтальный разрез ткани десны на 0,5-1 мм выше ее края. Остаток удаляется;
- Воспаленный участок очищается и обрабатывается;
- Ткани десны натягиваются на участок, который необходимо закрыть, и фиксируются швами.
Применяется для коррекции легкой или средней степени оголения кости.
Гингивоостеопластика
Эта методика показана в случаях генерализованного пародонтита с глубиной зубодесневых карманов более 4 мм. Суть заключается в заполнении зубодесневых карманов стимулятором восстановления костной ткани. Отличается высокой эффективностью даже при пародонтите средней или тяжелой формы, особенно если у карманов 2-3 стенки.
Основные этапы:
- Если планируется длительная операция (например, операция на всю челюсть), то за 2-3 дня пациент начинает принимать метронидазол 2-3 раза в день;
- Пациенту обеспечивают местную анестезию;
- Выполняются 2 вертикальных и один горизонтальный разрез ткани десны на 0,5-1 мм выше ее края. Остаток удаляется;
- Воспаленный участок очищается и обрабатывается;
- Ткани десны натягиваются на участок, который необходимо закрыть, и фиксируются швами.
На период реабилитации рекомендуют регулярные полоскания. Также врач может назначить прием трихопола. Снятие швов проводится примерно через неделю после процедуры.
При успешном проведении результатом становится восстановление тканей десны, пародонта и даже челюстной кости.
Ванночки после удаления зуба
Так как полоскание после процедуры удаления запрещено, необходимо делать ванночки.
Обычно врачи рекомендуют делать ванночки с использованием соды и соли, медикаментозных средств или отваров различных лекарственных трав. Для этих целей подойдут такие препараты, как «Мирамистин», водный раствор «Хлоргексидина».
Процедуру провести легко. Нужно просто набрать в рот небольшое количество жидкости для ванночки, наклонить голову, чтобы жидкость переместилась в область вырванного зуба, и застыть в таком положении на 30-60 секунд. Никаких активных действий предпринимать не нужно, лекарственный раствор должен просто мягко омыть поврежденные ткани десны. После этого жидкость нужно сплюнуть.
Антисептические или терапевтические ванночки рекомендовано делать через каждые 3 часа в течение дня, желательно после еды и очищения ротовой полости.
После того, как пациент сделал ванночку, желательно не употреблять никакой пищи и даже не пить на протяжении 1 часа.
Когда нужно снимать швы
Заживление раны – главный показатель к снятию швов, однако срок проведения этой манипуляции в каждом конкретном случае определяется индивидуально. В ходе консультации хирург выявляет наличие местных осложнений, оценивает регенеративные способности тканей. Учитываются также возраст человека, его общее самочувствие, характер оперативного вмешательства. Раннее снятие швов может привести к воспалению, а если предпринимаются самостоятельные попытки извлечения нитей, то это может привести к инфицированию раны.
Примерные сроки удаления швов:
- с участков тела, имеющих активное кровоснабжение (голова/шея) – снятие проводится на 4-6-й день;
- с участков с меньшей степенью регенерации (голени/стопы) – снятие проводится позже – ориентировочно на 9-12-й день;
- с инфицированной раны часть швов необходимо удалить на следующий день, поскольку открытым способом процесс заживления протекает лучше;
- с чистой раны снятие швов допустимо на 5-7-й день.
Необходимо учесть, что пожилым людям эту манипуляцию проводят по истечении 14 суток. То же самое касается лиц, страдающих тяжелыми системными заболеваниями.
Стадии формирования рубцов
В своем формировании рубец проходит 4 последовательно сменяющие друг друга стадии:
I — стадия воспаления и эпителизации
Протекает от 7 до 10 суток с момента возникновения травмы. Характеризуется постепенным уменьшением отека и воспаления кожи. Формируется грануляционная ткань, сближающая края раны, рубец пока отсутствует. Если не происходит инфицирования или расхождения раневой поверхности, то рана заживает первичным натяжением с формированием едва заметного тонкого рубца. С целью профилактики осложнений на данном этапе накладываются атравматичные швы, щадящие ткани, проводятся ежедневные перевязки с местными антисептиками. Ограничивается физическая активность, чтобы избежать расхождения раневых краев.
II — стадия образования «молодого» рубца
Охватывает период с 10-х по 30-е сутки с момента травмы. Характеризуется формированием в грануляционной ткани коллаген-эластиновых волокон. Рубец незрелый, рыхлый, легко растяжимый, ярко-розового цвета (из-за усиленного кровоснабжения раны). На этой стадии следует избегать вторичной травмы раны и усиленных физических нагрузок.
III — стадия образования «зрелого» рубца
Длится с 30-х по 90-е сутки со дня травмы. Волокна эластина и коллагена разрастаются в пучки и выстраиваются в определенном направлении. Уменьшается кровоснабжение рубца, из-за чего он уплотняется и бледнеет. На этом этапе нет ограничений по физической активности, но повторная травма раны может вызвать формирование гипертрофического или келоидного рубца.
IV — стадия окончательной трансформации рубца
Начиная с 4 месяца после травмы и до года, происходит окончательное созревание рубца: отмирание сосудов, натяжение волокон коллагена. Рубец уплотняется и бледнеет.
Гистологическая классификация физиологического рубцевания включает три стадии и дает доктору дополнительную информацию о состоянии рубцевой ткани на различных сроках:
- 1-я стадия — фибробластическая — продолжается до 30 суток, она характеризуется появлением юных фибробластов, обилием сосудов.
- 2-я стадия — волокнистая — формируется к 33-м суткам с момента нанесения травмы; характеризуется присутствием зрелых фибробластов и накоплением в рубцовой ткани волокнистых конструкций, в первую очередь — коллагеновых волокон.
- 3-я стадия — гиалиновая — формируется к 42-м суткам; характеризуется уменьшением количества клеток и сосудов.
Изучив стадии рубцевания, можно провести тщательную диагностику и разработать эффективный план лечения.