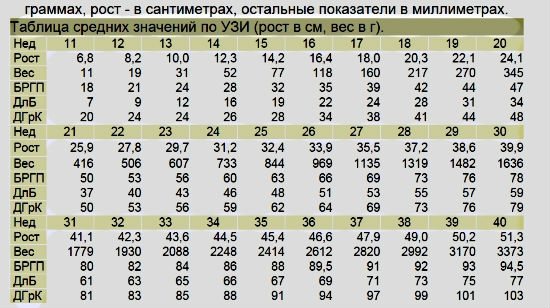
Головные боли при беременности в 15 недель. что делать, если назначения невропатолога не помогают?
Содержание:
Никто не забыт
Что делать, если у вас болит справа в боку
Как видите, боль в боку может быть симптомом самых разных проблем со здоровьем. Поэтому игнорировать ее не стоит — обязательно покажитесь врачу. «Не всегда остроту заболевания, послужившего причиной ситуации, можно определить по характеру болевого синдрома. Это относится, прежде всего, к пожилым людям и пациентам, страдающим сахарным диабетом — серьезные заболевания брюшной полости могут протекать стерто (болевой синдром может быть не выражен вовсе или исчезать полностью), — говорит Булат Юнусов. — Таким образом, если боли в животе не проходят в течение нескольких часов и сопровождаются повышением температуры тела, тошнотой, рвотой, потерей аппетита, нарушениями стула (запор или диарея), дискомфортом при мочеиспускании, снижением артериального давления, то единственным верным решением является очная консультация врача».
Можно ли принимать лекарства, если у вас сильная боль в правом боку? Да, но с осторожностью. «Не следует самостоятельно прибегать к приему анальгетиков, так как это может „смазать“ клиническую картину заболевания, что приведет к несвоевременной постановке правильного диагноза, — говорит Булат Юнусов
— Единственное, возможен прием спазмолитиков (например, но-шпы): эти препараты снимают спазм мускулатуры внутренних органов и направлены на устранение причины болевого синдрома, при воспалительных же заболеваниях они, как правило, обезболивающего эффекта не дают».
В целом, врачи отрицательно относятся к самолечению. «В домашних условиях невозможно гарантировано облегчить боль без вреда для организма в целом. Вы можете притупить чувство дискомфорта, тем самым облегчив свои мучения лишь на время. Кроме того, занимаясь самолечением, совершенно непреднамеренно вы можете покалечить какой-то другой орган, который изначально не имел к боли в правом боку никакого отношения. Лечение дома является небезопасным средством устранения проблемы».
Лучший выход — записаться к врачу-терапевту и обсудить свое состояние с ним. Иногда решить проблему можно «на удаленке». «Разобраться в состояниях, которые сопровождаются волнообразным течением с тупыми болями в течение длительного времени, возможно, и при дистанционной консультации», — подытоживает Булат Юнусов.
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими – например, из группы триптанов. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациентам группы рекомендуют вести дневник головной боли – с его помощью учатся выявлять индивидуальные триггерные факторы и симптомы-предшественники. Это помогает заметно снизить частоту приступов и даже предотвращать их без лекарств. Также показана поведенческая терапия.
Поливитамины
Беременная женщина нуждается в большем количестве витаминов, и даже рациональное питание в этот период не может полностью удовлетворить потребность организма в витаминах и микроэлементах. Лучше всего принимать поливитаминные препараты, рассчитанные именно на беременных. Подобрать такой препарат поможет доктор. Однако при возникновении различных осложнений течения беременности врач может назначить вам в дополнение к принимаемым поливитаминам следующие препараты:
- фолиевая кислота — витамин В9, который рекомендуют принимать до 12-й недели беременности, т. к. при его недостатке могут развиться анемия, нарушения свертываемости крови, гипотрофия плода. Достаточное же количество фолиевой кислоты обеспечит правильное формирование нервной трубки плода, из которой потом будет формироваться нервная система малыша;
- витамин Е выполняет в организме важную защитную функцию, борясь со свободными радикалами — продуктами обмена веществ, разрушающими клетки; кроме того, он способствует расслаблению мускулатуры матки во время беременности, тем самым предотвращая ее прерывание;
- во время беременности увеличивается потребность в железе , т.к. этот микроэлемент входит в состав гемоглобина, обеспечивающего доставку кислорода в организм не только матери, но и плода. Удовлетворить эту потребность достаточно сложно путем простой коррекции рациона;
- кальций обеспечивает правильный рост и формирование костной ткани плода. Если кальций в недостаточном количестве поступает с пищей, то он «берется» из костей матери, что приводит к нарушению их структуры — остеопорозу, ухудшению состояния зубов. Поэтому беременным в ряде случаев рекомендуют принимать препараты кальция. Часто такие препараты содержат и витамин D, который способствует улучшению усвоения поступающего кальция.
Нужную дозировку и срок приема этих препаратов вам подберет лечащий врач, потому что они индивидуальны для каждой женщины и зависят от степени выраженности осложнений беременности
Как облегчить состояние
Беременным разрешено употреблять ограниченное количество препаратов. От головной боли можно принять:
- Но-шпа (Дротаверин) — снимает спазм сосудов;
- Парацетамол, Нурофен, Цитрамон — снижает температуру, обладает анельгезирующим эффектом;
- Капотен — уменьшает артериальное давление.
При появлении болей из-за остеохондроза врачи советуют записаться на массаж шейно-воротниковой зоны. Он безопасен при беременности и помогает убрать неприятные ощущения.
Головные боли часто появляются во время беременности. Самостоятельное лечение может не принести желаемого эффекта и ухудшить ситуацию! Поэтому стоит выяснять причину болей и подбирать препараты вместе с лечащим врачом. Это поможет улучшить самочувствие без риска для мамы и ребенка.
Причины мигрени при беременности
Это состояние физиологично, хоть и доставляет дискомфорт будущей маме. Но есть и другие причины головных болей, которые учитывают врачи.
- Вегетососудистая дистония. При повышении артериального давления могут возникать сильные головные боли при беременности. Они локализуются в височной области, но могут концентрироваться и в затылочной части головы, в районе лба. Боль может пульсировать, нарастать и усиливаться постепенно, а на фоне эмоциональных переживаний становиться нестерпимой. При этом могут наблюдаться и нарушения общего самочувствия: головокружение, тошнота. Это состояние опасно для здоровья женщины, поэтому требует особого контроля врача.
- Токсикоз. Головная боль при беременности в первом и втором триместрах может быть проявлением токсикоза. Для нее характерны сдавливающие, сжимающие ощущения, она может концентрироваться в области шеи и затылка. Ее интенсивность более выражена утром и вечером, а в течение дня снижается.
- Гестоз. Болезненные ощущения могут возникать на фоне выраженного гестоза, а при его исчезновении проходят.
- Венозная недостаточность. Если у женщины были признаки венозной недостаточности до беременности, они могут усилиться. При этом могут беспокоить сжимающие или распирающие головные боли, интенсивность которых повышается в горизонтальном положении и уменьшается при непродолжительной ходьбе или употреблении теплых напитков. Обычно женщина испытывает облегчение, когда лежит на кровати с высокой подушкой, с приподнятой головой.
pixabay.com  / 
Показания к применению таблеток от боли при беременности
Лекарственный средства при беременности принимать не рекомендуется, это можно делать лишь в крайнем случае. Если боль незначительная и может пройти самостоятельно, старайтесь не принимать медикаменты. В более сложных ситуациях обратитесь к врачу, особенно в первый и последний триместр вынашивания:
- постоянные и значительные головные боли, которые постепенно усиливаются и нарастают;
- головная боль не утихает даже после отдыха и сна;
- боль носит не рассеянный, а локализованный характер, справа или слева, в передней или задней части головы;
- помимо головной боли присутствует и другая симптоматика – ухудшение зрения, постреливание и болезненность в ушах, речевые и двигательные расстройства;
- перепады артериального давления, лихорадящие состояния.
Зубная боль, независимо от её интенсивности, всегда требует обязательного посещения стоматолога, ведь больные зубы и десны матери также негативно влияют на малыша.
Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата «Таблетки от боли при беременности» переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
Факторы, приводящие к осложнениям беременности
Осложнения во время беременности появляются по самым различным причинам. К наиболее значимым из них относятся:
- Генетические нарушения. Этот фактор может носить как случайный, так и наследственный характер. В первом случае подразумевается патология генов плода, появившаяся в результате их случайной рекомбинации из геномов здоровых родителей в момент оплодотворения. Наследственные генетические нарушения передаются эмбриону от его матери и отца, при этом в семье они могут наблюдаться в течение нескольких поколений. Например, наличие родственников с задержкой умственного развития повышает генетический риск осложнения беременности с патологией плода аналогичного характера.
- Инфекции. Вирусные, бактериальные, грибковые заболевания — частая причина патологий, возникающих во время беременности. Попадая в организм матери, инфекционные возбудители провоцируют иммунный ответ, который может воздействовать и на ребенка. Сами они также оказывают негативное влияние на здоровье плода, причем на всех стадиях его развития — от зачатия до родов. Инфекции могут вызывать различные патологические явления в репродуктивной системе женщины, мешающей ей нормально зачать, выносить и родить здорового малыша.
- Заболевания различной природы. Помимо инфекций, негативно повлиять на протекание беременности могут другие врожденные и приобретенные патологии. Сахарный диабет, высокое артериальное давление (гипертензия), аномалии развития органов репродуктивной системы, заболевания сердца и сосудов, почек, печени, доброкачественные и злокачественные новообразования, психические нарушения часто приводят к выкидышам, физической или психической неполноценности рожденного ребенка.
- Вредные привычки. Употребление алкоголя и наркотических веществ (особенно систематическое), курение одного или обоих родителей — еще один распространенный фактор, вызывающий патологии беременности. Этиловый спирт, психотропные вещества, никотин, а также находящиеся в составе спиртных напитков, сигарет и наркотиков примеси обладают канцерогенным и тератогенным действием. Помимо непосредственного риска выкидыша или замершей беременности, они оказывают долгосрочные эффекты, которые могут проявиться у ребенка в подростковом или взрослом возрасте. Одним из самых частых таких последствий является алкогольный синдром плода, проявляющийся в задержке умственного развития, лицевые дефекты, антисоциальное поведение.
- Прием лекарственных препаратов. Осложнить зачатие, вынашивание и роды могут медикаменты, которые принимает женщина в период вынашивания ребенка. К сожалению, многие лекарства имеют выраженный тератогенный эффект, который необходимо учитывать при их назначении. При выпуске каждого препарата предусмотрены его клинические испытания на выявление побочных воздействий на плод. Проблема в том, что далеко не все производители фармацевтики проводят полноценные тесты на тератогенность. Например, широко известна история со снотворным “Талидомид”, который в середине прошлого века привел к массовым случаям рождения детей с аномалиями развития в США.
- Возрастные изменения. Оптимальный возраст для вынашивания здорового ребенка — 20-35 лет. В этот период репродуктивная система женщины наиболее активна, а сама будущая мама психологически подготовлена к беременности. Более ранний и поздний срок наступления беременности существенно повышает риск выкидыша или рождения ребенка с пороками развития. Так, зачатие после 35 лет увеличивает вероятность появления малыша с синдромом Дауна. Ранняя беременность также несет определенные риски, связанные с незрелостью репродуктивной системы будущей мамы.
- Социальное положение. На течение беременности оказывает влияние условия, в которых живет будущая мама. Низкое социальное положение, тяжелая работа, недоедание повышают физическую и эмоциональную нагрузку на женщину. Малый финансовый доход ограничивает ее доступ к современной медицине, заставляет трудиться в период вынашивания, в том числе заниматься предоставлением сексуальных услуг за деньги. Кроме того, часто матери живут в антисанитарных условиях, где велика вероятность заболеть инфекцией.
Среди прочих факторов, повышающих риск осложнения беременности, можно упомянуть неблагоприятную экологическую обстановку, сильный и/или постоянный эмоциональный стресс, случайно или намеренно нанесенные (в том числе посторонними лицами) травмы, нерациональное питание и т. д. Эти причины могут наблюдаться у конкретной женщины как по-отдельности, так и в комплексе — во втором случае существенно усложняется диагностика патологий.
Можно ли бороться с головной болью?
Первичная головная боль чаще всего не требует приема каких-либо специальных медикаментов. В подавляющем большинстве случаев для ее купирования и предупреждения возникновения новых эпизодов достаточно лишь изменить свой образ жизни.
Беременной женщине рекомендуется пересмотреть свой рацион, а именно исключить острые и жирные блюда, кофе, газированные напитки. Питание должно быть дробным, не следует делать длительные перерывы между приемами пищи. Важным моментом является соблюдение питьевого режима. В обязательном порядке необходимо отказаться от всех вредных привычек.
Ибупрофен
Ибупрофен – это еще одно противовоспалительное, анальгезирующее средство, разрешенное во время беременности.
В 2011 году ученые из Российского университета дружбы народов опубликовали работу, по результатам которой было установлено, что ибупрофен может быть безопасной альтернативой парацетамолу в первые два триместра беременности, а в третьем триместре гестации, особенно после 31-й недели его применения необходимо избегать.
Несмотря на то, что данный препарат разрешен в первые два триместра беременности, принимать его можно только после предварительной консультации с врачом.
Он назначается при различных воспалительных заболеваниях, например, при ревматоидном артрите, невралгии, травматическом воспалении мягких тканей, лихорадочных состояниях различного генеза, а также при разнообразных видах болевого синдрома.
Что можно, а что нельзя во 2 триместре
Мифы и стереотипы о беременности часто заставляют будущих мам отказываться от любимых продуктов и занятий. А стоит ли? Рассмотрим самые популярные «можно и нельзя» во втором триместре.
1. Пить кофе. Можно, причем до четырех чашечек эспрессо в день. Добавляйте в него молоко или сливки, но не перестарайтесь с сахаром. Слишком калорийный напиток подстегнет неоправданный набор веса.
2. Пить пиво. Можно, иногда в небольших количествах. Но с пониманием, что алкогольные напитки вызывают у беременных быстрое опьянение. Поэтому привычное пиво лучше заменить безалкогольным. По вкусу эти напитки почти не отличаются.
3. Пить вино. Можно, красное сухое — по чуть-чуть. Нет ничего плохого в том, чтобы пригубить хорошего вина на отдыхе с мужем или в кругу семьи на праздник. Но важна умеренность. «По чуть-чуть» — это значит, не больше половины бокала и не чаще одного раза в неделю. От крепкого алкоголя лучше отказаться совсем.
4. Принимать ванну. Нельзя, как и париться в бане. Высокая температура может вызвать отслойку плаценты и серьезные осложнения беременности. Из водных процедур будущей маме стоит предпочесть душ. А вот для посещения бассейна после 16 недель ограничений нет.
5. Красить волосы и ногти. Можно. Компоненты косметических средств не проникают в организм и не наносят никакого вреда ребенку. Не нужно отказываться от ухода за собой ни в этот период, ни позже.
Будущей маме можно даже заниматься спортом. Но силовым тренировкам и бегу стоит предпочесть специальную гимнастику для беременных, основанную на дыхательных упражнениях, пилатес или аквааэробику. Умеренные физические нагрузки улучшают кровообращение, помогают сохранять бодрость и хорошее настроение
А это во время ожидания ребенка особенно важно