Ювенильный артрит — приговор с детства?
Содержание:
Лечение ювенильного ревматоидного артрита с помощью силовой кинезитерапии
Наш Центр предлагает новый подход в лечении ювенильного ревматоидного артрита. Наш метод заключается в применении адекватных физических нагрузок для того, чтобы задействовать собственные ресурсы организма для борьбы с заболеванием. Достаточно ли этого? Как могут тренажеры, гантели и штанги конкурировать с медикаментами, буквально переворачивающими деятельность организма с ног на голову? Как ни странно, но тренажеров, штанг и гантелей оказывается вполне достаточно. Как это возможно? Дело в том, что ювенильный ревматоидный артрит развивается на фоне мышечной атрофии и дисфункции суставов. А силовая кинезитерапия как раз и борется с этими явлениями, заставляя мышцы и суставы работать. В свою очередь организм получает достаточно сильные сигналы, требующие нормализовать питание пораженных областей. Это называется императивом. Мышечная работа при ювенильном ревматоидном артрите создает нормализующий императив, перекрывающий патологический императив, вызванный заболеванием.
Немного теории. Мышечная система является самой крупной системой нашего организма. Для справки: мышечная масса здорового, физически активного человека в возрасте 18-20 лет составляет порядка 40% от веса тела. Мышечная система связана со всеми без исключения системами и органами нашего тела — как чисто механически, так и через центральную нервную систему. Она же генерирует наибольшее количество нервных импульсов в организме. И в то же время мышечная система — единственная в нашем теле, которой мы можем управлять сознательно, произвольно. Таким образом, в нашем распоряжении оказывается инструмент мощнейшего воздействия на все без исключения системы и органы нашего тела, к тому же инструмент, которым мы можем довольно точно управлять. Для лечения системных заболеваний, к которым относится и ювенильный ревматоидный артрит, этот инструмент является поистине неоценимым. Нужно лишь научиться его применять, и мы научились это делать.
Методика силовой кинезитерапии при ювенильном ревматоидном артрите использует чередование дозированной нагрузки на позвоночник и суставы с разгружающими упражнениями и растяжками. Это позволяет активизировать мышечную систему и использовать ее для комплексного нейро-рефлекторного воздействия на следующие системы организма:
- моторную — предотвратить ухудшение функций суставов;
- метаболическую — предотвратить атрофию мышц;
- иммунную — мышечная работа не подавляет и не усиливает, а нормализует иммунную систему, позволяя снизить аутоиммунный фактор без повышения уязвимости организма к заболеваниям.
Кроме прямого воздействия на перечисленные системы, разумная мышечная работа при ювенильном ревматоидном артрите «выправляет» состояние организма в целом, действуя нормализующе на все без исключения органы и системы. Иными словами: приводя мышечную систему к физиологической норме (а физическая работа является для нее физиологической нормой), мы оказываем на весь организм воздействие, побуждающее его вернуться к физиологической норме целиком. Именно это позволяет успешно бороться с помощью силовой кинезитерапии с такими тяжелыми системными заболеваниями, как ревматоидный полиартрит у взрослых, болезнь Бехтерева и ювенильный ревматоидный артрит.
Что же может предложить силовая кинезитерапия пациентам с ювенильным ревматоидным артритом? В первую очередь — остановку прогрессирования заболевания. Это само по себе очень много, учитывая, что другие методы лечения этого обещать, а тем более сделать, не в состоянии. Тем не менее, с нашей точки зрения, это только начало. Лечение хронического детского артрита с помощью силовой кинезитерапии происходит поэтапно, по мере улучшения состояния пациента.
Методы лечения
Главный способ лечения болезни – консервативная терапия. Используются медикаменты и разнообразные виды физиотерапии. На поздних стадиях может понадобиться хирургическое вмешательство, если остеофиты срослись друг с другом.
Медикаментозная терапия
В зависимости от проявлений болезни, врачи назначают препараты следующих групп:
НПВС для снижения отечности и уменьшения болевых проявлений. Препараты могут назначаться для приема внутрь или наружно – в виде мазей и растираний.
Миорелаксанты для устранения спазма скелетной мускулатуры и облегчения боли.
Хондропротекторы способствуют восстановлению хрящей. Следует помнить, что эффект от приема хондропротекторов на данный момент не подтвержден достаточным количеством клинических исследований.
Средства для улучшения микроциркуляции. Помогают обеспечить полноценное кровоснабжение пораженной области.
Витаминные препараты для улучшения трофики. Важны витамины группы В, так как они способствуют восстановлению нервной ткани. Это нужно при развитии корешковых симптомов.
Наркотические анальгетики – при выраженных болях и резистентности к НПВС.
Физиотерапия
Физиотерапевтическими средствами являются:
- Воздействие электротоком;
- Магнитотерапия;
- Лечение микроволнами;
- Введение противовоспалительных средства местно, посредством ультразвука или тока;
- Тепловые аппликации;
- Локальная баротерапия.
Основная цель физиотерапии – снижение боли и улучшение кровоснабжения пораженного участка.
Ортопедическое лечение
Самый распространенный способ ортопедической терапии – воротник Шанца.
Длительность ношения определяет врач, в соответствии с состоянием пациента.
Воротник дает возможность правильно распределить нагрузку. Поддерживает шейные мышцы, связки.
Массаж
Массаж – очень популярный и действенный метод терапии при унковертебральном артрозе. Курс процедур и их продолжительность могут назначаться только доктором.
Помните! Неверно проведенный массаж может способствовать ухудшению состояния.
Массаж при ункоартрозе обязательно должен затрагивать не только шейную область.
Для эффективного лечения, воздействие должно оказываться на грудной отдел позвоночника и плечевой пояс.
Массаж способствует улучшению местной трофики тканей. За счет этого снижается боль, уменьшается отечность и ликвидируется спазм мышц. Эффективны при заболевании остеопатические сеансы. При начальной стадии обычно достаточно 2 – 3 посещений для того, чтобы прочувствовать результат.
Народная медицина
Лечение народными средствами – еще один метод консервативной терапии.
При его применении важно помнить, что народная медицина – не панацея и не может быть единственным методом лечения. Использовать такую терапию можно только в сочетании с официальными средствами и строго после консультации с врачом
- Наружно используют компрессы, в состав которых входят мед, спирт и настои лекарственных трав.
- Специалист может порекомендовать растирания эфирными маслами.
- Внутрь принимаются отвары и настои трав, которые обладают противовоспалительным эффектом.
В целом «народная медицина» базируется на принципах официальной, клинически доказанной фитотерапии.
У ребенка артрит: что делать?
Если за полгода артрит рук, ног или позвоночного столба поразил менее пяти сочленений, речь идет о олигоартрите. Такой вид артрита чаще встречается у девочек. А если за такой же промежуток времени воспалилось более пяти суставов, то это уже полиартрит. В этом случае воспалительный процесс может затрагивать внутренние органы, а в некоторых случаях — глаза и мышцы. Артрит, поражающий тазобедренные суставы, позвоночник и мышцы, чаще встречается у мальчиков.
Чем раньше диагностирована болезнь, тем проще с ней справиться и не допустить развития осложнений. Поэтому при наличии лихорадки, продолжающейся больше недели и сопровождающейся слабостью, потерей аппетита и снижением веса, нужно показать малыша ревматологу. Грамотный специалист исключит или определит наличие воспалительного процесса в суставах. И если артрит у детей действительно есть, назначит лечение.
Чем опасно заболевание
Артрит – это опасное заболевание. Протекает оно в несколько стадий и может давать серьезные осложнения.
Стадии артрита
При длительном течении воспалительный процесс сочетается с дистрофическим, что приводит к развитию артрозоартрита, постоянным болям в суставах при артрите и полной инвалидизации больного.
- Стадия – начальная. Возникновение воспаления и отека синовиальной оболочки. Появляются первые суставные боли, увеличивается объем синовиальной жидкости, отекают и краснеют околосуставные мягкие ткани, нарушается двигательная функция. Часто страдает общее состояние больного.
- Стадия – образование паннуса. В месте воспаления разрастается соединительная ткань, прикрывающая поверхность хряща и разрушающая его. Боли при движении усиливаются, характерны ночные воспалительные боли. Внешне отечность может уменьшаться, но появляется уплотнение околосуставных мягких тканей.
- Стадия – формирование волокнистого анкилоза (неподвижности сустава). Хрящевая поверхность костей разрушена, соединительная ткань плотно срастается с костной тканью, формируя малоподвижное сочленение. Нарушается суставная функция. Обострение воспалительного процесса чередуется с ремиссией.
- Стадия – костный анкилоз. На месте соединительной ткани разрастается костная, и сустав становится полностью неподвижным. Инвалидизация.
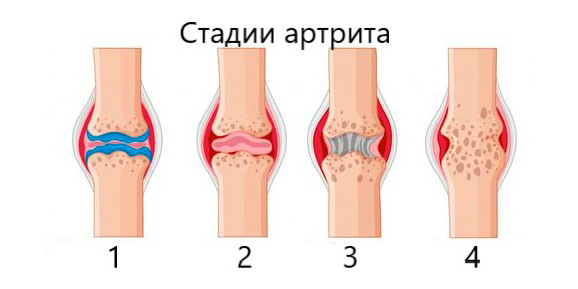 4 стадии артрита
4 стадии артрита
Возможные осложнения
Заболевание нужно начинать лечить как можно раньше, иначе трудно обойтись без осложнений. Разные виды артритов дают разные осложнения. Самыми частыми являются:
- переход острого воспалительного процесса в хронический с длительным рецидивирующим течением, сопровождающемуся сильными болями;
- формирование артрозоартрита, расстройство двигательной функции и инвалидизация;
- при гнойном артрите распространению инфекции на другие органы и системы, возникновение множественных гнойных процессов, сепсис.
Обострение
При хроническом течении артрита обострения чередуются с ремиссиями. Появляющиеся при этом симптомы зависят от клинической формы заболевания. Но в любом случае воспаление сопровождается отеком и покраснением мягких тканей пораженного сустава, усилением болей и ограничением двигательной функции.
При первых признаках обострения артрита нужно немедленно обращаться за медицинской помощью. Только так можно остановить прогрессирование заболевания и разрушение сустава.
Если боли очень сильные, можно принять лекарство из группы нестероидных противовоспалительных препаратов – Диклофенак, Найз, Ибупрофен и др. Но полноценное лечение может назначить только врач!
Симптомы ювенильного артрита у детей
Отличительным симптомом ювенильного артрита у детей считается наличие постоянных болей (ноющих, простреливающих, распирающих) в локтевых, плечевых или коленных суставах. Реже ювенильный артрит начинается с голеностопных и плюсневых суставов, пояснично-крестцового отдела позвоночника, лучезапястных и других сочленений рук. При ювенильном хроническом артрите у детей поражения почти всегда симметричны.
Симптоматика отличается в зависимости от того, какие поражения преобладают — суставные или суставно-висцеральные. Суставно-висцеральная форма значит, что у ребенка есть патологические изменения во внутренних органах. В обоих случаях воспалительный процесс длится у детей в течение длительного времени — не менее 6 месяцев.
При суставной форме (примерно 3-4 из 5 случаев) наблюдаются такие симптомы ювенильного артрита у детей, как:
изменение походки;
болевой синдром в суставах (в особенности, по утрам) — иногда острый, при котором боль вызывает даже ношение одежды;
заметная скованность и ограничения подвижности в суставе, осторожность ребенка в движениях, разнообразные нарушения двигательной активности;
деформация сустава, иногда — его шаровидная или веретенообразная форма;
отеки в области пораженных сочленений;
хруст в суставах;
слабость и дистрофические изменения в мышцах (пораженной конечности или всего тела);
местное повышение температуры.
Суставно-висцеральная (системная) форма детского ювенильного артрита может заявлять о себе:
- бледностью кожных покровов (с покраснением кожи над больным суставом);
- появлением на коже язв или нездоровой пигментации;
- общей отечностью тела;
- лихорадкой и ознобом;
- нарушением сердечного ритма;
- увеличением лимфатических узлов;
- проблемами с дыханием;
- болями в животе;
- покраснением глаз и конъюнктивы, ухудшением зрения, неровностью зрачка;
- кашлем (в т.ч. с отделением мокроты);
- розоватой сыпью без зуда на теле или в области пораженного сустава — может напоминать полосы или разводы, пятна.
Дети старшего возраста уже способны рассказать взрослым, что и где болит. Ювенильный артрит у подростков диагностировать проще всего.
У детей же от 1 до 3 лет наличие воспалительного процесса определяется обычно не со слов ребенка, а в наблюдении за его поведением
Поэтому важно знать симптомы, причины и лечение ювенильного артрита у детей. Страдающий от ЮРА ребенок становится малоактивным
При необходимости выполнять какие-то поручения, связанные с движением, он может капризничать или раздражаться. Часто ребенок пытается прижать, “укачать”, согреть, укрыть, спрятать пораженный сустав, заметно беспокоится даже при случайных прикосновениях к нему, принимает вынужденные позы. Со стороны также наблюдается хромота, опухание сочленений.
Маленькие пациенты с детским ювенильным артритом долго отказываются вставать на ножки. Им тяжело даются развивающие игры, посадка на горшок.
Среди прочих симптомов наблюдается:
- несвойственная ребенку быстрая утомляемость;
- потеря веса и плохой аппетит;
- субфебрильная или высокая температура (вплоть до 40°С).
При прогрессировании ювенильного артрита у детей становятся заметны деформации в суставах, задержка роста. Обострение ЮРА с большей или меньшей интенсивностью случается на фоне практически любой инфекции.
Частые вопросы по заболеванию
Артрит и артроз в чем разница?
Артрит – это воспаление сустава, а артроз – результат обменных нарушений.
Можно ли делать массаж при артрите?
По назначению врача и только на стадии реабилитации или во время ремиссии.
Берут ли в армию с артритом?
Все зависит от состояния сустава. Не берут в армию с костными деформациями, а также при наличии острого воспалительного процесса.
Можно ли при артрите греть суставы?
Это может решить только лечащий врач, так как все зависит от формы и вида артрита. Точно нельзя греть при гнойном процессе и после травмы.
Воспаление суставов – серьезное заболевание. Без своевременно оказанной медицинской помощи оно может привести к инвалидности. Поэтому при первых признаках артрита нужно обращаться к врачу. Специалисты клиники «Парамита в Москве помогут вам в любом случае, даже если вы годами страдали от болей в суставах. Приходите и убедитесь в этом сами!
Литература:
- Насонов Е.Л. Фармакотерапия ревматоидного артрита с позиций доказательной медицины: новые рекомендации // РМЖ. 2002. Т. 10. № 6. С. 294–302.
- Korpela M., Laasonen L., Hannonen P. et al. Retardation of joint damage in patients with early rheumatoid arthritis by initial aggressive treatment with disease–modifying antirheumatic drugs: five–year experience from the FIN–RACo study // Arthritis Rheum. Vol. 50. Р. 2072–2081.
- Smolen J.S., Aletaha D., Machold K.P. Therapeutic strategies in early rheumatoid arthritis. Best Pract. Res // Clin. Rheumatol. 2005. Vol. 19. Р. 163–177.
Почему женщины болеют ревматоидным артритом чаще мужчин?
Ревматоидный артрит (РА) – это системное заболевание соединительной ткани с преимущественным поражением мелких суставов кистей и стоп аутоиммунного воспалительно-эрозивного характера с последующей деструкцией (разрушением) костной и хрящевой ткани. Часто встречается системная форма ревматоидного артрита с поражением внутренних органов.
Достоверно установлено, что это преимущественно женское заболевание, но точные причины и механизмы его развития не установлены. Основные причины ревматоидного артрита у женщин и мужчин одинаковы, это отягощенная наследственность и перенесенная вирусная инфекция. Но у женщин в отличие от мужчин гораздо больше дополнительных пусковых факторов, провоцирующих развитие болезни. К таким факторам относятся:
- Любые гормональные нарушения. Установлено, что:
- высокая концентрация в крови женских половых гормонов эстрогенов стимулирует разрастание соединительной ткани, а значит, склонность к прогрессированию патологического процесса и нарушению функции конечности; и все же во время беременности, при достаточно высоких показателях эстрогенов, часто наступает ремиссия РА;
- заболевания начинается преимущественно в возрасте 40 – 45 лет и старше, когда гормональный фон женщины снижается и в данном случае большое значение имеет гормональный дисбаланс;
- эндокринные заболевания – сахарный диабет, ожирение, гипотиреоз увеличивают риск развития ревматоидного артрита.
- Курение – приводит к стойкому сужению кровеносных сосудов, повышая предрасположенность к развитию ревматоидного артрита.
Развитию РА способствуют также особенности реагирования иммунной системы женщины на внедрение инфекции:
- женский организм активнее вырабатывает антитела (иммуноглобулины – Ig) в ответ на внедрение инфекции; почему это происходит, не установлено; при этом особенно активно вырабатываются Ig класса М – ревматоидный фактор;
- нарушается баланс отдельных видов Т-лимфоцитов, отвечающих за клеточный иммунитет; увеличивается число Т-хелперов (клеток-помощников, Т4 или CD4+, они помогают другим клеткам уничтожать инфекцию), тогда как число Т-супрессоров (клеток, подавляющих активность иммунных клеток, чтобы они не разрушали ткани организма, Т8 или CD8+) остается прежним; это приводит к развитию аутоиммунных реакций.
Из-за повышенного количества в крови гормона надпочечников кортизола у женщин также отмечается повышенное (по сравнению с мужчинами) образование цитокинов (информационных молекул), поддерживающих воспаление. Это интерлейкин 1 (ИЛ -1) и фактор некроза опухоли альфа (ФНО-альфа). При этом количество противовоспалительных цитокинов не увеличивается, что способствует поддержание длительного воспалительного процесса.
Женщина может заболеть в любом возрасте. У девочек, подростков и молодых женщин чаще встречается серонегативная форма заболевания, когда в крови не обнаруживается ревматоидный фактор (РФ — антитела IgM к собственным тканям). В среднем и пожилом возрасте чаще развивается серопозитивная форма заболевания, при которой в крови обнаруживают высокие титры РФ. Но при ранней менопаузе, начинающейся раньше 50 лет, у женщин часто встречается серонегативный ревматоидный артрит.
Диагностика ювенильного артрита
Диагностика ювенильного артрита проводится при помощи инструментальных и лабораторных исследований, а также осмотра больного врачом-ревматологом. Это довольно длительный многоступенчатый процесс. Своевременно поставленным диагноз считается, в среднем, через 1,5 месяца после первого визита пациента.
Обычно больного направляют в лабораторию, где он будет сдавать:
- общий анализ крови;
- биохимический анализ крови;
- иммунологический анализ крови.
Также в обязательном порядке проводится:
- электрокардиография;
- УЗИ брюшной полости, сердца и почек;
- рентген грудной клетки, а также, в зависимости от локализации воспаления, позвоночника или пораженных конечностей.
Для своевременного выявления патологий ребенка также направляют к окулисту, который проводит осмотр щелевой лампой. Этот осмотр может проводиться однократно или с интервалом в 3-6 месяцев, даже если жалобы со стороны зрения отсутствуют.
Анализ мочи, МРТ назначаются на усмотрение врача.
Обследование на наличие инфекций, которое входит в план базовой диагностики, включает посев на:
- бета-гемолитический (пиогенный) стрептококк;
- сальмонеллы, иерсинии, шигеллы;
- токсоплазмы, токсокары;
- герпес;
- хламидии;
- цитомегаловирус.
Дополнительно врач может назначить иммуногенетическое исследование, АЦЦП, АНА и другие анализы для дифференциации заболевания, т.е., определения его подтипа, исключения схожих по симптоматике болезней.
Традиционное лечение
Если диагностирован артрозов унковертебральных сочленений, врач назначает соответствующее лечение. Специалист подбирает комплексную терапию. Только это позволяет остановить развитие патологии, а в некоторых случаях восстановить повреждённые ткани.
Медикаментозное лечениеПока не разработаны методы лечения, которые полностью избавят от заболевания. Медикаментозная терапия направлена на:
- снятие болевого синдрома;
- избавление от скованности движений;
- препятствие прогрессированию болезни.
Для этого назначают такие препараты:
- Нестероидные средства, обладающие противовоспалительным эффектом. Эти препараты не только останавливают воспалительный процесс, но и купируют болевой синдром. Как правило, врачи назначают такие средства от боли, как «Ибупрофен», «Диклофенак», «Аспирин» и другие подобные средства.
- Новокаиновые блокады. Такую процедуру назначают при сильном болевом синдроме для его купирования.
- Хондропротекторы. Способствуют восстановлению хрящевой ткани и замедляют её разрушение. Обычно врачи прописывают «Глюкозамин» и «Хондроитин».
- Лекарства для нормализации микроциркуляции крови. Такие средства нормализуют кровообращение в поражённой области. Наибольшей популярностью пользуется «Курантил» и «Актовегин».
Дозировку и продолжительность терапии определяет врач, исходя из характера патологии и субъективных особенностей пациента.
Физиотерапия
Для повышения эффективности классического лечения назначают физиотерапевтические процедуры. Они избавляют от симптоматики, действуя следующим образом:
- купируют болевой синдром;
- останавливают воспалительный процесс.
Для лечения артроза этой формы назначают следующие виды физиотерапии:
- Ультразвуковой фонофорез. Это комбинированный способ терапии, объединяющие физиотерапию и медикаментозное лечение. Проводят ультразвуковой фонофорез с обезболивающим лекарственным средством, доставляя препарат к месту поражения. Процедуру рекомендуют проводить во время обострения, чтобы заморозить нервные окончания и купировать болевой синдром.
- Амплипульстерапия. Суть – воздействие на больной участок синусоидальными токами. Это позволяет быстро избавиться от болевого синдрома.
- Магнитотерапия. Суть – использование для терапии импульсов статического тока. Магнитотерапия останавливает воспалительный процесс и способствует снятию отёчности.
Ортопедическое лечение
Воротник Шанца
Если унковертебральный остеоартроз только начал своё развитие, врач может назначить ношение воротника Шанца. Это съёмная мягкая конструкция, которая состоит из поролоновой или полипеноуретановой основы средней жёсткости и чехла. Приспособление помогает позвонкам расслабиться, благодаря чему не возникает переутомления шеи, а также способствует снятию напряжения нервных окончаний.
Массаж
Для терапии заболевания назначают массаж, но только в том случае, если болезнь находится в стадии ремиссии. Процедура снимает мышечные спазмы, нормализует микроциркуляцию крови, способствует восстановлению подвижности сочленений. Процедуру должен проводить только профессионал с опытом работы. Нельзя выполнять массаж при наличии межпозвоночной грыжи. Это абсолютное противопоказание к проведению процедуры.
ЛФК
Унковертебральный артроз – одно из состояний и болезней человека, при котором назначают специальный комплекс упражнений. ЛФК помогает:
- восстановить подвижность сочленений;
- поддерживать нормальный тонус мышц.
Варианты выполнения упражнений
ЛФК улучшает состояние и другие частей тела. Главное – выполнять упражнения в период ремиссии и делать гимнастику только по назначению врача.
Операция
Хирургическое вмешательство при таком заболевании назначается редко. Это объясняется невысокой эффективностью процедуры и высокой стоимостью. Операция проводится только в случае полного обездвиживания сосуда. Суть процедуры – трансплантация нового сочленения. Со временем искусственный сустав изнашивается и выполняется его замена.
Санаторно-курортное лечение
Это дополнительный способ терапии патологии. Врач может дать направление для прохождения лечения в санатории. В учреждении также проводится диагностика и консультация врача реабилитолога. После этого подбираются соответствующие процедуры, которые имеют следующее направление:
- снятие симптоматики;
- восстановление хрящевой ткани;
- замедление течения болезни.
Курортное лечение — дополнительный метод лечения заболевания
Виды артритов
Артриты – это многочисленная группа заболеваний, имеющих самое разное происхождение и течение. По течению артриты делятся на острые, подострые и хронические. По характеру воспалительной жидкости (экссудата) в полости сустава выделяют следующие виды артрита:
- серозные – негнойные, часто развиваются при вирусном поражении;
- серозно-фибринозные – кроме негнойного экссудата в суставной полости отлагается белок фибрин, из которого в дальнейшем образуется соединительная ткань, вызывающая стойкую деформацию и нарушение двигательной функции;
- гнойные – самый тяжелый вид артритов, приводящий к поражению не только синовиальной оболочки, но также и всех остальных структур (хряща, котной ткани и др.), разрушению сустава и тяжелым гнойным осложнениям.
Острый гнойный
Неспецифические (пиогенные, гнойные) артриты вызываются стафилококками, стрептококками, пневмококками и другой неспецифической (способной вызывать любые воспалительные процессы) инфекцией. Протекают тяжело, но могут полностью излечиваться. Начало острое, внезапное. Повышается температура тела, появляется озноб, недомогание, головная боль. Одновременно появляется боль в пораженном суставе. Околосуставные ткани отекшие, кожа покрасневшая, на ощупь горячая. Движения причиняют сильную боль.
При отсутствии немедленной помощи гнойное воспаление распространяется на окружающие ткани, по кровеносным сосудам может распространяться на отдаленные органы, вызывая тяжелые осложнения. Сустав при артрите может быть полностью разрушен, а после выздоровления сформируется стойкий анкилоз.
Но современные методы лечения позволяют помочь больному даже на запущенных стадиях заболевания. В большинстве случаев болезнь заканчивается выздоровлением.
Хронический
Может развиваться на фоне острого воспалительного процесса при отсутствии своевременной помощи. Некоторые формы (ревматоидный, туберкулезный) имеют изначально хроническое течение.
Больные жалуются на боли в одном или нескольких суставах, усиливающихся ночью и уменьшающихся после начала двигательной активности. Характерны также скованность движений, иногда – припухлость в области поражения. По мере прогрессирования болезни все эти симптомы нарастают. Протекает длительно, с обострениями и ремиссиями, при отсутствии своевременного лечения может приводить к полной утрате суставной функции.
Деформирующий артрозоартрит
На фоне длительно протекающего хронического артрита в одном или нескольких суставах постепенно развивается его деформация. Вначале изменение формы происходит за счет плотного воспалительного отека. Но затем после каждого обострения разрастается соединительная ткань, постепенно разрушающая хрящ и вызывающая неподвижность сустава.
Деформирующий артрозоартрит
Еще через некоторое время разрастается костная ткань и формируется анкилоз. Костные разрастания, подвывихи и вывихи приводят к деформации и полной утрате функции конечности.
Особенности артритов различной локализации
При общей схожести симптомов артрита, проявление воспалительного процесса в разных суставах имеет свои особенности.
Артрит суставов нижних конечностей
Нижние конечности имеют самую высокую нагрузку, поэтому суставные воспалительные процессы в этой области протекают более агрессивно, чаще обостряются и переходят в артрозоартриты. Особенности различных артритов суставов нижних конечностей:
- Тазобедренный сустав. Частая причина артрита тазобедренного сустава — туберкулез. Протекает хронически, сопровождается болями и формированием анкилоза. Но своевременно назначенное лечение может предупредить прогрессирование болезни.
- Коленный сустав. Здесь часто развиваются неспецифические гнойные, а также гонорейные воспалительные процессы. Гнойные артриты могут протекать тяжело, колени болят очень сильно, больному часто требуется госпитализация, иногда даже оперативное вмешательство. Гонорейные артриты коленного сустава при своевременном лечении проходят без последствий, но при отсутствии лечения течение может переходить в хроническое с формированием анкилоза.
- Голеностопный сустав. Возникновение гнойного воспалительного процесса часто происходит при травме стопы. Протекает артрит голеностопного сустава тяжело. Инфекционные процессы: гонорейный, дизентерийный, грибковый при своевременно назначенном лечении проходят без последствий.
- Пятка. Артрит таранно-пяточного сустава чаще всего является следствием постоянного травмирования у спортсменов, людей, занимающихся тяжелым физическим трудом или имеющих лишний вес. В самом начале заболевание начинается незаметно с неприятный ощущений в области пятки, переходящих в боли. Затем боли распространяются на всю стопу. Если своевременно не обратиться к врачу, инвалидизация неизбежна.
 Артрит суставов нижних конечностей
Артрит суставов нижних конечностей
Артрит суставов верхних конечностей
Артрит суставов рук также протекает по-разному.
- Плечевой сустав. В этой области могут развиваться разные виды воспаления: острый гнойный артрит, ревматоидный, туберкулезный, травматический и т.д. Возникают боли в плече, усиливающиеся при движении, покраснение и отечность кожи. Больному с плечевым артритом требуется немедленная помощь.
- Локтевой сустав. Самыми частыми поражениями являются травматические и ревматоидные формы локтевых артритов. Заболевание протекает болезненно, что в большинства случаев заставляет больных своевременно обращаться к врачу, поэтому анкилозом заканчивается редко.
- Суставы кисти и пальцев. В основном это аутоиммунные поражения с развитием ревматоидного процесса. Протекают хронически с обострениями и ремиссиями. Основные симптомы артрита суставов кисти и пальцев – сильные боли, самостоятельно с ними справиться невозможно, требуется помощь врача. Очень часто при таких артритах развиваются деформации суставов кисти и пальцев по типу ластов с развитием вывихов и подвывихов.
 Артрит суставов верхних конечностей
Артрит суставов верхних конечностей
Шейный артрит
Артриты суставов шейных позвонков чаще всего имеют аутоиммунное и травматическое происхождение. Ревматоидными поражениями суставов позвоночника (болезнь Бехтерева) страдают в основном молодые женщины. Развивается воспаление на фоне уже имеющихся поражений других суставов (обычно мелких суставов кисти) и протекает с головными болями, болями и неподвижностью в области шеи, общим недомоганием. Часто сопровождается суставными подвывихами.
Травматический артрит развивается на фоне травм шеи и также может протекать тяжело, с подвывихами, частыми обострениями и постоянными болями. Шейный артрит любого происхождения подлежит длительному лечению под контролем врача.
Височно-челюстной артрит
Самой частой причиной артрита височно-челюстных суставов является неспецифическая инфекция. При артрите она попадает в сустав с током крови из отдаленных очагов инфекции или из близлежащих тканей при ангине, отите, стоматологических воспалительных процессах. Развивается воспаление с нарушением общего состояния, выраженным болевым синдромом при движении нижней челюсти. Открытие рта может сопровождаться смещением челюсти и подвывихом сустава. Опасность заболевания в близости к головному мозгу и попаданию инфекции на мозговые оболочки. При подозрении на данное заболевание следует немедленно обращаться к врачу.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя








