Климакс и беременность: можно ли забеременеть в менопаузу?
Содержание:
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Классификация анемии, связанной с В12
Анемия, вызванная дефицитом витамина B12 существует в разных вариантах и имеет разные причины:
- Пищевое происхождение, когда из пищи поступает слишком мало B12, например, в случае строгого вегетарианства, когда едят только пищу растительного происхождения.
- Нарушение всасывания витамина B 12 :
- Гастрогенный тип, развивается при отсутствии внутреннего фактора Кастелла:
- Анемия Аддисона-Бирмера.
- Агастральная анемия – после резекции желудка, субтотальной резекции.
- Разрушение слизистой оболочки желудка при гастрите.
3. Энтерогенный:
- Антерии (терминальная резекция подвздошной тонкой кишки).
- Биологическая конкуренция в кишечнике за витамин B 12 (бактерии, рыбный цепень).
- Заболевания тонкой кишки.
- Избирательная мальабсорбция.
4. Необходимость повышенного потребления витамина B 12 :
- Беременность.
- Гипертиреоз.
- Злокачественные новообразования.
- Лекарства: ингибиторы протонной помпы, метформин, антагонисты гистаминовых рецепторов и др.
Источники
- Лопес А., Какуб П., Макдугалл И.К., Пейрин-Бируле Л. Железодефицитная анемия. Lancet Lond Engl. 2016;
- Фолиевая кислота для профилактики дефектов нервной трубки. Американская академия педиатрии. Комитет по генетике. Педиатрия. 1999;
- Хоффбранд А.В., Вейр Д.Г. История фолиевой кислоты. Br J Haematol. 2001;
- Чейзель А.Е., Дудас И. Профилактика первых дефектов нервной трубки с помощью периконцептивных витаминных добавок. N Engl J Med. 1992;
- Фолат (фолиевая кислота): контрольный диапазон, интерпретация, сбор данных и панели. 2017;
- Bukowski R, Malone FD, Porter FT, Nyberg DA, Comstock CH, Hankins GDV и др. Прием фолиевой кислоты до зачатия и риск спонтанных преждевременных родов: когортное исследование. PLoS Med. 2009;
- Зеленый R, Kinsella LJ. Современные концепции диагностики дефицита кобаламина. Неврология. 1995;
- Постоянный комитет Института медицины (США) по научной оценке диетических рекомендаций и его группа по фолиевой кислоте, другим витаминам группы B и холину, 1998.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Как диагностируют
Главным исследованием при астенозооспермии выступает спермограмма. Диагноз подтверждают по результатам расшифровки результатов этой процедуры. В рамках спермограммы оцениваются траектория движения, скорость и концентрация сперматозоидов. В норме активных спермиев должно быть не менее 70%. Спермограмму назначают:
- парам, которые не могут зачать ребенка на протяжении 12 месяцев при регулярных попытках;
- при отягощенном анамнезе, когда у любого из партнеров были проблемы с зачатием;
- пациентам, планирующим замораживание (криоконсервацию) спермы.
Степени астенозооспермии
В зависимости от количества подвижных сперматозоидов в сперме выделяют несколько степень астенозооспермии. Существуют:
- Астенозооспермия 1 степени, или слабовыраженная. В сперме меньше половины подвижных спермиев (40-50%).
- Астенозооспермия 2 степени, или умеренная. Количество сперматозоидов с движением 1 типа составляет 30-40%.
- Астенозооспермия 3 степени. Число спермиев с движением 1 типа не превышает 30%.
Витамин B12: исторический обзор
В 1850 г. английский врач Т. Аддисон впервые описал злокачественную анемию, связанную с патологически измененной слизистой оболочкой желудка. Он отметил, что для пациентов характерны макроцитарная анемия, воспаление языка и неврологические симптомы. В то время не было эффективного лечения, поэтому все пациенты умерли.
В 1923 г. врачи Г. Р. Минотас и В. П. Мерфиэус определили, что препараты печени являются лучшим средством лечения анемии у собак. Спустя несколько лет эти специалисты успешно вылечили 45 пациентов со злокачественной анемией. В то время витамин B12 не был известен. Его выделили из печени только в 1948 г. В 1956 году британский химик Д. Ходжкин описал молекулярную структуру витамина B 12, а в 1971 г. химик Р. Вудворд синтезировал витамин B12.
Метаболизм функции фолиевой кислоты
Термин фолиевая кислота используется для описания большой группы соединений, состоящей из натуральных фолатов и фолиевой кислоты с аналогичной биохимической активностью. Недостаток фолиевой кислоты нарушает синтез ДНК – вместо нормальных эритроцитов вырабатываются мегалобласты, которые не выполняют функцию нормальных эритроцитов.
Фолиевая кислота в основном содержится в зеленых листьях, цветной капусте, огурцах, кабачках и в продуктах животного происхождения – печени, почках, яйцах, рыбе, дрожжах и других грибах. Рекомендуемое количество фолиевой кислоты для взрослых – 200 мкг. При беременности, когда потребность в этом веществе выше, рекомендуется не менее 400 мкг / день.
Фолиевая кислота в продуктах
Фолиевая кислота всасывается в тонком кишечнике, и ее максимальная концентрация находится в печени, а ее метаболиты выводятся с мочой. Нормальные концентрации фолиевой кислоты в сыворотке крови и эритроцитах приведены в таблице 1.
Таблица 1. Нормальная концентрация фолиевой кислоты в плазме и эритроцитах
| В плазме крови | В эритроцитах |
| Взрослые – 2-20 нг / мл | Для взрослых 140-628 нг / мл |
| Детям – 5-21 нг / мл. | Детям -> 160 нг / мл |
| Для новорожденных 14-51 нг / мл |
Когда девушка может забеременеть – период цикла, вероятность
24.09.2012
- В практике гинеколога вопрос: когда девушка может забеременеть задается очень часто. Для того чтобы Вы самостоятельно разобрались, могли ли Вы забеременеть, сначала следует понять, как устроена работа репродуктивной системы.
Когда девушка может забеременеть?
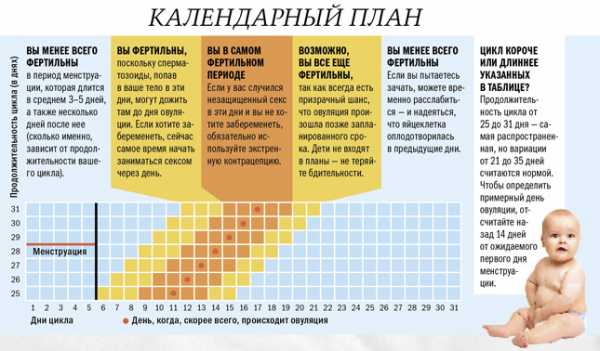
Девушка может забеременеть, если ее репродуктивная система созрела для зачатия и вынашивания ребенка. При этом беременность наступает лишь в том случае, когда из ее яйцеклетки вышел фолликул. Этот момент называется овуляцией.
В норме при условии регулярного 28-дневного менструального цикла, в котором отсутствуют какие-либо отклонения, овуляция, как правило, происходит через две недели от начала менструального кровотечения, т.е. где-то на четырнадцатый день цикла.
По данным ученых, яйцеклетка, вышедшая из фолликула, живет в среднем не более 48 часов. Но это наблюдается крайне редко. Чаще она живет 24 часа.
Попавший в половые пути женщины сперматозоид может жить в среднем около 72 часов. В редчайших случаях этот срок увеличивается до 11 суток. Условно мы берем 72 часа.
Высокая вероятность забеременеть в период от 8-ого по 20-й день цикла
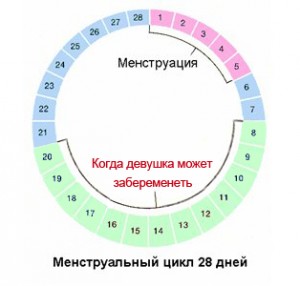 Перекрывая сроки жизни яйцеклетки и сперматозоида, можно утверждать, что благоприятными днями для зачатия ребенка, т.е. днями, когда девушка могла забеременеть – при условии регулярного менструального цикла (четким 26-дневним или четким 28-дневным), является средина цикла плюс-минус пять-шесть дней от этой середины.
Перекрывая сроки жизни яйцеклетки и сперматозоида, можно утверждать, что благоприятными днями для зачатия ребенка, т.е. днями, когда девушка могла забеременеть – при условии регулярного менструального цикла (четким 26-дневним или четким 28-дневным), является средина цикла плюс-минус пять-шесть дней от этой середины.
Исходя из этого, с уверенностью можно утверждать: если в эти дни происходит незащищенный половой акт или рвется презерватив при защищенном, то вероятность наступления беременности в данной ситуации достаточно высокая. В этот период девушка могла забеременеть и актуальным становится вопрос: что делать, если девушка забеременела? Ответ на него каждый должен дать себе самостоятельно.
Когда вероятность забеременеть при незащищенном половом акте низкая?
Во все остальные дни. Если половой акт произошел ближе к началу менструации, например, за два-три дня до месячных или к их окончанию — на четвертый, пятый, шестой и седьмой день цикла, тем вероятность наступления беременности ниже. Но не 100%. Почему так? Потому что иногда случается, что сперматозоид живет дольше или овуляция смещается на более поздний или более ранний срок. Поэтому все расчеты достаточно условны.
Но некое правило все же существует. Оно говорит о вероятности наступления беременности. При условии регулярного менструального цикла выделяют безопасные (ближе к окончанию менструации) и опасные дни цикла (ближе к середине цикла).
Может ли девушка забеременеть во время месячных?
 Во время менструального кровотечения забеременеть практически невозможно.
Во время менструального кровотечения забеременеть практически невозможно.
Исключением являются случаи, когда овуляция по каким-либо причинам произошла слишком рано. Но такое случается крайне редко. Однако медики категорически против секса во время месячных.
Объясняется это очень просто – возрастает вероятность развития воспалительных процессов в матке и эндометриоза. Чтобы не навредить себе, следует воздержаться от секса во время менструации.
Сперма во влагалище — не 100% беременность
Еще один момент. Если сперма попала во влагалище, это не значит, что на стопроцентно наступит беременность. Ведь овуляция у девушки может происходить не в каждом цикле.
К тому же у девушки могут присутствовать какие-то дополнительные факторы, способствующие не наступлению беременности. Также могут иметь место постоянные причины бесплодия или бесплодия в определенном цикле (например, неполноценно сформировалось желтое тело или не созрел фолликул).
Бесплодность — актуальная проблема
Не все мужчины способны оплодотворить, если у мужчины есть признаки бесплодия, беременность не наступает.
Нельзя гарантированно утверждать, что если в один из опасных дней, например 14-й, сперма попала во влагалище, девушка обязательно забеременеет. Но шанс высокий.
Здесь нужно вспомнить, что мире существует множество бесплодных пар, которые на протяжении долгих месяцев могут регулярно заниматься сексом, а беременность наступает лишь к концу года.
Поздние роды
Поздними считаются роды после 35-38 лет. Возрастает опасность осложнений беременности, выше риски патологии плода. Количество беременных в этом возрасте постоянно растет — отодвигается социальное старение, появляются эффективные методики сохранения здоровья, а потому 35-38 лет для будущей мамы — объективная норма и реальность. Снизить риск генетических патологий позволяет грамотное планирование беременности. Проведение генетических тестов и ранней диагностики позволяют выявить возможные пороки и в случае необходимости прервать беременность на ранних сроках. Часто женщины в этом возрасте рожают первого ребенка после лечения бесплодия, так как еще 10-15 лет назад их диагноз не позволял даже надеяться на рождение ребенка.
Можно ли зачать ребенка при кровотечении?
О том, может ли девушка забеременеть в этот период, следует поговорить с гинекологом. Если этот вопрос интересует юношу, ему следует подробно изучить теорию оплодотворения, а не полагаться на счастливый случай. Думать, что зачатие во время менструации исключено, по крайней мере, неразумно. В течение всего периода кровотечения бывают более и менее опасные дни, но однозначно нельзя исключать возможность беременности ни в одном из них.
- В первый день менструального кровотечения шансы на то, что сперма достигнет своей цели, ничтожно мала. В это время среда влагалища наиболее агрессивна, она не позволяет мужским гаметам выжить и двигаться в таких условиях.
- На 2-й день кровотечение становится интенсивным. Даже если будет иметь место незащищенный половой акт, шансы на беременность останутся близкими к нулю. Следующая порция крови просто вымоет сперму из влагалища, и она не достигнет матки.
- На 3 день вероятность неожиданного зачатия во время менструации начнет увеличиваться. Она будет увеличиваться с каждым часом. Имейте в виду, что уже сейчас может произойти непредвиденный сбой регулярного цикла.
Мужские половые клетки способны долгое время сохраняться в женском организме. Благоприятная микрофлора влагалища и консистенция выделений позволяют сперматозоидам «оставаться в живых» и ждать до недели своего часа. Поэтому половой акт на 5-й день менструации и овуляция на 7-й день дают огромные шансы на зачатие.
Мужские половые клетки способны долгое время сохраняться в женском организме. Благоприятная микрофлора влагалища и консистенция выделений позволяют сперматозоидам «оставаться в живых» и ждать до недели своего часа. Поэтому половой акт на 5-й день менструации и овуляция на 7-й день дают огромные шансы на зачатие.
Во сколько лет можно забеременеть
Во сколько девочка может забеременеть? Данный вопрос достаточно щепетильный, но очень интересный. Беременность наступает, когда организм проходит половое созревание. Как правило, оно начинается с наступлением менструального цикла. Возраст, при котором приходят месячные, может быть разным. У одних девочек, они начинаются в 9 лет, а у других — в пятнадцать.
Если говорить о простой физиологии, женский организм готов к беременности уже в 14 лет. Однако в медицине есть случаи, когда беременность наступала и в более раннем возрасте. К примеру, Лина Медина родила ребенка, находясь в возрасте 5 лет и 7 месяцев.
Специалисты задумались, как в таком возрасте девочка смогла зачать ребенка, ведь ее организм еще не был сформирован? И ответ был найден. Дело в том, что менструальный цикл у нее начался в очень раннем возрасте – 2,8 лет, организм маленького ребенка был подготовлен к беременности. Это чудачества природы, и никак иначе.
Как мы уже выяснили, беременность может наступить только после начала менструального цикла. Тем не менее, психологически девушка еще не может подготовиться к этапу беременности, так как по сути, сама является ребенком. Первая половая близость может нанести сильную психологическую травму, которая приведет к полному отказу от всяких сексуальных контактов с мужским полом. Поэтому психологи так настоятельно советуют предотвратить ранние половые контакты.
Какие осложнения могут быть: родила царица в ночь, не то сына, не то дочь
Современные женщины не торопятся рожать ребенка по ряду причин: карьера, поиск подходящего отца для малыша или проблемы со здоровьем. Поэтому чаще всего о первом ребенке они задумываются после 30 лет, когда они уже в состоянии удовлетворить жизненные потребности.
Во время климакса наблюдается обострение всех процессов в женском организме: активация хронических заболеваний, ухудшение работы печени и почек, нарушение обмена веществ и гормонального фона. Все это подразумевает определенный риск при зачатии ребенка в период менопаузы не только для малыша, но и для самой женщины. По мнению специалистов, даже если климакс только начался, яйцеклетки уже вырабатываются неполноценные. А это только увеличивает вероятность рождения малыша с генетическими отклонениями и врожденными заболеваниями. Поэтому можно сказать, что климакс и беременность во многих случаях несовместимы.
Важная информация о менструальном цикле
Чтобы узнать, можно ли забеременеть в последний день менструации или в первые часы кровотечения, вам необходимо иметь представление о менструальном цикле. Он разделен на несколько фаз, характеризующихся выработкой определенных гормонов:
- менструация (процесс очищения матки от внутреннего эпителия);
- фолликулярная фаза, на медицинском языке – время, когда происходит активный рост доминанта и увеличение количества антральных фолликулов;
- овуляторный период – время разрыва самого крупного фолликула и выхода яйцеклетки в брюшную полость;
- лютеин – активная подготовка слизистой оболочки матки к имплантации.
Если зачатие не происходит, выброс одних гормонов сменяется другими и начинается следующая менструация.
Гинекологическая теория предполагает, что зачатие происходит во время овуляции или в течение 1-2 дней после нее. Поразмыслив логически, можно сделать вывод, что во время менструации забеременеть невозможно. Однако не каждая девушка может достоверно определить, когда у нее наступит овуляция.
Овуляция
Процесс созревания довольно сложен и разнообразен. Типичный цикл средней женщины длится в среднем 28 дней. Выход яйцеклетки происходит на 13-15 день. Второй этап длится 12-14 дней. У здоровых женщин этот период остается неизменным, даже если цикл удлиняется или короче.
Так, для девушки с месячным периодом 21 день (что тоже норма) овуляция наступит на 6-8 день. У большинства пациенток репродуктивного возраста менструальный цикл регулярен, но его продолжительность может меняться под влиянием внутренних и внешних факторов.
Диагностика
Универсальным способом выявления новообразований, в том числе и кистозных, является УЗИ, с помощью которого можно выявить даже очень маленькие кисты. Данную процедуру проводят в определенные фазы цикла и на протяжении нескольких месяцев, прежде чем поставить диагноз, так как функциональные кисты (фолликулярные и желтого тела) исчезают самостоятельно в течение 2-3 менструаций или при проведении терапии.
Если у пациентки обнаружена киста, ей может быть назначен анализ на онкомаркеры. Именно он позволяет определить, злокачественное образование или нет. В зависимости от вида кисты и результатов анализов разрабатывается тактика лечения и определяется возможность применения ЭКО для конкретной пациентки.
Тубоовариальная киста — это наполненное гнойной массой новообразование между спайками на яичниках. При подготовке к ЭКО требует обязательного удаления, так как может спровоцировать абсцесс. Кисту устраняют хирургическим путем. Планировать ЭКО можно через 3-4 цикла после операции.
Истинным новообразованием яичников является тератома — дермоидная киста. При подозрении на ее наличие диагностика строится следующим образом:
- УЗИ на 5-9-й и 18-23-й дни цикла;
- тест на онкомаркеры;
- наблюдение в течение 2 менструальных циклов.
Если тератома обнаружена, назначается операция по удалению с обязательным иммуногистохимическим исследованием иссеченного материала. Окончательное решение о возможности проведения ЭКО в данном случае принимает врач с учетом множества индивидуальных факторов.
В группу истинных новообразований яичников входит эндометриоидная киста. При ней также показано оперативное удаление, и порядок действий строится по схожему принципу, что и в случае с тератомой. Однако если размер эндометриоидной кисты не превышает 3 см, тест на онкомаркер отрицательный, у пациентки очень низкий овариальный резерв, и есть риск, что удаление кисты ухудшит ситуацию, может быть принято решение о получении яйцеклеток до удаления кисты. В некоторых случаях пациентка проходит терапию, киста уменьшается в размере, и выполняется ЭКО. Таким образом, врач выбирает наиболее оптимальный и максимально безопасный для здоровья пациентки вариант решения проблемы бесплодия при данном диагнозе.
Параовариальная киста находится между маточной трубой и яичником. Такие новообразования могут дать осложнение в виде перекручивания ножки, нагноения и разрыва. Параовариальные кисты удаляют хирургически; планировать ЭКО можно через 3-4 месяца после операции.
Киста желтого тела обычно возникает после овуляции. Она не влияет на течение цикла, не препятствует наступлению беременности и, как правило, проходит самостоятельно в течение следующих нескольких месяцев. Если этого не произошло, может быть заподозрена истинная опухоль яичника. Киста желтого тела не является прямым противопоказанием к прохождению протокола ЭКО. Если она не исчезает самостоятельно, достаточно 10-дневного курса терапии, затем можно делать ЭКО.
Фолликулярная киста представляет собой зрелый фолликул, из которого при овуляции должна была выйти яйцеклетка, но овуляция по каким-либо причинам не случилась, и он продолжил расти. Новообразование больше 3 см — противопоказание для ЭКО. В остальных случаях врач решает вопрос о прохождении терапии и сроках вступления в протокол ЭКО индивидуально.
Таким образом, при принятии решения о возможности проведения ЭКО у пациенток с кистой яичника учитываются:
- вид новообразования;
- размер и расположение кисты;
- характер новообразования (злокачественное или доброкачественное).
Кроме того, доктора нашей клиники обязательно принимают во внимание индивидуальные особенности организма и состояния здоровья пациентки. Вся информация носит ознакомительный характер
Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Каковы шансы успешного ЭКО?
При отсутствии результатов консервативного лечения остается возможность проведения ЭКО при низком АМГ. Стоит учитывать, что неудачи в искусственном оплодотворении с истощенным резервом случаются достаточно часто.
Особенности проведения ЭКО с низким АМГ:
- Обязательное проведение предимплантационного генетического исследования
- Применение донорских яйцеклеток, если АМГ стремится к 0, а антральных фолликулов нет вообще
- Заморозка эмбрионов во всех циклах и последующая селекция самого сильного (японский протокол)
- Предварительная гормональная стимуляция для созревания фолликула с повышенной кратностью программы ЭКО
Разновидности УЗИ исследований
Ультразвуковая диагностика представляет широкий спектр исследований. Существует несколько видов УЗИ, которые с предельной точностью определяют внутриутробные пороки развития малыша.
Стандартное УЗИ. Оно обычно совмещено с биохимическим анализом крови. Оно проводиться не раньше 10 недель беременности. В первую очередь у плода выявляют толщину воротниковой зоны, которая не должна превышать 3 мм, а также визуализацию носовой кости. У малыша с синдромом Дауна воротниковая зона толще нормы, а носовые кости не развиты. Также на увеличение толщины влияют следующие факторы:
- порок сердца
- застой крови в шейных венах
- нарушение лимфодренажа
- анемия
- внутриутробные инфекции
- 3D УЗИ позволяет увидеть цветное изображение малыша, разглядеть конечности, отсутствие сросшихся пальчиков, недоразвитых стоп и пр. Точность диагностики воротникового пространства увеличивается на 30%. Врач может точно сказать, имеются ли патологии развития нервной трубки.
- 4D УЗИ по принципу работы не отличается от более простых вариантов, но обладает массой преимуществ. Врач видит трёхмерное изображение сердца, вид плода с разных ракурсов. Именно 4D диагностика окончательно расставляет все точки над “i”, есть ли хромосомные аномалии или их нет. Со 100% точностью можно утверждать, имеются ли пороки развития нервной системы, скелетная дисплазия, заячья губа или волчья пасть.