Выпадение заднего прохода или пролапс
Содержание:
Диагностика
Во время осмотра выпадающей части прямой кишки оцениваются ее форма и размер, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении только прямой кишки обнаруживается циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12—15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки.
Шаровидная или яйцевидная форма выпадающей части отмечается при выраженной потере тонуса кишечной стенки, а также при наличии петель тонкой кишки между ее стенками.
Наличие петель тонкой кишки можно определить с помощью пальпации выпавшей части прямой кишки. При ее сжатии петли тонкой кишки с характерным урчанием выталкиваются в брюшную полость, а сама выпавшая часть значительно уменьшается в размере, появляется хорошая складчатость слизистой оболочки.
В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяется патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении, и наоборот, увеличиваться при натуживании и кашле. Ректороманоскопия в подобных случаях помогает определить характер обнаруженного образования и подтвердить наличие инвагината.
Кроме того, при этих методах определяется наличие так называемой солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки.
Эндоскопическое обследование толстой кишки необходимо для выявления опухолей, дивертикулеза и других патологических образований толстой кишки.
Важным элементом диагностики является рентгенологическое обследование (включая дефекографию), с помощью которого определяются не только анатомические {наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане), но и функциональные (выраженность и протяженность колостаза, состояние компенсации мышц тазового дна) изменения.
Необходимо также выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, моторно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика. Выпадение прямой кишки прежде всего следует дифференцировать от выпадения геморроидальных узлов. Отличие состоит в дольчатости строения геморроидальных узлов, при этом складки слизистой оболочки располагаются вдоль, а не в поперечном направлении, как на слизистой оболочке прямой кишки.
За выпадение прямой кишки иногда принимается выпадение крупных полипов или ворсинчатых опухолей. Пальцевое исследование способно быстро опровергнуть ошибочный диагноз.
Большие сложности возникают при наличии внутреннего выпадения и солитарной язвы. В последнем случае необходимо дифференцировать от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Иногда возникает необходимость дифференцировать внутреннюю инвагинацию от ректоцеле. Характерным дифференциальным признаком является способ ручного пособия, к которому вынуждены прибегать пациентки. При ректоцеле при ручном пособии они фиксируют промежность спереди или сбоку от заднего прохода и вводят палец во влагалище для фиксации передней стенки прямой кишки. Больные с внутренним выпадением вводят палец в прямую кишку, стараясь сместить инвагинат и освободить выход из прямой кишки.
Все же дифференциальная диагностика в подобных случаях должна основываться на данных рентгенологического обследования. Особенно ценным в таких ситуациях является видеодефекография.
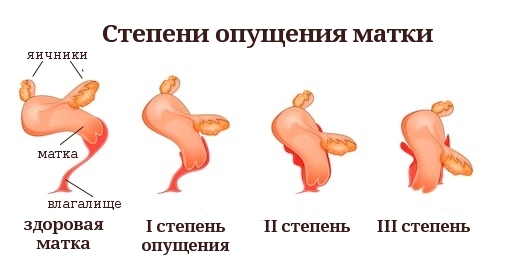
Группа риска по развитию опущения матки и влагалища
В группу риска попадают женщины имеющие отягощающие факторы, способствующие развитию ПТО.
Факторы риска
- Роды крупным плодом, травматичные роды, стремительные роды, многоплодная беременность, многорожавшие женщины;
- Тяжёлый физический труд, спорт;
- Малоподвижный образ жизни и труд (врачи, учителя, офисные работники и т.п.);
- Дисплазия соединительной ткани;
- Ожирение;
- Хронические запоры и кашель (хронический бронхит, курение);
- Возраст старше 45 лет — гипоэстрогения и связанные с ней дистрофические изменения тканей тазового дна и нижних отделов мочеполовой системы.
ЧИТАТЬ РЕЗЮМЕ
Запись на прием: +7(391) 201-11-92
Дополнительная диагностика
После завершения обследования на первом приеме и получении результата анализов, проктолог ставит диагноз и составляет схему лечения или назначает дополнительное обследование. В том случае, когда необходимо провести уточненные исследования толстого кишечника для постановки точного диагноза, назначается ректороманоскопия. Применение прибора ректороманоскопа дает возможность исследовать отделы прямой и сигмовидной кишки на глубину до 30 см от заднепроходного отверстия.
Проктолог оценивает состояние слизистой по внешнему виду ее рельефа, складчатости, сосудистому рисунку. В случае обнаружения новообразования, врач берет фрагмент ткани для гистологического исследования. В ходе диагностический процедуры специалист может выполнить ряд лечебных действий: удалить полип, прижечь кровоточащий сосуд, извлечь инородное тело.
В клинике «Мед Сити» применяют ректоскоп с четырехкратным увеличением, что позволяет врачу увидеть все структуры анального канала в деталях. Сведения о результатах обследования записывают на электронный носитель и сохраняют в информационной базе учреждения. Это сокращает время диагностики при повторном приеме проктолога, позволяет быстро и правильно оценить картину заболевания.
Показания к стомированию
При стоме любого вида ведущее показание — необходимость восстановления проходимости анатомического пути в несколько измененном виде. Другое дело, что чаще всего первопричиной блокировки проходимости полого внутреннего органа становится именно злокачественная опухоль.
Доброкачественные заболевания и травмы реже приводят к необходимости стомирования, к примеру, к удалению большой протяженности толстой кишки вынуждают множественные дивертикулы.
Структура — рубцовое сужение мочеточника при мочекаменной болезни или после облучения забрюшинной области, гортани после травмы, желудка после ожога или кишечника в результате спаечной болезни, тоже может стать основанием для формирования обходного пути с помощью стомы.
Ещё реже стому накладывают с вспомогательной целью — для проведения лечебных мероприятий, на время выключая анатомическую область из функции, к примеру, делают трахеостому при необходимости длительной аппаратной вентиляции легких.
КЛИНИЧЕСКАЯ КАРТИНА
Инвагинация кишок в большинстве случаев начинается внезапно, на фоне полного здоровья. Ребенок становится резко беспокойным, плачет, сучит ножками, отказывается от еды. Лицо приобретает страдальческое выражение. Приступ беспокойства заканчивается также внезапно, как и начинается, но через короткий промежуток времени повторяется вновь. Приступы болей в начале заболевания бывают частыми, с небольшими интервалами затишья (5–10 мин). Это связано с волнами кишечной перистальтики и продвижением инвагината внутри кишки.
Вскоре присоединяется рвота, которая имеет рефлекторный характер и связана с ущемлением брыжейки инвагинированного участка кишки. В более поздние сроки заболевания рвота обусловлена непроходимостью кишечника.
Температура тела чаще всего бывает нормальной, но может быть и повышенной. «Светлые» промежутки между схватками постепенно становятся более продолжительными, а приступы теряют остроту, но сопровождаются двигательным беспокойством ребенка. Общее состояние ухудшается: ребенок становится вялым, адинамичным, теряет интерес к окружающему. В первые часы заболевания может быть нормальный стул за счет опорожнения дистального отдела кишечника. Спустя некоторое время из прямой кишки вместо каловых масс отходит темная кровь, перемешенная со слизью — «малиновое желе».
Стул в виде «малинового желе» — один из важнейших патогномоничных симптомов ИК. При осмотре ребенка выявляют признаки интоксикации:
- бледность кожных покровов,
- сухость слизистых,
- тахикардия,
- повышение температуры тела.
При пальпации живота могут определять опухолевидное образование в виде гладкого малоподвижного, слегка болезненного валика, мягкоэластичной консистенции в правом мезогастрии. Опухолевидное образование — второй патогномоничный признак ИК. Из дополнительных симптомов илеоцекальной инвагинации при пальпации живота можно определить запустевание правой подвздошной области (симптом Данса) вследствие смещения слепой кишки вверх при ее внедрении.
В течение заболевания традиционно выделяют несколько стадий:
- 1 — начальные признаки инвагинации (до 12 ч);
- 2 — выраженные клинические проявления (12–24 ч);
- 3 — начинающиеся осложнения (до 48 ч);
- 4 –выраженные тяжелые осложнения (более 48 ч).
Собственные наблюдения показали, что временные границы этих стадий весьма условны. Описанная типичная клиническая картина характерна для илеоцекальной инвагинации у детей до 1 года. У детей старше года, а также при других видах инвагинации клиническая картина смазанная, что привносит определенные сложности в диагностику заболевания. Возможность быстрого развития структурно-ишемических нарушений в кишечной стенке и осложнений со стороны брюшной полости с тяжелыми патофизиологическими нарушениями в организме маленького пациента диктуют необходимость своевременной диагностики и лечения заболевания.
Клиническая картина
Рис. 1. Четыре формы выпадения прямой кишки: 1 — выпадение слизистой оболочки (в отличие от выпадения внутренних геморроидальных узлов, выпавший участок имеет форму розетки без четкого деления на узлы); 2 — выпадение заднего прохода (изолированное выпадение промежностного отдела прямой кишки); 3 — выпадение прямой кишки (верхний отдел прямой кишки внедряется в фиксированный нижний отдел и выходит за пределы заднего прохода); 4 — выпадение прямой кишки и заднего прохода (вся прямая кишка вместе с промежностным отделом вывернута наружу). Вверху справа — схематическое изображение выпадения прямой кишки в разрезе.
Соответственно степени выраженности патологоанатомических изменений различают 4 формы заболевания (рис. 1: 1, 2, 3, 4): выпадение слизистой оболочки заднего прохода, выпадение заднего прохода (prolapsus ani), выпадение прямой кишки при невыпадающем заднем проходе (собственно prolapsus recti), выпадение заднего прохода и прямой кишки (prolapsus ani et recti). Выпадение слизистой оболочки заднего прохода, возникающее чаще у детей, реже у взрослых при длительно существующем геморрое, проявляется выпячиванием из анального отверстия венчика слизистой оболочки ярко-красного цвета. Длина выпадающего участка невелика (от 1 до 3—4 см); при пальпации он представляется мягким, тонкостенным. Выпавшая слизистая оболочка обычно вправляется самостоятельно, реже больной прибегает к ручному ее вправлению. При сохраненном тонусе сфинктера может наблюдаться ущемление выпавшего участка кишки, сопровождающееся его резким отеком и значительными болями.
В дальнейшем происходит расслабление сфинктера, что ведет к недержанию газов и кала, а затем к развитию второй формы заболевания — выпадению всех слоев стенки анального отдела кишки. Выпадающая часть имеет вид усеченного конуса длиной не больше 4—5 см; слизистая оболочка ее переходит в кожу заднего прохода. Эта форма либо остается стойкой, либо прогрессирует за счет выпадения вышележащих отделов кишки, и заболевание переходит в третью форму.
Третья форма — собственно prolapsus recti,— по мнению ряда авторов, связана гл. обр. с избыточной подвижностью прямой кишки при достаточном еще тонусе сфинктера. Выпадающий конусовидный или цилиндрический участок обычно длиннее, чем при prolapsus ani, слизистая оболочка его переходит в слизистую оболочку невыпавшего анального отдела, между кишкой и задним проходом остается щель глубиной до 4 см. Эта форма не стабильна, в дальнейшем почти всегда выпадает и задний проход.
Четвертая форма — prolapsus ani et recti — развивается, как правило, вторично. Для этой формы характерны: значительная, не менее 15 см, длина выпавшего участка и непосредственный переход его слизистой оболочки в кожу. Выпавшая часть имеет конфигурацию рога, а иногда шаровидна. Последнее обычно указывает на внедрение в пролабированные ткани нижнего отдела дугласова пространства с его содержимым — кишечными петлями, яичниками и др. В этих особо тяжелых случаях говорят о грыже прямой кишки (rectocele) или же о промежностно-прямокишечной грыже (Н. И. Напалков, 1907). Выпавшая неущемленная кишка имеет эластическую мясистую консистенцию, слизистая оболочка складчатая, розового цвета.
Вправление выпавшей кишки может наступать самостоятельно при расслаблении, глубоком вдохе и втягивании живота, горизонтальном или коленно-локтевом положении больного. Многие больные вынуждены прибегать к ручному вправлению. Пальцевое исследование часто выявляет значительное расслабление сфинктера. В целях объективной оценки степени атонии сфинктера были предложены различные виды сфинктероманометров.
По степени выраженности функциональных нарушений различают четыре стадии (степени) В. п. к. В I стадии кишка выпадает лишь при дефекации, вправляется самостоятельно, сфинктер сохраняет обычный тонус или расслаблен весьма незначительно. II стадия характеризуется выпадением кишки при различных физических напряжениях, значительным снижением тонуса сфинктера, недержанием газов, а иногда и кала, необходимостью ручного вправления кишки.
При III стадии выпадение кишки наступает при самом незначительном напряжении брюшного пресса, сопровождается постоянным недержанием кала и газов. При IV стадии вправленная кишка тотчас выпадает вновь при вставании больного, а иногда и в горизонтальном положении.
Симптомы хронического простатита
На что жалуется мужчина, у которого есть хронический простатит? Основными симптомами данного заболевания, хронического воспаления предстательной железы являются следующие признаки и жалобы. Первые симптомы разнообразны.
1. Дискомфорт, болевой синдром, ноющая боль или болезненность в промежности, паху, мошонке, заднем проходе (анусе), крестце, паховой области слева или справа, в лобке, ниже или выше лобка. Неприятные ощущения над лобком, в мошонке, крестце, пояснице, промежности или головке полового члена.
2. Неприятные ощущения при дефекации (когда мужчина какает, ходит в туалет по-большому).
3. Чувство жжения в промежности и уретре. Жжет мочеиспускательный канал, больно писать, слабое, сильное жжение в канале, уретре.
4. Выделения из уретры (беловатые, слизистые прозрачные, мутные, желтые, зеленые, желтоватые и др.).
5. Уменьшение количества спермы, неприятный запах, комки в сперме, изменения цвета спермы (мутность, желтый, зеленый цвет).
6. Боль или болезненность при семяизвержении, болезненная эякуляция. В тот момент, когда мужчина кончает, ему больно.
7. Повелительные позывы к мочеиспусканию. Хочется писать, ссать, бежать в туалет по-маленькому.
8. Повышение числа мочеиспусканий, мужчина чаще писает, чем в норме.
9. Затрудненное мочеиспускание. Моча плохо выходит, льется.
10. Прерывистое мочеиспускание. Моча идет и прерывается, то сильнее, то слабее.
11. Длительные ночные эрекции и на позднем этапе простатита ослабление эрекции.
12. Ухудшение, ослабление, снижение эрекции перед половым актом, сексом.
13. Ускоренное семяизвержение, преждевременная эякуляция, раннее семяизвержение, быстрое семяиспускание, скорое семявыделение. Мужчина или парень скорострел, быстро кончает, приплывает. Уменьшение продолжительность половых актов.
14. Стертость оргастических ощущений, стертость оргазма. Мужчина не получает пика удовольствия в тот момент, когда кончает. Сперма выделяется во время оргазма, но кайфа особого нет. Яркость отсутствует.
15. Атоническая простаторея. У мужчины выделяется после дефекации или после мочеиспускания, или по утрам беловатая жидкость (содержимое семенных пузырьков, простаты, желез). Связана со снижением тонуса мышечных элементов простаты. Постдефекационная и постмикционная простаторея.
16. Повышение общей утомляемости, снижение работоспособности, усталость, астения, астено-невротический синдром.
17. Раздражительность.
18. Снижение, уменьшение потенции.
19. Нарушение сперматогенеза (плохая сперма, плохие показатели спермограммы), мужское бесплодие, уменьшение количества, подвижности сперматозоидов, агглютинация сперматозоидов, отсутствие или снижение активно-поступательного движения. Наличие повышенного числа лейкоцитов в спермограмме.
20. Психическая депрессия, депрессивный невроз.
21. Ожидание дальнейших осложнений простатита. А они обязательнно будут, если не лечить.
22. Синдром тревожного ожидания сексуальной неудачи, страх перед сексом, что половой член не встанет.
23. Половой член не стоит.
24. Во время инимных отношений член падает.
Виды воспаления влияют на проявления. Калькулезный простатит еще может давать интересный симптом — кровь в сперме гемоспермия. Обострение хронического воспаления дает увеличение болевого синдрома. Острый простатит характеризуется повышением температуры, болью, резью, выделениями из уретры и другими симптомами. Плюс увеличение размеров железы. Бактериальный процесс связан со специфической или неспецифической инфекцией. Застойный конгестивный простатит в начале заболевания чаще мужчину не беспокоит.
В процессе обследования необходима провести дифференциальную диагностику между такими диагнозами, как хронический простатит, острый простатит, уретрит, везикулит, коллликулит, половые инфекции, аденома простаты, рак простаты, проводится I-PSS тест, анализ ПСА, пальцевое ректальное исследование и/или ТРУЗИ.
Показания к резекции тонкой кишки
В экстренной хирургии показаниями к резекции тонкой кишки являются следующие состояния:
- Массивное ранение кишки и брыжейки. В случаях, когда простое ушивание раны невозможно технически и ненадежно, производится экономная резекция поврежденного участка с восстановлением непрерывности с помощью кишечного шва.
- Мезентериальный тромбоз — тяжелейшая ситуация, связанная с тромбозом питающих кишку мезентериальных (брыжеечных) сосудов. При этом происходит некроз значительной части кишечной трубки, кровоснабжение которой обеспечивалось бассейном «блокированных» брыжеечных сосудов. В данной ситуации очень трудно определить границу демаркации между уже «умершим» участком кишки и оставшейся ее живой частью, кровоснабжение которой осталось сохранным. Резекция производится в экстренных условиях у неподготовленных больных, чаще всего пожилого и старческого возраста, отягощенных сопутствующими заболеваниями. Хирургам приходится выполнять расширенную резекцию тонкой кишки предположительно в пределах сохранных участков кишки. В оснащенных клиниках операция дополняется вмешательством на сосудах с целью извлечения тромба и попытками восстановления кровоснабжения ишемизированных участков. Все зависит от массивности поражения и стадии процесса. Эти факторы обеспечивают исход операции. Если анастомоз накладывается между жизнеспособными концами кишки, а прогрессирование тромбоза удается остановить, есть надежда, что анастомоз будет состоятельным. Таким образом, у врача есть шанс победить болезнь, а у больного — шанс выжить.
- Ущемленная грыжа брюшной стенки с некрозом петли ущемленной кишки. Ущемленная в грыжевых воротах петля тонкой кишки страдает не только от ущемления ее стенки, но и от прекращения кровоснабжения в результате сжатия питающих петлю сосудов. Если в течение 2-3 часов не разрешить ситуацию, происходит некроз кишки. Приводящий отдел кишки страдает больше, чем отводящий. Как правило просвет его расширен, атоничен, микроциркуляция нарушена. В этом случае производится расширенная резекция тонкой кишки. Приводящий участок пересекается на расстоянии не менее 40 см от места ущемления, отводящий участок — на расстоянии 15 см. Учитывая разный диаметр приводящего и отводящего отделов, рационально восстанавливать проходимость кишки анастомозом «бок в бок».
- Болезнь Крона — хроническое воспалительное заболевание кишки, имеющее аутоимунную природу. При обострении заболевания и появлении клиники острого живота больные подвергаются неотложному хирургическому вмешательству. Объем вмешательства включает экономную резекцию пораженного участка кишки с наложением анастомоза.
- Заворот кишки случается чаще у детей и больных старческого возраста. Предрасполагающим фактором является анатомические особенности: удлинение кишки и ее брыжейки. Возникающая излишняя подвижность петель может привести к перекручиванию участка кишки вокруг оси с образованием заворота. В случае нарушения кровоснабжения возникает некроз вовлеченной в процесс петли кишки. В таком случае требуется резекция кишки в пределах здоровых тканей.
- Воспаление дивертикула Меккеля. Дивертикул Меккеля – редкая патология подвздошной кишки, встречается у 3% населения. Это остаточная часть пупочно-брыжеечного протока, выглядит как мешковидное выпячивание на расстоянии 60-80 см от слепой кишки. При воспалении дивертикула возникает клиника острого живота, похожая на клинику острого аппендицита. На операции при установленном диагнозе хирург выполняет секторальную резекцию киши. При этом удаляется сектор кишки с очагом поражения без полного ее пересечения. Далее дефект кишки ушивается.
В плановом порядке резекция кишки бывает показана при наличии новообразований тонкой кишки.
Доброкачественные образования в зависимости от размера могут быть удалены либо с использованием секторальной, либо экономной резекции с соответствующим восстановлении проходимости. При злокачественных новообразованиях производится расширенная резекция с клиновидной резекцией брыжейки и удалением проходящего в ней артериально-лимфатического комплекса, связанного с пораженным участком кишки.
Лечение опущения прямой кишки
Многие люди закрывают глаза на симптомы опущения прямой кишки и привыкают жить с ними. Это опасное отношение, чреватое большими проблемами в будущем: ведь если опущение началось, оно будет только прогрессировать и усугубляться и рано или поздно приведет к осложнениям, которые необратимо испортят ваше здоровье и качество жизни.Опущение прямой кишки необходимо лечить. Как именно – определит ваш лечащий врач по результатам тщательной предварительной диагностики.Лечение может быть консервативным и оперативным. Операцию назначают тогда, когда другие – неоперативные – методы лечения не дают результата.
Консервативное лечение
БандажСпециальное приспособление, которое удерживает органы малого таза, кишечник и прямую кишку в нормальном анатомическом положении. Бандаж подбирает лечащий врач исходя из степени опущения и ваших индивидуальных особенностей
Очень важно правильно пользоваться бандажом: надевать и снимать его следует только в лежачем положении.Лечебный массажПроводится только специалистом. Помогает укрепить мышцы тазового дна и, как следствие, вернуть прямую кишку в нормальное положение
Специальная гимнастикаВосстанавливает тонус тазовых мышц и возвращает опущенным органам нормальное положение. Проводится в домашних условиях
Важно пройти обучение у специалиста, который покажет, как делать упражнения.ДиетаНеобходимо исключить пищу, которая вызывает газообразование и запоры. Диету, подходящую именно вам, подберёт диетолог, к которому вас направит ваш лечащий врач.Лечебные препаратыВажно не только убрать причину заболевания, но и снять неприятные симптомы, которые портят качество жизни
В этом помогут различные обезболивающие и слабительные препараты, которые лечащий врач подберет индивидуально исходя из интенсивности их проявления, вашей непереносимости тех или иных лекарств и общего состояния вашего организма.Когда эти методы лечения не помогают, и ваше состояние ухудшается, лечащий врач направит вас на операцию, с помощью которой хирурги зафиксируют прямую кишку в правильном анатомическом положении. Методика операции подбирается в зависимости от степени опущения, наличия или отсутствия опущения других органов, сопутствующих заболеваний, вашего общего состояния и ряда других факторов.