22 неделя беременности
Содержание:
- Причины низкой плаценты при беременности
- Возможные осложнения и поводы для обращения к врачу
- Как пережить невозможное
- Причины выкидыша
- Вступление
- Питание на 22 неделе беременности
- Развитие плода на двадцать второй неделе беременности
- Развитие плода
- Как рассчитывают срок
- Ощущения у плода
- Угрозы и проблем срока 22 неделя беременности
- Возможные осложнения
- Ощущения женщины
- Первый триместр: 1-13 неделя
- Советы для женщин на 22 неделе беременности
- Анализы и обследования
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Возможные осложнения и поводы для обращения к врачу
Перед прохождением планового осмотра и УЗИ нужно собрать как можно более значимую информацию о собственном самочувствии, чтобы помочь врачу вовремя заметить симптомы авитаминоза и переутомления. Состояния, при которых нужно пройти дополнительное обследование:
- отеки и признаки варикозного расширения сосудов;
- изменения в слизистой оболочке рта, кровоточивость десен;
- легкое головокружение, слабость;
- патологические влагалищные выделения;
- изжога, нарушение стула и мочеиспускания;
- признаки токсикоза;
- слишком активное шевеление плода.
Срочная врачебная помощь необходима в следующих случаях:
- отсутствие шевелений плода на протяжении 24 часов;
- сильные длительные боли в области живота и поясницы;
- влагалищное кровотечение.
Как пережить невозможное
Прерывание беременности на поздних сроках-тяжелая психологическая травма. После самой процедуры каждую женщину ждет процесс реабилитации, с ней обязательно работает психолог. Сейчас такие специалисты есть при каждой женской консультации. Психолог Центра охраны материнства и детства беседует с пациенткой до процедуры и после нее.
«У женщины в такой ситуации очень много тяжелых переживаний. И одно из самых тяжелых, которое появляется в такие моменты — это чувство вины. В голове у мамы часто возникают мысли: „Я как мать могла позволить это сделать?“, даже если ситуация совершенно безнадежная. Отпечаток накладывает и момент выбора — женщина все-таки сама решает, прерывать ей беременность или сохранять. Вина, как правило, бывает иррациональной, не соответствующей реальной ситуации», — отмечает психолог.
Воспоминания матерей, переживших потерю ребенка (с форума благотворительного фонда «Свет в руках»):«Прошло уже два года. И да, мы все-таки родили ребенка, прекрасную доченьку. Но не было и дня, чтобы я не вспоминала свою первую дочку. Я просыпаюсь среди ночи и вспоминаю те дни. Я храню эти воспоминания как единственное, что осталось от моего ребенка».
Прерывание по медицинским показаниям — это точно такая же антенатальная потеря (ситуация, когда ребенок погибает во время беременности— прим.ред.). Женщина теряет малыша на большом сроке, при том, что с конца первого триместра она уже воспринимает его как человека, взаимодействует с ним, внутренне общается.
Психолог никак не влияет на выбор женщины — такова профессиональная позиция. Он помогает осознавать некоторые вещи, оказывает психологическую поддержку. Иногда сама ситуация может быть полностью безнадежной, когда выносится диагноз о патологии, не совместимой с жизнью, но даже это не всегда влияет на окончательный выбор пары. Психолог помогает развеять какие-то сомнения, снять напряжение и хотя бы немного облегчить момент страдания.
После прерывания женщина проходит процесс горевания, как после любой другой утраты. Если адаптация нарушается на слишком долгое время и человек не может жить полноценной жизнью, то психологи говорят о патологическом горевании, которое требует уже более серьезного лечения
Очень важно, чтобы пережить кризис помогало и окружение женщины
На реабилитацию обычно уходят месяцы, но даже когда женщина вернулась к обычной жизни, в ее памяти этот тяжелый момент останется навсегда, стереть его невозможно. Периодически со слезами она все равно будет вспоминать своего не родившегося малыша.
Клинический психолог Центра охраны материнства и детства Светлана Чурсина
Часто пациентки ставят вопрос: «А что делать с ребенком? Что с ним будет после того, как я его рожу?».
В Центре охраны материнства и детства женщина получает 1-2 консультации, после этого врачи рекомендуют ей (в случае необходимости) обратиться к психологу в женской консультации, либо же посетить бесплатные группы поддержки. В России с матерями, перенесшими перинатальную утрату, работает благотворительный фонд «Свет в руках». По горячей линии фонда можно получить консультацию и узнать все условия работы.
Родным, близким и коллегам психологи советуют отталкиваться от желаний женщины — не стоит навязывать помощь, настаивать на разговорах, если она этого не хочет. «Время лечит» — один из главных принципов восстановления, поэтому главное — дать женщине это время.
Как говорят врачи, в вопросе прерывания беременности нет правильных или неправильных решений, есть только такие, с которыми семья сможет жить дальше. Задача медиков — поддержать жизнь и здоровье как матери, так и ее ребенка любой ценой. Жизнь и качество жизни зависит только от той семьи, где столкнулись с проблемой. Предугадать возможные риски на 100 % невозможно, и нужно помнить, что от этого не застрахована ни одна семья. На сегодня в Красноярском крае есть все необходимое медицинское сопровождение для беременных с патологиями будущего малыша и для тех, кто решил прервать беременность. Надеемся, что такая помощь потребуется как можно меньшему количеству семей.
Валя Котляр специально для интернет-газеты Newslab.Фотографии Алины Ковригиной.
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
Вступление
На двадцать второй неделе беременности женщину практически ничего не беспокоит и она может наслаждаться временем единения с ребенком. Токсикоз, тошнота и нервозность остались далеко позади, а неуклюжесть и ощущение тяжести наступят только в третьем триместре. Главный плюс этого периода – активное движение малыша. Оно хорошо ощущается и даже визуально заметно сквозь кожные покровы. Иногда биоритмы ребенка совпадают с мамиными, а иногда нет. Часто кроха не дает спать маме по ночам, активно двигаясь и толкаясь.
Вес женщины растет вместе с животом, фигура начинает становиться более расплывчатой. Однако она, все еще может легко наклоняться, приседать и выполнять все работы по дому. Живот пока не влияет на походку и не мешает свободно двигаться. Однако из-за сильной нагрузки на позвоночник, часто болит спина и отекают нижние конечности. Но все эти проблемы ничто в сравнении с ощущением того, что внутри развивается новая жизнь.

Питание на 22 неделе беременности
Так как на этом сроке происходит укрепление костной ткани ребенка, он в большом количестве забирает кальций из организма матери.
- Чтобы у женщины в этот период не начались проблемы с зубами и костями, его следует восполнять, употребляя в пищу продукты, богатые этим микроэлементом. Они представлены кисломолочкой, сыром, фасолью, шпинатом, миндальными орехами и прочим.
- Чтобы предупредить развитие анемии, свое меню нужно пополнить яблоками, зелеными овощами, яйцами, печенью и сухофруктами. В них содержится не только много железа, но и других полезных компонентов.
Также нужно больше потреблять свежих овощей и фруктов. Они не только насыщают организм витаминами, но и позволяют избавиться от проблем с дефекацией.

Развитие плода на двадцать второй неделе беременности
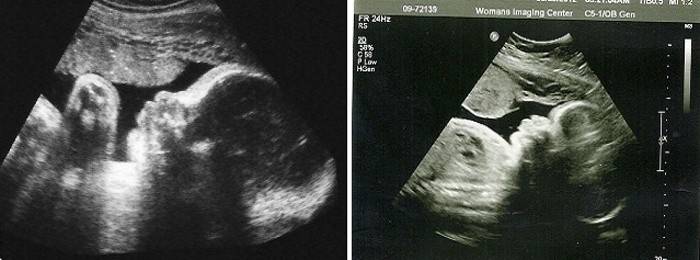
Будущий ребенок на данном этапе своего развития достигает внушительного веса — примерно 450 г. Особо крупные малыши весят в этот период уже 500 г. Размер плода на 22 неделе беременности составляет около 28 см. Он уже достаточно хорошо развит и приспособлен к жизни.
Считается, что начиная с этого времени, ребенок может при определенном уходе выжить вне материнского организма. Однако дети, родившиеся недоношенными на 6 месяце, обычно появляются на свет очень слабыми, маловесными и требуют к себе очень большого внимания со стороны специалистов.
Особое отличие 6-месячного плода — это уже сформировавшийся головной мозг, который весит около 100 г. Развитие ЦНС оказывает влияние на поведение ребенка. Он уже неосознанно совершает повороты головой, может различать звуки и по некоторым данным даже вкусы. Установлено, что на вкус околоплодной жидкости влияет ежедневный рацион женщины.
Тело плода на данном этапе развития покрыто тонкими короткими волосками, которые к моменту родов исчезнут, уступая дорогу полноценной растительности, характерной для тела человека.
Развитие плода
Родившись на этом сроке беременности, малыш считается жизнеспособным. Выживаемость составляет 50%. Вес ребенка в 24 недели беременности составляет 600 граммов, рост плода – около 30 см.
Он спит 16-19 часов в сутки, женщина может заметить чередующиеся равномерные промежутки его сна и отдыха. Размеры матки еще позволяют активно двигаться: он толкается ножками, хватает пуповину, кувыркается. Разнообразные шевеления дают женщине возможность общаться с ребенком и понимать, все ли с ним сейчас в порядке. Так, если движений становится ощутимо меньше или они приобретают резкий характер, речь может идти о кислородном голодании. Необходима дополнительная диагностика и помощь специалиста.
Успехи в развитии
- Глаза реагируют на свет: если поднести лампу к животу, ребенок начнет отворачиваться и жмуриться.
- Лицо полностью сформировано, хорошо просматриваются брови и ресницы.
- В легких вырабатывается вещество, которое поможет им раскрыться после рождения.
- Формируются извилины, завершается развитие мозжечка и среднего мозга.
Как рассчитывают срок
Часто самостоятельные подсчеты будущих родителей не совпадают с акушерскими, в связи с этим возникает вопрос: 22 недели, это сколько месяцев? Дело в том, что точный срок зачатия в большинстве случаев определить достаточно сложно, если только не задаваться такой целью заранее, высчитывая дни овуляции и планируя половой акт именно на это время. Поэтому в акушерской практике принято рассчитывать сроки беременности, отталкиваясь от даты первого дня последней менструации, то есть со дня созревания яйцеклетки. Этот метод позволяет с высокой долей точности определить будущую дату родов и рассчитать период декретного отпуска будущей матери.
Эмбриональный срок, то есть примерный день зачатия, можно вычислить, прибавив к дате начала последней менструации две недели, примерно столько дней требуется для начала овуляции. Но, поскольку такой метод в силу индивидуальных особенностей организма каждой женщины не может считаться точным, сроки беременности рассчитываются согласно подсчетам медиков. В этих расчетах используются понятия «акушерская неделя» и «акушерский месяц», четыре акушерских недели составляют один акушерский месяц, в отличие от календарных недель, которых в календарном месяце почти не бывает ровное количество. Из чего следует, что двадцать две недели – это конец пятого месяца беременности.
Ощущения у плода
Активное развитие нервных анализаторов необходимо, ведь благодаря им маленький человечек может познавать окружающий его мир. Нужно отметить, что плод к этому сроку своей внутриутробной жизни уже способен достаточно неплохо реагировать на различные внешние раздражители.
К важнейшим нервным анализаторам, которые уже начинают функционировать у плода на 22 неделе беременности, относятся следующие:
- слуховой;
- зрительный;
- вкусовой;
- осязательный.
Слух
Ученые отмечают, что на этом сроке беременности малыш уже способен различать различные звуки. Он даже может распознавать голоса своих родителей.
Для хорошего развития детской нервной системы врачи рекомендуют будущим папам и мамам обязательно беседовать со своими малышами. При этом можно гладить живот, рассказывать малышу сказки.
Также благоприятное воздействие на развитие нервной системы плода оказывает классическая музыка. Специалисты отмечают, что следует выбирать более спокойные и мелодичные произведения. Слушать музыку маме и малышу следует на умеренной громкости. Слишком громкие звуки могут принести малышу лишь дискомфорт.

Зрение
На 22 неделе беременности у плода уже есть глаза, прикрытые снаружи веками. В спокойном состоянии, когда малыш не совершает каких-либо активных движений, кажется, что он спит. В этот момент головной мозг ребенка по-настоящему отдыхает. Даже в моменты такого спокойствия малыш не перестает расти и развиваться.
Ученые считают, что уже на 21-22 неделе беременности плод способен реагировать на яркий свет. Слишком раздражающие лучи заставят малыша от них отвернуться. Были проведены научные эксперименты, доказывающие, что при обращении на лицо плода яркого света, малыш от него отворачивается. Чрезмерная инсоляция может стимулировать двигательную активность плода.
Вкус
Интересно, что кроха, которая весит еще менее 500 граммов, уже способна распознавать различные вкусы. Делает это плод при проглатывании околоплодных вод. В течение суток он может проглотить около 450 мл жидкости. В дальнейшем эта жидкость попадает в его организм, ряд компонентов всасывается, большая же часть выделяется через почки. Такая особенность развития помогает мочевыделительной системе малыша полноценно развиваться.
Во время глотания у ребенка совершенствуется и дыхательный аппарат. Дело в том, что глотательные движения малыш совершает при непосредственном участии дыхательной мускулатуры. Такая специфическая подготовка необходима малышу для дальнейшей самостоятельной жизни. Достаточно развитая дыхательная мускулатура необходима для совершения первого вдоха и осуществления самостоятельного дыхания.
Проглатывая околоплодную жидкость, малыш ощущает ее вкус. Он может нравиться ребенку или нет. На вкус околоплодных вод большое влияние оказывают продукты питания, которые кушает беременная женщина. Околоплодная жидкость может иметь разный вкус: в один день она бывает соленой, а в другой — более сладкой или даже горчит.


Осязание
Малыш может уже определять границы некоторых объектов. Как правило, осязание у плода на этом этапе его внутриутробной жизни проявляется тем, что кроха начинает трогать собственную пуповину, дотрагиваться до лица.
Активно проявляется такое изучение мира у близняшек. Они начинают изучать друг друга, могут держаться за руки. Совершают такие движения малыши неосознанно. Посредством такой коммуникации происходит дальнейшее развитие их нервной системы и анализаторов.
Угрозы и проблем срока 22 неделя беременности
На данном этапе угроза для ребенка всего одна – это прерывание беременности, но она возникает крайне редко. Проблем для мамочки больше и они могут быть различными. От болей и дискомфорта, до развития молочницы.
Дискомфортные и болевые ощущения
Боль и дискомфорт могут появляться в:
- Поясничном отделе — из-за того, что матка растет, происходит смещение центра тяжести и сильная нагрузка на позвоночник. Чтобы облегчить алгию следует носить дородовый бандаж, удобную обувь без каблуков и выполнять упражнения для снятия нагрузки со спины.
- Заднем проходе — так как живот уже достаточно большой, он начинает оказывать давление на сосудистую сетку, располагающуюся в тазовой области. Это приводить к расширению вен в прямой кишке и как следствие геморрою. Чтобы облегчить данное состояние следует пересмотреть свой рацион и пролечится при помощи специальных свечей, которые назначит врач.
- Абдоминальной области — если женщину беспокоят болевые ощущения в области живота и они довольно сильные, следует срочно обратиться к гинекологу дабы исключить возможность выкидыша.
- Височной и затылочной области — они возникают в результате повышения АД, которое часто беспокоит будущих мамочек.
Все вышеперечисленные проблемы легко купировать соблюдением диеты, отдыхом и приемом препаратов безопасных для мамочки и малыша.
Выделения на 22 неделе беременности
С момента последних менструальных истечений прошло уже много времени, поэтому примеси крови в выделениях быть не должно. Их появление может быть свидетельством плацентарной отслойки, эрозии шейки матки или преждевременных родов. Нормальные выделения должны иметь молочный или прозрачный оттенок. Запаха у них также быть не должно либо он может быть кисловатым.
Если влагалищный секрет стал водянистым или творожистым, необходимо сразу обращаться в женскую консультацию. В первом случае проблема может быть вызвана подтеканием околоплодных вод, а во втором – молочницей. Для устранения обеих патологий необходим осмотр и серьезное лечение будущей мамочки.
ОРВИ на 22 неделе беременности
Во втором триместре простудное заболевание уже не несет таких рисков, как было ранее, но все же лечится нужно начинать с появления первых симптомов. В первую очередь, следует вызвать врача на дом для подбора терапии и исключения осложнений недуга.
Женщина должна позаботиться о том, чтобы температура тела не повышалась выше 38 градусов, иначе она негативно скажется на ЦНС ребенка, которая в этот момент продолжает совершенствоваться. Также следует как можно быстрее побороть насморк. Из-за заложенного носа, организм не может в полной мере насыщаться кислородом, в результате чего у плода развивается кислородное голодание.
Лечится лучше всего средствами народной медицины, представленные малиновым чаем, медом, молоком и ягодными морсами – все они безопасны для здоровья, но при этом помогают быстрее справиться с простудой.

Возможные осложнения
Двадцать первая неделя беременности – это относительно спокойный период. Риски самопроизвольного прерывания, по сравнению с первым триместром, минимальны. Однако нужно знать те тревожные симптомы, свидетельствующие об осложнениях вынашивания и требующие незамедлительного обращения за медицинской помощью. Своевременное лечение в большинстве случаев позволяет сохранить плод и минимизировать риски для женщины.
Отслойка плаценты
Такой диагноз ставится, если плацента отделяется от физиологического места прикрепления в полости матки. Проявляется в виде обильных кровотечений, головокружения, гипотонии и сильной боли внизу живота. Состояние требует незамедлительного лечения в условиях стационара.
Низкая плацентация
Если в идеале плацента прикрепляется к самой верхней точке матки, но при низкой плацентации она располагается ближе к выходу из матки. Это опасно тем, что по мере роста плода плацента может начать отслаиваться. Специфического лечения не существует. Беременной запрещены физические нагрузки и секс, показано регулярное частое наблюдение у специалиста.
Ощущения женщины
Чаще всего, состояние женщины на данном сроке беременности, удовлетворительное. Здоровая будущая мамочка не чувствует себя уставшей от бремени, наоборот, она радуется своему «интересному положению». И хоть животик продолжает расти, беременная женщина все еще способна самостоятельно завязать шнурки на обуви.
Активность в дневное время сохраняется, но вечером ощущение усталости дает о себе знать. Тянет в области поясницы, побаливают ноги, беспокоят отеки. Возникают некоторые трудности при выборе удобной позы для отдыха и сна. Лучше ложиться на бок, и иметь при себе небольшую подушечку.
Не рекомендуется сидеть, закидывая ногу на ногу. В особенности нельзя это делать тем женщинам, у которых существует предрасположенность к варикозному расширению вен или тромбозу. От некоторых привычек необходимо на время избавиться.
Первый триместр: 1-13 неделя
На «старте» после зачатия формируется зародыш, но признаки слабо ощутимы мамой. Подробности:
1 неделя — чтобы появилась беременность, необходимо прикрепление яйцеклетки, идущей по трубам к стенке матки. Будущая мама глубже ощущает мир, становится задумчивей. Многие женщины на этой стадии ощущают симптомы, как перед месячными — тянет поясницу, ноет в животе. Для определения срока беременности в неделях и вычисления даты родоразрешения по последним менструальным дням используйте наш калькулятор беременности. Старайтесь не пить таблетки и правильно питаться;
2 неделя — в яичниках созревает фолликул во время овуляции, затем он лопается, яйцеклетка выходит наружу, становится чувствительной грудь, немного повышается раздражительность, но и повышается либидо. Никаких саун и бань в этот период! Никакого подъема тяжестей! Только зарядка, плавание, отказ от курения, оранжевые соки и зеленые овощи, богатые фолиевой кислотой, помогающей усваивать железо! Изменяются вкусовые привычки, часто хочется в туалет, снижается давление;
3 неделя — зародыш живет в теле матери, яйцеклетка оплодотворяется сперматозоидом, делится, через 2,5 недели достигает матки, которая к концу это срока становится рыхлой. Ничто не мешает яйцеклетке надежно прикрепиться к слизистой оболочке. Изменяется обмен веществ, грубеют молочные железы. Нужно заменить конфеты орехами, употреблять продукты, богатые кальцием, белками, фолиевой кислотой, железом;
4 неделя — мама обнаруживает задержку менструации, может появиться подташнивание, недомогание. Гормоны, выделяющиеся при беременности, можно заметить уже в моче при лабораторном анализе. У зародыша закладываются внутренние органы, маме необходимы витамины;
5 неделя — утолщается матка, кроха похож на головастика, но у него уже формируются глаза и ноздри, уже имеется сердце, образуется основа скелета. Малыш получает из крови матери питание и кислород. Яичники женщины активно выпускают прогестерон, снижается иммунитет у матери. За 7 дней эмбрион вырастает до половины сантиметра;
6 неделя — идет формирование плодного пузыря, защищающего эмбрион от любых неприятностей, ежечасно развивается нервная и кровеносная системы. Происходят процессы создания головного мозга, печени, органов дыхания, поджелудочной железы. Малыш вырастает до 1,3 см;
7 неделя — размер головы зародыша достигает 0,8 см. Образуется зрительная система, нервные трубки утолщаются, верхняя часть кишечника выделяет пищевод, желудок и глотку, под нижней заметен мочевой пузырь, прямая кишка, у мужских эмбрионов — простата. У женщины кожа лица может стать жирной в этот период, как у подростка. Гормональные изменения могу вызывать зуд. При любых неприятностях лучше обращаться к врачу за консультацией;
8 неделя — максимальное развитие получает нервная система, продолговатый мозг готов к работе, уже окончательно сформировался спинной и головной мозг, глаза еще без век, имеется носик, на ручках появляются пальчики и локтевые суставы. Матери стоит беречься от инфекций;
9 неделя — начинается третий месяц, лицо обретает человеческие черты, образуются веки, появляется сосательный рефлекс, циркулирующая внутри крошечного организма кровеносная система, сердечко обретает три камеры, бронхи ветвятся. Грудь мамы увеличивается настолько, что требуется следующий номер бюстгальтера. Матка увеличивается, связки растягиваются, тянущие ощущения внизу живота для этого периода — норма;
10 неделя — 5-сантиметровый эмбрион уже считается плодом, на УЗИ можно рассмотреть его пол. Его нервная система разделилась на центральную и периферическую, полушария мозга становятся более самостоятельными. Увеличенная матка нащупывается даже руками, постоянно хочется в туалет;
11 неделя — тело малыша постепенно распрямляется, достигает 5,9 см, ножки начинают активно догонять ручки, у глаз образуется радужка, появляются лимфоциты. Почки матери испытывают двойную нагрузку, выводя продукты обмена за двоих;
12 неделя — 50-граммовый плод вырос до 7 с лишним сантиметров, заметно движение грудной клетки при дыхании, сердце бьется более 150 ударов в минуту, формируются молочные зубы, голосовые связки, диафрагма. Матери нужно высыпаться, заниматься физкультурой, хранить спокойствие;
13 неделя — плацента достигла 16 мм, став надежной защитой для малыша. С этого момента организм выдержит даже прием антибиотиков, если это будет необходимо. Для костей и ребер нужен кальций. Без подкожной жировой клетчатки кожа выглядит сморщенной. У мамы могут появиться запоры, снизится давление, беспокоят почки
Важно правильно питаться, чтобы набрать за всю беременность не более 11 кг, для многоплодной беременности — не более 17 кг;
Советы для женщин на 22 неделе беременности
· Ногти стали более мягкими или хрупкими? В таком случае их нужно защищать. Надевайте перчатки, когда моете посуду, работаете по дому, в саду.
· Набираете вес слишком сильно? Ни в коем случае не пытайтесь бороться с этим с помощью диеты. Малышу, растущему в вашем животике, нужна энергия и питательные вещества. Диеты во время беременности зачастую не только бессмысленны, но и опасны. Во-первых, вы можете набирать вес не за счет отложений лишнего жира, а за счет задержки жидкости, отеков. Во-вторых, вы все равно потеряете львиную долю набранного веса сразу после родов – когда ребенок и плацента покинут вашу матку. Если вы обеспокоены очень сильной прибавкой веса, не стоит заниматься самодеятельностью, проконсультируйтесь с врачом.
· Физические упражнения – это не только движения руками, ногами и головой. Обычная гимнастика важна, но в вашем организме есть и другие мышцы, которые играют самую важную роль во время беременности и родов. Выполняйте упражнения Кегеля для тазового дна: они помогут предотвратить осложнения во время беременности и сделают более легкими роды.
· На двадцать второй неделе беременности многие будущие мамы и папы начинают задумываться об имени для ребенка. Процесс поиска и выбора можно сделать очень интересным и увлекательным. Вот некоторые советы: вспомните имена ваших любимых героев книг и фильмов, посмотрите в интернете значение разных имен, изучите свою генеалогию. Вы с партнером можете сесть и написать на листках бумаги, какие имена вам нравятся, а затем обменяться листками и сравнить результаты.
· Побалуйте себя. Когда теперь еще доведется! Весь второй триместр – это отличное время, когда большинство будущих мам себя отлично чувствуют и полны энергией. Вы можете отправиться в небольшое путешествие или устроить для себя другое интересное событие.
· Если вас часто беспокоят боли в пояснице, возможно, пришло время заменить матрас. Подберите такой, который будет поддерживать ваш позвоночник в правильном положении.
· Возможно, вы стали замечать, что, когда вы встаете из положения лежа или сидя, у вас начинает кружиться голова. Это происходит из-за того, что под действием силы тяжести кровь быстро оттекает от головы. Не вставайте резко, делайте это медленно, чтобы ваша сердечно-сосудистая система успевала подстроиться к изменению положения тела.
· Носите кольца? Их лучше снять и убрать в шкаф или повесить на шею на цепочке, пока не стало слишком поздно. Если отек будет нарастать, кольцо станет «мало» и «застрянет» на пальце.
Что такое индекс массы тела, и какое значение он имеет для будущей мамы?
Индекс массы тела (сокращенно ИМТ) – это показатель, который получают путем деления массы тела в килограммах на квадрат роста в метрах. Его используют для того, чтобы определить, насколько вес женщины до беременности соответствует норме. ИМТ трактуют следующим образом:
· менее 18,5 – недостаточная масса тела;
· 18,5–24,9 – нормальная масса;
· 25–29,9 – избыточная масса тела;
· Более 30 – ожирение.
В зависимости от индекса массы тела, будущая мама по-разному прибавляет в весе. Чем больше ИМТ, тем обычно меньше прибавка и наоборот. При очень высоком ИМТ беременность сопровождается некоторыми рисками. Ведение таких женщин требует особого внимания со стороны врача женской консультации.
Если ИМТ до беременности был 30 и больше, у будущей мамы повышен риск артериальной гипертензии, гестационного диабета, образования кровяных сгустков (тромбов) в сосудах. Вероятность развития этих состояний растет параллельно с ИМТ.
Если ИМТ более 30
Будущую маму направляют на консультацию к диетологу. Специалист поможет составить правильный рацион питания. Для таких женщин особенно важна физическая активность. Нужно чаще, чем обычно, контролировать артериальное давление, периодически проводить тесты на толерантность к глюкозе.
Если ИМТ более 40
Назначают все вышеперечисленные мероприятия, кроме того, женщину направляют на консультацию к анестезиологу, на случай, если потребуется кесарево сечение. Назначают дополнительные исследования для оценки состояния плода.
Если ИМТ менее 18,5
В первую очередь врачи пытаются установить причину. Она может быть связана с расстройствами пищевого поведения, нервной анорексией, депрессией и другими патологическими состояниями, которые повышают риск осложнений во время беременности. Женщину направляют на консультацию к диетологу, при необходимости – к психотерапевту. Назначают дополнительные ультразвуковые исследования.
Анализы и обследования
Если скрининг второго триместра пройден, а большинство беременных проходят его на сроке между 16 и 21 неделей, то пока никаких обследований не назначается. Если скрининг был пропущен, то УЗИ могут сделать и на этой неделе. Кровь на биохимию уже не берут, ведь показатели ХГЧ, к примеру, теперь не отражают действительности, в норме этот гормон заметно снизился.
На прием теперь женщина будет ходить два раза в месяц. Если визит к акушеру запланирован на текущей неделе, женщине нужно будет сдать общий анализ мочи. Все остальные исследования проводятся только по индивидуальным показаниям.

При подозрении на диабет женщине назначается анализ крови с определением уровня глюкозы, при неудовлетворительном скрининге на 22 неделе женщину могут направить на кордоцентез или амниоцентез. Альтернативой инвазивным методам, которые способны навредить малышу, является неинвазивный пренатальный тест ДНК, но его стоимость высока — несколько десятков тысяч рублей.