Основные виды дерматита: типичные проявления и опасность для окружающих
Содержание:
Причины возникновения дерматитов
Спровоцировать дерматит могут различные факторы: склонность к аллергическим реакциям, воздействие химических веществ, высокой или низкой температуры, механические повреждения. Этиология дерматитов тесно взаимосвязана с их классификацией, поскольку разделение на виды осуществляется именно с учетом причины воспаления кожи.
Контактный
Этот вид дерматита также называют ирритантным. Он развивается в результате воздействия раздражителя (например, химического или температурного), при этом поражается именно та часть кожи, которая подверглась его воздействию. Еще в конце прошлого века считалось, что контактный дерматит не имеет ничего общего с иммунитетом организма, но как оказалось в дальнейшем, ирритантные реакции обусловлены ответом иммунной системы.
Аллергический
Этот вид дерматита развивается у людей, чей организм обладает повышенной чувствительностью к тому или иному аллергену. При этом область поражения может распространяться далеко за пределы того участка кожи, где произошел контакт с аллергеном, а реакция может возникать даже спустя две недели после такого контакта. Концентрация аллергена не имеет принципиального значения. Иными словами, если у человека есть аллергия на йод, то даже одна его капля может вызвать поражение больших участков кожи (вплоть до распространения по всему телу).
Атопический
Отличительной чертой является хроническое течение, сопровождающееся периодами обострения. Как правило, этот вид дерматита развивается в детском возрасте и плохо поддается лечению. Главной причиной считается наследственная предрасположенность.
Себорейный
Проявляется зудом, покраснением и шелушением кожи. Воспалительные процессы чаще всего затрагивают кожу головы (в этом случае пациент жалуется на излишки перхоти), носогубный треугольник и заушные области. Причина воспаления – дрожжеподобные грибы Malassezia, которые являются частью микрофлоры кожных покровов и используют выделения сальных желез как питательную среду, а потому обитают именно на тех участках кожи, где эти железы функционируют наиболее активно. В процессе своей жизнедеятельности грибы Malassezia выделяют вещества, которые вызывают воспаление кожи. Для себорейного дерматита также характерно хроническое течение.
Сухой
Развивается чаще всего в холодное время года у людей с чувствительной сухой кожей. Воздействие низких температур способствует пересушиванию и обезвоживанию кожу. К тому же с началом отопительного сезона воздух в квартирах тоже становится излишне сухим. Процесс может развиваться на любом участке тела.
Инфекционный
Как уже понятно из названия, причиной развития становится инфекция, которая обычно попадает в плохо заживающие раневые поверхности, ссадины или расчесы. Проявляется в виде гнойничковых высыпаний.
Красный плоский лишай
Это заболевание также известно как красный дерматит. Имеет хроническое течение и характеризуется появлением на коже красных или розовых бляшек, а также чувством зуда. Может проявляться в виде эрозий или папулезных высыпаний. Иногда красный дерматит может поражать ногти. Причины его возникновения на сегодняшний день вызывают разногласия среди специалистов, поэтому можно выделить несколько теорий:
- Неврогенная. Согласно этой теории, заболевание возникает в результате перенесенного стресса.
- Интоксикационная. Считается, что причина в побочном действии антибиотиков и лекарственных препаратов, содержащих йод, алюминий, хинин и т.д.
- Наследственная. Согласно этой теории, заболевание обусловлено генетически. Считается, что существует ген, провоцирующий развитие красного дерматита под воздействием различных провоцирующих факторов.
- Вирусная. Основана на предположении, что причиной является вирус, который может долгое время находиться в наружном слое кожи, никак себя не проявляя. Однако при воздействии неблагоприятных факторов (например, при ослаблении иммунитета) вирус может вызвать воспалительные процессы.
- Аутоиммунная. Это достаточно популярная теория — многие специалисты склоняются к мнению, что всему виной скопление клеток, увеличивающих иммунный ответ организма. В этом случае организм принимает клетки собственной кожи за чужеродные белки и начинает их уничтожать. Отсюда и воспалительные процессы со всеми вытекающими последствиями.
Дерматит глазных век — что это за болезнь?
Дерматит на глазах — это воспалительная патология, которая поражает кожные покровы век. Сопровождается воспаление, как правило, зудом, гиперемией, отеком, жжением, высыпаниями. Симптоматика болезни зависит от формы, которая определяется причиной, спровоцировавшей недуг.
Опасность патологии заключается в том, что люди обычно устраняют только ее симптомы. Жжение, зуд, сухость кожи на веках доставляют сильный дискомфорт. Больной пытается избавиться от него, используя мази, кремы и капли без предварительного обследования у окулиста. При этом сама болезнь продолжает поражать организм, его иммунную систему. Это приводит к другим заболеваниям: блефариту, блефароконъюнктивиту, кератиту, кератоконъюнктивиту. На коже век могут образовываться рубцы, морщины углубляются, иногда не смыкается глазная щель. Редко, но бывает и такое, что дерматит становится одной из причин раковой опухоли.
К какому врачу обратиться при аллергии вокруг глаз
Специфическое лечение, направленное на устранение причины аллергических реакций глаз, назначает врач-аллерголог. Тактика лечения основана на определении аллергена, минимизации контакта с ним и подбором индивидуальной лекарственной схемы.
Чтобы установить факт именно аллергии и определить аллерген, назначают диагностические исследования:
- офтальмологический осмотр;
- клинический анализ крови с подсчетом эозинофилов;
- исследование мазка со слизистых;
После подтверждения диагноза и выявления аллергена специалист разработает для вас индивидуальную лечебную схему. Помимо специфических симптоматических и антигистаминных препаратов она может включать иммунокорректирующие средства. В случае присоединения вторичной инфекции, показаны антибиотики.
Аллергический контактный дерматит
Это реакция гиперчувствительности замедленного типа у сенсибилизированных лиц, имеющих специфические имунные клетки – Т-лимфоциты в эпидермисе, вызывающие атипичную аллергическую реакцию на безвредные, казалось бы, вещества.
Сенсибилизирующие агенты могут включать:
- Клеи для косметических средств, париков;
- Некоторые актуальные антибиотики;
- Некоторые смолы;
- Одежду;
- Ароматы, используемые в парфюмерии, мыле или косметике;
- Другие косметические средства, включая лак для ногтей или средства для обработки волос;
- Никель, хром или другие металлы;
- Ядовитые растения, такие как ядовитый плющ или яд сумак;
- Изделия из резины, латекса (перчатки или обувь).
Контакт между иммунными клетками кожи и специфическими антигенами провоцирует аллергическую реакцию.Реакция проходит две фазы, как показано ниже:Сенсибилизация. Это фаза, когда иммунные клетки реагируют на гаптен (молекулу с антигенной детерминантой) определенным образом. На этом этапе неспецифические иммунные клетки собирают белковый комплекс гаптен-носителя и мигрируют в локальные лимфатические узлы. Там они активируют антигенспецифические лимфоциты для получения пролиферативного клона Т-клеток, которые входят в кровоток и попадают в дерму. Фаза сенсибилизации на этом завершается, и новые Т-клетки готовы реагировать на антиген, если они сталкиваются с ним. Весь процесс занимает около 10-14 дней.Выделение. Эта фаза сопутствует повторному воздействию антигена. Подготовленные Т-клетки создают иммунный вызов, который вызывает аллергическую реакцию.
Растущее продолжительное использования сенсибилизирующего, раздражающего, агента может привести к стойким, серьезным и более быстрым реакциям, которые называются анамнезом.
Профилактика
Основной мерой профилактики данного вида аллергии является полное исключение любых контактов с аллергеном.
Для того чтобы избежать рецидивов заболевания необходимо соблюдать следующие рекомендации:
- по возможности отказаться от предметов и украшений, которые могут спровоцировать аллергию;
- отказаться от самолечения, любые лекарственные препараты должен назначать только врач после проведения необходимых диагностических мероприятий и постановки диагноза;
- необходимо по минимуму использовать средства бытовой химии;
- при работе с химикатами и растениями необходимо пользоваться средствами индивидуальной защиты;
- пользоваться гипоаллергенной косметикой;
- больше гулять на свежем воздухе, заниматься физкультурой;
- периодически проводить санацию очагов хронической инфекции в организме;
- заниматься закаливанием, укреплять иммунную защиту организма;
- правильно питаться.
Здоровья вам!
Диагностика контактного дерматита
Для диагностики контактного дерматита основное значение имеет осмотр вашей кожи, а также информация о том, когда появились симптомы и с какими веществами вы контактировали. Если врач диагностировал у вас контактный дерматит, он постарается определить, что вызвало симптомы. Если удалось определить аллерген или раздражитель, риск повторных обострений удастся снизить.
Врач посмотрит вашу медицинскую карту, задаст вопросы о том, какой образ жизни вы ведете и чем занимаетесь, чтобы определить, какие факторы вызывают ваши симптомы. Он также может спросить, бывали ли у вас в семье случаи дерматита или экземы.
Если вы и ваш врач не можете определить аллерген или раздражитель, вызывающий у вас контактный дерматит, вас могут направить на дальнейшие обследования к дерматологу (врачу, который специализируется на лечении кожных заболеваний). Также консультация специалиста требуется при отсутствии эффекта от лечения.
Аппликационные (лоскутные) кожные пробы
Лучший способ проверить реакцию на аллергены — это аппликационные кожные пробы. Во время исследования на кожу наносятся сверхмалые дозы известных аллергенов. Аллергены закрепляются на спине с помощью специальной гипоаллергенной ленты. Иногда их наносят на плечо.
Через 2 дня повязки снимаются, и кожа осматривается на предмет аллергической реакции. Может потребоваться повторный осмотр через 4–6 дней, так как в большинстве случаев контактный аллергический дерматит проявляется не сразу.
Открытая кожная проба проводится для определения возможных раздражителей. При этой пробе вещество наносится на кожу предплечья или сгиб локтя и оставляют открытой. Врач осмотрит вашу кожу на предмет реакции сразу после нанесения раздражителя и затем повторно через несколько дней.
Особенности аллергического дерматита у детей
Появление аллергического дерматита у детей прежде всего связано с введением в рацион новых продуктов. Незрелая пищеварительная и иммунная системы не всегда могут самостоятельно обеспечить усвоение новых веществ, в результате чего появляется аллергический ответ. Нередко у детей развивается контактная или респираторная аллергия, вследствие прямого действия аллергена на кожу или его вдыхания.
У детей может наблюдаться атопический дерматит — хроническое аллергическое кожное заболевание, развивающееся по причине генетической предрасположенности к атопии, т. е. повышенной выработки белков, участвующих в аллергических реакциях.
Этиология и патогенез
Аллергический дерматит может быть вызван многими факторами.
Причины аллергического дерматита:
- химические средства: ионы никеля, хрома, кобальта, синтетические смолы, краски, скипидар, медный купорос, ядохимикаты и др.;
- лекарственные препараты: эритромицин, пенициллин, стрептомицин, нистатин, формалин, препараты ртути и др.;
- растения: борщевик, ясенец, первоцвет, девясил, примула, сумаховые, лютиковые, цитрусовые и др.;
- некоторые виды насекомых: пчела, оса, шершень, муравей, мокрецы, овод, мухи, тараканы, веснянки и др.;
- бытовая химия, некачественная косметика, синтетическая одежда, детские игрушки низкого качества;
- генетическая предрасположенность;
- солнечные лучи.
Фитодерматиты могут возникать одновременно у нескольких людей в период цветения растения-аллергена или во время сенокоса. На появление фитодерматитов влияют алкалоиды, эфирные масла, хлорофилл и терпены.
Фитодерматиты чаще всего развиваются на коже кистей, стоп, живота, бедер и коленей. При этом возникает на коже покраснение, пузырные высыпания с серозным содержимым, которые в течение недели разрешаются и оставляет пигментацию. Беспокоит зуд и жжение.
Большую роль в появлении аллергических дерматитов играют очаги инфекций (грибковой, пиококковой и др.), которые вызывают аллергическую перестройку организма. Достаточно часто аллергический дерматит впервые проявляется, а потом и рецидивирует после сильного эмоционального потрясения.
Аллергический дерматит вызывают гаптены — низкомолекулярные соединения. Свойства полного антигена эти вещества приобретают после соединения с белками кожи. Иммунные комплексы, содержащие антитела, разрушают отдельные клетки, что способствует выведению в соседние ткани серотонина, гистамина и других веществ. В результате формируется замедленная гиперчувствительность, при которой с антигеном реагируют сенсибилизированные лимфоциты.
Симптомы аллергического дерматита у взрослых
Контактный аллергический дерматит у взрослых проявляется преимущественно на участках кожи, подвергшихся воздействию аллергена, однако клинические проявления могут значительно выходить за зоны воздействия аллергенных агентов. Основные виды аллергической сыпи представлены эритематозными, папулезными или везикулезными элементами, которые могут присутствовать на коже любой части тела (на лице, руках, ногах, туловище).
Как правило, симптомы аллергического дерматита развиваются на фоне эритемы и сопровождаются жжением, зудом, ощущением жара. При этом аллергическая сыпь имеет нерезко выраженный полиморфизм высыпаний в виде везикул, папул, эрозий, чешуек и корочек. Симптомы аллергического дерматита после прекращения контакта с аллергеном быстро и полностью регрессируют, однако в случае повторного контакта с аллергеном отмечаются быстро развивающиеся рецидивы аллергического контактного дерматита.
Как выглядит аллергическая сыпь у взрослых при контактном аллергическом дерматите? Ниже на рисунках представлены характерные симптомы у взрослых при аллергическом контактом дерматите.
Контактный аллергический дерматит на лице
Контактный аллергический дерматит на руках
Контактный аллергический дерматит на ногах
Выраженность симптомов контактного дерматита зависит напрямую от химической активности аллергена и длительности контакта с ним. Изменения на коже при хроническом течении последовательно эволюционируют (от транзиторной эритемы до везикул или выраженного отека с пузырями/язвами и их сочетанием). Зачастую для высыпаний характерна определенная локализация или группировка, что указывает на специфику воздействия антигена.
Например, линейная полоса указывают на воздействие раздражающего или экзогенного аллергена, а кольцевидная полоса эритемы (под поясом браслетом/браслетом от часов) на место в нахождения аллергена. При аэрогенном контакте преимущественно поражаются открытые участки кожи, например, парфюмированными аэрозолями.
При общем воздействии вещества высыпания могут носить распространенный характер по всему кожному покрову. Обычно сыпь манифистирует через 15-48 ч после воздействия аллергена. В случаях хронического аллергенного воздействия на организм при наличии функциональных изменений в деятельности ЦНС, иммунологической и эндокринной систем, а также в случаях неадекватной терапии АКД может трансформироваться в экзему и сопровождаться развитием поливалентной сенсибилизации.
Народное лечение аллергического дерматита
Для снятия зуда при лечении аллергического дерматита могут быть использованы следующие народные средства: содержимое одной упаковки детского крема перемешивают с одной столовой ложкой сока, выжатого из листьев растения золотой ус, добавляют одну чайную ложку валерьяновой настойки и столовую ложку оливкового масла. Полученной смесью необходимо обрабатывать кожные покровы, нанося её тонким слоем. Растительные сборы, используемые при лечении аллергического дерматита, довольно разнообразны и могут иметь следующие составляющие: трава трёхцветной фиалки, петрушка, цикорий заливаются стаканом горячей кипячёной воды и настаиваются около десяти часов, после чего настой процеживают и принимают по 1/2 стакана три-четыре раза в день за тридцать минут до еды в продолжение одного-двух месяцев. Затем после небольшого перерыва (семь-десять дней) курс лечения можно повторить. Для приготовления сбора можно также использовать шиповник, цветы калины, череду. При аллергическом дерматите используют также ветки чёрной смородины, настоянные около десяти часов. Готовую настойку пьют по одной столовой ложке пять-шесть раз в день, также отваром можно обрабатывать поражённые кожные покровы. Для лечения аллергического дерматита можно использовать и листья ежевики. Несколько чайных ложек листьев ежевики (четыре-пять) добавляют на 400 мл кипятка и настаивают три-четыре часа, после чего принимают за полчаса до приёма пищи по ½ стакана в продолжение тридцати дней.
[], [], []
Причины аллергического дерматита
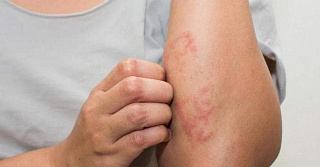
Проявления аллергического дерматита часто наблюдаются в точке соприкосновения кожи или слизистой оболочки с аллергеном, или в месте попадания наибольшей концентрации вещества. Особенность клиники аллергического контактного дерматита состоит в том, что площадь поражения точно совпадает с площадью контакта с раздражителем.
Аллергический дерматит причиныИ все же, аллергический дерматит развивается далеко не у каждого человека при взаимодействии с мощными химическими соединениями. Причина в том, что дерматит возникает у предрасположенных к нему лиц. У таких пациентов ответная реакция на воздействие аллергена наступает спустя 10-15 дней после контакта, поражение кожи затрагивает обширные участки. У склонных к аллергическому дерматиту больных симптомы могут появиться при попадании раздражителя в организм не только через кожу, но и любым другим путем.
Среди причин развития аллергического дерматита у маленьких детей врачи выделяют раннее введение прикорма и нерациональное питание. В то же время, пищеварительная система ребенка еще не имеет достаточного количества ферментов для расщепления сложной пищи, а непереваренные продукты способствуют сенсибилизации детского организма. Аллергический дерматит у ребенка может спровоцировать ношение синтетической одежды.
Цетиризин
Цетиризин тормозит гистаминопосредованную раннюю фазу аллергической реакции, предотвращает различные физиологические и патофизиологические эффекты гистамина, такие как расширение и повышенная проницаемость капилляров (развитие отека, крапивницы, покраснение), стимулирование чувствительных нервных окончаний (зуд, боль) и сокращение гладких мышц органов дыхания и желудочно-кишечного тракта.
На поздней стадии аллергической реакции цетиризин не только ингибирует выделение гистамина, но и миграцию эозинофилов и других клеток, ослабляя таким образом позднюю аллергическую реакцию. Снижает экспрессию молекул адгезии, таких как молекула межклеточной адгезии 1-го типа (intercellular adhesion molecule-1 — ICAM-1) и молекула адгезии сосудистого эндотелия 1-го типа (vascular cellular adhesion molecule-1 — VCAM-1), которые являются маркерами аллергического воспаления.
Кроме того, в отличие от других препаратов, применяемых при кожных проявлениях аллергии, цетиризин не только блокирует Н1-гистаминовые рецепторы, но и подавляет кожный ответ на тромбоцит-активирующий фактор . Это подтверждено результатами многочисленных клинических сравнительных исследований: способность кумулироваться в кожных покровах позволяет препарату купировать зуд и гиперемию более эффективно, чем таким средствам, как эбастин, эпинастин, терфенадин, фексофенадин и лоратадин .
Для цетиризина характерен низкий объем распределения по сравнению с другими антигистаминными препаратами — 0,5 л/кг. Это обеспечивает более высокие концентрации вещества во внеклеточном пространстве, где и находятся Н1-гистаминовые рецепторы. Таким образом обеспечиваются их полная занятость и наивысший противогистаминный эффект . Еще одной особенностью препарата является высокая способность проникновения в кожу. Через 24 часа после приема однократной дозы цетиризина концентрация в коже оказывается равной или даже несколько превышает концентрацию в крови. Преимуществом цетиризина является стероид-спаринговый эффект: при одновременном назначении цетиризина и ингаляционных глюкокортикостероидов у больных бронхиальной астмой доза последних может быть снижена или не повышаться, несмотря на контакт с аллергеном.
Среди цетиризинов особое место занимает Цетрин. В исследовании Е.Е. Некрасовой и соавт. у пациентов с хронической крапивницей Цетрин показал наиболее высокую эффективность среди других дженериков цетиризина и лучшие результаты с точки зрения фармакоэкономики .
Общие сведения
Аллергические болезни на протяжении длительного периода занимают лидирующие позиции в структуре общей заболеваемости населения. Среди аллергической патологии особая ниша принадлежит аллергическим дерматозам. По литературным данным распространенность аллергического дерматита в человеческой популяции варьирует в пределах 15—25%, при этом чаще страдают лица молодого возраста и дети, в то время как у лиц пожилого возраста вследствие возрастной инволюции иммунной системы аллергические дерматозы развиваются относительно редко. Аллергические дерматозы представлены несколькими видами. К наиболее распространенным относятся:
- Аллергический контактный дерматит развивается при воздействии аллергена непосредственно на слизистую/кожу. Развивается преимущественно на коже в зоне контакта с аллергеном (на лице или на руках или на ногах), однако может выходит за пределы места действия внешнего аллергена. Значительно реже может развиваться диссеминированный/генерализованный характер высыпаний.
- Токсико-аллергический дерматит (аллергены в организм попадают через пищеварительный тракт, дыхательные пути или при инъекциях через кровь).
- Атопический дерматит (хроническое рецидивирующее заболевание, обусловленное генетической предрасположенностью организма человека к определенному виду аллергена).
Код аллергического дерматита по МКБ-10 определяется типом дерматита: L23 Аллергический контактный дерматит; L20 Атопический дерматит; L27 Токсико-аллергический дерматит. В силу специфики этиологии, патогенеза, клиники и лечения каждого из видов аллергического дерматита рассмотреть их в объеме одной статьи не представляется возможным, поэтому рассмотрим лишь аллергический контактный дерматит (АКД), который в большинстве случаев является проявлением клеточно-опосредованной аллергической реакции замедленного (позднего) типа (IV тип реакции гиперчувствительности), возникающей в ответ на контакт со специфическим кожным аллергеном. По сути, АКД является результатом сенсибилизации (повышенной чувствительности) иммунной системы организма к одному/нескольким специфическим аллергенам, что и приводит к возникновению (рецидиву) воспалительной реакции на коже.
Обращаемость к дерматологам пациентов с признаками контактного аллергического дерматита составляет не менее 10% от всех посещений дерматолога. При этом в 4-5% они обусловлены воздействием профессиональных факторов. Контактный аллергический дерматит чаще регистрируется у женщин, что обусловлено более частым их контактом с кожными аллергенами (ювелирные украшения, моющие/косметические средства и др.). Развитие аллергического дерматита может возникать в виде реакции на воздействие любого вещества. При этом ведущее значение имеет не характер раздражителя, а индивидуальная чувствительность человека к нему. Концентрация раздражителя, площадь его воздействия и путь проникновения в организм не имеют определяющего значения.
Контактный дерматит — терапия мазями
Контактный аллергический дерматит может лечиться с применением различных глюкокортикостероидных средств наружного действия. Для местного лечения дерматоза могут назначаться сильные, слабые или препараты среднего воздействия. Соответствующий вид мази подбирается с учетом характера и выраженности контактного дерматита, а также индивидуальных особенностей и состояния здоровья пациента. Глюкокортикостероидные средства наружной терапии снимают отечность и зуд, а также оказывают противовоспалительное и противоаллергическое действие. К самым слабым препаратам относят гидрокортизоновую мазь. Остальные препараты наружного использования классифицируют следующим образом:
- Лекарственные средства с ярко выраженным эффектом (хальцидерм, дермовейт);
- Препараты средней силы (преднизолон, деперзолон, дерматоп);
- Сильнодействующие мази (латикорт, алупент, флуцинар, кутивейт).
При назначении сильнодействующих препаратов следует учитывать, что их использование может спровоцировать появление осложнений. Меньшее количество неблагоприятных побочных явлений вызывают слабые лекарственные средства. В дополнение к препаратам наружной терапии дерматоза могут назначаться кремы и лосьоны.
Кроме того, контактный дерматит лечится с помощью негормональных мазей, которые помогают снять раздражение и зуд. Наиболее эффективным препаратом считается радевит. Это комплексное средство с витаминами A, D, E, ускоряет регенерацию клеток, увлажняет кожу и предупреждает раннее старение тканевых структур. Также для терапии дерматита может назначаться цинковая противовоспалительная мазь. Препарат следует использовать продолжительное время до момента исчезновения всех внешних признаков дерматоза. Мазь наносится на пораженные участки 1-3 раза в день. Хорошие результаты в лечении дерматоза показывает фенистил. Эффект от применения мази наступает спустя несколько часов после нанесения. С целью закрепления терапевтических результатов средство необходимо использовать 4 раза в сутки. Следует учитывать, что применение фенистила может спровоцировать развитие аллергических реакций, поэтому прежде, чем использовать данное средство наружного действия, нужно провести предварительное тестирование.