Физиологическая убыль массы тела новорожденного — норма и патология
Содержание:
Грудное вскармливание
Начало грудного кормления рекомендуется в течение 12 ч после рождения. Во многих родильных заведениях новорожденного прикладывают к груди матери сразу после рождения, в родильном зале. Доношенных новорожденных обычно кормят с интервалом 2-4 ч; недоношенные новорожденные и новорожденные с ЗВУР требуют более частого кормления.
В большинстве случаев 3-часовой интервал между кормлением является достаточным. Продолжительность каждого кормления зависит от нескольких факторов:
1) количества грудного молока;
2) легкости его получения из молочной железы;
3) жадности, с которой новорожденный сосет грудь.
Сначала новорожденного оставляют у груди на 10 мин. Некоторым новорожденным достаточно 4-5 мин, другим необходимо 15-20 мин. Обычно достаточным является прикладывание новорожденного на 5 мин в каждой молочной железы в течение первых 4 дней. После 4-го дня новорожденного прикладывают на 10 мин в каждой молочной железы.
Противотуберкулезная вакцина (БЦЖ). На 3-5-е сутки после рождения, при отсутствии противопоказаний, осуществляют вакцинацию новорожденных противотуберкулезной вакциной. Вакцину БЦЖ вводят 0,1 мл внутрикожно.
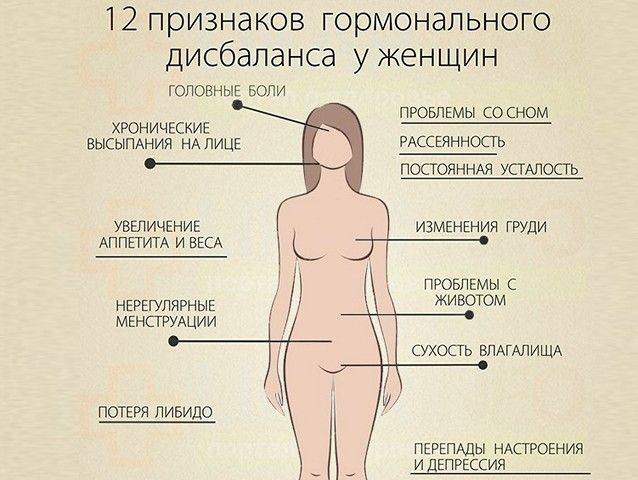
Гормональный криз может возникать у новорожденных в связи с отменой действия материнских эстрогенов: кровянистые выделения из влагалища наблюдаются у 1-2% девочек на 3-4-е сутки жизни.
МЕТОДЫ ВСКАРМЛИВАНИЯ НЕДОНОШЕННОГО НОВОРОЖДЕННОГО
Детям, родившимся до 33-34 недели гестации, как правило, вскармливание проводится через зонд с целью избежания риска аспирации. Кормление через зонд может быть прерывистым, когда зонд используют для введения порции молока, после чего его сразу удаляют (обычно каждые 3 часа). Зонд вводят на длину, равную расстоянию от переносицы до мечевидного отростка, что составляет около 10-12 см. На свободном конце зонда имеется отверстие для ввода шприца, по которому отмеренное количество молока медленно под действием силы тяжести подается ребенку.
Орогастральное введение зонда лучше, чем назогастральное, т.к. последнее создает дополнительное сопротивление на пути прохождения воздуха, что может способствовать возникновению апноэ.
Маловесным недоношенным детям (менее 1500 г) так же, так и более крупным, но вялым, с тенденцией к застою в желудке, необходимо ввести постоянный зонд. Такой зонд может находиться в желудке 3-7 дней. Введение молока осуществляется медленно: либо капельно, с помощью специальной капельницы, либо с заданной скоростью с помощью инфузионного насоса.
Важным условием при нарастающем объеме вскармливания, особенно у детей, находящихся на интенсивном лечении, шляется необходимость аспирации (с помощью шприца с поршнем) содержимого желудка перед каждым кормлением, если оно состоит, в основном, из воздуха и остатков слизи, то кормление следует продолжать по стандартной схеме. Если при этом получают более 10% объема предыдущего кормления, объем молока следует уменьшить и потом очень медленно yвеличивать его.
Срыгивание, рвота, вздутие живота служат показаниям отмене стандартной схемы вскармливания до выяснения причин, вызывавших эти симптомы.
Оптимальным для недоношенных детей является кормление грудным молоком матери (термически необработанным).
Для самых маловесных детей грудное молоко необходимо дополнительно обогащать белком, кальцием, фосфором железом.
Уход за недоношенным ребенком на втором этапе выхаживания
Выхаживание недоношенного ребенка на втором этапе строится индивидуально и является логическим продолжением мероприятий, начатых в отделении патологии новорожденных родильного дома.
Недоношенные дети с массой тела в момент поступления 1700 г и менее обычно нуждаются в дополнительном обогреве, в связи с чем их помещают в кувез-кровать. Необходимость дополнительного согревания таких детей обычно исчезает к концу 2-3 недели жизни. «Экстремально» недоношенные нередко находятся воткрытых кувезах до полугора-двухмесячного возраста.
Кувезы закрытого типа на втором этапе выхаживания используют чаще всего для больных детей.
Температура воздуха в отделении второго этапа выхаживания недоношенных соответствует таковому в отделении патологии новорожденных родильного дома, однако в палате, где задерживаются дети с массой выше 2500 г, она должна быть снижена до 23-24 С°.
Антропометрию проводят в день поступления (измеряют окружность головы, груди, плеча, бедра, голени, рост, массу), затем повторяют это исследование ежемесячно. Исключение представляют определение массы тела и окружности головы. Взвешивают детей ежедневно, а в случае грудного вскармливания – до и после каждого кормления, проводя при необходимости соответствующую коррекцию объема питания. Окружность головы измеряют не реже одного раза в неделю. Одновременно определяют темпы нарастания мозговой части черепа (расстояние между верхними точками ушных раковин) при наложении сантиметровой ленты через свод черепа.
Один раз в неделю пальпаторно определяют плотность костей черепа для своевременной диагностики краниотабеса. Выкладывание недоношенных на живот начинают как можно раньше. Манипуляцию проводят на жесткой поверхности (матрасик) без подушки, так как у некоторых из них даже в месячном возрасте может отсутствовать защитный рефлекс. В последние годы доказана целесообразность выхаживания недоношенных в положении на животе, так как данная позиция способствует увеличению напряжения кислорода в крови и, кроме того, снижает вероятность срыгиваний.
Массаж передней брюшной стенки проводят ежедневно, начиная с месячного возраста при достижении ребенком массы 1700-1800 г. У недоношенных, страдающих метеоризмом, периодически показано поглаживание живота даже при массе тела 900-1000 г.
Игрушку подвешивают на уровне груди на высоте 60-70 см вне зависимости от возраста, срока гестации и состояния ребенка.
Прогулки с недоношенными детьми, длительно находящимися в отделении второго этапа выхаживания, осуществляют на прогулочных верандах или на улице в теплый осенне-весенний период и летом. В случае затяжных бронхолегочных заболеваний и тяжелой анемии недоношенных, показаны прогулки и в зимний период на прогулочной веранде. Прогулки начинают с детьми 3-4-недельного возраста при достижении массы тела 1700-1800 г. Прогулки с глубоко недоношенными детьми можно начинать с двухмесячного возраста при массе тела 1500-1600 г.
Использование ЛФК и массажа недоношенным детям
Виды массажа и ЛФК:
1. Классический массаж общий и локальный (тактильный, расслабляющий, стимулирующий).
2. Точечный массаж (тормозной и возбуждающий).
3. Сегментарный массаж.
4. Физические упражнения:
— рефлекторные;
— пассивные;
— активные (в соответствии с уровнем психомоторного развития ребенка).
— Упражнения в воде, подводный массаж.
КРИТЕРИИ ВЫПИСКИ НЕДОНОШЕННОГО РЕБЕНКА НА ПЕДИАТРИЧЕСКИЙ УЧАСТОК
1. Вес при выписке в сельскую местность должен быть .не менее 2500 г, в город — 2300 г и в дом младенца — 3000 г.
2. Не должно быть острых заболеваний, при наличии энцефалопатии она должна быть в стадии значительного улучшения.
3. Ребенок должен быть активным, хорошо сосать, прибавлять в весе, иметь нормальную температуру.
4. Основные клинические анализы должны быть без патологических отклонений.
5. Благоприятные социально-бытовые условия (желанный ребенок, хорошая семья, заботливая мать, нет вредных привычек, дома тепло, нет больных и т д.).
6. Благоприятная обстановка в планетуберкулеза.
• 7, При выписке в сельскую местность: в роддом приглашается фельдшер с ФАПа. в роддоме заводится история развития ребенка, форма № 112 и делается первая запись.
Особенности наблюдения за недоношенными детьми:
— при объективном исследовании обратить особое внимание на признаки морфо-неврологической зрелости, определить ее соответствие гестационному возрасту; выявить клинические признаки незрелости органов и систем, особенности течения пограничных состояний:
— максимальная убыль массы тела у детей с массой 1000—1500 г составляет до 10%; 1500—2000 г составляет до 8—9%; 2000—2500 г составляет до 6—8 %. Максимум снижения массы приходится на 4—7 день жизни, отсутствие, динамики массы тела до 10—14 дня, далее постепенное восстановление первоначальных показателей к 3 неделе жизни;
— физиологическая эритема кожных покровов яркая, сохраняется до 2-х недель, редко сменяется шелушением;
— крайне редко отмечаются токсическая эритема и гормональный криз;
— желтуха достигает максимума к 5—8 дню, исчезновение ее
может затягиваться до 3-х недель;
— физиологическая диспепсия специфических особенностей не имеет, однако следует помнить о возможности очень быстрого перехода ее под влиянием неблагоприятных факторов в патологическое состояние;
— транзиторная лихорадка почти не встречается у недоношенных детей, а нарушение терморегуляции в неонатальном периоде направлено в сторону гипотермии.
— При оценке физического развития антропометрические данные ребенка сопоставляются только со стандартными показателями у недоношенных детей (масса тела, длина, окружность головы, окружность грудной клетки). В динамике наблюдения физическое развитие оценивать по темповым массо – ростовым прибавкам в зависимости от срока гестации и массы тела при рождении. Учитывая, что до 3—4 мес. недоношенные дети наблюдаются на дому, необходимо обеспечить их медицинскими весами.
— При оценке психомоторного развития следует помнить, что дети с I степенью недоношенности не отстают от своих доношенных сверстников, дети с II степенью могут отставать на 1—:1,5 мес; а с III—IV степенью недоношенности — на 2—3 мес.
— Обратить внимание на склонность недоношенных детей к развитию фоновых заболеваний (анемия, рахит, гипотрофия). Обеспечить раннюю их диагностику, активную профилактику и лечение
— Спланировать сроки диспансерного наблюдения педиатром и специалистами, обратив особое внимание на критические периоды развития недоношенного ребенка. — Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов)
Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0. 1012/л, после 2-х недель — Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л
— Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов). Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0 . 1012/л, после 2-х недель — Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л.
— Спланировать индивидуальный прививочный календарь. Детям, родившимся с массой до 1500 г, профилактические прививки назначаются после 1 года с учетом состояния здоровья.
— Санпросветработа с родителями об особенностях развития недоношенных детей, подверженности их заболеваниям.
— Рекомендовать индивидуальное психо-физическое воспитание ребенка в сенье, закаливающие процедуры.
— Информировать родителей о возможных причинах недоношенности и о своевременном их устранении при повторной беременности.
Признаки обезвоживания и осложнений
Ребёнку первого года жизни нужно в несколько раз больше воды, чем взрослому человеку. Дело в том, что водный обмен у малышей происходит более интенсивно. Дегидрация (обезвоживание) проявляется вследствие перегрева, болезни или других причин. Но во всех ситуациях такое состояние опасно для жизни новорожденного, ведь могут возникнуть патологии в обменных процессах, а иногда даже отказывают внутренние органы.
Признаки обезвоживания:
- нет слез при плаче;
- очень пересыхают губы и язык;
- крайне редкие мочеиспускания, 1 раз в 8 часов;
- состояние вялости;
- западает родничок.
При чрезмерном снижении уровня воды в маленьком организме, она начинает поступать в кровь для обеспечения функционирования внутренних органов, при усугублении аномалий страдает работа сердца. Далее по цепочке останавливается обменные функции, развивается дефицит кальция и в результате почечная недостаточность.
Существует три степени тяжести патологии: легкая, средняя и сложная. Первый вид самый щадящий, когда ребенок похудел после родов на 3% от первоначальных показателей. Как правило, дегидратация вызвана кишечной инфекцией. Проявляется частой просьбой попить, бывает рвота, расстройство. Язык и слизистая не задеты, эта степень легко корректируется.
Средняя фаза наступает на третьи сутки с момента появления первых симптомов. Если после рождения ребенок теряет в весе около в 10%, кожные покровы стают не эластичными, пересыхают слизистые, нащупывается медленный пульс. У большинства новорождённых западает родничок, мочеиспускание наблюдается один раз на 8 часов, моча темнеет и имеет неприятный запах. Патология устраняется в стационаре. Тяжёлая степень напоминает среднюю, только все ее симптомы усугубляются.
Характерными признаками можно считать: западание грудничка и глаз, язык и рот пересыхают, становятся холодным ручки и ножки, сердцебиение стает частным, состояние ребенка сопровождается потерей сознания. Малыш теряет около 15% своего веса. Подобная дегидратация требует интенсивного лечения. Без вмешательства врача не обойтись.
Потеря веса более 20% от общего объема влечет изменение работы многих органов и систем, но малыша можно привести в чувство
Очень важно вовремя обратиться за помощью
Стратегии для успешного поддержания сниженного веса
В большинстве развитых стран окружающая обстановка способствует развитию ожирения, различные физиологические адаптации для восстановления массы тела препятствуют людям с ожирением в поддержании диеты. Большинство со временем опять набирают вес. Несмотря на это, есть люди, изменившие вес и поддерживающие достигнутую массу тела долгое время. Большая часть опубликованных данных относительно этих успешных случаев по снижению веса собраны в Национальном реестре контроля за весом (NWCR) – более 4000 взрослых в США, поддерживающих уменьшение не менее чем на 13,6 кг, по крайней мере, в течение года. Среди представителей реестра 97% люди белой расы, из них 80% — женщины, которые отбираются при помощи рекламных объявлений в газетах и журналах, а также на основе данных самооценки (135). Участники потеряли в среднем 30 кг и поддерживают снижение как минимум на 13,6 кг в среднем 5,5 лет (135). 83% сообщают, что побудительной причиной для их снижения веса наиболее часто является медицинские или эмоциональные случаи (136). Анализ стратегий для поддержания массы тела после снижения, о которых сообщили представители реестра, выявил несколько ключевых моментов для большинства участников:
-
Придерживаться питания с низким содержанием жиров и низкой калорийностью при минимальных вариациях. Участники сообщили о среднем потреблении 1306 (женщины) и 1685 (мужчины) ккал/день, при <25% калорий, поступающих из жиров. Это на 30% меньше, чем потребление энергии и жиров о котором сообщили респонденты NHANES III (Третий национальный опрос по оценке питания и здоровья) (137). Кроме того, большинство участников NWCR питаются с минимальными вариациями соотношения групп продуктов и придерживаются этого правила в выходные и праздничные дни. Речь о тех, у кого меньше всего шансов восстановить вес (138, 139).
-
Ежедневный завтрак (78%) (138).
-
Частая самооценка. 78% участников NWCR взвешиваются как минимум раз в неделю и 50% подсчитывают калорийность или содержание жира (136).
-
Регулярное выполнение упражнений (91%): умеренно интенсивной активности, эквивалентное ходьбе 45 км/неделю или около 1 часа в день (136). Представители NWCR тратят больше времени на физическую активность, в частности высокой интенсивности, чем люди со стабильным весом — как худые, так и с ожирением (136, 140).
-
Ограниченное время просмотра телепередач. 62% сообщили о просмотре телевизора менее 10 часов / неделю, тогда как средние данные для США составляют 28 часов (141).
Принимая во внимание, что компенсационная адаптация к потере веса приводит к уменьшению расхода энергии и повышенной склонности к накоплению жира, применение указанной выше стратегии выглядит идеальным способом предотвращения набора веса после похудения. Тем не менее, для любого человека долговременное следование участникам NWCR стратегии представляет чрезвычайную сложность
Что уж говорить о людях, снизивших вес, у которых увеличился аппетит, в обстановке, где они окружены пищей, особенно, когда окружающая среда не способствует поддержанию физической активности, например, средства транспорта (142). Это подтверждается фактом, что даже в успешной группе NWCR, распространено восстановление массы тела, и очень мало людей повторно сбрасывают вес после его восстановления (142).
Успех хирургических процедур, таких как LAGB и RYGB, вероятно связан с уменьшением аппетита после операций, в отличие от изменений аппетита, которые сопровождают нехирургические методы снижения веса (143, 144). Гормональная адаптация, способствующая набору веса, подобна при LAGB и при диетической потере веса, а механизм подавления аппетита после LAGB до конца не изучен (145). Гормональный профиль, который способствует подавлению аппетита, наблюдали после RYGB (118, 146, 147).
Профилактика отклонений
С каким весом выписывают из роддома детей? Новорожденный должен иметь массу тела не менее 2 килограмм, перед тем как отправиться домой. Это нужно для того чтобы малыш сумел самостоятельно существовать и регулировать свою температуру тела. Ребенка выписывают из роддома только тогда, когда у него нет проблем с питанием и терморегуляцией.
Для того, чтобы предотвратить аномальное снижение веса, необходимо следовать некоторым советам докторов. Нужно допаивать малыша кипяченой очищенной водой. Если ребёнок появился на свет в жаркий период года, необходимо давать его первый месяц приблизительно 100 г воды в сутки. Когда на улице не очень тепло, вполне достаточно будет материнского молока.
Детей на искусственном вскармливании в любом случае нужно поить. Для оказания первой помощи при дегидратации, следует иметь дома электролитическое средство такое как, Humana электролит, Регидрон или бутылку содовой минеральной воды в холодильнике.
Гомеостатическое регулирование
Основным регионом мозга, ответственным за контроль гомеостаза потребления пищи являются дугообразные ядра гипоталамуса (ARC). В пределах ARC существуют разные, взаимодействующие между собой группы нейронов, с противоположным влиянием на энергетический баланс. Нейроны, секретирующие нейропептид Y (NPY), и агути-связанный пептид (AgRP) стимулируют потребление пищи, в то время, как нейроны, выделяющие проопиомеланокортин (POMC), вызывают противоположный эффект. Проекции ARC распространяются в другие регионы гипоталамуса, включая паравентрикулярные ядра (PVN), где выделяются тиротропин-высвобождающий гормон (TRH), кортикотропин-высвобождающий гормон (CRH) и окситоцин (подавляют голод), а также латеральный гипоталамус, являющийся источников меланин-концентрирующего гормона (MCH) и орексинов (вызывают голод).
Таблица 1
Гормоны и пептиды, участвующие в регуляции аппетита
|
Локализация |
Анорексигенные |
Орексигенные |
|---|---|---|
| Центральные | ||
| Гипоталамус |
POMC (13) Несфатин-1 (15) TRH (17) CHR (19) Окситоцин (21) Серотонин (23) Гистамин (25) Урокортин (26) |
NPY (14) AgRP (16) Орексины/гипокретины (18) MCH (20) Эндоканнабиноиды (22) Опиоиды (24) |
| Периферические | ||
| Желудочно-кишечный тракт |
ССК (27) GLP-1 (29) PYY (30) Оксинтомодулин (31) Энтеростатин (32) Бомбезин (33) Урогуанилин (34) |
Грелин (28) |
| Поджелудочная железа |
Амилин (35) Инсулин (36) РР (37) |
|
| Жировые клетки | Лептин (38) |
Периферические сигналы, отражающие краткосрочный и долговременный баланс энергии, двигаются к центру и влияют на относительную активность двух кругов ARC. Гормоны лептин (из жировой ткани) и инсулин (из поджелудочной железы) регулируют долговременный энергетический баланс, тогда как сигналы кратковременной регуляции поступают в мозг от одного приёма пищи до другого и включают гормоны желудочно-кишечного тракта и поджелудочной железы: грелин, холецистокинин (ССК), глюкагоноподобный пептид- 1 (GLP-1), амилин, панкреатический пептид (РР) и пептид YY (PYY), плюс многие, которые ещё предстоит описать (Таблица 1). Эта периферическая информация передаётся с кровотоком и посредством блуждающего нерва в гипоталамус и заднюю часть мозга (а также регионы ствола и ядро одиночного пути). Через эти регионы проходят реципрокные пути, позволяющие интегрировать сигналы, регулирующие потребление пищи и расход энергии (рисунок 1.) (12). Регуляция гомеостаза поддержания массы тела обсуждается подробней в другом месте (11).
Рисунок 1. Отдельные пути, участвующие в регулировании массы тела.
CART – кокаин- и амфетамин-регулируемые транскрипты; αMSH – α-меланоцит-стимулирующий гормон. Рисунок воспроизведён по: Proietto J. Why is treating obesity so difficult? Justification for the role of bariatric surgery. Med. J. Aust. 2011;195(3):144–146.
Оценка по шкале Апгар
Оценка состояния новорожденного по шкале Апгар проводится на 1 и 5-й минуте жизни. Обычно низкая оценка на 1-й минуте обнаруживает новорожденных, нуждающихся в реанимационных мероприятиях; а оценка на 5-й минуте свидетельствует об эффективности этих мер.
Большинство новорожденных на 1-й минуте жизни имеют оценку 7-8 баллов по шкале Апгар (наблюдается легкий акроцианоз вследствие переходного кровообращения и снижение мышечного тонуса). Оценка 4-6 баллов свидетельствует о асфиксии средней степени, 0-3 балла — о тяжелой асфиксии. Оценку 10 баллов на 1-й минуте жизни имеют только 15% новорожденных.
На 5-й минуте жизни оценка по шкале Апгар обычно повышается до 8-10 баллов. Если на 5-й минуте оценка по шкале Апгар менее 7, дополнительно проводят оценку новорожденного каждые 5 мин в течение 20 мин.
Для стимуляции активности новорожденного нежно потирают его туловище, спинку, конечности и легко похлопывают по подошвам. Другие методы стимуляции недопустимы в связи с опасностью травмы новорожденного.
В случае тяжелой асфиксии (0-4 балла по шкале Апгар) выполняют повторное отсасывание слизи и искусственную вентиляцию легких со 100%-м кислородом. При подозрении на аспирацию околоплодных вод сразу после рождения головки (до рождения туловища!) тщательно отсасывают содержимое глотки, трахеи, выполняют интубацию трахеи и оксигенацию с положительным давлением кислорода (100%-й кислород).
Первичный туалет новорожденного заключается в обработке глаз 30% раствором сульфацил натрия (профилактика офтальмобленореи). На расстоянии 0,5-0,8 см от пупочного кольца накладывают зажим, культю пуповины обрабатывают 5% раствором йода и накладывают марлевую повязку. Первичная обработка кожи новорожденного заключается в удалении творожистого масла, остатков крови, мекония, слизи ватным тампоном, орошений стерильной маслом. После окончания первичного туалета новорожденного измеряют его рост от макушки до пят, массу тела, окружность головки (согласно прямому диаметру) и окружность плечиков. На ручки надевают браслеты с указанием фамилии матери, пола ребенка, номера истории родов, даты и времени рождения.
Оценка новорожденного по шкале Апгар
|
Параметры |
Оценка, баллы |
||
|
1 |
2 |
||
|
Сердцебиение |
Отсутствующее |
До 100 уд/мин |
Более 100 уд/мин |
|
Дыхание, крик |
Отсутствующие |
Брадипное, аритмичное дыхание, слабый крик |
Дыхание нормальное, громкий крик |
|
Мышечный тонус |
Тонус слабый, конечности вялые, свисают |
Тонус уменьшен, конечности несколько согнуты |
Активные движения |
|
Рефлексы (реакция на отсасывание, раздражение подошв) |
не определяется |
Гримасса |
Кашель, чихание, плач |
|
Оттенок кожи |
Генерализованная бледность или цианоз |
Розовое тело, синие конечности |
Розовый |
При недоношенности дополнительно осуществляют оценку степени дыхательных расстройств по шкале Сильвермана-Андерсена каждые 6 ч после рождения в течение 1-2 дней или до ликвидации дыхательных расстройств.
Доношенный новорожденный имеет гестационный возраст > 37 нед, масса тела обычно > 2500 г, рост (от макушки до пят) > 45 см и в среднем составляют соответственно 3500 ± 500 г и 50 ± 5 см. Высота головки равен 1/4 длины тела новорожденного; окружность головки 34-36 см, окружность груди — 32-34 см. Доношенный новорожденный громко кричит, у него активные движения, выраженный мышечный тонус и ссальний рефлекс.
Кожа розовая, эластичная, покрыта пушковыми волосами (преимущественно на плечевом поясе), подкожный слой хорошо развит. Ушные раковины и хрящи носа упругие, ногти твердые, выходят за край ногтевого ложа. Пупок располагается посередине между лобковым симфизом и мечевидным отростком. У мальчиков яички опущены в мошонку, у девочек малые половые губы прикрыты большими.