Как улучшить спермограмму
Содержание:
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
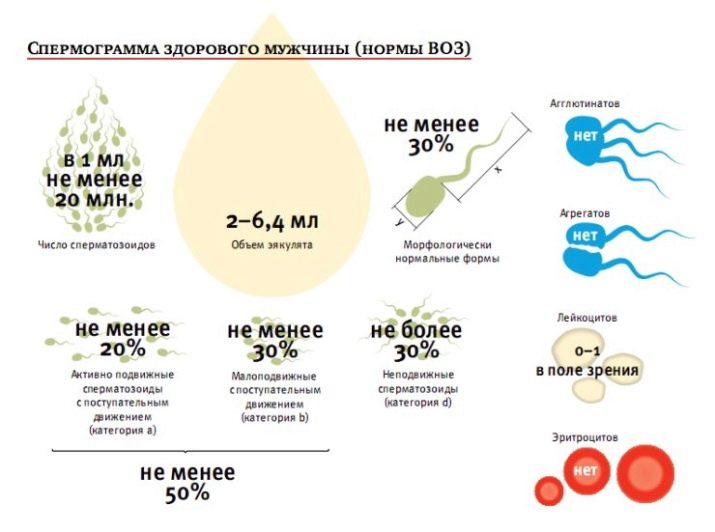
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения. Принято различать несколько степеней олигозооспермии.
- Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
Как подготовиться к ЭКО женщине?
Подготовку к экстракорпоральному оплодотворению необходимо начинать за 3 месяца до цикла, в котором запланирована процедура. Предварительно нужно записаться на консультацию к врачу – он повторно оценит результаты пройденных пациенткой диагностических обследований и, если необходимо, назначит дополнительные для уточнения диагноза. Также он ответит на все вопросы о предстоящей процедуре и после этого предложит пациентке подписать соглашение о проведении ЭКО, в том числе с помощью методов ИКСИ и вспомогательного хэтчинга. Только после того, как все формы будут подписаны, процедура вступает в активную фазу.
Непосредственно перед ее началом женщине нужно выполнить несколько рекомендаций, чтобы повысить шансы на успешное наступление беременности:
- Нормализовать режим питания, исключив из него острые и жареные блюда, фастфуд, кофе и алкоголь. Предпочтение необходимо отдать пище из свежих овощей и фруктов, диетического мяса, рыбы, морепродуктов, приготовленных на пару, отварных или тушеных. Цель диеты заключается в том, чтобы привести массу тела в соответствие с физиологической нормой.
- Отказаться от любых вредных привычек – употребления алкоголя и психоактивных веществ, курения. Если указанные проблемы носят систематический характер, рекомендуется предварительно пройти курс реабилитации.
- Исключить прием любых лекарственных средств за исключением тех, которые на данный момент прописаны пациентке из-за других имеющихся заболеваний. Предварительно ей необходимо согласовать употребление медикаментов как с репродуктологом, так и со своим лечащим врачом, чтобы курсы терапии не вошли в конфликт друг с другом.
- Ограничить сексуальную активность на этапе стимуляции яичников и полностью исключить ее за 3-4 дня до пункции перед ЭКО. После переноса эмбрионов также рекомендуется не вступать в половой контакт до проведения теста, который покажет наличие или отсутствие беременности (обычно он проводится через 14 дней).
- Ограничить физическую активность, исключив любые большие нагрузки, подъем тяжестей, тяжелый труд. Рекомендуется сделать упор на такие щадящие методы тренировки, как йога, пилатес, прогулки и легкие пробежки на открытом воздухе. Однако, полностью физическую активность исключать нельзя.
- Избегать посещения бань и саун, а также прием горячей ванны дома. Это позволит избежать перегрева перед ЭКО, который негативно влияет на репродуктивную систему. Также рекомендуется не посещать бассейны и общественные водоемы, а личную гигиену проводить только в теплом душе.
- Исключить контакты с людьми, имеющими симптомы респираторных заболеваний, а также избегать мест с повышенными инфекционными рисками. При появлении признаков ОРВИ (или любой иной инфекции) необходимо сразу же обратиться к врачу для лечения заболевания. Пока пациентка не излечится, процедуру ЭКО придется на время отложить.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Описание
Комплексное исследование включает анализ спермограммы, MAR-тест, биохимию спермы (цинк, лимонная кислота, фруктоза) + фотофиксация (3 препарата). Профиль позволяет провести диагностику мужского бесплодия.
Спермограмма — метод исследования эякулята, который проводят с целью оценки мужской фертильности и выявления возможных заболеваний половой системы.Стандартная спермограмма включает:
- макроскопическое исследование: определение консистенции, объёма, цвета, вязкости и рН эякулята;
- микроскопическое исследование: изучение подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
MAR-тест — это анализ, при котором определяется соотношение нормальных сперматозоидов к количеству сперматозоидов с антиспермальными антителами на поверхности. Образующиеся на поверхности сперматозоидов аутоиммунные антитела IgA и IgG могут являться одной из причин бесплодия. В результате деятельности аутоиммунных антител образуется оболочка на поверхности сперматозоида, которая препятствует оплодотворению женской яйцеклетки. Это происходит из-за того, что организм из-за ряда причин стал воспринимать собственные половые клетки как чужеродные тела и атаковать их. Всемирная Организация Здравоохранения рекомендует включать этот тест в каждое исследование эякулята (спермограмму).
MAR-тест позволяет провести диагностику мужского бесплодия.Биохимия спермы (цинк, лимонная кислота, фруктоза) — исследование, которое проводится для диагностики концентрации веществ, влияющих на образование, морфологическое строение и оплодотворяющую способность мужских половых клеток. Наиболее активное участие в сперматогенезе и процессе слияния яйцеклетки и сперматозоида принимают фруктоза, лимонная кислота, цинк.Фруктоза — основа питания сперматозоидов, главный источник их энергии. Образование ее почти полностью происходит в семенных пузырьках под влиянием андрогенов, и поэтому по ее концентрации можно судить о секреторной функции семенных пузырьков.
Цинк — вырабатывается предстательной железой. Уменьшение его концентрации в эякуляте свидетельствует о понижении качества сперматозоидов, особенно это влияет на их подвижность. Для восстановления уровня цинка и повышения качества спермы мужчинам следует употреблять в пищу продукты, насыщенные цинком, а также селеном: спаржу, зелень, сельдерей, морскую рыбу и иные морепродукты.Лимонная кислота —влияет на правильное строение сперматозоидов, и их способность проникать в яйцеклетку. Снижение уровня лимонной кислоты наблюдается при воспалительных процессах в урогенитальном тракте, так как она вырабатывается предстательной железой. В таком случае выявляется снижение либо утрата функции сперматозоидов.Фотофиксация препарата — изображение на бумажном носителе, полученное при микроскопировании препарата.
Подготовка
Спермограмму сдают после полового воздержания. Рекомендуемый срок воздержания 2–7 дней. В период подготовки нельзя употреблять алкоголь в любых количествах.
За 7–10 дней необходимо исключить прием лекарственных препаратов, процедуры с перегреванием: УВЧ, сауна, баня.
В день, предшествующий выполнению анализа, желательно исключить тяжелые физические и психологические нагрузки.
После выполнения массажа простаты должно пройти не менее 3-х дней.
Если в период подготовки были простудные или другие острые заболевания, сопровождавшиеся подъемом температуры, стоит отказаться от выполнения исследования.
Показания:
- бесплодный брак;
- предполагаемое иммунологическое бесплодие у мужчин.
С помощью полученных результатов можно сделать выводы о мужском бесплодии, простатите и возможных инфекциях
Оценивать фертильность эякулята по отдельно взятым параметрам некорректно, необходимо принимать во внимание все показатели. При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1–2 недели пересдать данное исследование и с полученными результатами обратиться к андрологу, для выявления причин патологии
При повторном исследовании желательно придерживаться, по возможности, одинаковых периодов воздержания для правильной оценки полученных результатов в динамике.
Спермограмма анализ спермы при бесплодие
Узнать о своей фертильности позволяет – анализ спермограмма – базовое исследование, правильно расшифрованная спермограмма дает 50% информации о состоянии репродуктивной функции мужчины. Спермограмма – это точка отсчета дальнейших действий и при необходимости последовательного обследования пациента. Спермограмма должна быть выполнена в соотвествие с нормами принятыми Всемирной организацией здравоохранения.
В стандартный алгоритм обследования входит не только анализ спермы (спермограмма), но и выполнение Мар теста, т.к. в 10% случаев даже нормальные показатели спермограммы могут сочетаться с положительным тестом на антиспермальные антитела (иммунный фактор бесплодия).
Проводимые дополнительно такие исследования как морфологии по Крюгеру и ЭМИС позволяют более углубленно оценить качество сперматозоидов, а значит более эффективно подобрать схемы терапии. В нашей клинике результат анализа спермограммы пациент получает в течение часа, в случае выявления патоспермии можно сразу проконсультироваться у квалифицированного врача андролога.
Для онлайн расшифровки результата пройдите в раздел Вопрос и ответов.
Что такое спермограмма и для чего выполняют данное исследование?
Спермограмма или исследование эякулята – основной целью исследование является определение способности спермы к оплодотворению и выявление заболеваний (патологического процесса), вызвавших поражение. В отличие от других биологических материалов сперма очень чувствительна к воздействию различных факторов. Поэтому для получения достоверного результата анализа необходимо исключить или снизить воздействие всех факторов в период подготовки пациента к сдаче анализа, в процессе получения анализа и проведении исследования.
Исследование выполняют строго по времени, обработка спермы лаборантом должна быть начата в течение часа с момента сдачи, поэтому очень важно сдавать спермограмму там, где анализ выполняют непосредственно в клинике специально обученным квалифицированным специалистом
Особенности анализа, показания к процедуре
Чаще всего спермограмму назначают для выявления причины мужского бесплодия. Задача анализа – обнаружить факторы, негативно влияющие на функционирование спермообразующих клеток. Спермограмму обязательно сдают в рамках предварительного обследования перед искусственным оплодотворением, а также для контроля за результатами лечения бесплодия, простатита. Эякулят также анализируют с целью оценки последствий варикоцеле (варикоз вен яичка), инфекционных заболеваний яичек (орхит, эпидидимит), травм половых органов. Без спермограммы мужчина не может сдать половые клетки на криоконсервацию или стать донором.
Для анализа не подходит сперма, полученная в ходе прерванного полового акта, поскольку в нее могут попасть посторонние включения (смазка, выделения, остатки моющих средств). Первая порция при этом нередко теряется. Для спермограммы подходит только эякулят, полученный путем мастурбации (причем чистыми руками). Анализ сдают минимум дважды. Интервал между исследованиями составляет от недели до трех. Период предварительного полового воздержания при этом должен сохраняться.
Для исследования полученного материала применяются следующие методы:
- Макроскопический анализ: объем, цвет, запах, густота, кислотность, включения слизи.
- Микроскопическое исследование спермы включает определение качества и количества сперматозоидов, наличие лейкоцитов, эритроцитов.
- Морфологический анализ спермограммы выявляет нарушения в функционировании органов репродуктивной системы.
О всех тонкостях сдачи анализа рассказывает врач венеролог-уролог Екатерина Макарова
- Иммунологический (MAR-тест) − для выявления антиспермальных антител (веществ, атакующих собственные половые клетки). Данный тип исследования назначают при наличии в эякуляте слипшихся сперматозоидов. Обычная спермограмма не покажет количество недееспособных, покрытых антителами. Если сперматозоидов мало либо вовсе отсутствуют, то анализ не проводится.
- Биохимический анализ спермы определяет качество работы половых желез, обогащающих эякулят микро- и макроэлементами, фруктозой, L-карнитином.
- Анализ спермы на флору (посев) помогает выявить патогены, мешающие нормальному зачатию (например, хламидии).
Стандартная (базовая) спермограмма включает исследование первыми тремя методами и применяется в основном для контроля лечения. Расширенная подразумевает более детальное исследование (биохимия, антитела).
Изучением спермограммы занимается лаборант-сперматолог. Результаты обычно выдают на следующий день, но есть услуга срочной интерпретации анализов – за 3-4 часа. Посев на микрофлору ускорить нельзя, анализ займет 5-6 дней.
Подготовка к сдаче спермограммы
Качество и параметры спермы зависят от множества разнообразных факторов, по этой причине, перед тем как сдавать анализ, необходимо проконсультироваться с врачом, получить ряд рекомендаций и тщательно подготовиться к проведению анализа.
Основные правила сдачи спермограммы:
Первое правило – соблюдение диеты:
Продукты питания оказывают прямое влияние практически на все показатели спермы, поэтому важно соблюдать определенную диету, конечно, строгих рамок нет, но если придерживаться правильного питания перед спермограммой, то можно получить отличные результаты. Перед сдачей необходимо исключить жирную, острую и жареную пищу, так как такие продукты уменьшают объем и подвижность спермиев
Также необходимо ограничить употребление кофе, которое отрицательно влияет на подвижность и функциональность сперматозоидов. Следует полностью исключить алкоголь, так как он вызывает гибель спермиев, нарушения сперматогенеза и влияет на другие показатели спермы.
Занимаясь подготовкой к спермограмме, обязательно включите в свой рацион овощи, фрукты, а также продукты, содержащие витамины и минералы. Питание должно быть сбалансированным и рациональным.
Соблюдать диету следует за 5-7 дней перед спермограммой;
Второе правило – соблюдение определенной частоты половых контактов:
Подготовка к сдаче спермограммы часто заключается в воздержании от сексуальных отношений перед выполнением анализа. Но ограничить секс необходимо на 2-3 суток до сдачи спермограммы, более длительное воздержание может привести к негативным результатам.
Такие сроки названы не случайно. Увеличение частоты половых контактов естественно снижает фертильность спермы, так как в нем не успевают накапливаться сперматозоиды в достаточном количестве и у нее снижается объем, поэтому перед спермограммой необходимо подождать хотя бы 2 суток. Но более длительное воздержание также неблагоприятно, так как в эякуляте могут попасть погибшие спермии, да и может измениться подвижность сперматозоидов. Это следует обязательно учитывать, занимаясь подготовкой;
Третье правило – исключить попадание токсичных веществ:
Очень важно исключить токсичные вещества (алкоголь, наркотические препараты, а также табак и т.п.), при этом не стоит забывать и о лекарственных средствах. За неделю перед сдачей спермограммы нужно перестать принимать медикаменты, если курс лечения нельзя прерывать, то нужно сообщить об этом врачу и проконсультироваться с ним. Исключение составляют антибактериальные средства. Нужно помнить, что анализ можно выполнять не раньше чем через 3 месяца после приема последней таблетки;
Четвертое правило – исключение воспалительных процессов:
Подготовка должна заключаться в полном исключении любых воспалительных процессов в организме, а не только местных. Обострение воспалительных заболеваний и появление новых болезней (в том числе и простудных) требует проведения терапевтических мероприятий, после выздоровления должно пройти не менее 7-10 дней перед сдачей спермограммы;
Пятое правило – исключить горячие процедуры:
Всем известно, что нужно полностью исключить посещение бани, сауны и горячей ванны. Это связано с тем, что высокие температуры (как и низкие) вызывают нарушения сперматогенеза, так как оптимальная температура для созревания сперматозоидов в яичках составляет примерно 34-35 градусов. Поэтому за несколько дней перед спермограммой следует отказаться от выполнения горячих процедур;
Шестое правило – исключить физические нагрузки:
Конечно, полностью отказаться от движения и лежать не стоит, но чрезмерные физические нагрузки негативно отражаются на параметрах эякулята, поэтому за 1-2 суток перед спермограммой следует ограничить спортивные занятия;
Заключительное правило – обеспечить полноценный отдых и ограничить психоэмоциональное напряжение:
Усталость и стресс отрицательно сказываются на показателях спермы, поэтому подготавливаясь к спермограмме, за 1-2 дня необходимо нормализовать режим труда и отдыха.
Подготовка к спермограмме – это ответственный этап, поэтому не стоит его недооценивать. Выполнив эти несложные рекомендации, можно значительно снизить воздействие неблагоприятных факторов на результаты анализа и получить достоверные данные, отражающие функциональность яичек и фертильность.
Сдача материала на анализ
Материал для исследования мужчина собирает непосредственно перед сдачей в лабораторию. Делается это самостоятельно, посредством мастурбации. Сперма собирается в специальную стерильную ёмкость, которую можно приобрести в аптеке. Не рекомендуется использовать для сбора презервативы.
Недопустимо сдавать на анализ биологический материал, полученный в процессе любой разновидности полового акта, собранный с каких-либо поверхностей. В баночку должен попасть полный объём эякулята, выделившийся за одно семяизвержение, так как этот показатель является важным диагностическим признаком и учитывается в исследовании.
Срок жизни сперматозоидов, попавших во внешнюю среду, невелик, поэтому доставить собранную сперму в лабораторию необходимо в кратчайшие сроки. Ёмкость нельзя взбалтывать, помещать в холодильник, под прямые солнечные лучи, ставить вблизи от нагревательных приборов. Самый хороший вариант – собирать материал в специальном помещении в лаборатории. В таком случае исключена вероятность повреждения биологического материала в процессе транспортировки.
Как подготовиться к спермограмме
Многих интересует вопрос: как правильно подготовиться к спермограмме мужчине.Учитывая все правила сдачи спермограммы подготовка должна начинаться за несколько недель до анализа. Чтобы знать, как подготовиться к спермограмме мужчине следует изучить определенные правила. Грамотная подготовка к спермограмме повысит точность, анализ и поможет установить правильный диагноз.
Так как же поступить если назначена спермограмма как подготовиться к сдаче анализа?
Как подготовиться к сдаче спермограммы? За неделю до проведения анализа необходимо придерживаться диетического рациона – ограничить потребление жареной и жирной пищи, а также снизить количество выпиваемого кофе, поскольку все эти факторы влияют на объем и подвижность сперматозоидов. Также на созревание эякулята влияет дефицит витаминов, поэтому питание следует сбалансировать продуктами, обогащенными ими.
Как подготовиться к анализу спермограммы: половая жизнь. За два дня до сдачи спермограммы необходимо исключить половые контакты. При этом воздерживаться нужно не более семи дней — это и есть подготовка к спермограмме мужчине. Это правило обусловлено тем, что частые половые сношения снижают объем семенной жидкости, а воздержание более семи дней способствует попаданию застарелых сперматозоидов в семенные пузырьки. Воздержание более одного месяца становиться причиной образования дегенеративных форм эякулята, не пригодных к оплодотворению.
Если вы спросите врача о том как готовиться к спермограмме, он скажет, что на протяжении семи дней запрещено употреблять алкогольные напитки, так как это ухудшает подвижность сперматозоидов, изменяют их форму, повышает массу мертвых половых клеток
В итоге, семенная жидкость становиться не пригодной к оплодотворению даже если патологические процессы отсутствуют, еще необходимо узнать спермограмму сдавать натощак или нет? Это очень важно в любом случае.
Спермограмма подготовка к анализу исключает проблемы воспалений в мочеполовой системе. Как правильно подготовиться к спермограмме мужчине у которого есть такие заболевания? Сначала нужно пройти курс лечения и спустя неделю, когда из организма будут полностью выведены лекарственные препараты, можно проводить диагностику.
Как подготовиться к анализу спермограммы при простудных заболеваниях, протекающих с повышенной температурой тела? В таком случае эякулят исследованию не подлежит, так как показатели спермограммы при таком состоянии будут искажены и ошибочно могут расцениваться как патологические. Спермограмма проводиться не раньше чем через десять дней после выздоровления.
Влияет на результаты и перегревание организма. Сперматозоиды дозревают при температуре 34-35 градусов. Как готовиться к сдаче спермограммы если запланировано посещения сауны, бани? Разумеется лучше отказаться от этих мероприятий.
Подготовка к сдаче спермограммы также исключает тяжелые физические нагрузки. Переутомление организма вызывает скопление в мышцах молочной кислоты, что также изменяет показатели спермы в худшую сторону.
Стрессы, эмоциональное перенапряжение косвенно влияют на гормональный фон, поэтому подготовка к сдаче спермограммы мужчине запрещает все, что может спровоцировать изменения показателей семенной жидкости.
На качество спермы влияет и массаж простаты, как готовиться к спермограмме мужчине с такой проблемой? Очень просто, все процедуры следует прекратить перед сдачей спермограммы, тогда подготовка перед сдачей спермограммы будет результативной на все 100%. Если соблюдать все правила относительно того как готовиться к сдаче спермограммы мужчине и придерживаться всех нюансов, то результат будет точным обязательно.
Классификация показателей спермограммы
По объему эякулята
| Нормоспермия | Нормальное количество эякулята (2-6 мл) |
| Полиспермия | Объем эякулята более 8,0 мл |
| Олигоспермияiiiiiiii | Объем эякулята менее 2,0 мл |
| Анэякуляция | Эякулят отсутствует |
По состоянию подвижности сперматозоидов
| Нормокинезис | Подвижные сперматозоиды |
| Аспермия | В эякуляте не обнаружены сперматозоиды и клетки сперматогенеза |
| Астенозооспермия | Снижение подвижности сперматозоидов (количество прогрессивно-подвижных сперматозоидов менее 32%) или снижение скорости движения сперматозоидов |
| Акиноспермия | Полная неподвижность живых сперматозоидов |
По количеству сперматозоидов
| Нормозооспермияi | Нормальное количество и подвижность сперматозоидов; количество сперматозоидов с правильной структурой в эякуляте более 14% |
| Олигозооспермия | Концентрация сперматозоидов в эякуляте менее 15 млн/мл |
| Полизооспермия | Повышенное количество сперматозоидов в эякуляте |
| Некрозооспермия | В эякуляте более 50% мертвых сперматозоидов |
| Криптоспермия | Единичные сперматозоиды, обнаруживаемые только после центрифугирования эякулята |
| Азооспермия | В эякуляте отсутствуют сперматозоиды, однако присутствуют клетки сперматогенеза (клетки-предшественники сперматозоидов) |
По морфологии (структуре) сперматозоидов
| Гемоспермия | Наличие эритроцитов (красных кровяных телец) в эякуляте |
| Лейкоцитоспермия | Число лейкоцитов (белых кровяных телец) в эякуляте более 1 млн/мл |
| Пиоспермия | Наличие гноя в сперме |
| Тератозооспермия | Наличие в эякуляте более 50% патологических (ненормальных) форм сперматозоидов |
Доказана четкая взаимосвязь между нарушением морфологии (структуры) сперматозоидов и снижением фертильности (способностью к зачатию).
Существует большое количество классификаций оценки морфологии сперматозоидов. В нашей практике мы придерживаемся Тайгербергской классификации 1990 г., разработанной Крюгером. Согласно Тайгербергской классификации, нормальными являются сперматозоиды, прошедшие через цервикальный барьер.
Таким образом, критерием «нормальности» является естественный отбор: или сперматозоид идеален, или патологичен.
К минимуму сведены понятия границы нормы; все пограничные, незрелые, субнормальные сперматозоиды отнесены к патологическим формам. Данные критерии оценки получили название «строгие критерии Крюгера».
Строгие критерии Крюгера предполагают наличие не менее 4% нормальных сперматозоидов.
Многочисленными исследованиями и клинической практикой врачей-репродуктологов (специалистов по репродуктивным технологиями) подтверждена практическая значимость оценки по «строгим» критериям. «Строгие» критерии Крюгера рекомендованы Всемирной Организацией Здравоохранения (2010г.) для анализа эякулята.
Как правильно сдавать?
Как правильно сдавать спермограмму подскажет лечащий врач при назначении анализа и повторит это перед процедурой.
Во время процесса использование презерватива строго запрещено. Во-первых, смазка, которая наносится на латекс, значительно искажает результаты исследования. Во-вторых, до сих пор еще не изучено влияние латекса на половые клетки и поэтому лучше не рисковать.
Прерванный половой акт также недопустим, так как возможна значительная потеря веществ. Помимо этого в сперму из влагалища с большей вероятностью попадут лейкоциты, флора и различные примеси. Для сбора и транспортировки эякулята понадобится стерильный пластиковый контейнер, который продается в аптеках или в медицинских учреждениях.
В частных клиниках есть специальные помещения с диваном и различными журналами, а также имеется видеоаппаратура для расположения к расслаблению и возбуждению.
В государственных больницах подобных комнат нет, или же они находятся только в исключительных учреждениях. Поэтому семя необходимо собрать в домашних условиях и принести в лабораторию.
Действия при сдаче анализов.
Освободить мочевой пузырь.
Вымыть руки и половой орган с антибактериальным мылом.
Осторожно открыть пластиковый контейнер, не касаясь его внутренних стенок.
Собрать материал для исследований в баночку. Если какая-то часть семенной жидкости была утеряна при сборе, то об этом нужно сообщить специалисту.
Закрыть плотно контейнер.
Отнести в лабораторию, где исследования будут проводиться в течение часа.
Чтобы удостовериться в отсутствии иммунологического бесплодия, мужчине также необходимо сдать МАР-тест. Обо всех правилах сдачи и нюансах перед процедурой должен проконсультировать лечащий врач.
Семенную жидкость для исследований нужно сдавать 2-3 раза в течение двух месяцев. Это делается для того, чтобы узнать, носят ли патологии постоянный характер или же являются проходящими. Только лечащий врач решает, через какое время необходимо пройти процедуру. Чаще всего это происходит через две или три недели.
Что показывает спермограмма?
С помощью спермограммы исследуются такие параметры эякулята:
- Количество здоровых и некачественных сперматозоидов, их размеры, формы и активность;
- Объем сданного биологического материала и уровень его щелочной среды;
- Скорость движения гамет;
- Морфология сперматозоидов;
- Наличие видоизмененных клеток, их физические и химические характеристики.
Иногда для подтверждения диагноза требуется сдать снализ несколько раз. В этом случае такими же будут правила сдачи спермограммы. Подготовка к повторному анализу должна осуществляться без исключения тех или иных обязательных пунктов.
Осторожней с лекарствами и химикатами.
Не стоит недооценивать влияние антибиотиков на сперму.
Антибиотики провидят к повышению фрагментации ДНК сперматозоидов, что снижает шансы на зачатие и увеличивает вероятность спонтанного аборта у женщины. Большинство антибиотиков (например, амоксициллин и цефалексин) делают мужчину бесплодным почти на месяц: через 10 дней фрагментация достигает максимума, и немного снижается к концу месяца. Однако полное восстановление после курса антибиотиков может продлиться до нескольких месяцев.
Поэтому, если вы думаете о ребенке и вынуждены принимать противомикробные средства, уточните у врача влияние антибиотиков на сперму и спустя сколько времени после окончания курса можно планировать зачатие.
О зачатии придется на время отказаться мужчинам, которые проходят курс химиотерапии. Вещества, входящие в состав лекарств, разрушительно действуют на клетки спермы.
Это же касается токсичных веществ, с которыми сталкиваются и здоровые люди — бензин, хлор, лаки, краски и т. д. Если ваша работа связана с постоянным вдыханием ядовитых паров, расставьте приоритеты правильно. Также если вы активно принимали участие в ремонте, то учтите, что качество спермы может ухудшиться.
Зачем нужно сдавать спермограмму?
Спермограмма – это комплексный анализ эякулята, в ходе которого определяется качественный и количественный состав спермы. Исследованием последней занимается врач андролог.
Спермограмма бывает двух видов: простая и расширенная. Анализ эякулята делается в несколько этапов:
- вначале изучаются макроскопические свойства семени (общий объем спермы, вязкость, кислотность, цвет, время разжижения);
- затем подсчитывается количество сперматозоидов, вычисляется их концентрация, подвижность, внешний вид по Крюгеру, строение и патологии;
- определяется показатель лейкоцитов и других элементов семенной жидкости.

Полученные результаты сравнивают с нормативными числами. В случае отклонения от нормы не стоит спешить с выводами о том, что мужчина бесплоден. Для подтверждения бесплодия проводится комплексная оценка здоровья. Исследование семенной жидкости с профилактической целью позволяет обнаружить патологию в начале ее развития. Если недуг пролечить своевременно, можно предотвратить проблемы касательно зачатия и здоровья в целом.
Сколько времени ждать результата спермограммы? Анализ делается быстро, об итоге исследования можно узнать через 1–3 часа.