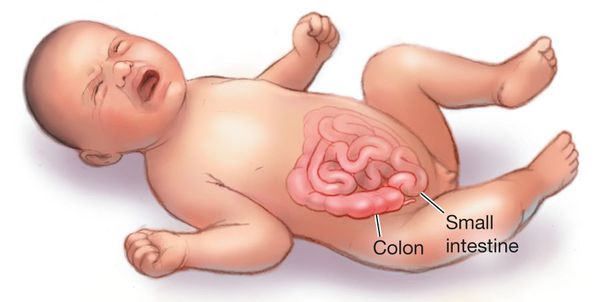
Кишечная инфекция у новорожденного
Содержание:
Симптомы
Симптомы кишечной инфекции у взрослых и детей зависят от разновидности возбудителя. Однако есть общие признаки, указывающие на наличие заболевания: боли в животе, слабость, отсутствие аппетита, рвота, жидкий стул.
В остальном в зависимости от вида ОКИ клинический признак или несколько проявлений могут отличаться. Например, при холере лихорадки может не быть, тогда как шигеллез обязательно сопровождаются ею.
Действие болезнетворных микроорганизмов проявляется не сразу. Инкубационный период обычно составляет от 10 до 50 часов.
Острая кишечная инфекция у взрослых начинается, как правило, с незначительного недомогания, которое сменяют боли в животе и частый жидкий стул. Симптомы острой кишечной инфекции у детей как правило выражены более ярко.
Частый симптом заболеваний кишечника — острый понос. После заражения он может появиться, спустя несколько часов или дней. Вместе со рвотой диарея иногда приводит к обезвоживанию организма.
Этиология ОКИ
Этиология кишечных инфекций связана с попаданием в организм возбудителя болезни. Выделяют 3 основных пути, по которым они поступают в организм:
- через пищу — обычно через продукты питания, которые не прошли достаточную гигиеническую и термическую обработку;
- через воду — симптомы и этиология кишечных заболеваний при заражении через воду возникают при употреблении некачественной воды;
- при бытовом контакте — через различные предметы или грязные руки.
Бактериальные ОКИ часто вызваны бактериями типа сальмонелл, кишечной палочки, а вирусные — попаданием в организм ротавирусов, энтеровирусов и т. п. Тяжелые клинические симптомы возникают при амебиазе и лямблиозе, которые относятся к сравнительно редким причинам.
Причины кишечной инфекции у детей
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др.). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция — зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA). Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Прогноз кишечной инфекции у новорожденного
Кишечная инфекция у новорожденного имеет благоприятные прогнозы в том случае, если заболевание выявлено на ранних стадиях и приняты все необходимые меры для предупреждения обезвоживания и сильной интоксикации организма.
Обезвоживание – одна из основных проблем при кишечной инфекции, так как детский организм быстрее взрослого теряет жидкость и тяжелая дегидратация, особенно при частой рвоте и поносе, может начаться уже в первые часы развития болезни. Такое состояние приводит к нарушению работы мочевыделительной, дыхательной систем, ЦНС, сердца.
Симптомы у новорожденных развиваются очень быстро и главное не упустить момент и вовремя начать действовать и обратиться за квалифицированной помощью, в противном случае, кишечная инфекция может стать причиной смерти малыша.
Кишечная инфекция у новорожденных наиболее распространенное заболевание, так как иммунная система ребенка не сформирована, а устройство пищеварительной системы имеет некоторые особенности. Детский организм вырабатывает меньшее количество соляной кислоты, снижена работа поджелудочной, что облегчает процесс проникновения и развития болезнетворной микрофлоры.
Виды кишечных инфекций
Выделяют следующие основные кишечные инфекции:
- дизентерия;
- холера;
- сальмонеллез;
- пищевое отравление стафилококком;
- энтеровирусная и ротавирусная инфекция у детей и др.
Рассмотрим некоторые из них более подробно.
Пищевые отравления стафилококком
Источником стафилококковой инфекции являются больные ангиной, фарингитом, тонзиллитом, гнойными поражениями кожи. Частой причиной отравления являются такие продукты, как молоко, кефир, рыба, мясо, которые хранились или были приготовлены с нарушением гигиенических норм.
Характерные симптомы данного заболевания — боль в животе, рвота и понос, повышение температуры до 38-39 С – возникают уже через 5-8 часов после употребления некачественного продукта.
Сальмонеллез
Основной источник заражения сальмонеллезом — крупный рогатый скот, лошади, свиньи, кошки, собаки, птицы и другие животные. Основная причина заболевания – употребление в пищу неправильно приготовленных мяса или яиц, зараженных бактерией. Возможно и заражение от больного или носителя сальмонелл.
Инкубационный период заболевания — от 5 часов до 3 суток.
Характерные симптомы — слабость, боль в животе, тошнота и рвота, повышение температуры до 38-39 С, стул до 15 раз в сутки в течение 5-8 дней (испражнения водянистые, с зеленоватым оттенком). Лечение должно проводиться в стационарных условиях.
Ротавирусная инфекция
На ротавирусную инфекцию приходится почти половина всех кишечных расстройств. Заболевание чрезвычайно заразно, передается воздушно-капельно, через грязные руки, сырую воду (хлорка бессильна перед ротавирусом). В народе ротавирусную инфекцию часто называют «кишечным гриппом» или «желудочным гриппом», поскольку среди симптомов есть признаки, свойственные гриппу – кашель, чихание.
Для ротавирусной инфекции характерно острое начало, причем дети переносят болезнь острее, чем взрослые. Основные симптомы – рвота (возможно со слизью, позывы к рвоте возникают даже при условии пустого желудка), резкий упадок сил, потеря аппетита, повышение температуры иногда выше 39 С (иногда она может держаться до 5 дней, и сбить ее очень трудно). Стул в первые сутки желтый, жидкий, а в последующие дни — глинообразный, серо-желтый. Больные жалуются на боль в горле при глотании и насморк.
У грудных детей, которые в силу возраста не могут описать своё состояние, признаком наличия боли служит плач и урчание в животе, частый жидкий стул. Малыши стремительно теряют вес, становятся раздражительными, сонливыми и плаксивыми.
Когда надо вызывать врача?
Кишечные инфекции у детей всегда застают родителей врасплох. Первые их проявления подразумевают общую слабость у ребенка, отсутствие аппетита, головную боль и повышение температуры. Сначала можно принять такие симптомы за признаки ОРЗ, но вскоре клиническая картина дополняется:
- рвотой, частота которой постепенно растет;
- болями в животе и диареей;
- повышенной температурой (до 39°С и более);
- метеоризмом и постоянным «урчанием» в животе.
Симптомы кишечных инфекций могут отличаться друг от друга, в зависимости от того, какой именно болезнетворный микроорганизм стал причиной их развития. Но в любом случае ребенку необходимо осмотр специалиста и квалифицированная помощь.
Определение болезни. Причины заболевания
Ротавирусная инфекция — это острое заболевание, вызываемое ротавирусами, которое преимущественно сопровождается поражением желудочно-кишечного тракта. К характерным симптомам этой инфекции относят многократную рвоту, понос и лихорадку.
Этиология
Таксономия возбудителя болезни:
- царство — вирусы;
- семейство — Reoviridae;
- род — Rotavirus.
Название «Rotavirus» (от лат. «rota» — колесо) было присвоено данному микроорганизму из-за морфологического вида. Его геном состоит из 11-ти двухцепочечных сегментов РНК, окружённых тремя концентрическими капсидами (вирусными оболочками).
Сегменты РНК кодируют шесть структурных (VP1 — VP7) и шесть неструктурных белков (NSP1 — NSP6). Структурные белки в зрелой вирусной частице определяют специфичность хозяина, способность вируса проникать в клетку и его ферментативные функции. Они содержат эпитопы, которые генерируют иммунный ответ. Неструктурные белки принимают участие в репликации генома, т. е. в синтезе вирусных ДНК. Один из них — NSP4 — обладает токсиноподобной активностью.
К настоящему моменту известны десять различных видов ротавируса (от A до J). Они классифицированы по антигенным различиям основного компонента внутреннего капсида VP6. Ротавирус А является наиболее частой причиной развития инфекции у детей. Данный вид ротавируса классифицируют на генотипы по различиям в последовательности сегментов РНК, кодирующих белки наружного капсида VP7 и VP4. У человека выявлено 12 VP7 антигенов (типа G) и 15 VP4 антигенов (типа Р). Сегодня около 90 % всех ротавирусных инфекций человека обусловлено пятью комбинациями G-P типов.
Особенности строения ротавируса делают его высокоустойчивым к воздействию внешних факторов и дезинфицирующих средств. При этом вирус быстро погибает во время кипячения.
Эпидемиология
Источник инфекции — инфицированный человек с явными признаками заболевания или вирусовыделитель (с бессимптомным течением). Больной заразен, начиная с появления первых симптомов и до конца болезни (5-7 дней).
Ротавирусной инфекцией заболевает практически каждый ребёнок младше 5 лет. В развивающихся странах (с низким доходом населения) первое заражение детей ротавирусом случается в возрасте 6-9 месяцев. Заболеваемость у детей до года в этих странах составляет 80 %, тогда как в развитых странах — 65 % .
На долю ротавирусного поражения ЖКТ у взрослых приходится от 2 % до 5 % случаев обращения за медицинской помощью. Особенно восприимчивы к заболеванию люди пожилого возраста.
Ротавирусной инфекции свойственен фекально-оральный механизм передачи, т. е. через систему пищеварения. Данный механизм реализуется тремя путями:
- водным;
- контактно-бытовым (через загрязнённые вирусом руки или предметы быта);
- пищевым (через молоко, молочные продукты и заменители грудного молока).
Для заболевания характерна зимне-весенняя сезонность и всеобщая восприимчивость. После перенесённой инфекции человек может заболеть снова. Это связано с сезонной сменой циркулирующих серотипов. Однако при повторных заражениях болезнь будет протекать легче .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Лечение кишечных инфекций
1
Гастроэнтерология в МедикСити
2
Гастроэнтерология в МедикСити
3
Дневник здоровья
За редким исключением, лечение кишечных инфекций не зависит от возбудителя заболевания и направлено на борьбу с микробами, поддержание нормального функционирования ЖКТ, устранение диареи и предотвращение обезвоживания.
При лечении ротавирусной и других инфекций требуется соблюдение диеты, обильное питье, назначение антибактериальных препаратов и энтеросорбентов. Также при необходимости принимаются меры для снижения высокой температуры.
Основу диеты при кишечных инфекциях составляют каши на воде, кисломолочные продукты, сухари из белого хлеба и крепкий несладкий чай. Нельзя употреблять цельное молоко, темный хлеб, сахар, сырые фрукты и овощи.
Обращение к врачу – обязательно условие при наличии любых симптомов кишечных инфекций. Некоторые кишечные инфекции требуют стационарного лечения!
Лечение кишечной инфекции у новорожденного
Стоит отметить, что дети, которые находятся на грудном вскармливании кишечные инфекции переносят намного легче, чем дети, которых уже отлучили от груди либо искусственники. Материнское молоко способствует укреплению иммунитета малыша и повышает сопротивляемость организма.
При кишечной инфекции лечение в первую очередь направлено на уничтожение болезнетворных микроорганизмов, снижение интоксикации и обезвоживания, восстановление нормального баланса бактерий в кишечнике.
При появлении первых признаков заболевания следует прекратить кормление на 12-18 часов (в этот период ребенку можно давать только чистую кипяченую воду или чай).
Также в этот период нужно давать ребенку сорбенты для выведения токсинов и препараты для восстановления водно-электролитного баланса.
При рвоте врач может назначить промывание желудка, если даже после такой процедуры ребенок не перестает рвать, назначается искусственное введение питательных веществ через капельницу. В тяжелых случаях (например, при стафилококковой инфекции) могут быть использованы антибактериальные препараты широкого спектра действия.
В обязательном порядке назначаются средства, восстанавливающие микрофлору кишечника.
Грудничкам обычно назначается Смекта, Энтеросгель, который не только поглощает токсины, но и снижает интоксикацию организма, Регидрон для восстановления водно-электролитного баланса.
Звучит ужасно. А какие меры профилактики помогут мне и моему ребенку не заболеть?
Правила несложные: мыть руки перед едой и после посещения общественных мест. Тщательно мыть овощи и фрукты, строго контролировать сроки годности продуктов, хранить все скоропортящиеся продукты в холодильнике (размораживать или мариновать мясо, рыбу тоже надо в холодильнике, а не на столе). Оценивайте внешний вид и запах продуктов, появление плесени – самый показательный признак испорченности пищи. Если сомневаетесь в качестве продукта – не рискуйте, отправьте в мусорное ведро.
Самый надежный способ профилактики ротавирусной инфекции (самой частой причины кишечной инфекции у детей до двух-трех лет) – это вакцинация! Живая ротавирусная прививка дается в виде капелек, первую дозу можно получить, начиная с шести недель строго до 15 недель. До восьми месяцев желательно успеть сделать три таких вакцины. Ротавирус очень тяжело переносится малышами, обезвоживание у них наступает крайне быстро. Этот вирус также является ведущей причиной обращений в поликлиники, госпитализаций и смертности в структуре острых кишечных инфекций во многих странах мира (даже в Европе).

Симптомы кишечной инфекции во время беременности
Заразиться кишечной инфекцией может любой, включая беременных, особенно, учитывая снижение иммунитета будущих мам. Инфекция может передаться при контакте с больным (к примеру, от старшего ребенка в семье), из-за несоблюдения гигиены, употребления немытых фруктов, овощей и пр.
Признаки болезни могут проявиться через несколько часов после инфицирования либо через несколько дней.
При легком течении болезни врач может назначить амбулаторное лечение, но при частой рвоте (более 5 раз в сутки), поносе, высокой температуре требуется госпитализация.
Как повлияет болезнь на состояние ребенка, зависит от возбудителя инфекции. Сальмонеллез и токсикоинфекции в большинстве случаев не отражаются на течении беременности и проходят в легкой форме. Тяжелые инфекции, которые вызывают брюшной тиф, дизентерию, амебиаз и оказывают сильное влияние, как на беременность, так и на ребенка (в некоторых случаях могут привести к выкидышу) встречаются на сегодняшний день крайне редко и вероятность подхватить инфекцию такого типа очень низкая.
Кишечная инфекция при беременности обычно проявляется сразу (при остром течении заболевания), либо маскируется под признаки токсикоза (тошноту, рвоту, головокружение). В большинстве случаев инкубационный период ее развития составляет от нескольких часов до двух суток.
Можно выделить следующие симптомы кишечной инфекции при беременности:
- потеря аппетита;
- тошнота;
- рвота (часто – многократная);
- диарея;
- жажда;
- неприятные ощущения в животе;
- метеоризм;
- лихорадка;
- выраженная слабость;
- кровь в стуле.
Для заболевания характерны два основных синдрома: инфекционно-токсический, который выражается в повышении температуры и лихорадке; и кишечный, имеющий признаки гастрита, энтерита, гастроэнтерита, колита и т.п.
Будущая мама жалуется на головную боль, головокружение, слабость, озноб, отсутствие аппетита и общее недомогание. Светло-коричневый кал сигнализирует о развитии кишечной инфекции по типу гастроэнтерита, многократный водянистый понос является синдромом энтерита, боли в животе с частым опорожнением в виде кала с примесями слизи – частый синдром энтероколита. При тяжелом течении заболевания возникает гастроэнтероколит – поражение инфекцией всех отделов пищевого тракта.
Патогенез
Кишечная инфекция при беременности может угрожать здоровью матери и ребенка, поэтому очень важно вовремя ее выявить и устранить. Патогенез как совокупность процессов, определяющих механизмы возникновения и особенности течения болезни, заключается в инфекционном воспалении кишечника и развитии осложнений
При этом может поражаться слизистая оболочка сразу нескольких его отделов. Так, воспаление двенадцатиперстной кишки имеет название «дуоденит», ободочной кишки – «колит», тонкой кишки ‒ «энтерит», аппендикса – «аппендицит». Результатом развития патологического процесса является нарушение функций кишечника: происходит плохое переваривание пищи и накопление каловых масс, увеличивается количество кишечной слизи, питательные вещества практически не всасываются. В запущенном случае наблюдается образование язв, которые, глубоко поражая стенки кишки, вызывают ее разрыв (прободение), следствием чего может стать перитонит, т.е. воспаление брюшины
Патогенез как совокупность процессов, определяющих механизмы возникновения и особенности течения болезни, заключается в инфекционном воспалении кишечника и развитии осложнений. При этом может поражаться слизистая оболочка сразу нескольких его отделов. Так, воспаление двенадцатиперстной кишки имеет название «дуоденит», ободочной кишки – «колит», тонкой кишки ‒ «энтерит», аппендикса – «аппендицит». Результатом развития патологического процесса является нарушение функций кишечника: происходит плохое переваривание пищи и накопление каловых масс, увеличивается количество кишечной слизи, питательные вещества практически не всасываются. В запущенном случае наблюдается образование язв, которые, глубоко поражая стенки кишки, вызывают ее разрыв (прободение), следствием чего может стать перитонит, т.е. воспаление брюшины.
Из механизмов развития диареи как симптома кишечной инфекции можно выделить: повышение секреции электролитов, вследствие чего наблюдается массовая потеря жидкости; понижение абсорбции питательных веществ из-за повреждения кишечного эпителия. Этиологическими агентами могут выступать простейшие, вирусы и бактерии.
Иммунопрофилактика
В Европе существуют специализированные ротавирусные вакцины. Некоторые страны уже включили их в Национальный календарь профилактических прививок для детей. Прививки впервые делают 2-х месячным детям. 2 или 3 дозы пероральной вакцины вводятся с регулярными интервалами до 6 месяцев.
Существует два типа вакцин, которые состоят из наиболее распространенных серотипов ротавирусов и их комбинаций. В Европейских странах часто применяются:
- RotaTeq (РотаТек). Живая аттенуированная пентавалентная (серотипы G1, G2, G3, G4 и P1) пероральная вакцина, вводимая 3 раза;
- Ротарикс. Живая аттенуированная моновалентная (G1P) оральная вакцина, вводимая в 2 дозах..
Диетотерапия:
Грудничкам: Лучшая диета для ребенка этого возраста — это отмена всех прикормов и «висение» на груди. Если он уже получает прикормы, их подключают на второй-третий день болезни: каши на воде (рис, гречка, допускается овсянка), парные (баночные) овощи, в последнюю очередь возвращают мясо, через неделю после болезни вводим печеные (или баночные) яблоки и груши.
Ребенку постарше (после года) выдавайте пищу чаще и маленькими порциями. Если у него нет рвоты после еды, на жесткой диете сидеть необязательно. Не настаивайте на том, чтобы ребенок съел всю порцию, пара ложек — это уже хорошо. Помните золотое правило выздоровления: силы для него берут не только из еды. Организм тратит на борьбу с болячкой свои ресурсы, а еда его только отвлекает, особенно еда неправильная. Не кормите насильно ребенка, не перегружайте его печень, поверьте, он наверстает упущенное, когда ему станет лучше.
Детям старше трех лет (в острый период инфекции) необходимо полностью исключить из питания цельное молоко и каши на цельном молоке, ряженку, сливки, черный хлеб. А также мясные, куриные и рыбные бульоны. Блюда из фасоли, гороха, свеклы, капусты, виноград и цитрусовые, а также все жирное, жареное, консервированное (кромеконсервов для детского питания).
Чего делать нельзя:
! Не давайте ребенку в первые дни заболевания ферменты (мезим, креон и др.) Они могут только усилить понос, особенно при кишечных инфекциях вирусного происхождения.
! Не давайте никаких бакпрепаратов (линекс, хилак…). На первом этапе болезни, пока сохраняется жидкий стул и рвота, принимать их бессмысленно.
! Не надо кормить ребенка, чтобы подкрепить его силы, не давайте ему сухари, хлеб, и т.д., чтобы «хоть что-нибудь съел».
! При повышенной температуре не обтирайте ребенка спиртовыми растворами и уксусом! Это токсический удар для ослабленного организма, токсины свободно проникают в кровь через кожу.
! Не используйте для выпаивания соки, концентрированные компоты.
! Категорически нельзя и опасно давать ребенку при кишечном расстройстве препараты от диареи (иначе токсины, которые есть в каловых массах, перестанут выводиться из организма), слабительные, обезболивающие (аспирин, анальгин) и любые другие препараты без консультации врача.
Когда необходимо вызывать скорую помощь?
— если невозможно поить ребенка из-за рвоты <— при обнаружении крови в стуле — при появлении сильной боли в животе — при учащении и усилении рвоты, присоединении к ней головной боли— при отсутствии мочи более 6 часов, что говорит об обезвоживании — при изменении внешнего вида ребенка: серые кожные покровы, заостренные черты лица. При снижении температуры тела.
Наблюдение за ребенком в период выздоровленияЕсли ребенок перенес тяжелую форму ОКИ, находился в стационаре, то еще в течении месяца после выписки необходимо соблюдать диету
А по окончании лечения важно провести исследование на дисбактериоз кишечника и коррекцию выявленных нарушений
Симптомы инфекции мочевыводящих путей
Симптомы инфекции мочевыводящих путей зависят от ее локализации и возраста ребенка. Для диагностики инфекции мочевыводящих путей у детей необходим тщательный анамнез. При беседе с родителями необходимо выяснить, есть ли жалобы при мочеиспускании (боль, натуживание, императивные позывы, ритм мочеиспускания, недержание мочи, количество мочи при мочеиспускании), были ли в анамнезе эпизоды инфекции, неясные подъемы температуры, жажда. Также необходимо измерить артериальное давление.
Симптомы инфекции МВП у грудных детей
У детей раннего возраста (до года) симптомы инфекции выражены мало и неспецифичны: температура нормальная или слегка повышена, интоксикация, выраженная в серой окраске кожных покровов, апатии, анорексии, потере массы тела. Дети дошкольного возраста редко жалуются на боли в спине или пояснице, чаще единственным симптомом является подъем температуры. При остром бактериальном цистите 38С и выше 38,5 при вовлечении верхних мочевыводящих путей. Для инфекции мочевыводящих путей свойственно рецидивирующее течение.
Диагноз инфекции мочевыводящих путей основывается на анализе мочи с ее бактериологическим исследованием. Важно научить родителей делать правильно забор мочи
|
Сбор мочи для анализа у детей, контролирующих мочевой пузырь, необходимо проводить утром. Перед забором ребенка необходимо подмыть и вытереть салфеткой, у девочек влагалище прикрывают ватным тампоном. Для анализа берется средняя порция, поскольку в первой моче содержится больше периуретальной флоры. |
Если все же анализ мочи показал бактериурию (наличие бактерий), необходимо повторить обследование, дабы избежать неправильной постановки диагноза, а впоследствии напрасного лечения детей антибактериальными препаратами.
В анализе мочи при инфекции мочевой системы находят бактерии, лимфоциты, эритроциты, возможен белок. У мальчиков в норме можно обнаружить 2-3 лейкоцита, у девочек лейкоцитов 5-7 в поле зрения, эритроцитов 1-2 в поле зрения. Более точное количество лейкоцитов можно определить пробами по Ничипоренко, Амбурже, Адисса-Каковского. Отсутствие лейкоцитурии исключает диагноз пиелонефрита и цистита. Для диагноза инфекции мочевой системы эритроциты или белок в моче не имеют диагностического значения. При наличии же симптомов инфекции протеинурия подтверждает диагноз пиелонефрита.
Для диагностики также проводят ультразвуковое исследование почек и мочевого пузыря, экскреторную урографию, нефросцитиграфию, радиоизотопную рентгенографию, исследования уродинамики. УЗИ и урография позволяют выявить обструкцию и аномалию развития органов мочевой системы, цистография – пузырно-мочеточниковый рефлюкс и внутрипузырная обструкция.
Лечение ИМВП у детей
Лечение инфекции мочевыводящих путей являются строится по основным принципам:
-
Назначение антибактериальных препаратов в соответствии с чувствительностью возбудителя.
-
Снижение интоксикации при высокой активности процесса.
-
Длительная антимикробная профилактика при обнаружении пузырно-мочеточникова рефлюкса и рецидивирование мочевой инфекции.
-
Своевременная коррекция нарушения уродинамикии мочевыводящих путей.
-
Повышение иммунологической реактивности организма ребенка.
Как лечатся мочевыводящие инфекции у новорожденных
У новорожденных детей антибиотик вводится парентерально, у большинства остальных детей орально. В случае чувствительности к препарату моча становится стерильной через 24 часа после начала лечения. При сохранении бактерий в моче во время лечения говорит о резистентности возбудителя к препарату. Другие симптомы воспаления сохраняются дольше, повышение температуры до 2-3 дней, лейкоцитурия до 3-4 дней, повышение СОЭ может наблюдаться до 3 недель. Длительность лечения антибиотиками в среднем составляет 10 дней.
У детей с циститом задачей лечения является освобождение от дизурии, которая у большинства проходит в течение 1-2 дней, поэтому прием антибиотика в течение 3-5 дней оказывается обычно достаточным. У детей с пиелонефритом необходимо предупредить персистенцию инфекции и сморщивание почки. У пациентов с высоким риском прогрессирования профилактика должна проводиться в течение нескольких лет. При проведении лечения необходимо проводить с родителями разъяснительную работу о необходимости профилактических курсов лечения, на возможный неблагоприятный прогноз при наличии факторов прогрессирования.
1. И.Е.Тареева. Нефрология. Руководство для врачей Медицина 2000 г.
2. Т.В. Сергеева, О.В. Комарова. Инфекция мочевыводящих путей. Вопросы современной педиатрии 2002 г.
Автор статьи врач-педиатр Гончарова М.В.