Флюорография при грудном вскармливании
Содержание:
- Кормление после обследования
- Микролакс® — удобно и быстро
- ФЛГ как метод диагностики
- Особенности и влияние ФЛГ на организм мамы и ребенка
- Вред рентгеновского облучения
- КТ или МРТ головного мозга?
- Расшифровка снимка
- Диагностические методы
- Плюсы и минусы метода
- Когда необходима процедура
- Популярные вопросы
- Опасность рентгеновского излучения для лактации
- Симптомы, при которых следует делать флюорографию даже кормящей маме
- Как распознать запор при грудном вскармливании (лактации)
- Какие виды рентгена проводятся кормящим мамам
- В чем смысл обследования, отличие от рентгена
- С какого возраста можно делать флюорографию детям?
- Особенности проведения процедуры
- Виды флюорографии
Кормление после обследования
Немаловажный вопрос, волнующий кормящих мам: можно ли кормить грудью после процедуры флюорографии? Проведенные медицинские исследования доказывают отсутствие способности радиоактивных веществ проникать и накапливаться в грудном молоке (при условии соблюдения временного интервала и мизерной дозы, используемой в диагностике на флюорографе или ином рентгенологическом оборудовании).
Поэтому сцеживать молоко после процедуры нет необходимости. Для подстраховки врачи-рентгенологи рекомендуют дать грудь малышу непосредственно перед диагностикой. В этом случае, ребенок будет сыт на протяжении 2–3 часов, и его не придется кормить сразу после облучения. Что касается рентгена, обычная процедура не влияет на состав грудного молока.
Другое дело, если женщине назначается проведение исследование с использованием контраста для выделения патологических участков на снимке.
На вопрос, нужно ли сцеживать молоко после попадания в организм контрастного вещества, любой доктор ответит утвердительно. Однако что не следует прерывать грудное вскармливание на длительный период или совсем отлучать младенца от груди.
При обследовании с применением контраста, внутривенно вводится специальное вещество, основу которого составляет гадопентетовая кислота и йод. Количество кислоты, проникающей в молоко, составляет не более 0,25% от общей дозы введенного контраста. По уверениям медицинских специалистов, эта доза полностью покидает организм спустя 6 часов.
Йод выветривается в течение часа. Получается, что сцедить молоко необходимо 1–2 раза, и далее можно продолжать кормление грудью в прежнем режиме. Прошедших шести часов будет вполне достаточно, чтобы обезопасить младенца от негативного влияния химических веществ. Увеличивать временной интервал не рекомендуется.
При ГВ, нередко, наблюдается возникновение воспалений молочной железы (мастита), и застоя молока в грудных протоках (лактостаза). Для определения масштабов проблемы женщинам необходимо пройти аппаратное исследование молочных желез. Чаще всего, назначается УЗИ груди – абсолютно безопасная процедура, не имеющая противопоказаний и ограничений.
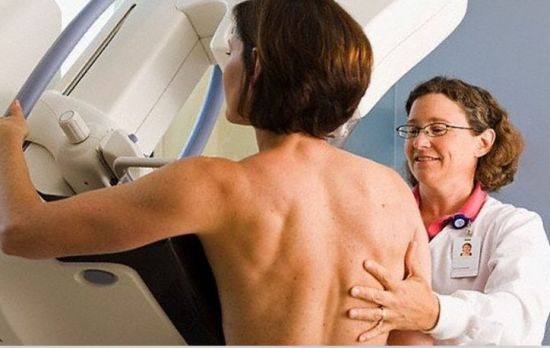 Ультразвук молочных желез является достаточно информативной диагностикой. Маммография кормящим мамам назначается только при сомнительном диагнозе
Ультразвук молочных желез является достаточно информативной диагностикой. Маммография кормящим мамам назначается только при сомнительном диагнозе
В сложных случаях врач может направить на рентгеновское обследование – маммографию. Перед такой процедурой необходимо сцедить молоко, чтобы обеспечить точность результатов. Доза облучения на маммографе составляет около 0,4 мзв, что не превышает допустимую границу.
Микролакс® — удобно и быстро
Слабительный препарат Микролакс принципиально отличается от таблеток, капель и сиропов, применяемых при запоре у будущих мам. Это средство местного действия, которое вводится в организм в виде микроклизмы объемом 5 мл. Слабительное Микролакс действует быстро2 и локально — в толстом кишечнике, не влияя на весь организм. Поэтому побочных эффектов на матку или плод, как правило, не оказывает3.
Препарат Микролакс концентрирует свое действие на содержимом кишечника. Три активных компонента, входящих в состав микроклизмы (натрия цитрат, натрия лаурилсульфоацетат и сорбит), растворяют плотные каловые массы, превращая их в суспензию, которая выводится уже в течение 15 минут. Это очень удобно, поскольку ждать целую ночь при остром запоре бывает сложно. В отличие от слабительных раздражающего действия, Микролакс не вызывает привыкания, и подходит для длительного использования.
Иногда, особенно на поздних сроках беременности, когда матка с малышом давит на кишечник, так хочется очистить его радикальным способом. Но клизмы будущим мамам противопоказаны. Микролакс действует сопоставимо с очистительной клизмой по силе и быстроте, но практически не имеет побочных эффектов4 и допускается к применению на любых сроках. Для удобства будущих мам Микролакс теперь выпускается в новой выгодной упаковке: по 12 штук.
Златкина А. Н. Лечение хронических болезней органов пищеварения
М., 1994, 350с.
Эффект наступает через 5-15 мин согласно инструкции по применению препарата.
Специальных мер предосторожности при беременности и лактации не требуется-см. инструкцию по применению препарата.
Согласно инструкции по применению препарата специальных мер предосторожности при беременности и лактации не требуется
ФЛГ как метод диагностики
Флюорографическое обследование относится к рентгенологическим методам, направленных, в первую очередь, на диагностику легочных заболеваний:
- инфекционное поражение легких (туберкулез);
- воспаление легочной ткани (пневмония) и плевральных листков легких (плеврит);
- злокачественные процессы (рак легких).
К достоинствам диагностического метода относятся:
- Информативность. ФЛГ относится к высокоточным способам диагностики болезней органов дыхания.
- Доступность. Исследование можно пройти бесплатно по месту жительства (срочный снимок, обычно, платный, но цена невысокая).
- Безболезненность. Во время процедуры пациент не испытывает неприятных ощущений.
- Минимальное количество противопоказаний к проведению обследования.
- Скорость. Сам процесс длится не более 3-5 минут. Результат выдается на руки в течение суток.
- Отсутствие предварительной подготовки.
Важность прохождения обследования заключается в своевременном выявлении патологических процессов в легких. А также в возможности оградить больного (при определении туберкулеза) от здоровых людей, во избежание проявления туберкулезной контагиозности (заражения)
Справка! Дозировка излучения измеряется в зивертах (при медицинских процедурах в микрозивертах).
Обследование органов грудной клетки можно пройти двумя способами: на пленочном и цифровом флюорографе. В первом случае, во время процедуры через тело пациента пропускаются направленные рентгеновские лучи, полученное изображение сканируется на чувствительную пленку. Лучевая нагрузка при этом составляет от 0,2-0,5 мзв. Верхняя граница приравнивается к 50% от годовой нормы лучей.
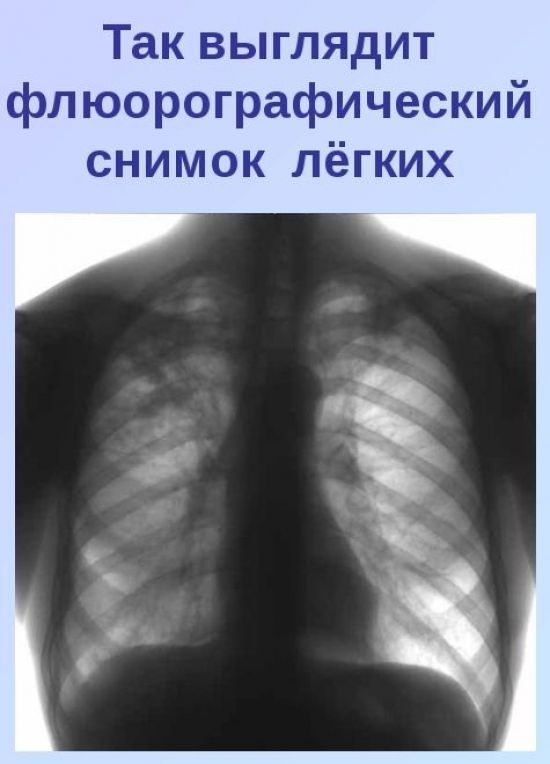
Второй вариант — более щадящий, поскольку используются рассеянные рентгеновские лучи, а информация проецируется сразу на цифровой носитель. Доза излучения, в этом случае, сокращается, в среднем, в десять раз — от 0,02 до 0,05 мзв. В годовом эквиваленте равняется 5% от допустимой нормы.
Исходя из этих данных, безопаснее делать флюорографию на цифровом аппарате. Абсолютно безопасной для организма считается однократная доза в 0,1 мзв. Годовой предел составляет 1 мзв. Для сравнения: шестичасовой перелет на самолете сопровождается дозой лучей в 0,02 мзв (приблизительно одна процедура на цифровом аппарате).
Особенности и влияние ФЛГ на организм мамы и ребенка
Флюорография при лактации, выполненная с использованием современных приборов, безопасна для здоровья молодой мамы и ее ребенка.
Доза рентгеновских излучений тщательно выверена в ходе многочисленных научных исследований.Она настолько мала, что это никак не сказывается на здоровье. Кроме того, аппарат для флюорографии устроен таким образом, что лучи попадают только на обследуемую область, остальные внутренние органы надежно защищены. Облучение может спровоцировать незначительное ухудшение общего самочувствия женщины. Но это явление имеет краткосрочный эффект. Через 2-3 часа ее состояние нормализуется.
Вред рентгеновского облучения
Для того чтобы на плёнке или на экране получилось изображение органа, через него должны пройти лучи, находящиеся в спектре радиомагнитных колебаний между ультрафиолетовыми и гамма-лучами. Они пронизывают каждую клетку организма. Чем больше мощность и продолжительность рентгеновского излучения, тем сильнее его разрушительное действие.
Ионизирующее излучение не воспринимается органами чувств, этим оно и опасно, поэтому возникает необходимость его регистрации и дозирования. Единицу дозы, излучённой аппаратом, назвали рентгеном. В медицинской практике важна доза лучистой энергии, которую поглотил живой организм при облучении. За единицу поглощённой дозы рентгеновских лучей принят рад.
Для оценки радиационной опасности для человека введено понятие «эффективная эквивалентная доза», она выражается в Зивертах (Зв). Зиверт – это доза любого ионизирующего излучения, оказывающая такой же биологический вред, как 1 единица рентгеновского или гамма-излучения. В Зивертах рассчитывается допустимая доза облучения для людей в зависимости их возраста, состояния здоровья и ещё многих параметров.
Нормы облучения
Особенно вредным является рентгеновское облучение для растущего организма. Поэтому проведение его в профилактических целях (например, флюорография) запрещено до достижения 18-летнего возраста. Не делают такое обследование беременным или кормящим женщинам. Для остальных групп населения безопасной дозой облучения при диагностических мероприятиях по СанПиН 2.6.1.1192-03 определено облучение, равное 1 мЗв за год. Доза свыше 5 мЗв в год считается недопустимой.
Конечно, по жизненно важным показаниям рентгеновские снимки делают и чаще ― как взрослым, так и детям. При этом в карточке больного должны быть зафиксированы дата и причина проведения R-обследования. Во многих случаях вместо использования рентгеновских лучей можно обойтись УЗИ, в котором используется совершенно иной способ просвечивания, совершенно безвредный для организма.
Для профилактических процедур, проводимых при диспансеризации населения, допустимые нормы ещё ниже:
- для флюорографии ― 0,05-0,5 мзв в зависимости от конструкции аппарата;
- для маммографии (R-графии молочных желёз) ― 0,05-0,1 мЗв.
Новое современное оборудование излучает гораздо меньше опасных доз, чем старые аппараты прошлых десятилетий. Поэтому для здоровья пациента полезнее делать рентген на более безопасном оборудовании, которое применяется в клинике «Санмедэксперт».
Допустимое количество облучений в год
Профилактическое обследование с использованием рентгенографии (флюорографию) можно проходить только 1 раз в год. Для диагностики заболеваний допускается рентгеновское обследование не более 1-2 раз в год.
Лица, работающие в детских коллективах и на предприятиях общественного питания, обязаны проходить рентген 2 раза в год.
Больным, страдающим тяжёлыми заболеваниями или имеющим несколько болезней, при которых необходимы просвечивания органов, при невозможности замены другими диагностическими процедурами врачи имеют право назначать рентген или КТ столько раз, сколько требует того лечебный процесс.
КТ или МРТ головного мозга?
Внешне диагностические аппараты, на которых делают КТ и МРТ, достаточно похожи. И тот и другой имеют стол, на котором располагают больного для обследования. Однако принцип работы компьютерного томографа и магнитно-резонансного абсолютно разный.
При исследовании с помощью КТ, вокруг лежащего пациента вращается округлая часть механизма с рентгеновским детектором, выполняя серию снимков. При этом обследуемый подвергается воздействию лучей рентгена неопасной для здоровья мощности.
При скрининге на МР-томографе поверхность с лежащим пациентом втягивается в круглый магнит, где и происходит исследование. Этот тип диагностики безопасен и может использоваться так часто, как необходимо при условии отсутствия противопоказаний.
Плотные структуры, такие как кости, а также полые органы лучше отображаются на КТ-снимках. Для сканирования неполых органов, мягких тканей чаще применяется магнитно-резонансная томография.
Выбор того или иного вида обследования осуществляется лечащим врачом.
МРТ головного мозга вошло в перечень наиболее эффективных диагностических методов. КТ проводится только тогда, когда магнитно-резонансная томография не может быть проведена по объективным причинам.
Только МРТ головного мозга дает уникальную возможность подробно рассмотреть все особенности строения нервной системы, выявить заболевания, которые только начинают зарождаться и поставить точный диагноз.
Пройти МРТ головного мозга в медицинском центре «ДиМагнит» можно в любой день круглосуточно, необходимо только записаться на прием. По окончании исследования пациенту выдается диск, с записанными на него снимками и письменное заключение с подробным описанием исследуемой области.
Расшифровка снимка
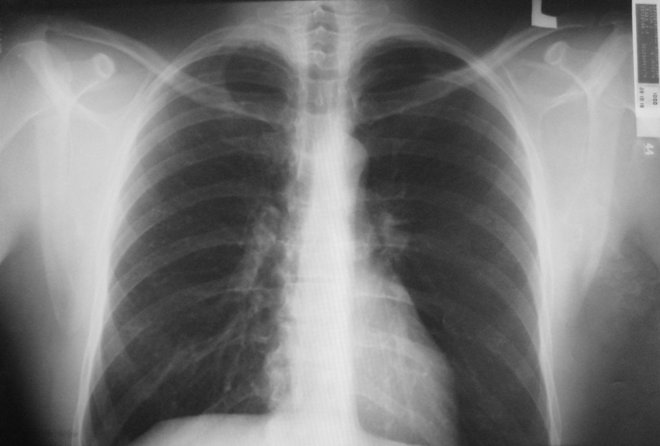
Для диагностирования патологий специалист расшифровывает пленку, которая показывает:
- очаговые тени – затемнения до 10 мм, указывающие на пневмонию или туберкулез;
- уплотненные, расширенные корни при общем нормальном самочувствии свидетельствуют о хронических воспалениях, бронхитах;
- тяжистые корни видны у курильщиков и при остром бронхите;
- кальцинаты говорят о контакте с больным туберкулезом, но иммунитета оказалось достаточно для консервирования палочки Коха в оболочку из солей кальция;
- фиброзная ткань появляется вследствие перенесенных травм, легочных заболеваний, хирургических вмешательств;
- изменения диафрагмы происходят по причине ожирения, болезней ЖКТ, плеврита;
- плевроапикальные наслоения накапливаются после перенесенного туберкулеза;
- усиление сосудистого рисунка укажет на бронхит, проблемы с сердцем, пневмонию, начальные стадии рака;
- синусы (полости между плевральными складками) в здоровых легких – свободны, а запаянные – требуют лечения;
- выявляются смещение, расширение средостения – пространства между легкими и другими органами грудной клетки;
- спайки, наслоения не требуют лечения, показывают перенесенное воспаление.
Диагностические методы
Чтобы выявить легочный фиброз, врач назначает ряд исследований:
- флюорографию в качестве скринингового метода для быстрого выявления болезни;
- рентгенограмму легких для уточнения диагноза;
- компьютерную томографию высокого разрешения, чтобы уточнить распространенность фиброзных изменений, характера и динамики процесса;
- лабораторный анализ крови на содержание кислорода и углекислоты;
- оксиметрию для определения количества кислорода в артериальной крови;
- спирометрию и определение диффузионной способности легких пациента;
- тест шестиминутной ходьбы для определения изменений, происходящих в организме при физической нагрузке.
При необходимости может быть проведена биопсия легочной ткани.
Плюсы и минусы метода
С помощью флюорографии выявляются такие серьезные заболевания, как рак и туберкулез. На ранних стадиях они протекают практически бессимптомно. Чем более запущено заболевание, тем сложнее лечение и больший удар по организму.
Помимо важности диагностирования опасных заболеваний, флюорография и рентген легких имеют такие преимущества:
- возможность выбора щадящего цифрового метода обследования;
- относительная безопасность;
- безболезненность;
- экономичность;
- быстрота.
К минусам можно отнести получение небольшой дозы облучения. Оценив возможный риск несвоевременной диагностики, становится понятно, что флюорография – меньшее из зол и на кормление грудью не оказывает отрицательного воздействия. Метод имеет относительные противопоказания:
- возраст до 15 лет;
- период вынашивания ребенка.
Есть ли вред
Большинство врачей утверждают, что для грудного вскармливания рентгенография не опасна. Действие облучения не меняет состав материнского молока, не отражается на младенце. Иногда педиатры советуют приложить ребенка к груди до процедуры, а после нее – сцедить первое молоко. Эта рекомендация больше направлена на успокоение мам.
Доза излучения при флюорографии – минимальна. Она не вредна для здоровья человека, не влияет на качество грудного молока в период кормления. Чтобы рентгеновские лучи стали опасными для здоровья, нужно подвергнуться их воздействию более 100 раз за год. Значительно больший вред материнскому молоку от флюорографии нанесет излишнее волнение, нервозность женщины. Если успокоиться не получается, можно повременить с обследованием и сделать его сразу после прекращения кормления грудью.

Когда необходима процедура
- Если у неё наблюдаются все признаки туберкулёза лёгких.
- Если женщина контактировала с человеком, у которого в дальнейшем был подтверждён туберкулёз.
- В том случае, если в близком окружении есть люди, которые относительно недавно переболели туберкулёзом.
- В районе проживания зарегистрирована вспышка болезни.
- Если у кого-то из близкого окружения положительная реакция Манту, то есть человек является носителем туберкулёзной палочки.
Кроме того, обязательно проводится флюорография после родов. Это необходимо в профилактических целях, так как во время беременности женщинам противопоказана эта процедура.
Популярные вопросы
Здравствуйте! После родов на 4 месяц появился зуд в интимной области, по всей вульве. Сдала Фемофлор Скрин, все чисто, немного меньше лактобактерий, сахар в норме, гельминтов нет. Возможно ли что после родов и на фоне лактации стало меньше эстрогенов и из-за этого появились сухость и зуд, особенно в ночное время? Поможет ли мне гель гинокомфорт и какой из них? 36 лет, третьи роды, кормлю грудью.
Здравствуйте! Такая ситуация возможна. На данном этапе устранить зуд поможет применение геля Гинокомфорт с экстрактом мальвы. В составе увлажняющие, репаративные компоненты, что обеспечит восстановление эластичности слизистых и устранит зуд. Гель можно вводить во влагалище или наносить местно 1 раз в день на протяжении 10 дней , а далее по необходимости.
Могут ли ровно через месяц после родов начаться месячные при грудном вскармливании. 21 начались сегодня 27 они прям начали с самого утра сильно лить. В больницу боюсь обращаться да и ребёнка не с кем оставить.
Здравствуйте! Кровянистые выделения из половых путей в норме продолжаются до 43 дня, интенсивность выделений может меняться. Для исключения других причин послеродового кровотечения, например , остатков плаценты или лохиометры, Вам необходимо выполнить УЗИ органов малого таза.
Опасность рентгеновского излучения для лактации
Мнения врачей об опасности флюорографии кормящей маме расходятся. Педиатры советуют покормить ребёнка до прохождения диагностики и после сцеживать первое молоко.
В момент диагностического мероприятия используется наименьшая доза облучения, не представляющая опасности для организма человека. Флюорография, проведённая один-два раза в год, не оказывает отрицательного воздействия на кормящую женщину.
Какое из мнений врачей верное — решить сложно, пока не проводились исследования грудного вскармливания до и после флюорографии.
Если прямые показания к диагностике отсутствуют, то можно отказаться до отлучения ребёнка от груди.
Симптомы, при которых следует делать флюорографию даже кормящей маме
Симптомами туберкулеза являются:
- Повышение температуры. Если резко повышается температура тела, и это происходит продолжительно, без признаков того или иного простудного заболевания – это знак. Есть много вирусов, которые приводят к продолжительному «беспричинному» повышению температуры, и среди них туберкулез – один из страшнейших.
- Усталость, слабость. Пробуждение сопровождается чувством усталости, нежеланием что-либо делать? Не следует списывать это на обыкновенную лень, последствия послеродовой депрессии. Такую вялость могут вызывать разнообразные болезни, в том числе и туберкулез.
- Повышение потливости тела. Обычно оно проявляется по ночам или в сонном состоянии. Задремав, хочется сразу же проветрить помещение? Не спасает даже любимый кондиционер? Это звоночек о том, что стоит провериться на страшный недуг без промедлений.
- Снижение аппетита. В продолжение разговора о вялости – часто больные туберкулезом начинают терять вес, меньше есть. Дело может быть не в волшебных свойствах послеродовой диеты. Во время грудного вскармливания необходимо хорошо и плотно питаться, и, если на это нет желания – стоит обратиться к врачу специалисту за рекомендациями.
- Сильный кашель. Бывает и сухой, и влажный. Влажный обычно сопровождается мокротой, в которой может даже присутствовать кровь. Кашель – признак множества болезней, среди них и самая простая простуда. Если таблетки и сиропы не помогают, нужно принимать меры. Каждая внимательная мама должна при появлении кашля обращаться к врачу, хотя бы чтобы избежать заражения ребенка.
При обнаружении какого-либо из перечисленных симптомов не рекомендуется отказываться от флюорографии. Выявить туберкулез на ранней стадии будет куда проще, чем позже вылечить запущенный случай. Необходимо проявлять бдительность, ради собственного здоровья и благополучия ребенка.
Первые месяцы жизни маленького человека важно быть на короткой линии с врачами, постоянно консультироваться и сообщать об изменениях в самочувствии. При кормлении грудью женщина несет ответственность за две жизни, и к этому нужно подходить крайне серьезно. Здоровья всем детям и их прекрасным мамам!
Здоровья всем детям и их прекрасным мамам!
Как распознать запор при грудном вскармливании (лактации)
У кормящей мамы. О запоре при кормлении грудью могут свидетельствовать следующие признаки:
- уменьшение частоты дефекаций (меньше 3 раз в неделю);
- сухой, твердый, сегментированный кал;
- уменьшение количества кала (менее 40 граммов);
- чувство неполного опорожнения кишечника;
- регулярное долгое натуживание в процессе дефекации.
Кроме того, часто период запора у кормящей мамы сопровождается следующими симптомами:
- вздутие живота (метеоризм);
- плохое отхождение газов;
- ощущение тяжести в животе;
- боли в области кишечника и др.
При этом важно знать, что режим опорожнения кишечника у каждого человека индивидуален. И если редкие дефекации являются для женщины нормальными, и она не испытывает никакого дискомфорта, то нет причин для беспокойства
У малыша. Первые несколько недель жизни дети на грудном вскармливании ходят в туалет больше 4 раз в сутки (зачастую около 10). Следовательно, можно сказать, что дефекация у новорожденного может быть столько раз, сколько он поел. Как правило, данная цифра у детей на искусственном вскармливании несколько меньше. К 4 месяцам груднички ходят в туалет уже реже – обычно 2–3 раза в день. После 6 месяцев нормой считается 1-2 раза в день. Кал у новорожденных отличается жидкой или мягкой консистенцией и желтовато-коричневым цветом. Родители могут заподозрить запор у малыша при появлении следующих признаков:
- резко нарушается нормальная частота дефекаций (ребенок ходит «по большому» реже 1 раза в сутки);
- кал становится твердым;
- дефекация причиняет малышу дискомфорт (при приближении позывов или непосредственно в процессе опорожнения кишечника младенец начинает капризничать или плакать, становится беспокойным).
Нередко у малыша наблюдается вздутие живота. При этом животик ребенка становится округлым и плотным из-за скопившихся газов, он прижимает ножки к животу или сучит ими, капризничает, может начать плакать.
Помните, что не следует ставить диагноз себе или ребенку самостоятельно на основании обнаруженных симптомов. Рекомендуется проконсультироваться с врачом.
Какие виды рентгена проводятся кормящим мамам
В настоящее время существует два вида проведения рентгенографического исследования, отличающиеся по степени оказываемого вреда на женский организм.
Рентгенограмма при помощи цифровой матрицы
Данная система применяется на рентгенологических аппаратах старого образца. Технология процесса такова: сначала картинка появляется на экране, затем переносится на специальную пленку, только после этого получается снимок. Облучение в этом случае гораздо выше той дозы, которую дает современная аппаратура.
Рентген при помощи пучкообразного излучения (клетки)
Новейшая технология, которая появилась на просторах бывшего СНГ относительно недавно, составляет точечное изображении в виде пучка. Это позволяет минимизировать вредное влияние рентгеновских лучей на кормящую маму. Стоит сказать, что именно этот вариант является идеальным для женщин, кормящих грудью.
В чем смысл обследования, отличие от рентгена
Основной опасностью легочных болезней является бессимптомное течение на ранних стадиях. Это происходит из-за малого количества нервных окончаний в тканях легких. Флюорография выполняет важную задачу обнаружение многих заболеваний прежде, чем наступит опасная стадия. Легочный скрининг выявляет:
- туберкулез,
- новообразования доброкачественные, злокачественные,
- воспалительные процессы легких,
- изменения сердца, плевры, бронхов, диафрагмы, ребер.
Своевременное прохождение скрининга позволит раньше начать лечение выявленных заболеваний.
Метод фиксирует тени объектов величиной 2 мм.
Флюорографическое изображение, полученное любым способом, показывает тени более 5 мм. Цель исследования профилактика, ранняя диагностика.
Дозы излучения мЗв/одна процедура:
- Рентген: пленка 0,3, цифра 0,03.
- Флюорография: пленка 0,5, цифра 0,05.
Рентгенологическое исследование по дозе излучения выигрывает у флюорографического, в профилактических целях не назначается.
С какого возраста можно делать флюорографию детям?
· Вам понадобится на чтение: 3 мин
На сегодняшний день самый простой метод выявления туберкулеза — это ежегодное проведение флюорографии.
Но в связи с радиационной нагрузкой у процедуры имеется ряд ограничений касательно обследования детей и беременных женщин.
Если в отношении будущих матерей причины предельно понятны, то с детьми вопросов намного больше, особенно когда они подрастают и начинают посещать множество общественных заведений.
С какого возраста проводится исследование?
Туберкулезная инфекция очень коварна и при всей своей агрессивности имеет вялотекущую симптоматику, поэтому повсеместно внедрены скрининговые методы обследования всех возрастных групп населения. Поскольку палочка Коха поражает в основном легкие, взрослым людям проводить диагностику очень просто — для этого существует флюорографическое исследование, которое по закону проходят раз в год.
Но делать флюорографию ребенку младше 15 лет не положено по трем причинам:
1. Метод, безопасный в отношении взрослых людей, несет множество рисков для хрупкого детского организма: доза радиации от флюорографического аппарата способна нарушить естественные процессы в постоянно растущих клетках ребенка.
2. Рентгеновским способом невозможно выявить инфекцию на ранней стадии, когда она еще не отразилась на органах дыхания.
3. Малые размеры флюорографического снимка неинформативны в отношении диагностики детских заболеваний.
Однако не стоит думать, что противотуберкулезная служба ограничивается лишь флюорографией. Когда ребенку исполнится год, ему каждые 12 месяцев проводится специальная кожно-аллергическая проба Манту или ее усовершенствованный вариант — диаскинтест. С возраста 15 лет он будет проходить флюорографию каждый год наравне со взрослыми.
Профилактика туберкулеза
До сих пор широко распространено обывательское мнение, что туберкулез — это болезнь только бедных и неблагополучных людей. Но на деле социальный статус не является гарантией защищенности от этого заболевания, потому что туберкулезная палочка довольно устойчива к окружающей среде и легко передается воздушно-капельным путем.
Противотуберкулезная служба на территории стран СНГ имеет преимущественно профилактическую направленность и содержит несколько этапов:
- предупреждение развития болезни методом вакцинации;
- раннее выявление инфицированных и заразных лиц;
- наблюдение и обследование групп населения с высоким риском заболевания;
- диспансерный учет больных туберкулезом.
Действия при положительной пробе Манту
Случаются ситуации, когда проба Манту показывает положительный результат у совсем маленького ребенка. В этом случае без рентгенологических методов уже вряд ли обойтись. Но флюорография здесь тоже не показана, потому что снимок легких выходит очень малоразмерным, а для диагностики болезней детского организма это крайне неинформативно.
Вполне достаточно рентгена органов грудной клетки или при необходимости можно провести компьютерную томографию легких. Врач сам подскажет подходящий метод диагностики.
Ранние признаки при подозрении на туберкулез
Необходимость срочного обращения к за медицинской помощью назревает, если у ребенка наблюдаются следующие симптомы:
- кашель более двух недель;
- похудение;
- слабость, утомляемость;
- повышение температуры тела.
В этом случае лечащий врач, скорее всего, назначит оба вида обследования: пробу Манту и рентгенографию легких. Но даже если болезнь подтвердится, впадать в отчаяние, а тем более отказываться от дальнейшего дообследования и лечения с учетом возможностей современной медицины совершенно неуместно.
Таким образом, если в семье есть дети, нужно помнить, что профилактика туберкулеза заключается не только в качественном питании, гигиене и регулярной уборке. Ежегодные проба Манту до 15 лет и флюорографический осмотр после должны быть обязательными семейными привычками, что существенно снизит риск пропустить болезнь на ранних стадиях, когда шансов победить ее намного больше.
Источник
Особенности проведения процедуры
Можно ли делать флюорографию кормящей маме? – этот волнует всех женщин, которые кормят малыша грудью.
Многие специалисты утверждают, что ФШК никак не отражается на лактации – количество и качество молока остается неизменным. Поэтому данный вид обследования проводится без ограничений как флюорография после родов, так и во время кормления грудью ребенка.
При этом здоровью мамы и малыша практически ничего не угрожает даже при повторных процедурах облучения. И все же полноценных исследований, которые бы точно подтверждали, что флюорография при лактации абсолютно безвредна, не проводились. Поэтому, если молодой маме назначено проведение ФШК, необходимо сопоставить все факторы потенциального риска и пользы от этой процедуры, учитывая то, что рентген – это хоть и минимальное, но облучение организма.
Молодая мама старается оградить своего малыша от всех возможных рисков, которые могут ему навредить
Когда нужно обследование при лактации
Но при определенных условиях эта процедура является обязательной. Рассмотрим ситуации, когда ответ на вопрос: «можно ли делать флюорографию при грудном вскармливании» только утвердительный.
Кормящей маме обязательно нужно провести ФШК или рентген грудной клетки:
- при появлении признаков туберкулеза легких или другого хронического заболевания органов дыхания, новообразований грудной клетки;
- при контакте с человеком, у которого подтвержден диагноз туберкулеза или отмечаются его симптомы;
- при наличии у кормящей мамы родственников или знакомых, которые недавно лечились от туберкулеза;
- при проживании в регионе, где наблюдается вспышка заболеваемости туберкулеза;
- если у людей, с которыми контактировала молодая мама, отмечается положительная проба Манту или «Диаскинтест».
Видео в этой статье расскажет о первых признаках туберкулеза и методах его диагностики.
Мамам, которые заботятся о здоровье своего ребенка нужно помнить, что эпидемиологическая обстановка по туберкулезу в нашей стране напряженная. Организм в период беременности ослабляется, поэтому риск заражения различными вирусными и бактериальными заболеваниями при кормлении грудью выше, чем у обычной женщины.
Возможность заразить ребенка туберкулезом значительно выше рисков от облучения при проведении флюорографического обследования
Важно помнить, что флюорография при кормлении грудью считается необходимой медицинской мерой, позволяющей исключить серьезные заболевания, угрожающие здоровью мамы и новорожденного или малыша раннего возраста. Поэтому лечащий врач может настаивать на проведении снимка органов дыхания при наличии серьезных показаний и тревожных симптомов
Молодым мамам нужно знать, что цена отказа от исследования при наличии веских показаний к его проведению может быть слишком высока – об этом стоит задуматься.
Виды флюорографии
В зависимости от разновидности используемого оборудования выделяют следующие виды процедуры как пленочная или цифровая флюорография легких, а также метод сканирования.
- Пленочная флюорография– наименее дорогостоящий способ диагностики. Но снимок, полученный с использованием такого оборудования, отличается низким качеством. Принцип действия флюорографа напоминает запись фото на пленку. За спиной пациента расположен специальный записывающий экран, на который и поступает вся информация;
- Цифровая флюорография осуществляется с использованием специального аппарата, включающего в себя матричное устройство. Снимки, полученные таким образом, отличаются высоким качеством, четкостью изображения. При этом процедура менее опасна, так как интенсивность излучения существенно снижена. Современные цифровые флюорографы более удобны в использовании. Снимок, полученный в ходе процедуры, хранится на компьютере, его можно распечатать или отправить пациенту по электронной почте;
- Сканирование. Во время обследования сокращается количество и длительность излучений. Однако, качество снимка не всегда хорошее.
Отличия флюорографии от рентгена
Процедура флюорографии, хотя и проводится с использованием рентгеновского излучения, но все же имеет ряд отличий от обычной рентгенографии. Это:
- Низкая себестоимость. Для получения снимков при флюорографии требуется меньшее количество пленки, которая имеет довольно высокую стоимость;
- Простота технологии. Рентгенография требует более длительной процедуры проявки снимков. Для этого используют специальное сложное оборудование. При этом необходимо обрабатывать каждый снимок по отдельности. При флюорографии можно проявлять сразу несколько изображений;
- Рентген дает более информативные показания, так как на снимке отображается сам орган, а при флюорографии – лишь его тень, отраженная от экрана;
- Количество облучения организма во время рентгенографии значительно ниже, чем при флюорографии, почти в 2 раза.

Современная цифровая флюорография в случае необходимости позволяет кормящей маме безопасно и быстро получить достоверную информацию о состоянии здоровья.









