Расшифровка результатов клинического анализа крови
Содержание:
Лимфоцитоз у детей
Особенностью детского возраста являются достаточно значительные изменения в формуле крови. Выделяют два так называемых перекреста, когда происходят резкие изменения соотношения клеток крови. Первый происходит в возрасте около недели после рождения, когда количество лимфоцитов начинает превышать количество остальных клеток крови. Второй перекрест происходит в 5-6 лет, когда количество лейкоцитов начинает преобладать над лимфоцитами.
Эти явления носят физиологический характер и являются проявлениями нормального развития иммунной, кроветворной систем. Но встречаются и патологические лимфоцитозы, которые свидетельствуют о развитии разнообразных болезней (в основном инфекционной природы).
Основной причиной повышения лимфоцитов в детском организме выше нормы являются инфекционные болезни, вызываемые различными вирусами. Чаще всего это заболевания, характерные для детского возраста – корь, краснуха, простудные инфекции. Может расти уровень лимфоцитов и по другим причинам:
- Аллергические реакции.
- Авитаминоз, систематическое недоедание.
- Бронхиальная астма.
- Отравления химическими веществами.
Несмотря на то, что повышение лимфоцитов в детском организме далеко не всегда сопровождается характерными симптомами, существует ряд признаков свидетельствующих об этом. К ним относятся:
- Повышение температуры тела.
- Сыпь.
- Увеличение миндалин и других региональных лимфоузлов.
- Нарушения пищеварения.
- Симптомы общего недомогания – слабость, быстрая утомляемость.
При проявлении таких симптомов нужно обратиться к педиатру и пройти рекомендуемые обследования. После постановки диагноза врач назначит соответствующее лечение, которое устранит причину активизации иммунной системы.
Нужно учитывать, что нормальный уровень лимфоцитов восстанавливается с запозданием. Даже после полного восстановления после инфекции либо других заболеваний пройдет от нескольких недель до 1-2 месяцев до нормализации уровня белых кровяных клеток. Это физиологический процесс, который не требует дополнительного лечения и не должен вызывать беспокойства.
Основные причины лейкоцитоза
Факторов, способных повлиять на изменения состава крови, существует множество. Выделяют следующие различные причины лейкоцитоза в крови у взрослых.
Зачастую болезнь провоцируют инфекции. Одна из главных функций лейкоцитов – поддержание противоинфекционного иммунитета. Поэтому появление в организме инородных патогенов ведет к увеличению в крови количества белых кровяных телец. Разные вида патогенных микроорганизмов провоцируют и разные виды лейкоцитоза.
При бактериальном типе увеличивается количество нейтрофилов и моноцитов. Их действие в борьбе с инфекциями можно сравнить с «кислородным взрывом», который буквально уничтожает враждебные патогены.
Вирусные инфекции провоцируют увеличение лимфоцитов. Этот вид лейкоцитов вырабатывает специфичные антитела, чтобы запустить в вирусных клетках механизм апоптоза.
Глистные инвазии – изменяется уровень эозинофилов. В них содержится катионный белок, который способен воздействовать на поразивших организм гельминтов и негативно влиять на обменные процессы внутри них.
Причинами лейкоцитоза могут стать системные заболевания:
- диффузные болезни соединительной ткани (например, дерматомиозит или системная красная волчанка);
- болезни суставов (ревматоидный артрит и др.);
- системные васкулиты (гигантоклеточный артериит, неспецифический аортоартериит).
Точный механизм лейкоцитоза при системных заболеваниях не установлен. Предположительно выработку лейкоцитов провоцируют цитокины и медиаторы, которые образуются в процессе ревматических воспалений.
Аллергии становятся главной причиной развития эозинофильного лейкоцитоза.
Болезни крови – такие патологии, как лейкозы, полицитемия, лимфомы, становятся причиной развития гиперлейкоцитоза. Он развивается на фоне онкологических трансформаций, происходящих со стволовыми клетками костного мозга. Как правило, результатом становится выраженный острый лейкоцитоз.
Другие причины лейкоцитоза:
- расстройства эндокринного типа;
- поражения, вызывающие масштабный распад тканей (например, обширные ожоги);
- различные виды токсических воздействий на костный мозг;
- злокачественные новообразования;
- первичный иммунодефицит;
- болезни легких и дыхательных путей;
- заболевания дерматологического типа и т.д.
Агранулоцитоз у детей
В развитии АГРАНУЛОЦИТОЗА у детей играют роль те же механизмы, что и у взрослых. Клиническая картина миелотоксического и иммунного АГРАНУЛОЦИТОЗА соответствует таковой у взрослых.
У детей в раннем возрасте сравнительно редко возникают своеобразные нейтропении, которые по клиническим особенностям, осложнениям во многом напоминают картину АГРАНУЛОЦИТОЗА. Известны два основных типа нейтропений: постоянная и периодическая.
Постоянная нейтропения, описанная Костманном, характеризуется возникновением в раннем детском возрасте повторяющихся гнойных заболеваний: абсцессов на коже, в легких, отитов и т. п. С появлением зубов развивается амфодонтоз, ведущий к раннему выпадению зубов. В крови отмечается нейтропения при нормальном или несколько сниженном количестве лейкоцитов. Показатели красной крови и тромбоцитов не изменены. Эта форма заболевания наследуется по рецессивному типу. Описаны единичные случаи аналогичного заболевания, протекающего более мягко, наследуемого доминантно . В костном мозге отмечается остановка созревания нейтрофилов на стадии промиелоцитов, повышенный процент моноцитов и эозинофилов.
Периодическая нейтропения характеризуется регулярными подъемами температуры, вспышками гнойных процессов, исчезновением зрелых нейтрофилов из крови и костного мозга. Нейтропенический период продолжается несколько дней, затем восстанавливается нормальная картина крови. В период нейтропении картина крови и костного мозга соответствует таковой при постоянной форме. В большинстве случаев болезнь наследуется по рецессивному типу [Пейдж (Page) с сотр., Видебек, реже по доминантному.
Наряду с наследственными формами описана и преходящая врожденная нейтропения [Стефанини (М. Stefanini)) у грудных детей, матери которых страдают гранулоцитопенией.
Лечение агранулоцитоза у детей проводится по тем же правилам, что и у взрослых. В лечении наследственных нейтропений важнейшая роль принадлежит антибиотикам, которые назначают при периодической форме за 2—3 дня до ожидаемого криза на весь период нейтропении. При постоянной нейтропении антибиотическая терапия проводится в связи с гнойными осложнениями. Ведущее место принадлежит противостафилококковым препаратам, а также антибиотикам широкого спектра действия: оксациллину, метициллину, цепорину и другие. С введением массивной антибиотической терапии резко снизилась летальность в первые годы жизни — наиболее опасный период болезни; в дальнейшем заболевание протекает несколько мягче, больные доживают до зрелого возраста. Кроме общей терапии, проводится систематическая санация полости рта, уход за деснами.
Библиография: Александер Г. Л. Осложнения при лекарственной терапии, пер. с англ.. М., 1958, библиогр.; Аллергии и аллергические заболевания, под ред. Э. Райка, пер. с венгер., т. 1—2, Будапешт, 1966; Движков П. П. Агранулоцитоз, Клии. мед., т. 6, Xj 14, с. 1000, 1928, библиогр.; Доссе Ж. Иммуногематология, пер. с франц., с. 590, М., 1959; И с т а-манова Т. С. и Алмазов В. А. Лейкопении и агранулоцитозы, Л., 1961, библиогр.; Л а в к о в и ч В. и Кржеминьска-Лавкович И. Гематология детского возраста, пер. с иольск., с. 218, Варшава, 1964; Мешлин С. Агранулоцитоз, обусловленный повышенной чувствительностью к лекарственным препаратам, в кн.: Аллергия к лекарствен, веществам, под ред. М. Л. Розенхейма и Р. Моултона, пер. с англ., с. 116, М., 1962, библиогр.; Тур А. Ф. Гематология детского возраста, Л., 1963, библиогр.; Воск Н. Е. Thcrapie dcr Agranulozytose, Dtsch. med. Wschr., S. 1722, 1965; Handling of radiation accidents, Vienna, 1969, bibliogr.; Ingоld J. A. Radiation hepatitis, Amcr. J. Roentgenol., v. 93, p. 200, 1965, bibliogr.; Mathd G. Prevention ct trai-tement des aplasies глёдыНа^гев, Concours m6d., p. 3319, 1969; Perlmutter R. A. Hepatitis and aplastic anemia, Calif. Med., v. 110, p. 135, 1969, bibliogr.; Whitby L. E. H. a. Вrittо и 0. J. C. Disorders of the blood, L., 1957, bibliogr.; Wick A. Zur Prognose und Therapic der Agranulozytose, Schweiz, med. Wschr., S. 357, 1963, Bibliogr.
Этиология и патогенез
По механизму возникновения АГРАНУЛОЦИТОЗ может быть миелотоксическим и иммунным.
Миелотоксические АГРАНУЛОЦИТОЗЫ возникают в результате подавления роста предстадий гранулоцитов в костном мозге, включая и стволовые клетки. В связи с этим в крови отмечается уменьшение не только гранулоцитов, но и тромбоцитов, ретикулоцитов и лимфоцитов. Миелотоксический АГРАНУЛОЦИТОЗ может развиться в результате воздействия на организм ионизирующей радиации, химических соединений, обладающих цитостатическими свойствами (противоопухолевые препараты, бензол и другие), продуктов жизнедеятельности грибка типа Fusarium, размножающегося в перезимовавшем зерне (см. Алейкия алиментарно-токсическая).
Иммунный АГРАНУЛОЦИТОЗ развивается в результате ускоренной гибели гранулоцитов под влиянием антилейкоцитарных антител; стволовые клетки не страдают. Антилейкоцитарные антитела образуются под влиянием медикаментов, могущих играть роль гаптенов (см. Гаптены). При повторном введении такого медикамента появляется агглютинация лейкоцитов.
Развитие иммунного агранулоцитоза мало зависит от дозы препарата, важнейшую роль в его возникновении играет необычная чувствительность организма. Напротив, при миелотоксическом АГРАНУЛОЦИТОЗЕ решающая роль принадлежит величине повреждающего воздействия. Среди лекарств, вызывающих иммунный АГРАНУЛОЦИТОЗ, основное место принадлежит амидопирину. Иммунный АГРАНУЛОЦИТОЗ, кроме того, могут вызвать бутадион, фенацетин, атофан, анальгин, диакарб, барбамил, сульфаниламиды, ПАСК, тубазид, этоксид, стрептомицин, пипольфен и некоторые другие препараты. Продолжительный прием препарата-гаптена может вызвать разрушение не только зрелых гранулоцитов, но и миелоцитов и промиелоцитов. Развитие аутоиммунного АГРАНУЛОЦИТОЗА, чаще лейкопении, наблюдается при коллагенозах (особенно рассеянной красной волчанке, ревматоидном полиартрите), а также при некоторых инфекциях.
Особое место занимают АГРАНУЛОЦИТОЗЫ при системных поражениях кроветворного аппарата — лейкозах (см.), гипопластической анемии (см.), а также при метастазах в костный мозг раковой опухоли и саркомы.
О чём говорят повышенные нейтрофилы?
Центр нейтрофила имеет зерно, содержащее комплекс ферментов для уничтожения бактерий и дезактивации их токсинов. Задачи нейтрофилов в крови:
- поражать чужеродные микробные клетки;
- сопровождать воспалительные реакции организма.
Нормальным считается 50-70% нейтрофилов от всего количества лейкоцитов. Показатели абсолютного содержания нейтрофильных элементов в норме для детей разного возраста представлены в таблице.
| Сколько лет ребёнку | Абсолютное число нейтрофилов в 10⁹/л |
|---|---|
| До годовалого возраста | 1,5-8,5 |
| 1-2-х летние | 1,5-8.5 |
| 2-4-х летние | 1,5-8.5 |
| 4-6-ти летние | 1.5-8 |
| 6-8-ми летние | 1,5-8 |
| 8-10-ти летние | 1,8-8 |
| 10-16-ти летние | 1.8-8 |
Повышенный уровень нейтрофилов в крови относительно нормы означает борьбу организма с инфекционным агентом – бактериями или грибками. Повышенные нейтрофилы говорят о том, что нужно продолжить обследование для выявления причины нейтрофилии и выделения возбудителя заболевания.
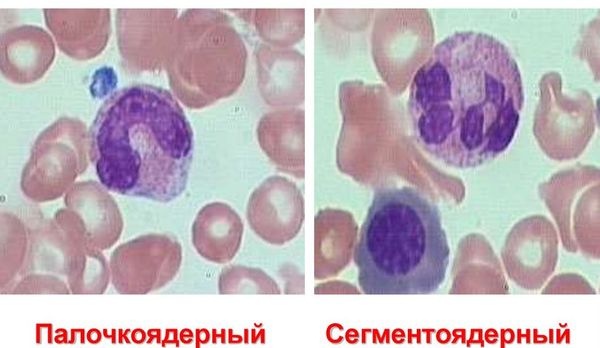
Сегментоядерные
В крови одновременно находятся нейтрофилы разной степени зрелости. Сегментоядерные нейтрофилы – зрелая форма, готовая к уничтожению бактерий и грибков. У них просматриваются деления между сегментами ядра.
Показатели сегментоядерных форм в лейкограмме здоровых детей указаны таблицей.
| Сколько лет ребёнку | % сегментоядерных нейтрофилов от общего числа лейкоцитов |
|---|---|
| До годовалого возраста | 10-44 |
| 1-2-х летние | 22-47 |
| 2-4-х летние | 26-54 |
| 4-6-ти летние | 26-57 |
| 6-8-ми летние | 32-59 |
| 8-10-ти летние | 35-59 |
| 10-16-ти летние | 37-59 |
Повышенные сегментоядерные нейтрофилы считаются сдвигом лейкоцитарной формулы вправо. Если сегментоядерные нейтрофилы повышенные, это говорит о бактериальной или грибковой инфекции, воспалительном процессе в лёгкой форме. Когда инфекционной угрозы нет, полный цикл жизни нейтрофила длится около 14 дней, а затем он разрушается в селезёнке. При заражении один сегментоядерный нейтрофил уничтожает 5-7 микробов и погибает.
Повышенные зрелые клетки с ядром, имеющим более 5-ти сегментов, дают подозрение на болезни почек и печени, лучевую болезнь, недавнее переливание крови. Повышенные сегментоядерные формы с увеличенной зернистостью ядра, пузырьками (вакуолями) цитоплазмы указывают на угнетение работы костного мозга.
Повышенные зрелые нейтрофильные элементы с нормальным ядром говорят о присутствии в организме микробных или грибковых токсинов, несильной воспалительной реакции. Данные анализов показывают динамику заболевания, уровень иммунного ответа, эффективность лечения.
 Нейтрофилы под микроскопом
Нейтрофилы под микроскопом
Палочкоядерные
Нейтрофильные клетки рождаются в красном костном мозге и проходят через последовательные стадии развития:
- Миелоцит – самая ранняя форма созревания;
- Метамиелоцит или юная клетка;
- Палочкоядерный нейтрофил;
- Сегментоядерная нейтрофил.
Ядра палочкоядерных клеток не имеют фрагментарных делений. При рассматривании под микроскопом ядра незрелых лейкоцитов похожи на палочку. Палочкоядерных элементов в анализе здорового ребёнка сравнительно мало. Норма процентного соотношения палочкоядерных нейтрофилов к общему числу лейкоцитов:
- новорожденные дети – 3-12%;
- от 5 дней и старше – 1-5%.
Повышенный процент палочкоядерных форм в крови называют сдвигом лейкограммы влево. Это значит, что у ребёнка острое бактериальное или грибковое инфицирование.
Когда уровень палочкоядерных нейтрофилов в анализе повышенный, это говорит о том, что организму тяжело справляться с инфекционно-воспалительным процессом. Основная причина повышенных палочкоядерных клеток – серьёзное микробное заражение. На помощь зрелым сегментоядерным клеткам из резерва выбрасываются для борьбы с инфекционным агентом молодые палочкоядерные лейкоциты.
Типы лейкоцитов и их функции
Белые кровяные тельца — это компоненты крови, которые защищают организм от болезней и чужеродных захватчиков. Несколько типов лейкоцитов выполняют различные функции. Большинство людей производят около 100 миллиардов белых кровяных телец каждый день. Обычно в каждом микролитре крови содержится от 4000 до 11000 клеток. Существует несколько различных типов лейкоцитов, каждый из которых несет различную ответственность:
- Лимфоциты: жизненно важны для производства антител, которые помогают организму защищаться от бактерий, вирусов и других угроз.
- Нейтрофилы — это мощные белые кровяные тельца, которые уничтожают бактерии и грибки.
- Базофилы: предупреждают организм об инфекциях, выделяя химические вещества в кровоток, в основном для борьбы с аллергией.
- Эозинофилы: ответственны за уничтожение паразитов и раковых клеток и являются частью аллергической реакции.
- Моноциты: отвечают за атаку и разрушение патогенов, которые попадают в организм.
При необходимости моноциты перемещаются в другие органы, такие как селезенка, печень, легкие и костный мозг, где они превращаются в клетку, называемую макрофагом. Макрофаг отвечает за многие функции, включая удаление мертвых или поврежденных тканей, разрушение раковых клеток и регулирование иммунного ответа.
Какие показатели считаются нормой для детей?
У взрослых и детей нормальные показатели нейтрофилов различны. Нормативное значение у ребенка зависит от его возраста. Если в результате анализа показатель соответствует норме, это говорит о хорошей защите организма ребенка и о том, что его иммунитет справляется со своей задачей.
При клиническом лабораторном исследовании вычисляется абсолютная величина — число нейтрофильных гранулоцитов в крови малыша. Так педиатр точно определит причину отклонения и подберет оптимальное лечение.
Наибольший показатель клеток характерен для грудничков не старше 1 года. Обусловлено это незрелостью маленького организма и его адаптацией к новой среде. По мере роста ребенка их число снижается, к четырнадцати годам приравнивается к нормальному значению взрослого человека. Нормы нейтрофильных гранулоцитов у детей представлены в таблице.
ЧИТАЕМ ТАКЖЕ: какая норма лейкоцитов в моче у детей?
| Возраст ребенка | Нейтрофилы, % | |
| Палочкоядерные | Сегментоядерные | |
| У новорожденного до 1 месяца | 3-17 | 45-80 |
| У грудничка до 12 месяцев | 0,5- 5 | 15-45 |
| У ребенка младше 13 лет | 0,7-5,1 | 35-62 |
Нормальные значения нейтрофилов в крови у взрослых и детей
В связи с разными методами подсчёта разновидности белых кровяных клеток, имеются разные единицы измерения: абсолютные и относительные.
Относительные значения – число клеток из ста. Выражается в процентах.
Абсолютные значения – показывают конкретное число клеток в литре крови.
Нормы нейтрофилов в крови у взрослых и детей представлены в таблице 1.
Таблица 1. Референсные значения нейтрофильных лейкоцитов.
| Возрастная группа | Абсолютные значения | Относительные значения | |
| Палочкоядерные | Сегментоядерные | ||
| Менее одного года | 1,5 – 8,5 * 10*9/литр | 0,5 – 4 % | 15 – 45 % |
| Один год – шесть лет | 1,5 – 8,5 * 10*9/литр | 0,5 – 5 % | 25 – 60 % |
| От семи до двенадцати лет | 1,8 – 8 * 10*9/литр | 0,5 – 5 % | 35 – 65 % |
| Старше тринадцати лет Взрослые | 1,8 – 7,7 * 10*9/литр | 0,5 – 6 % | 47 – 72 % |
Пониженные лейкоциты
Также, нередки и обратные ситуации, когда в крови обнаруживаются пониженные лейкоциты. Причинами такого состояния могут быть негативные воздействия на костномозговое кроветворение различных веществ — токсинов, ядов. Могут обнаруживаться пониженные лейкоциты при дефиците питательных компонентов, необходимых для синтеза клеток (голодание, истощение, дефицит витаминов и минеральных компонентов). Кроме того, понижение лейкоцитов может наблюдаться при усиленном разрушении, расходовании белых клеток крови как результат токсикоза или тяжелой инфекции. Понижение количества белых клеток может наблюдаться в детском возрасте при некоторых тяжелых инфекциях, причем, как вирусных, так и микробных. К ним можно отнести ангину и грипп, а также корь, тяжелое течение ветряной оспы.
Нередко пониженные лейкоциты наблюдаются при серьезных воспалительных поражениях внутренних органов — кишечника, почек, печени, а также при наличии анемии или поражений щитовидной железы со снижением ее функции. Могут приводить к понижению количества лейкоцитов в детском возрасте применение некоторых лекарственных препаратов (в том числе анальгина), аутоиммунные патологии или облучение, прием цитостатиков (при лечении онкологических патологий).
Расшифровка ответов анализа
Опытный специалист способен поставить предварительный диагноз, исходя из показателей лейкоцитарной формулы. Ее сдвиг влево указывает на слабость иммунитета из-за преобладания молодых форм лейкоцитов над зрелыми клетками. Сдвиг формулы вправо означает преобладание зрелых сегментоядерных нейтрофилов над другими клетками крови.
Нейтрофилы сегментоядерные под микроскопом. Если повышены у ребенка, то скорее всего в организме есть бактерии или вирусы
Помимо этого, работник лаборатории вычисляет индекс сдвига, по показателям которого можно выяснить тяжесть и сроки развития патологического процесса. Правильная расшифровка лейкоцитарной формулы позволяет дифференцировать вирусные, бактериальные, паразитарные и онкологические заболевания.
Показания к назначению анализа на лейкоциты
Так как лейкоцитарный анализ проводится в рамках общего анализа крови, на регулярной основе его проходит каждый человек, следящий за своим здоровьем. К таким людям относятся и беременные: при отсутствии каких-либо признаков заболеваний, они подвергаются данному исследованию регулярно, дабы заблаговременно можно было выявить заболевания и отклонения в развитии беременности.
Помимо диспансеризации, анализ сдается при госпитализации и перед операционным вмешательством, дабы провести базовое обследование и получить информацию об общем состоянии организма. В рамках постановки диагноза общий анализ назначается при подозрениях на воспалительные процессы в организме, паразитарные инвазии, инфекционные заболевания и аллергические реакции. Определенные изменения в лейкоцитарном составе могут свидетельствовать об онкологии и послужить поводом для более глубокого исследования.
Также этот анализ применяется для оценки качества лечения, по составу крови определяется эффективность нынешней медикаментозной терапии: возможно, выбранный план не помогает и нуждается в корректировке.
Меры по нормализации показателей
Лечение непосредственно самого нарушения картины крови не проводится. Любые попытки влиять непосредственно на высокие нейтрофилы недопустимо, так как это смажет картину заболевания и не позволит своевременно начать лечение ребёнка.
Для выявления заболевания, которое стало причиной того, что нейтрофилы повышены у ребёнка, проводят дополнительные анализы крови, рентген, томографию и берут различные мазки.
Также необходимо обследование на наличие паразитов в организме, так как они у детей очень часто влияют на концентрацию нейтрофилов.
Нередки случаи, когда нарушения картины крови являются единственными проявлениями патологии в организме ребёнка.
Когда же у врача есть причины подозревать у ребёнка присутствие воспалительного процесса, анализ крови назначается в обязательном порядке.
При длительной болезни можно проводить несколько анализов через определённые периоды времени для контроля состояния малыша и чтобы не пропустить патологическое повышение сегментоядерных нейтрофилов.
Пельгеровская аномалия
Врожденная или приобретенная гранулоцитопения является заболеванием кровеносной системы, встречается при наличии:
- патологий, на фоне которых в костном мозге отмечается повышенная выработка тромбоцитов, лейкоцитов или эритроцитов;
- острых инфекционных заболеваниях;
- онкологических заболеваниях, отличающихся по строению своих клеток, проявляющихся в поражении лимфоидной ткани;
- тяжелых отравлениях организма ядовитыми соединениями;
- расстройств водно-электролитного обмена и кислотно-основного состояния организма.
При выявлении заболевания, следует знать, что оно является доброкачественным, встречается у одного из тысячи человек и не зависит от половой принадлежности. Некоторые специалисты-гематологи утверждают, что при наличии этой патологии происходит замедленный рост костей, повышается содержание сегментоядерных нейтрофилов. Лечение в случае этого заболевания не имеет смысла, так как функциональные возможности клеток практически не отличаются от тех, которые правильно работают.
Причины повышения у беременных
В период беременности женщина должна постоянно сдавать кровь для исследования всех ее форменных элементов. Изменение ее состава помогает обнаружить развитие заболевания на самой ранней стадии и, соответственно, справиться с болезнью с минимальным риском для ребенка.
Необходимо помнить, что если такие нейтрофилы в крови беременной повышены, это не всегда указывает на наличие в организме инфекционного процесса.
При вынашивании ребенка норма нейтрофилов практически не отличается от таковой для других женщин. И незначительное превышение содержания таких клеток не является отклонением. Это же бывает и после обеда, во время работы. Относительное значение этих форменных элементов у беременных может варьироваться от 40 до 78 процентов от числа лейкоцитов. Причины же значительного роста этих клеток такие:
- гнойные бактериальные процессы;
- некоторые генерализованные воспалительные явления;
- вакцинация;
- некротические процессы;
- инфекционные процессы в организме.
А так как любые инфекционные процессы являются крайне опасными для беременных, становится понятно, почему необходимо регулярно проходить диагностику, чтобы вовремя обнаружить небезопасный инфекционный процесс в организме.
Почему у ребенка повышается уровень нейтрофилов в крови?
Чрезмерное количество нейтрофильных гранулоцитов в крови называется нейтрофилезом или нейтрофилией. Высокий показатель может быть спровоцирован различными причинами: острым воспалительным процессом, оперативным вмешательством, абсцессом или флегмоной, приемом кортикостероидов, вакцинацией, отравлением или даже прорезыванием молочных зубов.
Если число нейтрофилов немного выше нормального показателя, это может говорить о чрезмерном физическом или эмоциональном перенапряжении ребенка. В случае с повышенным показателем, необходимо сделать анализ повторно.
Если в крови увеличены нейтрофилы и моноциты, но понижены лимфоциты, это указывает на острое заболевание бактериального происхождения. Нейтрофильные гранулоциты, слегка превышающие норму, зачастую говорят о хроническом или скрытом заболевании, вызванном теми же бактериями. Низкие нейтрофилы и повышенное содержание лимфоцитов свидетельствует об острой вирусной инфекции (рекомендуем прочитать: с чем может быть связано повышенное содержание лимфоцитов в крови у ребенка?). При этом показатели эозинофилов и моноцитов могут немного превышать норму.
Повышение уровня палочкоядерных нейтрофилов
Палочкоядерные нейтрофильные гранулоциты – молодые несозревшие клетки. Их число в лейкоцитарной формуле составляет около 6%. Если же палочек значительно больше, это свидетельствует об активном кроветворении в костном мозге ребенка. Причинами повышения палочкоядерных клеток могут быть следующие заболевания:
- мочекаменная болезнь;
- гайморит;
- ожог;
- бронхит или трахеит;
- тонзиллит;
- цистит;
- отит;
- фронтит;
- воспаление легких;
- бронхоэктазия;
- пиелонефрит;
- флегмона или абсцесс;
- пансинусит;
- туберкулез.
Повышение сегментоядерных клеток
Сегментоядерные гранулоциты – созревшие клетки крови. Они принимают на себя основной удар в противостоянии с чужеродными элементами. Сегментоядерные нейтрофилы несут ответственность за клеточный иммунитет.
В некоторых случаях наблюдается изменение соотношения сегментоядерных клеток в большую сторону, при этом общее количество нейтрофилов соответствует нормальному значению. Данное отклонение называют нейтрофильным лейкоцитозом. Чрезмерное количество зрелых нейтрофильных гранулоцитов может быть вызвано:
- отравлением;
- ревматизмом;
- заражением паразитами (в этом случае кроме нейтрофилов, также будет повышен показатель эозинофилов);
- бактериальной инфекцией;
- низким гемоглобином;
- сахарным диабетом;
- новообразованием;
- заболеваниями кроветворения.
Сдвиг лейкоцитарной формулы
Помимо повышения числа нейтрофильных лейкоцитов врачи также оценивают, за счет каких форм этих клеток произошло увеличение их процента. Диагностируют:
- Сдвиг формулы влево – повышены палочкоядерные клетки, а также присутствуют юные формы. Такой результат характерен для сильных интоксикаций, гнойных инфекций, анемии (постгеморрагической или гемолитической), лейкоза, ожогов. Если смещение небольшое, его причиной может выступать интенсивная тренировка или эмоциональный стресс.
- Сдвиг формулы вправо – число «палочек» невысокое, а процент сегментоядерных клеток повышен. Подобная картина встречается реже, чем сдвиг влево. Она бывает при анемии, полицитемии, лейкозе и прочих патологиях.
Посмотрите выпуск программы доктора Комаровского о клиническом анализе крови. В нем вы услышите ответы на многие интересующие вас вопросы:
Виды нейтропении
Когда нейтрофилы сегментоядерные понижены, это может важным сигналом о вероятном наличии опухоли в организме. Для каждого определенного случая толкование анализа крови выполняется индивидуально, в зависимости от признаков и особенностей заболевания.
Нейтрофильные сегментарные лейкоциты могут существенно понижаться в случае доброкачественных форм нейтропении. В таком случае здоровье человека не выходит за пределы нормы, никаких симптомов заболеваний он у себя не наблюдает. Согласно статистике, примерно у 20 процентов людей во всем мире фиксируется такая нейтропения. Она не нуждается в лечении. Единственное, что нужно – это обеспечить нормальный режим дня, правильный рацион питания, употребление витаминов.
Отдельно выделяют циклический тип нейтропении. Он характеризуется тем, что сокращение содержания нейтрофилов и повышение лимфоцитов происходит через некоторые периоды времени. Для определения цикла данного явления пациенту нужно пройти полную диагностику и медицинское обследование. При циклическом сокращении нейтрофилов в крови врач назначает соответствующую программу терапии и регулярную сдачу анализов для контроля состояния пациента.
Следующий тип снижения нейтрофилов – нейтропения Костмана. Здесь предполагается наличие генетического фактора. Грудничок при появлении на свет может и вовсе не иметь нейтрофилов в крови. Такой новорожденный ребенок будет постоянно болеть, заражаться инфекциями. Среди таких детей до 1 года доживают немногие.
Нужна ли подготовка к анализу?
Если пациент желает получить достоверный результат исследования крови, то необходимо подготовиться. Тем более что правила очень простые.
Кровь сдаётся натощак. Дети до года не должны кушать в течение 30 – 40 минут до забора крови
Постарше – 3- 4 часа.
Перед сдачей крови важно сохранять эмоциональное спокойствие.
Уровень физической активности также имеет значение. Не нагружайте себя или ребёнка тренировками, спортивными мероприятиями
Даже беготня по коридору больницы может сказаться на результатах.
Бывают ситуации, когда лекарства влияют на результаты. Если пациент принимает что-либо, следует оповестить врача, чтобы он учёл это при расшифровке результатов исследования.
Лейкоциты у ребенка: функции и особенности
По своему строению и функциональной активности, лейкоциты у ребенка ничем особо не отличаются от взрослых. Однако, в определенные возрастные периоды количество клеток и процентное соотношение тех или иных форм у детей изменяется в силу особенностей иммунитета и большей склонности к микробно-воспалительным заболеваниям. Каждая из групп лейкоцитов у ребенка выполняет определенные задачи, что помогает организму активно бороться с вторжением чужеродных агентов. Так, у детей больше всего нейтрофилов, ввиду того, что они за счет особой своей функции (способность к фагоцитозу) активно поглощают и расщепляют микробные и вирусные частицы особыми ферментами до простых и безопасных частиц, которые не опасны для тела. Им активно помогают в этом процессе моноциты, которые обладают способностью выходить из кровеносного русла в область поврежденных тканей, также поглощая опасные микроорганизмы. Именно эти лейкоциты у ребенка активно борются с инфекциями организма.
Эозинофилы и базофилы активно участвуют в иммунных и аллергических реакциях, отвечают за противопаразитарные функции. Кроме того, базофилы способны при особых условиях секретировать в кровь особые вещества — гистамин, серотонин и некоторые другие, которые необходимы для иммунных и аллергических, воспалительных реакций.