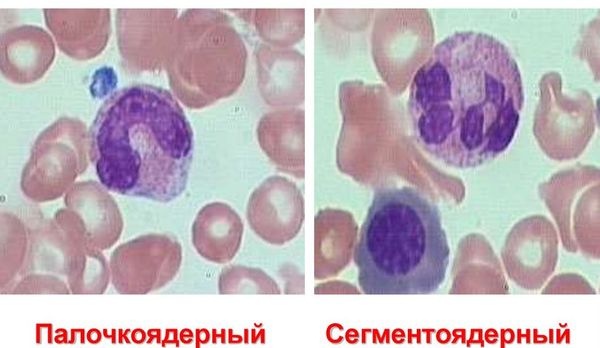
Спермограмма, сперматограмма, спермиограмма, спермокинезиограмма: исследование и интерпретация результатов
Содержание:
Сбор материала (спермы):
Для сбора материала используются одноразовые пластиковые контейнеры с завинчивающейся крышкой с широким горлышком, объем контейнера не менее 50мл. Возможно использование стеклянной емкости, тщательно вымытой и прокипяченной в течение 10мин. Крышка с контейнера должна быть снята непосредственно перед эякуляцией. Во время сдачи пациент не должен касаться внутренней поверхности баночки и крышки контейнера во избежание попадания грязи и микроорганизмов с кожи рук и полового органа. После эякуляции нельзя стряхивать в баночку капли с рук или с полового органа попавшие туда во время эякуляции. Для бактериологического исследования (посева спермы) необходимо использовать только стерильный контейнер!
Сперма должна быть собрана полностью и сразу же после получения доставлена в лабораторию при температуре тела. Если сперма транспортируется, то ее следует оберегать от перепадов температуры ниже 20 градусов и выше 40 градусов, доставить в лабораторию в течение часа. На контейнере должна быть указана Ф.И.О. пациента, возраст, время получения материала и дата.
Если материал был собран не полностью, то пациент должен сообщить об этом врачу во время консультации.
Для сдачи анализа спермограмма, пациентам в клинике предоставляются тематические журналы или видеостимуляция (бесплатно!)
Описание
Комплексное исследование включает анализ спермограммы, MAR-тест, биохимию спермы (цинк, лимонная кислота, фруктоза) + фотофиксация (3 препарата). Профиль позволяет провести диагностику мужского бесплодия.
Спермограмма — метод исследования эякулята, который проводят с целью оценки мужской фертильности и выявления возможных заболеваний половой системы.Стандартная спермограмма включает:
- макроскопическое исследование: определение консистенции, объёма, цвета, вязкости и рН эякулята;
- микроскопическое исследование: изучение подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
MAR-тест — это анализ, при котором определяется соотношение нормальных сперматозоидов к количеству сперматозоидов с антиспермальными антителами на поверхности. Образующиеся на поверхности сперматозоидов аутоиммунные антитела IgA и IgG могут являться одной из причин бесплодия. В результате деятельности аутоиммунных антител образуется оболочка на поверхности сперматозоида, которая препятствует оплодотворению женской яйцеклетки. Это происходит из-за того, что организм из-за ряда причин стал воспринимать собственные половые клетки как чужеродные тела и атаковать их. Всемирная Организация Здравоохранения рекомендует включать этот тест в каждое исследование эякулята (спермограмму).
MAR-тест позволяет провести диагностику мужского бесплодия.Биохимия спермы (цинк, лимонная кислота, фруктоза) — исследование, которое проводится для диагностики концентрации веществ, влияющих на образование, морфологическое строение и оплодотворяющую способность мужских половых клеток. Наиболее активное участие в сперматогенезе и процессе слияния яйцеклетки и сперматозоида принимают фруктоза, лимонная кислота, цинк.Фруктоза — основа питания сперматозоидов, главный источник их энергии. Образование ее почти полностью происходит в семенных пузырьках под влиянием андрогенов, и поэтому по ее концентрации можно судить о секреторной функции семенных пузырьков.
Цинк — вырабатывается предстательной железой. Уменьшение его концентрации в эякуляте свидетельствует о понижении качества сперматозоидов, особенно это влияет на их подвижность. Для восстановления уровня цинка и повышения качества спермы мужчинам следует употреблять в пищу продукты, насыщенные цинком, а также селеном: спаржу, зелень, сельдерей, морскую рыбу и иные морепродукты.Лимонная кислота —влияет на правильное строение сперматозоидов, и их способность проникать в яйцеклетку. Снижение уровня лимонной кислоты наблюдается при воспалительных процессах в урогенитальном тракте, так как она вырабатывается предстательной железой. В таком случае выявляется снижение либо утрата функции сперматозоидов.Фотофиксация препарата — изображение на бумажном носителе, полученное при микроскопировании препарата.
Подготовка
Спермограмму сдают после полового воздержания. Рекомендуемый срок воздержания 2–7 дней. В период подготовки нельзя употреблять алкоголь в любых количествах.
За 7–10 дней необходимо исключить прием лекарственных препаратов, процедуры с перегреванием: УВЧ, сауна, баня.
В день, предшествующий выполнению анализа, желательно исключить тяжелые физические и психологические нагрузки.
После выполнения массажа простаты должно пройти не менее 3-х дней.
Если в период подготовки были простудные или другие острые заболевания, сопровождавшиеся подъемом температуры, стоит отказаться от выполнения исследования.
Показания:
- бесплодный брак;
- предполагаемое иммунологическое бесплодие у мужчин.
С помощью полученных результатов можно сделать выводы о мужском бесплодии, простатите и возможных инфекциях
Оценивать фертильность эякулята по отдельно взятым параметрам некорректно, необходимо принимать во внимание все показатели. При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1–2 недели пересдать данное исследование и с полученными результатами обратиться к андрологу, для выявления причин патологии
При повторном исследовании желательно придерживаться, по возможности, одинаковых периодов воздержания для правильной оценки полученных результатов в динамике.
Тест по Крюгеру: внедрение в практику
В 1987 Крюгером и коллегами было проведено следующее исследование. На основании новых строгих критериев оценки нормальной морфологии сперматозоидов пациенты были разделены на 2 группы. В I группе (25 пациентов) нормальная морфология сперматозоидов составляла менее 14%, а во II группе (71 пациент) нормальная морфология сперматозоидов превышала 14%. Частота оплодотворения (на ооцит) составили в среднем 48% в группе I и 87% в группе II. Процент беременностей составил 4,5% и 18,4%. Это исследование демонстрирует ценность анализа морфологии сперматозоидов с использованием критериев, рекомендуемых с точки зрения прогнозирования оплодотворения и, возможно, исхода беременности.
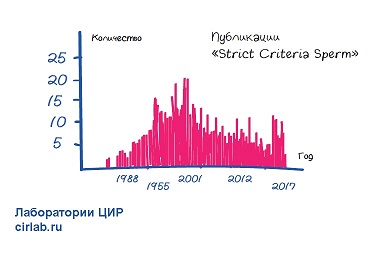
После первых статей каждый год появлялось в среднем 15 статей про использование строгих критериев.
В материале 1999 Крюгер пишет: «Оценка спермморфологии по строгим критериям является простым, экономически эффективным методом и может использоваться для повседневного использования клиницистами для принятия обоснованных клинических решений».
В 1994 году коллеги из института репродуктивной медицины в Норфолке написали, что строгие критерии морфологии являются отличным биомаркером способности оплодотворения сперматозоидов, независимо от подвижности и концентрации.
Ранние исследования были позже подтверждены тестами с зоной pellucida яйцеклетки и тестами на связывание сперматозоидов.
Какой врач занимается лечением зуда крайней плоти
С зудом, который локализован на крайней плоти у мужчин, следует обращаться к урологу. Этот врач занимается диагностированием и последующей терапией всех заболеваний мочеполовой системы, которые помимо зуда могут сопровождаться следующими симптомами:
- появление посторонних примесей в моче и сперме;
- опухоль, покраснения и высыпания на крайней плоти;
- головка полового члена изменила цвет и появилась острая боль при попытках стянуть крайнюю плоть назад;
- нехарактерные выделения с неприятным запахом.
При любых проявлениях следует не медлить с обращением в нашу клинику к урологу. Запущенная форма заболевания хуже поддается терапии и может вызвать серьезные осложнения репродуктивной мужской системы.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология — наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Диетическое питание
Лечение патологии головки сперматозоида осуществляется и при помощи правильной диеты
Больному важно устранить из рациона все консервированные и жирные продукты питания, копченую, жареную и трудноусваиваемую продукцию
Лучше всего добавить в питание больше следующих продуктов:
паровую рыбу;
различные орехи;
свежую зелень, морскую капусту;
отварное мясо, печень.
Морепродукты важны для качества семенной жидкости. В них находится большое количество полезных питательных веществ, микроэлементов, а также белков. Следует начать принимать и рыбий жир. Польза рыбьего жира для мужчины уже давно была доказана врачами, так как он помогает улучшить выработку спермиев.
Первые издания ВОЗ по оценке эякулята
Классификация ВОЗ была впервые опубликована в 1980 году. Она была основана на исследованиях Маклауда и Элиассона. В 1-м издании средняя нормальная морфология составляла 80,5%. Во 2-м издании в 1987 году значение процента нормальных форм составляло 50%, а морфологические изменения были разделены на 3 группы – патология головы, средней части и хвоста.
Строгие критерии (тайгербергские)
В 1980-е годы проведено несколько исследований, которые показали, что сперматозоиды, выделенные из слизи шейки матки и матки, маточных труб, перитонеальной жидкости показали улучшенную морфологию по сравнению со сперматозоидами в исходном образце спермы. Сперматозоиды, обнаруживаемые в слизи на уровне внутреннего зева, обычно представляют собой более гомогенную популяцию.
Менквилд и соавторы опубликовали описание морфологических нормальных сперматозоидов, основанное на клетках, полученных после проникновения через хорошую цервикальную слизь. Определение морфологически нормального сперматозоида заключалось в следующем:
| Ровная головка с четко определенной акросомой, составляющей примерно 40–70% головки. Длина головки должна составлять от 3 до 5 мкм, а ширина — от 2 до 3 мкм. У такого сперматозоида не должно быть никаких дефектов шеи, средней части или хвоста. Средняя часть должна быть прикреплена в осевом направлении относительно головки, шириной менее 1 мкм, длиннее головы примерно в полтора раза. Могут присутствовать цитоплазматические капли (остатки), которые составляют менее половины размера головки спермы. Хвост должен быть равномерным, немного тоньше, чем средняя часть, не свернутым и длиной 45 мкм. Так называемые пограничные нормальные формы головы без грубых отклонений следует рассматривать как отклонения от нормы. |
Это определение, по существу, такое же, как и описание, описанное Элиассоном в 1971 г. в отношении размера и формы, но обеспечивает более подробное описание акросомы и осевого прикрепления шеи. Однако принцип Эллиасона «если вы не уверены, что сперматозоид ненормальный, он должен рассматриваться как нормальный», был изменен на принцип, согласно которому в этих случаях сперматозоиды должны классифицироваться как патологические. По строгим критериям сперматозоиды со слегка ненормальными «пограничными» головками классифицируются как ненормальные. Диапазон, определяющий нормальную форму, мал, и это является одним из наиболее важных аспектов этой классификации.
Исследователи показали, что оценка по более строгим критериям повышает объективность исследования и уменьшает межлабораторные различия.
Лечение зуда крайней плоти
При возникновении зуда крайней плоти, следует незамедлительно обратиться за помощью в нашу клинику. После прохождения определенных диагностических мероприятий, будет выставлен диагноз, в зависимости от которого назначена консервативная терапия с использованием лекарственных средств определенного типа:
- антибиотики, оказывают положительно влияние на половые инфекции и зуд вызванный проявлениями бактерий на коже;
- кремы и гидрокортизон, снимают неприятные ощущения и нейтрализуют воспалительный процесс, сопровождаемый высыпаниями;
- противогрибковые средства устраняют инфекции соответствующего вида;
- антигистаминные препараты принимаются при диагностировании раздражений, вызванных аллергическими реакциями.
Подбор лекарственных средств происходит на основании не только результатов исследований, но и исходя из индивидуальных характеристик и показателей пациента.
Сосудистая эректильная дисфункция: лечение
Препараты
- Ингибиторы фосфодиэстеразы 5 типа. Препарат обладает стимулирующим действием и увеличивает просвет в районе артериальных сосудов.
- Статики. Действие данных медикаментов направлено на борьбу с атеросклеротическими отложениями.
- Спазмолитические средства, блокаторы альфа1-адренорецепторов. Лекарства позволяют понизить тонус артериальных сосудов, в результате чего происходит наполнение кровью и усиление эректильной функции.
Ингибиторы фосфодиэстеразы 5 типа
- Виагра. Активный компонент средства силданафил. Данное средство проявило эффективность более чем в 82% случаев. Принимается средство в объеме от 25 до 100 мг за полчаса до начала полового контакта. Дозировка может корректироваться специалистом. Противопоказаниями к приему средства являются: несовершеннолетний возраст, аллергические реакции на компоненты, совмещенное использование со схожими препаратами или спиртными напитками.
- Левитра. Действующее вещество – варденафил. Назначается средство при развитии эректильной дисфункции сосудистого генеза. Дозировка предписывается индивидуально и составляет от 5 до 40 мг. за полчаса до начала сексуальной близости. Противопоказания: подростки до 16 лет, непереносимость компонентов, совмещение с алкоголем.
- Сиалис. Действующим веществом является тадалафил. Принимают капсулы за 20 минут до начала половой близости в дозировке не более 20 мг. Дозировка может изменяться лечащим врачом с учетом степени выраженности патологии. Препарат не взаимодействует с алкоголем. Ограничения: детский возраст до 18 лет, индивидуальная непереносимость состава.
- Зидена. Активное вещество – уденафил. Главное показание – эректильная дисфункция сосудистого генеза. Дозировка определяется индивидуально и может варьироваться в пределах 100-200 мг. Употребляют средство однократно за час до сексуальной близости. Противопоказания: непереносимость состава, несовершеннолетний возраст, совмещение с алкогольными напитками.
- Стендра. Главный компонент – аванафил. Рекомендуемая однократная дозировка составляет 50 мг. При необходимости дозировка может корректироваться лечащим специалистом. Принимают средство за 30 минут до начала половой близости. Ограничения: грейпфрут и соки на основе фрукта, реабилитация после инфарктов и инсультов (первые полгода), высокое или низкое давление, наличие язв в желудке, неправильное строение полового члена (искривление).
Это влияет и на животных
Раз химикаты влияют на снижение числа сперматозоидов у людей, можно предположить, что животные, которые живут с нами в одной среде, также подвергнутся их воздействию. Так и есть: недавнее исследование показало, что у домашних собак также снижено число сперматозоидов, по тем же причинам, что и у нас.
Исследования молочной продукции в Канаде и Швеции тем временем аналогично связали промышленные и сельскохозяйственные химикаты со снижением числа сперматозоидов и аномальным развитием тестикул и пенисов.
В окружающей среде в целом этот эффект сказался и на аллигаторах во Флориде, и на похожих на креветок ракообразных в Великобритании, и на рыбах, которые живут вниз по течению от установок по очистке сточных вод по всему миру.
Даже животные, которые, казалось бы, могут избегать загрязненных зон, страдают от химического загрязнения. Самка косатки, которую вынесло на берег Шотландии в 2017 году, была признана одной из самых загрязненных биологических особей из доселе исследованных. Ученые говорят, что она никогда не приносила потомство.
Что вызывает зуд крайней плоти?
В некоторых случаях зуд крайне плоти может быть следствием раздражения из-за незначительных механических повреждений, потертости, несоблюдения правил гигиены и так далее. Как правило, такой зуд легко устранить тщательным туалетом половых органов и обработкой успокаивающими отварами трав.
Но если зуд сильный, сопровождается болями, жжением или болями при мочеиспускании, покраснением и отечностью слизистой оболочки, а также выделениями из-под крайней плоти, требуется обнаружение причины постита. И чаще всего заболевание вызывают такие факторы:
- Болезнетворные бактерии. Воспаление может быть как следствием заражения урогенитальными инфекциями, так и развиться на фоне попадания на поврежденную слизистую оболочку условно патогенных микроорганизмов, чаще всего – стрептококков или стафилококков. Тяжелые формы баланопостита требуют обязательной диагностики на сифилис, гонорею и хламидиоз.
- Грибковые инфекции. При ослабленном иммунитете может развиться грибковое поражение, чаще всего – вызванное грибками Кандида. Они вызывают широко распространенное гинекологическое заболевание – молочницу. Мужчины, как правило, выступают в качестве носителя, но при ослабленном иммунитете и других предрасполагающих факторах могут возможно его развитие и у мужчины.
-
Фимоз.
Патологическое сужении крайней плоти затрудняет гигиены, из-за чего смегма (выделения из уретры у мужчин) накапливаются, вызывая раздражение и зуд крайней плоти. Также эти выделения являются подходящей средой для развития болезнетворных бактерий, что способствует развитию воспаления. - Аллергические реакции. Крайняя плоть достаточно чувствительна, зуд могут вызвать различные факторы, к примеру, попадание некачественной или агрессивной косметики и моющих средств, действие лекарств и так далее. В некоторых случаях раздражать слизистую и вызывать зуд крайней плоти могут даже такие факторы, как острая пища.
Именно эти факторы в большинстве случаев и приводят к появлению баланопостита.
Следует понимать, что это неприятное и потенциально опасное заболевание, которое может привести к распространению воспаления на другие половые органы. Зуд крайней плоти – это только первый симптом этого заболевания, но зато именно он подсказывает, что необходимо обратиться курологу.
Спермограмма по Крюгеру или ВОЗ
Всемирная организация здравоохранения (ВОЗ) выпустила несколько изданий, посвященных стандартизации исследований эякулята. Критерии ВОЗ для оценки сперматозоидов приняты в лабораториях репродукции по всему миру, в том числе, в нашей лаборатории сперматологии.
На сегодняшний день в нашей стране сосуществуют две широко используемые классификации для анализа спермы. Одна из них – тема этой статьи – морфология по строгим критериям или по ВОЗ 2010 года. Вторая – часто называется как «спермограмма по ВОЗ» — подразумевает спермограмму по критериям 1992 или 1999 года.
Подробнее об этом дальше. Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Методы лечения бесплодия
Биопсия яичек
Биопсия яичек позволяет не только досконально оценить состояние сперматогенной функции яичек и определить вид азооспермии (необструктивный или обструктивный), но и отобрать сперматозоиды (в случае их наличия, конечно) и законсервировать их для последующего использования с целью оплодотворения.
Именно поэтому я являюсь сторонником выполнения расширенной биопсии яичек с экстракцией сперматозоидов и проведением их криоконсервации.
Данная методика биопсии яичка называется TESE (от англ. testicular sperm extraction, тестикулярная экстракция сперматозоидов) и я обучался ей в Германии у профессора Tim Schneider, в клинике, специализирующейся на лечении мужского бесплодия.
Таким образом, биопсия яичка в варианте TESE дает двойной результат: диагностика бесплодия и заготовка сперматозоидов для последующего использования в программах ЭКО/ИКСИ. Биопсия яичка выполняется амбулаторно, под местной или внутривенной анестезией (по желанию пациента).
Применение операционного бинокуляра и микрохирургической техники (micro-TESE) повышает эффективность процедуры и шансы на получение достаточного количества сперматозоидов.
Отбор и криоконсервация сперматозоидов производится в одной из ведущих клиник-партнеров, занимающихся вспомогательными репродуктивными технологиями.
Подготовка к ЭКО
В случае принятия решения о применении вспомогательных репродуктивных технологий (таких как инсеминация, ЭКО или ИКСИ) при диагнозе бесплодие задача андролога состоит в оптимизации репродуктивной функции мужчины, что позволит повысить эффективность процедуры.
Как диагностируют
Главным исследованием при астенозооспермии выступает спермограмма. Диагноз подтверждают по результатам расшифровки результатов этой процедуры. В рамках спермограммы оцениваются траектория движения, скорость и концентрация сперматозоидов. В норме активных спермиев должно быть не менее 70%. Спермограмму назначают:
- парам, которые не могут зачать ребенка на протяжении 12 месяцев при регулярных попытках;
- при отягощенном анамнезе, когда у любого из партнеров были проблемы с зачатием;
- пациентам, планирующим замораживание (криоконсервацию) спермы.
Степени астенозооспермии
В зависимости от количества подвижных сперматозоидов в сперме выделяют несколько степень астенозооспермии. Существуют:
- Астенозооспермия 1 степени, или слабовыраженная. В сперме меньше половины подвижных спермиев (40-50%).
- Астенозооспермия 2 степени, или умеренная. Количество сперматозоидов с движением 1 типа составляет 30-40%.
- Астенозооспермия 3 степени. Число спермиев с движением 1 типа не превышает 30%.
Нормальные сперматозоиды по Крюгеру или «строгая морфология»
В процессе сперматогенеза сперматозоид проходит сложное развитие. Происходит реорганизация ядра, развитие и позиционирование акросомы, сборка структур хвоста и реорганизация цитоплазмы и заканчивается высвобождением сперматозоидов в просвет семенных канальцев. Оценка морфологии под микроскопом показывает, сперматозоиды у людей очень неоднородны и могут выглядеть очень по-разному. Поэтому главный вопрос: что такое нормальный сперматозоид?
«Нормальные сперматозоиды по Крюгеру» означает, что сперматозоид прошёл серьезный отбор по так называемым строгим критериям Крюгера. Другие названия — строгие (strict criteria) или тюгербергские (тайгербергские, Tygerberg критерии). Эти критерии относятся к размеру, форме и строению сперматозоидов и были описаны Крюгером в 1986 году. Основой критериев является рутинный морфометрический анализ, то есть измерение разных частей сперматозоида с помощью специального микрометра.
|
Головка должна быть ровной, овальной, с акросомой от 40 до 70% площади. Размер головки – 5-6 мкм длиной и 2,5-3,5 мкм шириной. Не должно быть дефектов шейки, хвоста, больших цитоплазматических капель. В отличие от других систем классификации, спермограмма по Крюгеру не допускает включения пограничных форма сперматозоидов как нормальных. |
Норма и отклонение
В сперме здорового мужчины должно присутствовать не более 50% сперматозоидов с плохой морфологией. Появление аномальных сперматозоидов – это серьезная проблема требующая безотлагательного обращения к врачу.
Особенность сперматозоидов в том, что они очень активны и могут выполнять свое основное предназначение за границей организма мужчины. Не аномальный, полновесный бионоситель ДНК достигает яйцеклетку примерно за 8 часов со скоростью около 30см/час.
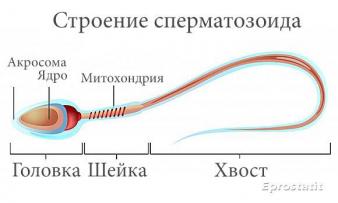
Строение сперматозоидов в норме
Сперматозоид состоит из трех частей:
- яйцевидная головка, длиною около 5 мкм и шириною 2-3 мкм;
- тело, в котором производится и копится энергия;
- хвост немного изогнутой формы с равномерной толщиной по всей длине, который обеспечивает маневренность клетки.
Всякие изменения в строении спермы снижают мужскую фертильность и возможность оплодотворить яйцеклетку. Аномальные сперматозоиды также могут достигнуть яйцеклетки, но только в случае отсутствия конкурентов с правильной конструкцией.
Аномалии в строении сперматозоидов
Существует несколько видов аномального строения:
- отсутствующая ДНК-хромосома;
- пустые вакуольные клетки в головке;
- различное искажение головки, хвоста и тела;
- удвоенная головка;
- двойное тело;
- деформированная головка не яйцевидной формы.
Могут возникнуть проблемы с размерами сперматозоидов, например, сильно большие клетки или слишком маленькие.
Лечение тератозооспермии
Лечение назначается по результатам анализов и полностью зависит от причины патологии.
Варикоцеле, воспаление в яичках. Для нормального сперматогенеза нужен температурный режим примерно на три градуса ниже, чем у человеческого тела. Но в некоторых случаях температура в мошонке увеличивается. Это происходит:
- при варикоцеле, когда яичко перегревается кровью из разросшейся венозной сети;
- при воспалительных заболеваниях полового аппарата, ведь местное повышение температуры — один из признаков воспаления;
- при застойных явлениях в половом аппарате.
Чтобы сперматогенез протекал нормально, нужно убрать расширенные вены на яичке, выявить и пролечить хронические половые инфекции и воспалительные процессы. Ликвидация воспалительных очагов и варикоцеле в 90% случаев приводит к улучшению показателей спермограммы.
Гормональные проблемы. Иногда проблема кроется в недостаточном количестве тестостерона. В этом случае после сдачи анализов проводится коррекция уровня гормонов. В гормональном сбое бывает виноваты щитовидная, поджелудочная железа или надпочечники.
Чтобы выяснить эффективность гормонотерапии, назначается повторная спектрограмма. Если количество дефектных спермиев снизилось, можно надеяться на излечение.
Если после лечения количество измененных спермиев остаётся высоким, рекомендуется беременность методом ЭКО. Это убережёт пару от рождения неполноценных детей.
Причины нарушения сперматогенеза
- Варикоцеле (варикозное расширение вен семенного канатика), приводящее к нарушению терморегуляции и питания яичка, крипторхизм;
- Воспалительные заболевания мужских половых органов, в частности придатка яичка (эпидидимит);
- Инфекции, передающиеся половым путем;
- Гормональные нарушения (снижение уровня мужских половых гормонов), в том числе при употреблении стероидов;
- Генетические нарушения;
- Токсическое (в том числе лекарственное), температурное, радиационное воздействие на сперматогенный эпителий яичек;
- Злоупотребление алкоголем, курением; употребление наркотиков (поведенческие токсические факторы).
Все издания ВОЗ
|
WHO издание |
Год |
Критерии |
Метод оценки |
Пороговое значение |
Как получено пороговое значение |
|
1st |
1980 |
Либеральный подход |
Нет чёткого определения нормальных форм, классификация основана на описании Мак Леода |
80.5 |
Среднее значение в фертильной популяции (разброс 48–98%) |
|
2nd |
1987 |
Либеральный подход |
Нет существенных отличий от 1 издания |
≥50 |
Нет точных данных |
|
3rd |
1992 |
Строгие критерии |
Четкое определение нормальных сперматозоидов согласно строгим критериям, с четко определенной длиной и шириной головки сперматозоидов и качественными характеристиками |
≥30 |
Эмпирическое значение |
|
4th |
1999 |
Строгие критерии |
Список различных отклонений от нормы без точного описания |
14 |
Нет точных данных, мультицентровые исследования показывают 14% при ЭКО |
|
5th |
2010 |
Строгие критерии |
Точное определение нормальных сперматозоидов и различных отклонений |
4 |
Нижний контрольный предел (нижнее значение пятого процентиля), данные от фертильных мужчин из нескольких исследований |
В другом исследовании в 1999 году авторами было показано, что автоматизированная система анализа спермы (IVOS) поддерживает хороший уровень повторяемости и точности. Исследователи подчеркивают, что должен быть сделан равномерный мазок с достаточной концентрацией (5-10 клеток на экран компьютера) и клетки окрашены с оптимальной интенсивностью и достаточным контрастом.
Именно таких образцов добиваемся мы при анализе спермы в нашей лаборатории. Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Фимоз
Фимоз — это невозможность обнажения головки полового члена из-за сужения крайней плоти. Фимоз у мужчин бывает врожденным (физиологическим) и патологическим.
Физиологический фимоз обуславливается склеиванием внутреннего листка крайней плоти с головкой полового члена. Фимоз у мальчиков самого раннего возраста является нормой и обнаруживается в 90% случаев. Патологией это состояние становится, если не проходит к 6-7 годам. Иногда заболевание фимозом бывает из-за короткой уздечки, соединяющей головку пениса и крайнюю плоть.
Физиологический фимоз у мальчиков не требует лечения, если не вызывает у ребенка какого-либо дискомфорта. Однако родителям необходимо контролировать состояние наружных половых органов ребенка (например, во время купания малыша). Отечность и покраснение крайней плоти, трудности при мочеиспускании, зуд – это повод для срочного обращения к врачу-урологу!
Патологический фимоз бывает 4 стадий:
- 1 стадия — в обычном состоянии головка члена обнажается без труда, во время эрекции – с усилием;
- 2 стадия — трудно освободить головку полового члена даже в спокойном состоянии, а во время эрекции сделать это невозможно;
- 3 стадия фимоза – головка не обнажается совсем или обнажается только в спокойном состоянии и со значительными усилиями. Однако трудностей с мочеиспусканием не возникает;
- 4 стадия фимоза – даже приоткрыть головку не представляется возможным, больной испытывает трудности при мочеиспускании.
К основным жалобам пациентов с фимозом относятся боли при попытке обнажения головки полового члена, во время эрекции, гигиенические проблемы, связанные со скоплением смегмы в препуциальном мешке, а также проблемы с мочеиспусканием.
Опасен не фимоз сам по себе, а его осложнения. Чрезмерное усилие при попытке освободить головку может привести к ее ущемлению – парафимозу. В этом случае головка отекает, синеет, становится резко болезненной, и вправить ее обратно самостоятельно невозможно. Если больному не оказать экстренную медицинскую помощь, возможно развитие у него некроза головки, грозящее ее ампутацией.
Причины фимоза:
- генетическая предрасположенность (патологически низкая эластичность) соединительной ткани полового органа);
- травма полового члена с формированием рубцовой ткани, что приводит к сужению крайней плоти (рубцовый фимоз);
- воспаление крайней плоти полового члена (баланопостит), приводящее к рубцовым изменениям, фимозу;
- воспаления крайней плоти, возникающие в результате различных инфекций;
- склеивание головки полового члена и внутреннего листка крайней плоти у детей.
Наличие фимоза является фактором развития дальнейшего сужения крайней плоти и образования микроразрывов (и, соответственно, образованию рубцовой ткани) при обнажении головки полового члена или во время эрекции. Фимоз прогрессирует, поэтому его обязательно необходимо лечить.
Лечение фимоза у детей
Многих родителей беспокоит, нужно ли что-то делать, если у детей обнаружен фимоз? Какое понадобится лечение фимоза? Возможно ли у малышей, чей диагноз «фимоз», лечение без операции? Детям до 3-х лет, если малыш не испытывает трудностей с мочеиспусканием, болей и дискомфорта, лечение фимоза не требуется.
После 3-х лет у мальчика по утрам начинает формироваться эрекция, и организм сам будет аккуратно раздвигать границы крайней плоти, убирая последствия фимоза.
Лечение фимоза у взрослых
Одной из эффективных немедикаментозных методик лечения фимоза является методика обнажения крайней плоти. Делать это надо ежедневно в течение 15 минут.
Безоперационное лечение включает в себя применение мазей, содержащих кортикостероиды, которые накладываются на крайнюю плоть и головку полового члена. Отзывы о лечении фимоза в интернете говорят о том, что накладывание мазей далеко не всегда эффективно. Поэтому лучше не заниматься самолечением, а обратиться к специалистам.
1
Хирургическая операция при фимозе
2
Хирургическая операция при фимозе
3
Хирургическая операция при фимозе
Лечение фимоза проводится с помощью следующих хирургических методик:
- консервативная операция;
- обрезание крайней плоти;
- лазерное лечение;
- пластическая операция.
После фимоза у пациентов могут сохраняться некоторая болезненность и снижение чувствительности головки полового члена. Швы после операции при фимозе снимаются через неделю, в этот период пациенту назначаются перевязки, контрольные осмотры специалиста.
Воспаление полового члена – баланит
Легкое хроническое воспаление половой железы неизвестной этиологии, распространенное у необрезанных мужчин среднего возраста. В этиопатогенезе заболевания учитывается воздействие влаги и растирание кожи полового члена. Более 50% пациентов имеют инфильтрацию из плазматических клеток.
Баланит
Клиническая картина: одиночное красно-коричневое пятно с влажной поверхностью, расположенное на головке полового члена или крайней плоти. Характерный образ кайенского перца – с крошечными красными точками
Важно отличить от эритроплазии (плоскоклеточный рак in situ). Возможно, необходима биопсия
Лечение:
- Обрезание.
- В случае менее серьезных локальных изменений, препараты кортикостероидов со средней активностью, например, 0,1% триамцинолона ацетонида.
- Устойчивые поражения можно лечить с помощью лазера CO2.